Профілактика артеріальної гіпотензії
Профілактика артеріальної гіпотензії складається з:
· упорядкування раціонального режиму активності та відпочинку, харчування;
· лікування астеноневротичного синдрому;
· збільшення фізичної м’язової активності;
· проведення постійних гідропроцедур;
· санаторно-курортного лікування.
Раціоналізація режиму активності та відпочинку складається з забезпечення нічного сна достатньої тривалості (не менше 8-9 годин) і денного відпочинку (не менше 1 години). Необхідно приймати їжу не менше 5 разів на добу, раціон повинен містити підвищену кількість тваринних білків (м’ясо, риба, яйця, сир та ін.) і вуглеводів ( у вигляді меду).
Рекомендується вживати достатню кількість рідини у вигляді соків, відварів шипшини, тонізуючих напоїв, свіжозавареного чаю, чорної кави.
Можна дещо збільшити кількість споживаного хлориду натрію.
Обов’язкові щоденні фізичні вправи з тренінгом вестибулярного апарата, спортивне плавання, взимку – прогулянки на лижах.
Обов’язково щоденний самомасаж, приймається прохолодний душ вранці і ввечері.
Ці профілактичні заходи слід проводити постійно. Важливо виробити у дитини і підлітка психологічний стереотип на багато років життя, що допоможе краще переносити можливі стресові ситуації.
ПРОЛАПС МІТРАЛЬНОГО КЛАПАНА
Найбільш розповсюдженою формою порушення структури і функції клапанного апарату серця є пролапс мітрального клапана (ПМК). Рідше виявляється пролапс аортального клапана (ПАК) і тристулкового клапана (ПТК). Нерідко виявляється сполучене пролабування клапанів.
|
|
|
Пролапс мітрального клапана представляє собою окрему нозологічну форму неревматичних уражень мітрального клапана і належить до морфологічної групи некоронарогенних хвороб та ушкоджень серця.
Пролапс мітрального клапана – це клініко-анатомічний синдром, який характеризується аномальним прогинанням стулок у ліве передсердя під час систоли та супроводжується розвитком мітральної регургітації.
Вперше термін «пролапс мітрального клапана» запропонував І. Кriley у 1966 році.
Поширеність цього захворювання серед дорослого населення коливається від 0,5 до 38%, а частота його в загальній популяції не перевищує 5%. Частота ПМК у дітей у популяції коливається від 2,2 до 14%. Пролапс мітрального клапана частіше виявляється у віці 9-15 років, хоча можливий і у новонароджених.
Такі великі розбіжності за частотою виявлення ПМК, за даними різних авторів, залежить від методу і критеріїв його діагностики.
І на сьогоднішній час існує значна гіпердіагностика і неоднозначність трактування цього захворювання, а також відсутні єдині схеми лікування та диспансерного спостереження за дітьми з різними клінічними проявами ПМК.
|
|
|
Це нерідко призводить до недооцінки виникнення можливих ускладнень, з одного боку, та до призначення великої кількості медикаментів, невиправданим обмеженням дітей щодо занять фізичною культурою та спортом, з іншого.
Актуальність даної проблеми підкреслюється зростанням частоти випадків раптової серцевої смерті у дорослих людей з ПМК, що потребує своєчасних профілактичних заходів ще у дитячому віці.
Класифікація ПМК. Розрізняють первинний (ідіопатичний) ПМК, який має нозологічну самостійність, та вторинний.
Розвиток первинного ПМК обумовлено міксоматозною трансформацією клапанного апарата серця, проліферацією губчатої зони клапана, накопиченням кислих мукополісахаридів, фрагментацією колагенових волокон та заміною їх кислими глікозаміногліканами.
Вторинні пролапси нерідко формуються внаслідок різних вражень серця: постгіпоксичні і токсико-інфекційні кардіопатії, природжені вади серця (дефекти міжшлуночкової і міжпередсердної перегородок, аномалія Ебштейна та ін.). природжена патологія провідної системи серця, ревматизм, неревматичні кардити, кардіоміопатії, первинна легенева гіпертензія (хвороба Аерса), нейроендокринні і метаболічні захворювання (вегетативно-судинна дисфункція, неврози, істерія тощо) або спадкового захворювання сполучної тканини (синдром Марфана, Елерса-Данлоса тощо), малих аномалій розвитку, що мають єдину генетичну основу.
|
|
|
З 1981 р. використовується робоча класифікація ПМК, яка була запропонована Н.Я.Мухарлямовим. Згідно з нею, ПМК розрізняють:
· За формою (вроджений, набутий або ідіопатичний).
· За кількістю уражених стулок МК (однієї, обох).
· За часом виникнення (ранньосистолічний, пізньосистолічний, пансистолічиий).
· За ступенем пролабування стулок (I, II , III ст.).
· За наявністю порушень внутрішньосерцевої гемодинаміки (без мітральної регургітацїї, з мітральною регургітаціею).
· За перебігом (асимптаматичний, легкий, середньої важкості, важкий).
Для оцінки ступеня міксоматозної дегенерації доцільно використовувати класифікацію Я.А.Сторажакової (1997):
I ступінь, мінімальний – потовщення стулки або стулок на 3-5 мм, акроподібна деформація мітрального отвору у межах 1-2 сегментів, змикання стулок не порушене.
II ступінь, помірний – потовщення на 5-8 мм, подовження стулок, глибина пролабування понад 10 мм, деформація контуру мітрального отвору у межах кількох сегментів, розтягування хорд, можливі поодинокі їх розриви, мітральне кільце помірно розширене, змикання порушене або відсутнє.
|
|
|
III ступінь, значний – потовщення стулок понад 8 мм, їх подовження, максимальна глибина пролабування, численні розриви хорд, значне розширення мітрального кільця, змикання відсутнє, систолічна сепарація стулок, можливий багатоклапанний пролапс, розширення кореня аорти.
Г.Дорофеева і А.Чуриліна (1999) запропонували таку класифікацію ПМК І ПКС (пролапсу клапанів серця).
1. За етіопатогенезом:
А. Ізольований ПМК або ПКС.
В. ПМК або ПКС у разі захворювань серця і (або) сполучної тканини (деякі є основним захворюванням).
· За захворювань серця:
а/ природжених (вказати конкретно яких);
б/ набутих (вказати конкретно яких).
· За захворювань сполучної тканини:
а/ природжених (вказати конкретно яких);
б/ набутих (вказати конкретно яких).
2. За ураженням клапанів серця:
· Пролапс мітрального клапана (ПМК):
а/ передньої стулки;
б/ задньої стулки;
в/ обох стулок.
· Пролапс немітрального клапана (вказати якого).
· Багатоклапанний пролапс (вказати яких клапанів).
3. За ступенем пролабування стулок:
· І ступеня /3-5 мм/;
· II ступеня /6-9 мм/;
· III ступеня /понад 9 мм/.
4. За геодинамічною характеристикою:
· Без ретургітації;
· З регургітаціею.
5. За провідним клінічним симптомокомплексом (варіантом):
· Малосимптомний;
· Псевдокоронарний;
· Аритмічний;
· Астеноневротичний;
· Синкопальний.
6. За перебігом (за даними повторного обстеження):
· Непостійний;
· Стабільний;
· Прогресуючий;
· Регресуючий.
7. За наявністю ускладнень:
· Без ускладнень;
· З ускладненнями.
В сучасній зарубіжній медичній практиці використовується класифікація ПМК, в основу якої закладено ступінь міксоматозу мітрального клапана (С.М. Schannwell та ін.,2001):
1. Класичний ПМК – пролабування стулки МК більш ніж як на 2 мм та потовщення стулки МК до 5 мм та більше;
2. Некласичний ПМК – пролабування стулки МК більш як на 2 мм та потовщення стулки МК менше ніж 5 мм.
Розрізняють ПМК «аускультативний» (з типовими аускультативними змінами у вигляді клацання і /чи пізньосистолічного шуму) і «німий», що виявляють тільки під час ехокардіографії (ЕхоКГ). За даними Н.А. Белоконь та М.Б. Кубергер (1987), аускультативна форма частіше трапляється у дівчаток, німа – однаково поширена у хлопчиків і дівчаток.
У дітей відзначаються різні варіанти ПМК: як первинні, так і вторинні, а також «аускультативні» і «німі» Для дітей раннього віку з високим інфекційним індексом та однаковою обтяженістю щодо захворювання серця був характерний вторинний ПМК.
Клініка ПМК
· клінічні прояви захворювання визначаються переважно ступенем сполучнотканинної дисплазії та вегетативними порушеннями;
· у більшості дітей із ПМК скарг немає і його виявляють випадково при аускультації або під час ехокардіографії;
· найчастішою скаргою у дітей, особливо в препубертатному і пубертатному віці, є біль у ділянці серця, який має різний характер, тривалість, іррадіацію. Інколи фізичне навантаження сприяє переключення уваги дитини на зникнення болю;
· більше ніж у 2/3 хворих при ПМК виявляються типові міофасціальні болі у ділянці грудної клітки;
· Іноді біль у лівій половині грудної клітки пов’язують з наявністю органічних змін з боку верхнього відділу шлунково-кишкового тракту;
· у більшості дітей з ПМК відзначаються скарги неврогенного характеру, що мають виражений дисвегетативний характер: слабкість, запаморочення, головний біль, швидка втомлюваність, задишка, відчуття серцебиття, схильність до синкопальних нападів;
· у низці випадків головний біль виникає вранці, поєднується з порушенням сну, тривогою, запамороченнями. Кількість скарг збільшується пропорціонально віку хворих;
· задишка, втомлюваність, слабкість не корелюють із вираженістю гемодинамічних порушень та толерантністю до фізичного навантаження, а мають психоневротичний генез;
· часто відзначається гіпервентиляційний синдром у вигляді глибоких вдихів, періодичних апное, відчуття недостачі повітря, в основі якого лежить невроз дихального центру;
· .серед дітей із ПМК часто спостерігається диспластичний тип фізичного розвитку: астенічна конституція за високого зросту або зниження фізичного розвитку, вузька грудна клітка, лійкоподібна груднина, підвищена рухливість дрібних суглобів, слабкий розвиток м’язової системи, готичне піднебіння, кіфоз, сколіоз, міопія тощо.
Аускультація:
· у більшості випадків відзначається ізольоване середньо- і/або пізньосистолічне клацання, інтенсивність якого наростає у вертикальному положенні дитини, при фізичному навантаженні, психоемоційному напруженні. Цей звуковий феномен вислуховується над обмеженою ділянкою серця, частіше на верхівці, не проводиться за межі серця І не перевищує за гучністю II тон;
· у низці випадків вислуховується систолічний шум, який виявляється в середині або в кінці систоли та має вібраційний, музичний, тембр;
· запідозрити «німий» ПМК можливо при наявності астенічної статури в поєднанні з кардіалгіями, аритміями та змінами ЕКГ.
Електрокардіографія:
· електрокардіографічні зміни у дітей із ПМК не відрізняються специфічністю;
· найбільш характерні зміни на ЕКГ у дітей старшого віку з ПМК за аускультативної форми є порушення процесу реполяризації (інверсія зубця Т із депресією сегмента S-Т, або без неї у стандартних і лівих грудних відведеннях);
· часто реєструється зубець U;
· при реєстрації ЕКГ в ортостазі частота змін збільшується в два рази;
· при проведенні проби з обзиданом та на тлі фізичного навантаження відмічається зворотна позитивна динаміка зубця Т, що свідчить про зв’язок зміни фази реполяризації з екстракардіальними факторами;
· часто виявляються різні види дизаритмій та провідності, частота виявлення яких при холтерівському моніторуванні збільшується в 2-3 рази (від 54,3 до 87%);
· важливим діагностичним критерієм є подовження інтервалу Q-Т. Ці зміни найчастіше мають екстракардіальний характер і зумовлені вегетативними порушеннями.
Фонокардіографія:
За даними ФКГ реєструються систолічні шиглики не раніше, ніж через 0,14 сек після І тону на аускультативному і високочастотному діапазонах, що не перевищують амплітуду II тону.
В цих же діапазонах фіксується пізньосистолічний шум над верхівкою серця (рис. 11).
Рентгенографія:
За відсутності мітральної регургітації не відбувається розширення тіні серця та частіше навпаки, вона має зменшені розміри та розташоване серединне («крапельне серце»).
Часто спостерігається помірне вибухання дуги легеневої артерії, що в даному випадку являється неповноцінністю сполучної тканини, а не перевантаженням малого кола кровообігу і відображає конституційні особливості дитини.
При «німій» формі ПМК відхилення на рентгенограмі відсутні.
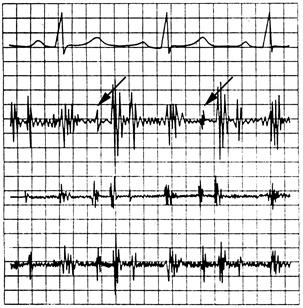
Мал. 11. Пролапс мітрального клапана
Ехокардіографія:
Найінформативнішим методом виявлення ПМК є ЕхоКГ, особливо двомірна, за допомогою якої встановлюють ступінь ПМК, наявність та ступінь міксоматозної дегенерації мітральної регургітації.
Ехокардіографічно виділяють 3 ступеня ПМК: І ст. – зміщення пролабованої стулки від 3 до 6 мм; ІI ст. – від 6 до 9 мм; III ст. - більше 9 мм.
Ехокардіографічні критерії діагностики первинного ПМК (Ю.М.Белозеров, В.В.Болбиков, 2001):
I. Одномірна ЕхоКГ:
1. Пізньосистолічне або голосистолічне прогинання, однієї чи обох стулок за напрямком до задньої стінки лівого передсердя більш як на 3 мм.
2. Діастолічне тремтіння стулок МК,
3. Збільшення діастолічної екскурсії передньої мітральної стулки.
4. Збільшення швидкості раннього діастолічного прикриття передньої мітральної стулки.
5. Збільшення систолічної екскурсії міжшлуночкової перегородки.
6. Збільшення систолічної екскурсії задньої стулки лівого шлуночка.
7. Дилатація аорти та збільшення II систолічної екскурсії.
II. Двомірна ЕхоКГ:
1. Вигинання однієї чи обох стулок за лінію коаптації (проекцію мітрального отвору) в парастернальній проекції довгої вісі лівого шлуночка або проекції чотирьох камер з верхівки.
2. Потовщення та надлишковість стулок.
3. Надлишкова екскурсія лівого атріовентрикулярного кільця.
4. Збільшення площини мітрального отвору.
5. Ектопічне прикріплення або порушення розподілу сухожильних ниток до стулок (переважне їх кріплення біля основи або в центрі).
6. Зміна конфігурації та положення папілярних м’язів.
Виділяють наступні форми руху стулок мітрального клапана: дугоподібна, крайова, аневризмоподібна, флотуюча.
На вираженість пролабування стулок впливають також ступінь наповнення лівого шлуночка кров’ю та його кінцевий діастолічйий об’єм. Чим частіший ритм серця, більш виражена гіперкінезія та чим менше наповнення шлуночка, тим більше наближаються всі компоненти ЛШ в систолу, менше натяжіння хорд, що сприяє більшому пролабуванню.
Тому виявлення ПМК у дітей на тлі дегідратації, гіповолемії, тахікардії часто являє собою гіпердіагностику.
При ехокардіографічному дослідженні виявляються ознаки міксоматозної дегенерації, яка являється морфологічним субстратом ПМК.
Міксоматозна дегенерація – генетично обумовлений процес розрушення фібрилярних структур СТ без ознак запалення. При ЕхоКГ проявами міксоматозної дегенерації є потовщення і продовження мітральних стулок, які мають вигляд «кошлатих», з нерівними нечіткими контурами.
Виявляється аномальне змикання стулок мітрального клапана (інколи вільний край однієї стулки контактує з тілом іншої), систолічна сепарація стулок (повна відсутність їх змикання), яка являється наслідком розриву хорд.
При аномальному змиканні стулок у половини дітей під час УЗ-доплерографії встановлюється мітральна регургітація різного ступеня.
У частини дітей виявляється розширення мітрального кільця /більше 30 мм/, аномальні хорди в порожнині лівого шлуночка, аневризми міжпредсердної перегородки у вигляді локальної ділянки витончення і вибухання середньої її частини в порожнину правого передсердя, розширення кореня аорти.
Діагностика первинного ПМК
Важливе значення при постановці діагнозу ПМК має правильна інтерпретація даних комплексного клініко-інструментального обстеження.
В останні роки на основі ретельного клініко-інструментального аналізу розроблені діагностичні критерії первинного ПМК, які розподілені на головні, додаткові та неспецифічні (Флемінгемське дослідження, 1986).
1. Головні критерії:
а/ аускультативні – середньопізньосистолічне клацання в поєднанні з пізньосистолічним шумом, середньопізньосистолічне клацання на верхівці, ізольований пізньосистолічний шум на верхівці;
б/ аускультація в поєднанні з ехокардіографіею – голосистолічний шум мітральної регургітації та відповідний ехокардіографічний критерій.
в/ ехокардіографічні – зміщення септальних стулок в систолу поза точкою коаптації, в проекції довгої вісі лівого шлуночка та в чотирикамерній проекії з верхівки; пізньосисто-лічне пролабування більш як на 3 мм.
2. Додаткові критерії :
а/ анамнестичні – невротичні прояви, психоемоційна лабільність наявність ПМК серед родичів І ступеня;
б/ аускультативні – непостійне середньопізньосистолічне клацання на верхівці;
в/ клінічні – знижена маса тіла, астенічна конституція, знижений артеріальний тиск, ознаки диспластичного розвитку;
г/ рентгенологічні – малі розміри серця, вибухання дуги легеневої артерії;
д/ ехокардіографічні – пізньосистолічний пролапс (2 мм), голосистолічний пролапс – (3 мм), в поєднанні з критеріями двомірної ЕхоКГ; систолічне прогинання стулок за лінію коаптації в чотирикамерній проекції.
3. Неспецефічні критерії :
а/ клінічні – біль у грудній клітці, слабкість, запаморочення, задишка, серцебиття, напади страху;
б/ електрокардіографічні- ізольована інверсія зубців Т у відведеннях II,III, аVF, або в поєднанні з інверсією в лівих грудних відведеннях;
в/ ехокардіографічні – ізольоване помірне систолічне прогинання мітральних стулок в чотирикамерній проекції;
г/ за даними холтерівського моніторувания – передсердні та шлуночкові (поодинокі, групові) екстрасистоли.
Діагноз ПМК у дітей рахується обґрунтованим при наявності двох головних критеріїв, коли дані аускультації підтверджуються результатами ЕхоКГ. Діагноз ПМК може бути також встановлений при наявності одного головного критерію та трьох додаткових.
При наявності тільки додаткових критеріїв встановлюють діагноз синдрому ПМК. Термін «синдром ПМК» рекомендується використовувати для хворих, у яких виявляються такі симптоми, як болі в грудній клітці, серцебиття, задишка, непритомність, відчуття тривоги і страху, панічні атаки. Виходячи з нього, «німу» (тобто без типових аускультативних даних) форму пролабування слід позначати поняттям синдрому ПМК.
При визначенні діагнозу ПМК необхідно вказати причину появи цієї патології. Якщо причина не встановлена, може бути діагноз «ідіопатичний пролапс мітрального клапана».
В інших випадках на перше місце ставиться патологія, що послужила причиною виникнення ПМК, потім вказати тип ПМК (первинний, вторинний), його ускладнення і ступінь мітральної регургітації.
На п р и к л а д: Системна дисплазія сполучної тканини.
Первинний пролапс задньої стулки мітрального
клапана II ступеня.
Мітральна регургітація II ступеня.
Ускладнення ПМК:
1. Гостра мітральна недостатність виникає в результаті відриву хорд від стулок мітрального клапана, спостерігається досить рідко і переважно пов’язаної з травмою грудної клітки у дітей, які мають міксоматозну дегенерацію хорд.
Клінічно це проявляється раптовим розвитком набряку легень внаслідок різкого перевантаження лівого передсердя об’ємом та гострої лівошлуночкової недостатності.
Ехокардіографічно виявляють симптом «стулки, що вільно звисає». Таке ускладнення ПМК потребує негайного хірургічного втручання.
2. Хронічна мітральна недостатність при ПМК є вікозалежним явищем та розвивається переважно у хворих після 40-50 років.
У дітей помірна мітральна недостатність тривалий час перебігає безсимптомно, але згодом та при прогресуванні регургітації з’являться всі прояви декомпенсації лівих відділів серця та венозного застою в малому колі кровообігу.
Діти з важкою мітральною регургітаціею (III-ІV ступінь) потребують хірургічного лікування.
3. Порушення серцевого ритму та провідності у дітей з ПМК переважно зустрічається у підлітків. Ці дизритмії реєструються в 50-90% хворих ПМК. Найбільш часто виявляються вегетативні дисфункції синусового вузла, атріовентрикулярні блокади, суправентрикулярні і шлуночкові екстрасистоли, що зникають при фізичному навантаженні або збільшуються при емоційній напрузі, частіше вегетативного генезу.
4. Неврологічні ускладнення часто проявляються у вигляді минучих порушень мозкового кровообігу, мігренозних головних болів, рідко - ішемічних інсультів внаслідок підвищеної агрегації тромбоцитів на змінених стулках клапанів з вивільненням серотоніну й утворенням тромбоемболій дрібних судин.
5. Одним із вкрай важких ускладнень ПМК є інфекційний ендокардит, який розвивається у 3,6-6,0% хворих з ПМК та у 7-8% дітей з ПМК III ст. або 0,0026% на рік в осіб з ПМК без мітральноі регургітації та втричі частіше за наявності останньої. Висока частота виникнення інфекційного ендокардиту також у хворих з дизритміями та міксоматозною дегенерацією.
За наявності бактеріемії та турбулентних потоків крові під час регургітації збудник осідає на змінених стулках з подальшим розвитком класичного запалення з утворенням бактеріальних вегетацій.
При міксоматозному переродженні МК в осіб будь-якого віку під час фізичних навантажень можливий розвиток інтермітуючої регургітації. Тому дітей, які мають ПМК з регургітаціею та/або потовщення стулок мітрального клапану, відносять до групи помірного ризику розвитку інфекційного ендокардиту.
Найчастіше бактеріемія у дітей відбувається при стоматологічних втручаннях (екстракції зубів, маніпуляції на парадонті та слизовій оболонці ротової порожнини, зняття зубного каменя), тонзил- та аденотомії, використанні жувальної гумки, особливо при наявності каріозних зубів, гастроінтестінальних та урогенітальних втручаннях, бронхоскопії, хірургічному лікуванні абсцесів та флегмон.
6. Раптова смерть серед дітей з ПМК зустрічається вкрай рідко та пов’язана, насамперед, з синкопальними епізодами шлуночкових тахікардій та фібриляцій, особливо за наявності синдрому видовженого інтервалу QТ.
Ризик раптової смерті збільшується в 50-100 разів при мітральній регургітації та при збільшенні лівого передсердя. У дорослих раптова смерть зустрічається відносно частіше (2 особи на 10 000 щорічно) й пояснюється також розвитком фатальних дизритмій та гострою лівошлуночковою недостатністю внаслідок розриву хорд.
Основні чинники ризику щодо виникнення важких ускладнень, у тому числі раптової смерті.
· синкопальні або ліпотимічні (відчуттів, що передують синкопе) стани;
· диспное у дівчаток;
· ехокардіографічні ознаки пансистолічного ПМК з вираженою мітральною регургітацією або дисфункцією лівого чи правого шлуночків;
· зміни SТ-Т у кількох відведеннях ЕКГ;
· напади шлуночкової тахікардії;
· шлуночкова екстрасистолія високих градацій;
· синдром видовженого інтервалу QТ;
· синдром передчасного збудження шлуночків;
· раптова смерть батьків або найближчих родичів віком до 50 років;
· небезпека розвитку ускладнень підвищується при зростанні аускультативної симптоматики ПМК;
· прогностично найбільш несприятливим є голосистолічний шум, що свідчить про пансистолічний пролапс і мітральну регургітацїю високого ступеня.
Диференційний діагноз:
Диференцїйний діагноз проводиться з недостатністю мітрального клапана ревматичної етіології.
На користь даного захворювання свідчить ревматичний анамнез, динаміка захворювання, зміна аускультативної симптоматики, наявність позитивних лабораторних показників, а також даних електрофізіологічних обмежень (ЕКГ, ФКГ, ЕхоКГ, рентгенографія та ін.).
Прогноз:
Прогноз за ізольованого ПМК в основному сприятливий. Ризик прогресування й ускладнення в основному залежить від ступеня неповноцінності сполучної тканини, вираженості пролабування стулок, характеру аритмії, глибини пролабування стулок і змін на ЕКГ.
Дата добавления: 2018-09-23; просмотров: 193; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
