Патогенні мікроорганізми як збудники інфекційних захворювань
У клінічній практиціінфекційні захворювання, які з точки зору їх діагностики мають певні особливості зустрічається дуже часто. Саме такі захворювання, за даними Всесвітньої організації охорони здоров'я, стають причиною 26% всіх смертей. У список найбільш поширених інфекційних захворювань входять інфекційна пневмонія та інші запальні захворювання дихальних шляхів, гепатит, ВІЛ, туберкульоз, малярія, запалення органів статевої системи та сечовивідних шляхів, гістоплазмоз, ротавірусні інфекційні захворювання, вітряна віспа, герпес, вірус папіломи людини та ще кілька десятків хвороб. Хоча б раз у житті кожна людина стикається з інфекційними захворюваннями та необхідністю швидкої постановки діагнозу.[25]
Патогенними називають ті мікроби, які мають здатність провокувати розвиток якогось захворювання в організмі людини або тварини. Всі вони діляться на групи за різними ознаками, але мають і спільні риси. Властивості патогенних мікроорганізмів досить добре вивчені, і ними володіють усі без винятку хвороботворні мікроби.
Характеристика патогенних мікроорганізмів налічує чотири особливості:
Специфічність. Кожен окремий вид має можливість спровокувати строго певне захворювання з характерною симптоматикою.
Патогенність. Головна відмінність від сапрофітних різновидів. Ця властивість полягає в тому, що мікроорганізм може виступати в ролі збудника хвороби, функціонуючи і вільно розмножуючись всередині організму-носія. Цей ознака є постійним, і він не може змінюватися під дією яких-небудь зовнішніх факторів.
|
|
|
Вірулентність. Підцимпоняттямрозумієтьсярівеньпатогенноговпливунаорганізм, якенадаємікробвпроцесісвоєїжиттєдіяльності. Вонанеєпостійноювластивістю, підвпливомрізнихзовнішніхумоввонаможезнижуватися, підвищуватисяабовтрачатисязовсім.
Восновубільшостівакцин, щозастосовуютьсядлялікуваннязахворювань, щоспричиняютьсяхвороботворнимимікроорганізмами, належитьсамезниженняїхньоївірулентностізметоюскороченняпатогенності. Ця якість притаманна виключно живим клітинам, загиблі екземпляри не можуть надавати негативну дію на організм носія.
Здатність утворювати токсини. Це властивість говорить сама засебе – патогенні мікроорганізми здатні в процесі своєї життєдіяльності виділяти отруйні речовини. При попаданні їх в лімфу або кров відбувається досить швидкеураження практично всіх внутрішніх органів, виникають отруєння різної тяжкості.Токсини, що виробляються хвороботворними мікроорганізмами, діляться на два види: ендотоксини і екзотоксини. Останні є прямим продуктом життєдіяльності, мають вкрай високим ступенем небезпеки для живого організму. Ці токсини швидко руйнуються під впливом тепла і сонячного світла. Певні хімічні речовини також можуть сильно знизити їх токсичність. Ендотоксини, навпаки, потрапляють в організм носія виключно після загибелі клітини, в процесі її розпаду. Вони значно менш отруйні, але не втрачають своїх властивостей навіть при сильному нагріванні.
|
|
|
Високийвмістіряснийвикидекзотоксинів, якнайбільшнебезпечнихітоксичнихдляорганізму, робитьїхносіївподобоюбіологічноїзброї, якеможешвидкопоширитисяівразитивеличезнакількістьносіїв. Існуєтакожвеликагрупаумовно-патогеннихбактерій. Вони примітні тим, що практично постійно співіснують з живими організмами і при цьому не приносять шкоди їм у звичайних умовах. Однак якщо що-то в організмі носія або в навколишньому середовищі змінюється, це може стати відправною точкою розвитку серйозної інфекції. Умовно-патогенні мікроорганізми, поняття, біологічні особливості та властивості гідні окремої теми. Необхідно знати про їхнє існування і не плутати з хвороботворними.
Усі інфекційні хвороби поділяються на п'ять типів — пріонні, вірусні, бактеріальні, протозойні та грибкові ураження. Далі будуть розглянуті чотири типи- ВІЛ,туберкульоз, гепатит, сифіліс та стафілококової інфекції як найбільш поширені. Різні збудники іноді можуть викликати одне і те ж захворювання. Зокрема, пневмонія може бути результатом як вірусної, так і бактеріальної інфекції. Лікування залежить не від проявів, а від збудника хвороби. Противірусні препарати безсилі у боротьбі з бактеріями та грибками, антибіотики не діють на віруси. Тому основне завдання лабораторної діагностики інфекційних захворювань — виявлення типу збудника[30]ю
|
|
|
ВІЛ-інфекція – це хвороба, що спричиняється ретровірусом, який вражає клітини імунної, нервової та інших систем і органів людини, з тривалим хронічним прогресуючим перебігом .[10] Були доведені інфекційна природа цього захворювання й основні шляхи його передачі: горизонтальні – через кров, через слизові при сексуальних контактах і вертикальний – від матері до плоду. З середини 1981 року це захворювання прийняло характер глобальної епідемії і з 1982 року відоме як «синдром набутого імунодефіциту» (СНІД) – поєднання небезпечних для організму інфекцій, розвиток яких викликається вірусом імунодефіциту людини .[25.30] Модель ВІЛ зображена на рис.1.1
|
|
|
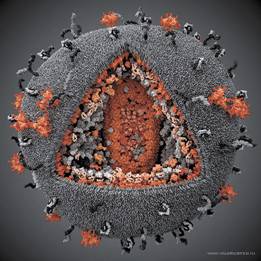
рис. 1.1 модель ВІЛ
Вірус імунодефіциту людини належить до родини ретровірусів. Вірусна частинка являє собою ядро, оточене оболонкою. Ядро містить РНК і ферменти – зворотну транскриптазу (ревертазу), інтегрази, протеазу. При потраплянні ВІЛ в клітку, РНК під впливом ревертази перетворюється в ДНК, яка вбудовується в ДНК клітини-господаря, продукуючи нові вірусні частинки – копії РНК вірусу, залишаючись в клітині довічно. Ядро оточене оболонкою, у складі якої є білок – глікопротеїд gp120, зумовлює прикріплення вірусу до клітин організму людини, що має рецептор – білок CD4. Відомі 2 типи вірусу імунодефіциту людини, що мають деякі антигенні відмінності – ВІЛ-1 і ВІЛ-2. ВІЛ-2 зустрічається переважно в Західній Африці. ВІЛ характеризується високою мінливістю, в організмі людини по мірі прогресування інфекції відбувається еволюція вірусу від менш до більш вірулентного варіанту.[25.28.29]
Джерелом зараження є людина, інфікована ВІЛ в стадії безсимптомного вірусоносійства, так і розгорнутих клінічних проявів хвороби. ВІЛ виявлено у всіх біологічних субстратах людини (крові, спинномозкової рідини, грудному молоці, в біоптатах різних тканин, слині).
Шляхи передачі інфекції – статевий, перентеральный, вертикальний. Факторами ризику можуть бути органи і тканини донорів, що використовуються для трансплантації.[27]
Приблизно через 3-6 тижнів з моменту зараження настає гостра гарячкова фаза. Проявляється вона не у всіх ВІЛ- інфікованих, тільки у 50-70%. У решті частини хворих інкубаційний період змінює безсимптомна фаза. Симптоми ВІЛ у гострій гарячковій фазі має неспецифічні прояви, такі як: лихоманка: підвищення температури, в більшості випадків до 37,5 градусів (так званий субфебрилітет); болісність в горлі; лімфовузли під пахвами та у паху збільшуються, утворюючи болісні припухлості; больові відчуття в області голови і очей; болісність в суглобах і м'язах; нездужання, сонливість, схуднення, втрата апетиту; блювота, нудота, діарея; зміни на шкірі: висипання, поява виразок; також можливий розвиток серйозного менінгіту, коли уражаються оболонки головного мозку (даний стан супроводжується болями в голові, світло-боязливістю). Тривалість гострої фази - до декількох тижнів. Після цього періоду у більшості ВІЛ- інфікованих настає безсимптомна фаза. Водночас приблизно у 10% пацієнтів ВІЛ відрізняється блискавичним перебігом, коли стан різко погіршується.
Безсимптомна фаза має тривалий перебіг. Приблизно у 50 % ВІЛ-інфікованих безсимптомна фаза може тривати до 10 років. Швидкість протікання даної фази залежить від того, з якою швидкістю розмножується вірус. На цій фазі відбувається зниження кількості лімфоцитів CD 4. Коли їх рівень опускається до позначки нижче 200 мкл, можна говорити про наявність у хворого СНІДу. При безсимптомній фазі клінічні прояви хвороби можуть бути відсутні. Ряд інфікованих пацієнтів страждають від лімфаденопатії - збільшення всіх груп лімфатичних вузлів.
Туберкульо́з (або ТБ —скорочення від туберкульозна бактерія; раніше сухоти (рос. чахотка) — поширене і, нерідко, смертельне інфекційне захворювання. Йогоспричинюютьрізноманітнівиди мікобактерій, частішезавсе Mycobacterium tuberculosis(рис.1.2). При туберкульозі найчастішеуражені легені, також може розвиватися патологічний процес в інших органах і тканинах. Передається через повітря, коли люди з активним туберкульозом кашляють, чхають або іншим чином виділяють збудника у повітря. Перебіг більшості випадків є асимптоматичним і латентним. Приблизно кожна 10-та латентна інфекція прогресує до активної хвороби. Якщо туберкульоз не лікувати наслідки можуть бути трагічними. Туберкульоз вбиває більше 50 % уражених людей.
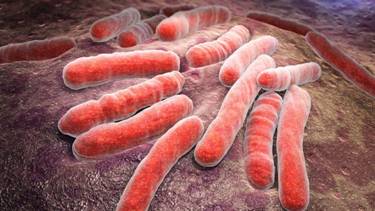
рис.1.2модель Mycobacteriumtuberculosis
У людини туберкульоз викликають мікобактерії: Mycobacteriumtuberculosis (рис.1.2) - в 92% випадків, в інших випадках - М. bovis (вид, який викликає туберкульоз у людини і у великої рогатої худоби).М. tuberculosis - аероби, нерухомі тонкі палички. Кислотостійкі, для їх фарбування необхідна особлива методика (за Цілем-Нільсеном). Збудник може розмножуватися як позаклітково, так і в макрофагах. Палички стійкі в зовнішньому середовищі: 3-4 міс. зберігаються на сторінках книг, 10 днів - у вуличному пилу, у воді - до року, десятиліттями - в замороженому стані. Гинуть протягом декількох хвилин при УФО і кип'ятінні. На класичних поживних середовищах ростуть повільно - поява перших колоній спостерігається через 4-8 тижні.
На туберкульоз хворіють усі вікові групи - від новонароджених до людей похилого віку. Основні джерела інфекції: хвора людина, молочні та м'ясні продукти від хворих на туберкульоз тварин. Шляхи передачі: повітряно-крапельний - частіше; можливий також трансплацентарний шлях інфікування (при вагітності від матері до плоду). Основні чинники передачі інфекції - контакт з бактеріовидільником тривалого характеру, імунодепресія, голодування, погані соціально-побутові умови. Контагіозність невисока і залежить значною мірою від стану захисних сил макроорганізму. Не характерна періодичність і сезонність захворюваності. Джерело інфікування не вдається встановити майже в 90% випадків. Ризик розвитку захворювання підвищується, із зменшенням віку дитини в період інфікування. Особливістю туберкульозної інфекції є тривале (протягом багатьох років, а в деяких випадках і довічно) збереження життєздатного збудника в лімфатичних вузлах, осередках дисемінації і в первинному осередку. Ослаблення організму і зниження імунітету при інфекційних (ВІЛ-інфекція, вірусний гепатит, хвороба кір) та інших захворюваннях призводять до активізації здавалося б повністю «заживших» вогнищ.
Туберкульоз тривалий час розвивається в організмі людини без будь-яких зовнішніх ознак. У цей період мікобактерія туберкульозу, яка потрапила в легені, починає розмножуватись в легенях або інших органах, а імунна система намагається зупинити, або сповільнити цю агресію. Коли ступінь ураження органу набуває значних розмірів, людина починає відчувати нездужання, у неї спостерігаються:
■ кашель, що триває понад 2-3 тижні;
■ рясне потовиділення вночі;
■ слабкість;
■ безпричинна втрата ваги;
■ підвищення температури тіла до 37 і більше градусів без видимої на те причини, що триває понад тиждень.
В деяких випадках може бути кровохаркання, біль у грудній клітці, задишка.
Для діагностування туберкульозу проводять рентгенографіюорганів грудної клітки та аналіз харкотиння на наявність у ньому мікобактерій туберкульозу. Цей аналіз складається з двох частин — визначення збудника захворювання за допомогою прямої мікроскопії мазка харкотиння і посіву на спеціальні живильні середовища. Аналіз харкотиння за допомогою мікроскопії дозволяє отримати результат за декілька годин. Посів харкотиння — це більш тривале дослідження. За допомогою сучасних прискорених методів результат доступний вже через 2-3 години, а при звичайних методиках, які поки що в більшості випадків застосовуються в Україні, результат можна отримати за 4-10 тижнів.
Аналіз харкотиння — це надзвичайно важливе дослідження, оскільки дозволяє не тільки підтвердити діагноз «туберкульоз», а й визначити чутливість мікобактерії туберкульозу до ліків. На сьогодні ця проблема є дуже актуальною в Україні, оскільки зустрічаються випадки первинного захворювання на туберкульоз, при якому збудник захворювання стійкий (резистентний) до препаратів першого ряду, які застосовують для лікування звичайного туберкульозу.
У тих випадках, коли туберкульоз уражає інші органи, проводять спеціальні рентгенологічні дослідження цих ділянок (комп’ютерну томографію органів грудної клітки, черевної порожнини, голови, урографію) і в деяких випадках, біопсію ураженого органу для підтвердження діагнозу (забір з метою дослідження мікроскопічної частинки органу за допомогою тонкої голки).
Туберкульоз - підступно, складно діагностується інфекційне захворювання. Воно вбиває мільйони людей по всьому світу. Повне лікування можливо лише при ранній діагностиці. При запущених формах лікування проходить тривалий період, часом закінчується летально. Необхідно використовувати нові технології для діагностики та лікування хворих на туберкульоз.
Віруснийгепатит — група інфекційних захворювань з переважним ураженням печінки і вираженими симптомами інтоксикації.
Етіологічно розрізняють вірусний гепатит А, В, С, D і Е. За клінічним перебігом виділяють легку, середньоважку і важку злоякісну форми (гепатит В і D). Перебіг може бути гострим, хронічним, з ускладненнями або без них.Модель вірусного гепатита зображено на рис. 1.3
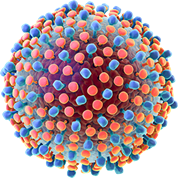
рис1.3 модель вірусного гепатита
Вірусний гепатит А протікає гостро, циклічно з короткочасними симптомами інтоксикації та порушеннями функції печінки, характеризується доброякісним перебігом. Інкубаційний період складає від 10 до 45 днів.Збудник захворювання — РНК-вірус. Джерело інфекції — хворі в переджовтушнім і жовтяничнім періоді, а також з безжовтяничною формою. Збудник виділяється з випорожненнями, а зараження відбувається через брудні руки і заражені продукти.Характерним симптомом є підвищення температури до 38-40 ° C, головний біль, болі в м’язах, легкі катаральні явища, одночасно знижується апетит, з’являються нудота, блювота і болі в правому підребер’ї, а також темна сеча і знебарвлений кал.На 5-6-й день хвороби з’являється знебарвлений кал, жовте забарвлення склер і шкіри. У цей період відзначається поліпшення стану хворого. Жовтяниця може триматися до 1 місяця. Характерні брадикардія та зниження артеріального тиску. Затяжний перебіг захворювання зустрічається рідко.
Вірусний гепатит В — збудник ДНК-вірус, який не руйнується високою температурою. Джерело інфекції — хвора людина. Основні шляхи передачі: статевий, плацентарний, при пологах, переливанні крові та її препаратів, а також при використанні нестерильних шприців та інструментів. Тривалість інкубаційного періоду становить до 100 днів. Захворювання починається поступово, коли відзначаються втрата апетиту, нудота, блювота, печія і біль в епігастральній області і печінки. Через 2 тижні з’являється темна сеча, кал стає безбарвним, надалі розвивається жовтяниця, яка тримається протягом 1-2 тижнів, але може тривати до 3 місяців.Зазвичай захворювання протікає важко, можливий перехід в хронічну форму, яка характеризується прогресуючим перебігом і може ускладнитися цирозом печінки, печінкової енцефалопатією. Крім того, можливе настання коматозного стану.
Вірусний гепатитС характеризується парентеральним механізмом передачі. Збудник — РНК-вірус. За клінічними симптомами перебіг захворювання нагадує гепатит B. Часто виникає хронічний процес.
Вірусний гепатит D — збудник РНК-вірус. Відзначається більш важкий перебіг, часто розвивається печінкова енцефалопатія. Можливе виникнення хронічної форми захворювання.
Вірусний гепатит Е — збудник РНК-вірус. Джерело інфекції — хвора людина. Зараження відбувається орально-фекальним шляхом. Інкубаційний період становить 30-40 днів. Клінічна картина така ж, як і при гепатиті А, але з більш важким перебігом.Основою для постановки діагнозу слугують характерні клінічні симптоми. У крові визначається підвищення зв’язаного білірубіну, збільшується активність сироваткових ферментів, виявляється позитивна тимолова проба. У сечі визначаються жовчні пігменти. Для визначення виду вірусного гепатиту застосовують імунологічні методи.
Стафілокок(лат. Staphylococcus) – це нерухома бактерія кулястої форми, що належить до сімейства Staphylococcaceae.
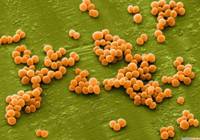
Рис. 1.4.Мікрофотографія Staphylococcusaureus
Стафілокок належить групі позитивних, нерухомих, анаеробних, умовно-патогенних для організму людини мікроорганізмів. Тип метаболізму – окислювальний і ферментативний. Спори та капсули не утворюють. Діаметр клітини стафілокока становить 0,6-1,2 мкм, в залежності від штаму (виду). Найбільш поширені кольори – фіолетовий, золотистий, жовтий, білий. Деякі стафілококи здатні синтезувати характерні пігменти.
Найнебезпечнішими видами стафілокока є стафілокок сапрофітний, епідермальний стафілокок і стафілокок золотистий:
Сапрофітний стафілокок найчастіше вражає жінок, викликаючи у них запальні захворювання сечового міхура (наприклад цистит) і нирок. Бактерії сапрофітного стафілокока локалізуються в шарах шкіри геніталій і слизовій оболонці сечівника. З усіх видів стафілокока він викликає найменші ураження;
Епідермальний стафілокок може мешкати на всіх слизових і будь-якій ділянці шкіри людини. При нормальному імунітеті організм справляється з цією бактерією, і вона не викликає будь-яких уражень. Але якщо якимось чином епідермальний стафілокок потрапляє з шкіри в кров людини зі слабким імунітетом (після хірургічної операції), внаслідок зараження крові може розвинутися запалення ендокарда (ендокарди);
Золотистий стафілокок є найпоширенішим і небезпечним видом. До зараження схильні в рівній мірі дорослі і діти, чоловіки і жінки. Бактерія може вражати будь-які органи, провокуючи запальні захворювання, кількість яких перевищує сотню. Це надзвичайно стійкий і живучий мікроорганізм, що витримує дуже високі температури, вплив прямих сонячних променів, 100% етилового спирту, перекису водню і ряду антибіотиків. Золотистий стафілокок стає причиною гнійних уражень шкіри (Чиряків, фурункулів, ячменів і ін.). Викликає він також велику кількість небезпечних системних і загальних інфекцій: стафілококовий сепсис, пневмонію, токсичний шок, утворення гнійників в мозку, серці, печінці та нирках, остеомієліт, харчове отруєння і т. д.
Умовна патогенність даного виду інфекції говорить про те, що негативним чином на здоров'я людини, чи тварини, стафілококи діють лише при певних умовах.[31]
Причиною розвитку практично всіх стафілококових хвороб є порушення цілісності шкіри чи слизових оболонок, а також вживання заражених продуктів харчування. Рівень шкоди також залежить від штаму бактерії, а також функціонування імунної системи. Чим імунітет міцніше, тим менше шкоди стафілококи здатні завдати здоров'ю людини. Таким чином, можна зробити висновок, що в більшості випадків захворювання стафілококом необхідно поєднання 2х факторів – потрапляння інфекції всередину і порушення нормального функціонування імунної системи.[31.33]
Діагностування стафілококової інфекції можливо виключно при наявності даних епідеміологічної картини та клінічного стану пацієнта. Лікар визначає джерела інфекції, можливі контакти з інфікованими людьми.[33.35]
При діагностуванні обов'язково проводиться ідентифікація хвороботворних стафілококових бактерій, яка ґрунтується на результатах лабораторних досліджень.
Стафілококи можуть викликати хвороби, зокрема стафілококову інфекцію, у людей та тварин або через виробництво токсину, або через проникнення до організму. Стафілококові токсини — загальна причина харчових отруєнь. Бактерії часто ростуть в харчових продуктах при неналежному зберіганні. Хоча процес кип'ятіння вбиває бактерій, ентеротоксини теплостійкі і легко витримують кип'ятіння протягом кількох хвилин. Стафілококи можуть рости в продуктах з відносно низьким вмістом вологи (наприклад, в сирах і ковбасах).
Один з патогенних видів — Staphylococcus aureus, який може заражати рани. Ці бактерії можуть виживати на сухих поверхнях, збільшуючи можливість передачі. З представників цього типу, метицилін-стійкий Staphylococcus aureus (MRSA) недавно став головною причиною набутих у лікарнях інфекцій і знаходиться зі збільшеною частотою серед побутових інфекцій. S. aureus також є одним з факторів, що викликають отруйний шоковий синдром. Протягом 1980-х деякі тампони дозволяли швидке зростання S. aureus, який випускав токсини, що проникали до кровотоку. Будь-яка інфекція S. aureus викликає стафілококовий синдром обвареної шкіри, реакцію шкіри на екзотоксини, що потрапили до кровотоку. Також він може викликати зараження крові, так звану піемію.Позитивні на коагулазу стафілококи, що іноді заражають шкіру домашніх собак і кішок, — Staphylococcus intermedius. Цей вид інколи, хоча й нечасто, викликає інфекції людини, звичайно у формі зоонозу.
S. epidermidis — негативнийнакоагулазувид — типовийкоменсалшкіри, алеможевикликатигостріінфекціїприпригніченніімунітету.
S. saprophyticus — ще один негативний на коагулазу вид — є частою причиною інфекцій сечостатевої системи сексуально активних молодих жінок.Останніми роками декілька інших видів стафілококів були знайденими в людських інфекціях, наприклад S. lugdunensis, S. schleiferi і S. caprae.Інфекцію Staphylococcus часто знаходять на кінчиках пальців, найчастіше на вказівному та великому пальцях. Ця інфекція відома як панарицій. Як і інші стафілококові інфекції, вона дуже болюча і може бути вилікувана антибіотиками.
Сифіліс– захворювання, що передається статевим шляхом. Збудником сифілісу є бліда трепонема (Treponemapallidum)рис.1.4.Захворювання характеризується повільним і прогресуючим перебігом. На пізніх стадіях сифіліс призводить до тяжких уражень внутрішніх органів, нервової системи та опорно-рухового апарату.[43]
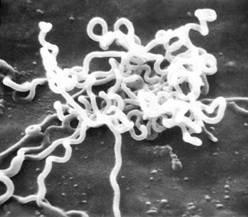
Рис. 1.5. Мікрофотографія Treponemapallidum.
Причиною сифілісу є зараження блідою трепонемою – мікроорганізми спіралеподібної форми.[25]У переважній більшості випадків зараження блідою трепонемою відбувається статевим шляхом. У той же час можливе зараження і контактно-побутовим шляхом, наприклад при контакті з невисохлими речами хворого. Хвороба може передаватися через слину при поцілунках, а також через предмети загального користування, якщо на них є залишки слини хворого (губна помада, зубна щітка, столові прилади тощо).
Ймовірність зараження сифілісом при одноразовому незахищеному статевому контакті становить близько 30%.Як правило, сифіліс супроводжується утворенням твердого шанкра і збільшенням лімфовузлів. До кінця первинного періоду хворих турбують головні болі, нездужання, болю у м'язах і суглобах, підвищена температура і зміною формули крові (зниження рівня гемоглобіну і збільшення лейкоцитів у крові).[44]
При появі перших симптомів сифілісу (виразки) після незахищеного (а також захищеного) статевого акту необхідно звернутися до лікаря. На сьогоднішній день сифіліс повністю лікується.
У чоловіків, як і у жінок, перша помітна ознака зараження з'являється у вигляді твердого шанкра. Виразка утворюється частіше на статевому члені, біля його основи і на голівці. Однак може проявитися і в порожнині рота, на мошонці, в області анального отвору. Симптоми і перебіг захворювання практично не відрізняються у чоловічої та жіночої частини населення. Первинна стадія сифілісу починається з виявлення твердого шанкра на шкірі або слизових оболонках людини. На початковому етапі це не завдає серйозного дискомфорту. Потім відбувається поступове запалення шанкра, він приймає червоний або синюшного забарвлення, характерний для сильного запального процесу.Протягом першого тижня після появи перших симптомів починається запалення лімфатичних вузлів і судин поруч з шанкром (регіональний склераденіт). Запалюються лімфовузли у вигляді клубків, утворюючи значні набряки і припухлості навколо твердого шанкра. При локалізації болячки в порожнині рота, то це загрожує запаленням одного мигдалини і набряком горла, ускладнюють процес ковтання і дихання. Симптоми завдають значні страждання при вербальному спілкуванні і прийомі їжі. Склераденіт в області геніталій ускладнює процес ходьби і акт дефекації.
1.2 Загальні відомості з діагностики найбільш поширених інфекційних хвороб
Завдяки застосуванню електроннообчислювальної техніки, широкому використанні принципів автоматизації та стандартизації методів лабораторних обстежень за останні роки створено і введено в практику новітню апаратуру, що дає можливість одномоментно визначати в малому об’ємі крові низку різних показників (гормонів, ферментів, моноклональних антитіл, електролітів тощо). Це дає можливість значно скоротити термін виконання клінічних, біохімічних, імунологічних аналізів, дозволяє обмежити кількість лабораторних працівниківНа сучасному етапідіагностика інфекцій - це лабораторне дослідження з виявлення та ідентифікації збудників або специфічних антитіл (збудника інфекції) в організмі за допомогою різних методів. Саме вони дозволяють провести ранню діагностику інфекцій, а також відстежити за динамікою розвитку процесів інфекційного захворювання[3].
На сьогодні бактеріологічний метод дослідження широко використовують в медичній практиці. З метою аналізу мікрофлори хворих, з подальшим встановленням відповідного діагнозу, та підбору ефективної схеми лікування. Наприклад антибіотикограма, яка покаже активність лікарських препаратів проти збудника захворювань. Аналіз бактерій використовується в лабораторії для визначення небезпечних захворювань, як туберкульоз, поворотний тиф або гонорея. Також він застосовується для вивчення бактеріального складу мигдалин, порожнин органів. Бактеріологічний метод дослідження можна використовувати для визначення забрудненості середовища. За даними про кількісний та якісний склад мазка з поверхні якого-небудь предмета визначається ступінь заселеності даної середовища мікроорганізмами[11].
Спеціальні середовища світового лідера LIOFILCHEM® (Італія) дозволяють досліджувати “найвибагливіші” мікроорганізми. В ході мікробіологічного дослідження перевіряється чутливість до всіх фармакологічних груп антибіотиків (близько 50 діючих речовин), і результат включає вказівку на їх ефект («чутливий» / «проміжний результат» / «резистентний»). Додатково додаються МІК (мінімальну інгібуючу концентрацію) – найменшу концентрацію антимікробного препарату, що повністю пригнічує ріст бактерії. Досліджуються як терапевтично значущі, так і «маркерні» антибіотики, що дозволяє охарактеризувати ефекти еквівалентних антибіотиків і навіть спрогнозувати ефекти тих з них, які фактично не досліджувалися в ході аналізу[ ].
Основним методом лабораторної діагностики ВІЛ-інфекції :
В останні роки велику популярність завоював спосіб виявлення генного матеріалу ВІЛ методами реплікації (ампліфікації, розмноження) специфічних генних послідовностей вірусу. Часто ці методи поєднуються за назвою одного з його варіантів - "полімеразна ланцюгова реакція" - ПЛР. Але нині вони мають чутливість лише в 98 %, тобто виявляють лише 98 % проб від ВІЛ інфікованих осіб, що істотно нижче, ніж при використанні імуноферментного аналізу (до 99,9%). Перевага ПЛР полягає в тому, що вона здатна виявляти ВІЛ-інфекцію в інкубаційному і ранньому клінічному періоді, коли антитіл ще може і не бути, а також вона виявляється корисною для прогнозування перебігу захворювання і оцінки ефективності терапії.
Сьогодні випускається безліч експрес-тестів на ВІЛ. Вони відомі як «тест на місці», «тест в ліжка хворого» і «спрощений експрес-тест». У їх основі лежить один з чотирьох методів- реакція аглютинації, ІФА на полімерних мембранах (тест-смужки) імунологічний фільтраційний аналіз або іммунохроматографія - ІХА. Подібні експрес-тести корисні, коли результат необхідно отримати швидко, наприклад, в приймальному відділенні, перед терміновими хірургічними втручаннями, пологами або після випадкової травми голкою. Основною проблемою вживання експреса-тестів — необхідність консультувати пацієнта перед тестуванням і отримувати його згоду на проведення тесту.
Метод ІФА (імуноферментний аналіз) – скринінгова система виявлення антитіл до ВІЛ. Цей аналіз чутливий до всіх білків, близьким до білків ВІЛ. У випадку позитивного результату аналіз в лабораторії проводиться двічі (з тією самою сироваткою) і при отриманні хоча б ще одного позитивного результату сироватка направляється для постановки підтверджуючого тесту.Для підтвердження специфічності результату, отриманого ІФА, використовується метод імунного блотингу, принцип якого полягає у виявленні антитіл до окремих білків вірусу.[27,25]
Основним методом лабораторної діагностикитуберкульозу :
Існує багато видів досліджень, за допомогою яких виявляється туберкульоз. Можна виділити 5 основних, якими користуються в наш час: реакція Манту (PPD test, туберкулінова проба), яка, як правило, проводиться людям, які контактують з хворими. Також вона використовується для планового скринінгу у дітей. Її недоліками є велика ймовірність хибнопозитивних результатів і довгий термін перевірки; аналіз харкотиння - один з найбільш інформативних і точних методів, а й найдовший (від 2 до 8 тижнів); бронхоскопія; ІФА та ПЛР. Для планового аналізу найчастіше використовується дослідження реакції Манту. Це дуже чутлива методика, але в той же час вона під впливом безлічі факторів може давати хибно позитивні результати. Дитині часто буває складно слідувати необхідним вимогам, щоб реакція Манту була більш достовірною, і в результаті можна отримати спірні дані. У діагностичних цілях замість неї зручніше і ефективніше буде провести аналіз крові на туберкульоз. ІФА підійде саме для визначення наявності захворювання. Позитивний результат, отриманий за допомогою цієї методики, буде вважатися достатньою підставою для попереднього діагнозу і призначення додаткових досліджень. Цей метод швидкий в обробці, застосувавши його, можна легко обстежити групу людей. Втакому випадку ІФА дозволить швидко і просто провести обстеження. ПЛР дасть точні результати вже через 36 - 48 годин. Для проведення ІФА пацієнт повинен натщесерце здати кров з вени. Цей метод полягає у виявленні в організмі людини антитіл до бактерій туберкульозу. Його слід використовувати тільки в діагностичних цілях, а розшифровку результатів краще довірити фахівцеві.
Швидкі імунохроматографічні тести для виявлення специфічних антитіл до антигенів Mycobacteriumtuberculosis призначені для дослідження сироватки крові, плазми та цільної крові.
Також досить інформативним а головне швидким серологічні методи діагностики туберкульозної інфекції. Серологічні методи діагностики туберкульозу, до яких відносять і швидкі тести для визначення антитіл до мікобактерій туберкульозу, згідно стандартів діагностики та лікування туберкульозу в Україні, відносяться до додаткових методів обстеження на туберкульоз у підозрілих випадках (негативний мазок, позитивна культура; негативний мазок, негативна культура; підозра на позалегеневий туберкульоз).
Профілактичні огляди і здоровий спосіб життя допоможуть попередити туберкульоз, а своєчасна діагностика - перший крок в боротьбі із захворюванням.
Основним методом лабораторної діагностики гепатиту :
Печінкові проби (АЛТ, АСТ, ЛДГ, СДГ, лужна фосфатаза, ГЛДГ, ГГТ, тимолова проба); Біохімічний аналіз крові (альбумін, глобуліни, білірубін, протромбін, фібриноген); Аналіз на наявність маркерів гепатитів (антигени і антитіла, специфічні до певного вірусу гепатиту); ПЛР (виявлення генетичної інформації вірусів).
Біохімічний аналіз крові та печінкові проби лише побічно свідчать про гепатит, їх показники змінюються і при інших захворюваннях печінки. Тому для точного підтвердження діагнозу гепатиту необхідно провести аналіз на наявність маркерів гепатиту, а також ПЛР. Реакція преципітації в гелі, реакція зворотної непрямої гемаглютинації, зустрічний імуноелектрофорез, ІФА.
Діагностику гепатиту проводять на основі проведень ряду кінічних дослідженям:
Печінкові проби (АЛТ, АСТ, ЛДГ, СДГ, лужна фосфатаза, ГЛДГ, ГГТ, тимолова проба); Біохімічний аналіз крові (альбумін, глобуліни, білірубін, протромбін, фібриноген); Аналіз на наявність маркерів гепатитів (антигени і антитіла, специфічні до певного вірусу гепатиту); ПЛР (виявлення генетичної інформації вірусів).
Тому для точного підтвердження діагнозу гепатиту необхідно провести аналіз на наявність маркерів гепатиту, а також ПЛР. Реакція преципітації в гелі, реакція зворотної непрямої гемаглютинації, зустрічний імуноелектрофорез ІФА.
Основним методом лабораторної діагностикисифілісу :
Виявлення та ідентифікація збудника сифілісу при мікроскопії шкірних висипань. Але при відсутності ознак на шкірі і слизових і при наявності «сухого» висипу застосування цього методу неможливо.[30.31]
Серологічні реакції (неспецифічні, специфічні) ставляться з сироваткою, плазмою крові та ліквором – найбільш надійний метод діагностики сифілісу.
Неспецифічними серологічними реакціями є: RPR – реакція швидких плазмових реагинов і RW - реакція Вассермана (реакція зв'язування компліменту). Дозволяють визначати антитіла до блідої спирохети – реагіни. Застосовують для масових обстежень (в поліклініках, стаціонарах). Іноді вони дають хибнопозитивний результат (позитивний відсутність сифілісу), тому цей результат підтверджують проведенням специфічних реакцій. До специфічних серологічних реакцій відносять: РІФ - реакцію імунофлуоресценції, РПГА – реакцію пасивної гемаглютинації, РІБТ – реакцію іммобілізації блідих трепонем, RW c трепонемним антигеном. Використовуються для визначення видоспецифічних антитіл. РІФ і РПГА високочутливі аналізи, стають позитивними вже в кінці інкубаційного періоду. Позитивними показники серологічних реакцій стають лише наприкінці другого тижня первинного періоду, тому первинний період сифілісу ділять на два етапи: серонегативний і серопозитивний. Неспецифічні серологічні реакції застосовують для оцінки ефективності проведеного лікування. Специфічні серологічні реакції у пацієнта, який перехворів на сифіліс залишаються позитивними на все життя, для перевірки ефективності лікування їх не використовують.
Дата добавления: 2018-06-01; просмотров: 464; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
