Применяемых с лечебно-профилактической целью 20 страница
Диагностика опухолей яичников включает данные анамнеза, общего, гинекологического осмотров и специальных методов исследования (рис. 34).
Цитологический метод основан на исследовании жидкости из серозных полостей, пунктатов опухоли, мазков-отпечатков с поверхности опухоли. Широко в онкогинекологической практике

для диагностики опухолей яичников и степени распространения ракового процесса используются рентгенологические методы исследования (лимфография, компьютерная томография). Ультразвуковое исследование позволяет диагностировать опухоль яичников в скрининговом плане, определять эффективность терапии и полноту ремиссии. Диагностическая лапароскопия является заключительным этапом и производится по необходимости после использования всех других методов.
Перспективным считается определение опухолевых маркеров-антигенов белковой природы, которые вырабатываются опухолевой тканью. Иммунологические методы определения опухолевых маркеров могут использоваться при массовых профилактических осмотрах.
Трудности диагностики очевидны, поскольку в ранние стадии отсутствуют патогномоничные симптомы злокачественных опухолей. Как уже отмечалось, клиническому проявлению рака предшествует доклинический период. Онкологическая настороженность должна всегда присутствовать при проведении профилактических и других осмотров женщин, и это является условием успеха своевременной диагностики опухолей яичников.
|
|
|
Принципы лечения. Лечение больных с опухолями яичников проводится с учетом характера процесса (доброкачественный, злокачественный), степени распространения злокачественной опухоли и ее гистотипа, а также возраста больной. Должен быть исключен метастатический вариант опухоли яичников, при котором тактика лечения определяется с учетом первичной локализации.
Единственный метод при лечении доброкачественных опухолей яичников - хирургический. Он является также методом профилактики рака яичников. Объем оперативного вмешательства при доброкачественных опухолях яичников определяется после исключения их малигнизации различными методами (срочное гистологическое исследование, цитология). Поэтому в больницах, где возможность такой диагностики отсутствует, операции по поводу опухолей яичников не должны производиться. В детском, препубертатном и пубертатном периодах как при односторонних, так и особенно при двухсторонних опухолях яичников операции должны выполняться с сохранением неизмененной ткани яичников (по типу резекции). Принцип органосохраняющих операций должен соблюдаться и в репродуктивном возрасте. В случаях одностороннего удаления опухолей показана резекция со срочным гистологическим исследованием второго яичника. В перименопаузальном периоде при опухолях яичников показана гистерэктомия с придатками.
|
|
|
Лечение злокачественных опухолей яичников зависит от стадии процесса и гистотипа. Обычно проводится комбинированное лечение, которое включает: хирургическое вмешательство, лучевую терапию, химиотерапию, гормонотерапию и иммунотерапию. Варианты их сочетаний подбираются индивидуально.
Операцией выбора при злокачественных опухолях яичников является гистерэктомия (тотальная или субтотальная) с придатками и удалением большого сальника. Оментэктомия выполняется всегда при таких операциях, поскольку именно в сальнике обнаруживаются метастазы (при отсутствии видимых могут быть обнаружены микрометастазы при гистологическом исследовании). По показаниям удаляются метастазы в области кишечника, лимфатических узлов и т. д. В отдельных случаях, при значительном распространении процесса, операция ограничивается удалением только основных опухолевых масс. Во время операции обязательно осуществляется ревизия органов брюшной полости (кишечник, желудок, печень, почки и т. д.).
|
|
|
Химиотерапия почти всегда показана при злокачественных опухолях яичников в дополнение к хирургическому вмешательству. В отдельных случаях (III - IV стадии) химиотерапия может предшествовать оперативному лечению. В настоящее время используется моно- или полихимиотерапия.
Лучевая терапия при злокачественных опухолях яичников применяется реже, сочетается с химиотерапией, считается целесообразной после оперативного вмешательства по поводу злокачественных опухолей яичников I - II стадии.
Гормонотерапия при раке яичников проводится по типу эстроген- или гестагентерапии с учетом данных по определению эстрогеновых и прогестероновых рецепторов в опухолевой ткани. Исследования такого направления считаются перспективными, но пока в практике широкого распространения не имеют.
В дополнение к изложенным методам лечения злокачественных опухолей яичников используется иммунотерапия.
Тактика лечения при пограничных опухолях яичников, когда по морфологической характеристике они не соответствуют ни доброкачественным, ни злокачественным, требует индивидуализации с учетом оценки гистотипа. Так, при пограничных эпителиальных опухолях рекомендуется придерживаться лечебной тактики, которая принята для рака яичников, т. е. выполнять радикальную операцию с последующей химиотерапией. При эндо-метриоидных цистаденомах пограничного типа у женщин в пе-рименопаузе показана гистерэктомия с удалением придатков матки, а в репродуктивный период лечение может быть ограничено оперативным вмешательством в объеме, как при доброкачественных опухолях (с обязательной биопсией второго здорового яичника).
|
|
|
Профилактика рака яичников должна проводиться с учетом современных достижений онкогинекологии: возможностей ранней диагностики опухолевых и предопухолевых процессов; научно обоснованного представления о том, что злокачественному процессу обычно предшествуют фоновые и предраковые состояния. Исходя из этого, должно проводиться формирование группы риска возникновения опухолей яичников и тщательное углубленное обследование ее два раза в год. К этому контингенту относятся женщины с нарушениями функции яичников, с патологическим течением перименопаузы, а также длительно состоящие под диспансерным наблюдением по поводу миомы матки, хронических воспалительных заболеваний гениталий и т. д. Тактика регулярного углубленного обследования должна проводиться и в отношении оперированных женщин для оценки эффективности проведенной терапии и выявления возможных рецидивов болезни.
Единственный метод при лечении доброкачественных опухолей яичников - хирургический. Он является также методом профилактики рака яичников. Объем оперативного вмешательства при доброкачественных опухолях яичников определяется после исключения их малигнизации различными методами (срочное гистологическое исследование, цитология). Поэтому в больницах, где возможность такой диагностики отсутствует, операции по поводу опухолей яичников не должны производиться. В детском, препубертатном и пубертатном периодах как при односторонних, так и особенно при двухсторонних опухолях яичников операции должны выполняться с сохранением неизмененной ткани яичников (по типу резекции). Принцип органосохраняющих операций должен соблюдаться и в репродуктивном возрасте. В случаях одностороннего удаления опухолей показана резекция со срочным гистологическим исследованием второго яичника. В перименопаузальном периоде при опухолях яичников показана гистерэктомия с придатками.
Лечение злокачественных опухолей яичников зависит от стадии процесса и гистотипа. Обычно проводится комбинированное лечение, которое включает: хирургическое вмешательство, лучевую терапию, химиотерапию, гормонотерапию и иммунотерапию. Варианты их сочетаний подбираются индивидуально.
Операцией выбора при злокачественных опухолях яичников является гистерэктомия (тотальная или субтотальная) с придатками и удалением большого сальника. Оментэктомия выполняется всегда при таких операциях, поскольку именно в сальнике обнаруживаются метастазы (при отсутствии видимых могут быть обнаружены микрометастазы при гистологическом исследовании). По показаниям удаляются метастазы в области кишечника, лимфатических узлов и т. д. В отдельных случаях, при значительном распространении процесса, операция ограничивается удалением только основных опухолевых масс. Во время операции обязательно осуществляется ревизия органов брюшной полости (кишечник, желудок, печень, почки и т. д.).
Химиотерапия почти всегда показана при злокачественных опухолях яичников в дополнение к хирургическому вмешательству. В отдельных случаях (III - IV стадии) химиотерапия может предшествовать оперативному лечению. В настоящее время используется моно- или полихимиотерапия.
Лучевая терапия при злокачественных опухолях яичников применяется реже, сочетается с химиотерапией, считается целесообразной после оперативного вмешательства по поводу злокачественных опухолей яичников I - II стадии.
Гормонотерапия при раке яичников проводится по типу эстроген- или гестагентерапии с учетом данных по определению эстрогеновых и прогестероновых рецепторов в опухолевой ткани. Исследования такого направления считаются перспективными, но пока в практике широкого распространения не имеют.
В дополнение к изложенным методам лечения злокачественных опухолей яичников используется иммунотерапия.
Тактика лечения при пограничных опухолях яичников, когда по морфологической характеристике они не соответствуют ни доброкачественным, ни злокачественным, требует индивидуализации с учетом оценки гистотипа. Так, при пограничных эпителиальных опухолях рекомендуется придерживаться лечебной тактики, которая принята для рака яичников, т. е. выполнять радикальную операцию с последующей химиотерапией. При эндо-метриоидных цистаденомах пограничного типа у женщин в пе-рименопаузе показана гистерэктомия с удалением придатков матки, а в репродуктивный период лечение может быть ограничено оперативным вмешательством в объеме, как при доброкачественных опухолях (с обязательной биопсией второго здорового яичника).
Профилактика рака яичников должна проводиться с учетом современных достижений онкогинекологии: возможностей ранней диагностики опухолевых и предопухолевых процессов; научно обоснованного представления о том, что злокачественному процессу обычно предшествуют фоновые и предраковые состояния. Исходя из этого, должно проводиться формирование группы риска возникновения опухолей яичников и тщательное углубленное обследование ее два раза в год. К этому контингенту относятся женщины с нарушениями функции яичников, с патологическим течением перименопаузы, а также длительно состоящие под диспансерным наблюдением по поводу миомы матки, хронических воспалительных заболеваний гениталий и т. д. Тактика регулярного углубленного обследования должна проводиться и в отношении оперированных женщин для оценки эффективности проведенной терапии и выявления возможных рецидивов болезни.
Возможности скринингового ультразвукового обследования женщин параллельно с профилактическими осмотрами позволяют своевременно диагностировать любые объемные образования гениталий и малого таза.
5.5. ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ
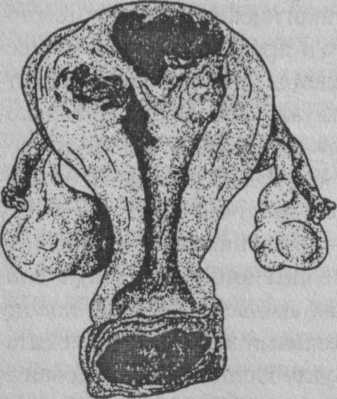
Считается, что в основе развития трофобластической болезни лежит патология хориального эпителия плодного яйца и материнского организма (снижение защитных сил, иммунитета, гормональные нарушения). Частота трофобластической болезни составляет 0,1 - 0,25 % всех беременных. Трофобластическая болезнь включает пузырный занос и хорионкарциному (рис. 35).
Пузырный занос - это заболевание хориона, сопровождающееся увеличением ворсин и превращением их в гроздевидные образования из пузырьков размерами от чечевицы до винограда, заполненных светлой прозрачной жидкостью и соединенных между собой стебельками.
Полный пузырный занос развивается обычно в первые три месяца беременности и характеризуется перерождением всех ворсин хориона. При нем плод фактически не определяется, а в строме ворсин хориона уменьшено количество кровеносных сосудов или их вообще нет.
|
|
Неполный (частичный) пузырный занос развивается после 3 месяцев беременности. Патологический процес охватывает только часть плаценты. Ворсины ее отекают, развивается гиперплазия части трофобласта с вовлечением в процесс только синцитиотрофобласта. Неповрежденные ворсины выглядят нормально, сохранена их васкуляризация. Плод погибает, если затронуто более трети плаценты.
Инвазивпый (деструирующий) пузырный занос чаще развивается на фоне полного. ХарактеРис. 35. Хорионкарцинома тела мат- ризуется сохранением плацентарки и влагалища НОЙ структуры ворсин, проник-
новением пузырьков в отпадающую слизистую, мышечную и серозную оболочку матки, распространением по кровеносным и лимфатическим путям, попаданием в брюшную полость и поражением внутренних органов.
Клиническая картина характеризуется наличием признаков беременности. Обычно матка увеличена в размерах намного больше предполагаемого срока. На фоне аменореи появляются кровянистые выделения из половых путей, которые могут быть продолжительными, обильными и приводить к анемии. В случаях инвазивного пузырного заноса при повреждении маточных сосудов развиваются профузные кровотечения, требующие экстренных мероприятий. Продолжение кровянистых выделений из матки после удаления пузырного заноса является признаком хорионкарциномы. Даже в ранние сроки беременности развиваются симптомы позднего токсикоза беременных (гипертензия, отеки, альбуминурия). Характерным для пузырного заноса является образование у 50 - 60 % больных текалютеиновых кист в яичниках, которые после удаления пузырного заноса подвергаются обратному развитию в течение 2-3 месяцев.
При диагностике заболевание следует дифференцировать от самопроизвольного выкидыша, многоплодной и внематочной беременности, многоводия, миомы матки, а также хорионкарциномы. Диагноз ставится на основании клинических данных, высоких уровней хорионического гонадотропина в моче (до 100 000 МЕ/сут) и крови, результатов ультразвукового исследования. Окончательный диагноз устанавливается после гистологического исследования соскоба из полости матки.
Лечение пузырного заноса заключается в хирургическом удалении содержимого матки с помощью кюретки или вакуумаспирации. При больших размерах матки и развившемся кровотечении приходится прибегать к опорожнению матки с помощью малого кесарева сечения. В случае инвазивного пузырного заноса производят экстирпацию матки без придатков.
Проведение химиотерапии (дактгшомицин, метотрексат) показано при больших размерах матки, пролиферирующем пузырном заносе, наличии текалютеиновых кист размером более 6 см, выраженном токсикозе, возрасте больных старше 40 лет, а также при сохранении высокого уровня хорионического гонадотропина в моче и крови в течение 1 - 2 месяцев, повторном пузырном заносе. Химиотерапия является также профилактическим мероприятием по развитию хорионкарциномы.
Диспансерное наблюдение и предохранение от беременности после пузырного заноса необходимы в течение 1 - 2 лет.
Хорионкарцинома (хорионэпителиома) - злокачественная опухоль, которая развивается из элементов трофобласта и синцития ворсин хориона, а также из зародышевых клеток женских и мужских гонад (редко). Поэтому выделяют первичную опухоль яичников (тератогенная хорионкарцинома) у девочек до половой зрелости и у небеременных женщин, развившуюся из тератобла-стомы, а также вторичную - из трофобласта плодного яйца. Хорионкарцинома в большинстве случаев развивается на фоне пузырного заноса, реже - после выкидыша, преждевременных и срочных родов. Если пузырный занос чаще отмечается у первородящих, то хорионкарцинома - у многорожавших. Обычно первичный очаг развивается в матке и лишь иногда в трубах или яичниках.
По классификации ВОЗ, трофобластическая болезнь имеет четыре стадии: I стадия - поражение ограничено маткой, метастазов не имеется; II стадия - поражение распространяется за пределы матки, но ограничено половыми органами; III стадия -метастазирование в легкие; IV стадия - метастатическое поражение других органов.
Клиническая картина развивается через 3-4 месяца после окончания или прерывания беременности (за исключением тератогенной хорионкарциномы). Как правило, беременность протекает с какими-то осложнениями (пузырный занос, спонтанный выкидыш, внематочная беременность), и после нее сохраняются кровянистые выделения из половых путей, не поддающиеся терапии и приводящие к анемии, недомогание, боли внизу живота, головокружение, сердцебиение. Кровянистые выделения могут возникать из метастатических очагов в печени и кишечнике. При метастазах в легкие появляются кашель, кровохарканье, боли в груди. Вследствие некроза и инфицирования узлов хорионкарциномы может развиться лихорадочное состояние.
Важным признаком хорионкарциномы являются бели, возникающие в начале болезни и имеющие серозный характер, а по мере распада опухоли - гнойный с гнилостным запахом. Местно в области первичного очага или метастазов определяются уплотнения. Узлы во влагалище имеют округлую форму, сине-багровый цвет. Матка и молочные железы увеличены, яичники большие за счет текалютеиновых кист.
Диагноз хорионкарциномы ставится на основании анамнеза, клинических симптомов и вспомогательных методов исследования.
Иммунологическими методами определяются хорионический гонадотропин и трофобластический 3-глобулин.
Рентгенологические исследования позволяют заподозрить и определить локализацию опухоли в матке, степень распространения и метастазирования. При гистерографии отмечаются зазубренность контуров и дефекты наполнения, свидетельствующие о наличии опухоли в матке. С помощью тазовой ангиографии можно диагностировать не только субмукозные, как при гистерографии, но и другой локализации узлы хорионкарциномы. Рентгенография грудной клетки должна проводиться всем женщинам после пузырного заноса для выявления наиболее ранних (легочных) метастазов.
Безопасные ультразвуковые исследования в значительной степени заменили рентгенологические методы. С их помощью удается определить локализацию и структуру очагов в различных органах, размеры яичников, в динамике оценить эффективность химиотерапии.
Заключительным этапом в диагностике хорионкарциномы является гистологическое исследование соскобов из матки. Последние могут быть получены и с помощью гистероскопии, которая позволяет произвести визуальный осмотр и прицельную биопсию эндометрия.
Перспективным направлением в диагностике злокачественных новообразований, в том числе и хорионкарциномы, является определение с помощью моноклональных антител и радиоиммунологическими методами маркеров злокачественных опухолей (веществ, продуцируемых опухолями или индуцируемых злокачественным ростом). У здоровых людей опухолевые маркеры не встречаются, у больных со злокачественными процессами они обнаруживаются в клетках опухоли, в крови и других жидкостях организма. К числу 100 % маркеров хорионэпителиомы относится 3- хориогонин.
Лечение больных хорионкарциномой проводится с использованием лекарственных препаратов, хирургических вмешательств и лучевой терапии. Хирургическое лечение в последнее время рекомендуется только по жизненным показаниям (угрожающие кровотечения, септические состояния), при резистентности опухоли к химиотерапии, больших размерах матки и яичников. При этом осуществляется экстирпация матки с придатками, ампутация матки, перевязка внутренних подвздошных артерий (как эффективный метод при кровотечении и технических трудностях выполнения радикального хирургического вмешательства).
Наиболее эффективной признана химиотерапия, а также сочетание ее с хирургическим вмешательством. Как компонент комплексной терапии при наличии изолированных метастатических очагов (в легких, влагалище, головном мозге) и при резистентности опухоли к химиотерапии применяется лучевое лечение.
Дата добавления: 2020-12-12; просмотров: 77; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!