Применяемых с лечебно-профилактической целью 17 страница
Диатермохирургические методы наряду с собственно хирургическими получили наиболее широкое распространение.
Диатермоэлектрокоагуляция (ДЭК) - коагуляция шейки матки. Диатермоэлектроэксцизия (ДЭЭ), или конизация, - электрохирургическое конусовидное иссечение патологических участков шейки матки с вершиной конуса к внутреннему зеву. Иссеченный конус шейки матки подвергается гистологическому исследованию.
В послеоперационном периоде в течение 4-6 дней производят обработку влагалища и шейки матки растворами фурацилина и калия перманганата, мазями с антисептиками или антибиотиками.
Заключительный этап (реабилитация) при лечении фоновых и предраковых состояний включает оценку общего состояния, иммунного гомеостаза, менструальной функции. При необходимости проводится коррекция их нарушений.
5.1.3. Патология эндометрия
Классификация патологии эндометрия (Я. В. Бохман, 1989):
I. Фоновые процессы (железистая гиперплазия эндометрия, эндометриальные полипы).
II. Предраковые заболевания (атипическая гиперплазия).
III. Рак (аденокарцинома, аденоакондокарцинома, светлоклеточная лизонефроидная аденокарцинома, железисто-плоскоклеточный рак, недифференцированный рак). По степени диф-ференцировки рак делится на высоко-, умеренно-, низкодиф-ференцированный и железисто-солидный.
Фоновые и предраковые заболевания являются гиперпластическими процессами эндометрия Как и гиперпластические процессы других локализаций, они привлекают к себе особое внимание из-за прогрессирования их до злокачественного роста.
|
|
|
Железистая и железисто-кистозиая гиперплазия эндометрия хотя и разделяются многими авторами, но по существу представляют собой единый процесс, характеризующийся выраженной пролиферацией желез и стромы эндометрия. Различие между ними состоит лишь в степени кистозного расширения желез (наличие кист при железисто-кистозной и отсутствие их при железистой гиперплазии). К фоновым заболеваниям относятся также полипы эндометрия, но в силу морфологических и клинических особенностей они рассматриваются отдельно.
Атипическая гиперплазия эндометрия (или предрак) может развиваться в базальном, функциональном или обоих слоях эндометрия и характеризуется более выраженной активностью пролиферативных процессов эпителия. В то же время атипическая гиперплазия может происходить не только в утолщенном (гиперплазированном), но и в истонченном (атрофическом) эндометрии.
Трансформация фоновых заболеваний эндометрия в рак достигает 2 - 10 %, а предрака в рак эндометрия - 10-20 %. Она может совершаться в течение 5-15 лет, более часто в периме-нопаузальный период.
|
|
|
Этиология и патогенез фоновых и предраковых процессов эндометрия должны рассматриваться с позиции ней-роэндокрииной патологии у женщин, особенно в репродуктивном периоде. Патология эндометрия является лишь звеном в этой цепи; она может быть единственным заболеванием или сочетается с патологией других органов - гормонально-зависимых структур репродуктивной системы (ДМК, склерополикистоз яичников, миома матки, заболевания молочных желез и др.).
Клиника и диагностика гиперпластических процессов эндометрия различаются в зависимости от возраста, наличия сопутствующих заболеваний и особенностей этиологии и патогенеза.
Клиника патологии эндометрия проявляется прежде всего симптомами нарушений менструальной функции (по типу дисфункциональных маточных кровотечений) и метаболических процессов. Клиническая картина гиперпластических процессов эндометрия часто дополняется симптомами миомы матки, мастопатии, склерополикистоза яичников и других заболеваний.
Гиперплазия ятрогенного характера (железисто-кистозная, аденоматозная, с явлениями атипии и аденокарцинома) наблюдается в постменопаузе у женщин, принимавших эстрогены с заместительной целью.
|
|
|
Диагноз фоновых и предраковых состояний эндометрия основывается на клинических проявлениях и результатах вспомогательных методов исследования.
Важнейшим в постановке диагноза и определении формы гиперпластических изменений эндометрия является гистологическое исследование соскоба эндометрия накануне ожидаемой менструации. Для скрининговых исследований и оценки эффективности терапии используется цитологическое исследование эндометрия, полученного с помощью аспирации.
Высокоинформативны УЗИ, гистероскопия, особенно при дифференциальной диагностике гиперпластических процессов с миомой, эндометриозом, полипами. Гистерография после внедрения УЗИ и гистероскопии для диагностики гиперпластических процессов эндометрия используется редко. О степени гиперпластических процессов можно судить по данным радиоизотопного исследования матки. Суть метода заключается в оценке поглощения тканями радиоактивного препарата в зависимости от активности пролиферативных процессов.
Лечение и профилактика гиперпластических процессов эндометрия включают консервативные (фармакологические, физиотерапевтические) и хирургические методы. Лечение назначается с учетом возраста, функционального состояния репродуктивной системы, этиологии и клинико-морфоло-гических особенностей патологического процесса, наличия противопоказаний и непереносимости к лекарственному средству, сопутствующих генитальных и экстрагенитальных заболеваний. Патогенетическая терапия должна быть направлена на удаление патологически измененного эндометрия и нормализацию нарушенных эндокринных, метаболических и иммунных процессов в организме.
|
|
|
Основные этапы лечения:
• выскабливание эндометрия;
• коррекция метаболических, иммунных нарушений, устранение патологических симптомов (маточных кровотечений) и терапия сопутствующей патологии (воспалительных заболеваний гениталий, соматических экстрагенитальных заболеваний);
• гормональная терапия;
• хирургические методы лечения (криодеструкция, лазерная аблация эндометрия, удаление матки);
• последующее диспансерное наблюдение с проведением мероприятий по профилактике и своевременной диагностике рецидивов патологии эндометрия.
Выскабливание эндометрия наряду с диагностической целью имеет и лечебный эффект, поскольку после него в ряде случаев наступает излечение. В связи с этим удаление эндометрия желательно проводить с помощью гистероскопии, позволяющей выполнить манипуляцию тщательно, а при необходимости получить для гистологического исследования порции эндометрия с различных участков внутренних стенок матки, произвести прицельную биопсию.
Коррекция нарушений предусматривает, прежде всего остановку маточных кровотечений. Это достигается с помощью выскабливания эндометрия, применения физиотерапевтических процедур (амплипульстерапия, магнитотерапия и др.) и при необходимости гормонального гемостаза.
При метаболических нарушениях (ожирении) показаны диетотерапия, ЛФК, физиотерапевтические воздействия (бальнеотерапия, прогулки на свежем воздухе т. д.), а также коррекция нарушений углеводного обмена (специальная диета, медикаментозные средства, включая инсулин). Лечение различных экстрагенитальных соматических заболеваний проводят в соответствии с традиционными положениями.
Проведение гормональной терапии является основным этапом в лечении гиперпластических процессов эндометрия. Она предусматривает подавление и торможение пролиферации эндометрия, а также коррекцию эндокринных нарушений (подавление избытка гонадотропинов в гипофизе и повышение сте-роидогенеза в яичниках). Эти процессы в молодом возрасте, особенно при необходимости сохранения генеративной функции, должны быть обратимы.
Из гормональных средств используют производные гестагенов, андрогенов, эстроген-гестагенные препараты, а также гормональные и негормональные средства антиэстрогенного действия.
При лечении гиперпластических процессов эндометрия у девушек с ювенильными маточными кровотечениями используют эстроген-гестагенные (двух-, трехфазные предпочтительнее) препараты с 5-го по 25-й день цикла в течение 2-3 месяцев в чередовании с циклической гормональной терапией (эстрогены в I и гестагены во II фазу цикла в течение 2-3 месяцев); стимуляцию овуляции кломифена цитратом для создания двухфазного цикла.
Женщинам в репродуктивном возрасте при железисто-кистозной гиперплазии эндометрия эстроген-гестагенные соединения назначают в течение 3-6 месяцев по режиму с 5-го по 25-й день цикла; гестагены во II фазу цикла с 14-го дня по таблетке (норколут 5-10 мг) или по 125 - 250 мг на 16 - 21-й дни цикла (17-ОПК) кломифена цитрат - по традиционной схеме для формирования двухфазного цикла с овуляцией. При атипической гиперплазии показано использование больших доз гестагенов в непрерывном режиме длительно. При таком режиме терапии гес-тагенами возможно наступление аменореи, которая проходит с прекращением лечения.
Для лечения гиперпластических процессов эндометрия у женщин в предменопаузалъном периоде можно назначать гестагены или андрогены (редко).
При лечении гормонами обязательно проводят контрольные обследования: через каждые 2-3 месяца исследования по оценке эффективности гормональной терапии (УЗИ в динамике, гистероскопия с биопсией эндометрия 1 раз в 3 месяца); регулярный контроль за состоянием свертывающей системы крови (коагуло-грамма 1 - 2 раза в месяц).
Хирургические методы лечения патологии эндометрия в последнее время более широко используются во всем мире и направлены на снижение частоты злокачественных новообразований.
При фоновых заболеваниях эндометрия хирургическое лечение (удаление матки) может быть показано при наличии сопутствующей патологии (миома матки, хронические воспалительные заболевания придатков, эндометриоз, склерополикистоз яичников), особенно у женщин в перименопаузальном периоде. Пред-рак (атипическая гиперплазия эндометрия) может быть показанием к хирургическому лечению и у женщин детородного возраста, выполнивших запланированную генеративную функцию.
Альтернативой хирургическому вмешательству (ампутации, экстирпации матки) является лечение гиперпластических процессов эндометрия путем крио- и лазеровоздействия.
Полипы эндометрия развиваются вследствие пролиферации желез базального слоя эндометрия на ножке, состоящей из фиброзной и гладкомышечной ткани. Полипы эндометрия представляют собой очаговую гиперплазию эндометрия. Они обнаруживаются у 0,5 - 5,0 % гинекологических больных в возрасте 35 - 50 лет, т. е. в основном в репродуктивном периоде. Патогенез полипов подобен механизму развития железисто-кистозной гиперплазии. Считается, что такие же гормональные нарушения наследственного или приобретенного характера способствуют развитию полипов.
Существует множество классификаций полипов эндометрия. Чаще они разделяются на следующие формы: железистые, железисто-фиброзные и фиброзные; железисто-фиброзные с очаговым аденоматозом и аденоматозные; малигни-зированные и ангиоматозные (Е. М. Вихляева, Б. И. Железное, 1997).
Клиническая картина полипов характеризуется, как правило, различными маточными кровотечениями. У женщин молодого возраста и в предменопаузальном периоде они протекают по типу мено- и метроррагий. В отдельных случаях имеют место так называемые «контактные кровотечения». У женщин старшего возраста в постменопаузе могут наблюдаться однократные или повторяющиеся скудные кровянистые выделения из матки. Нередко полипы эндометрия протекают бессимптомно.
Диагностика полипов основана на данных анамнеза и специальных методов обследования. Клиническая картина, гинекологическое исследование позволяют лишь заподозрить наличие полипов. Окончательным методом диагностики полипов является гистологическое исследование, которое определяет наличие полипов, их точную форму и возможные осложнения (дегенерация, распад, малигнизация).
Лечение эндометриальных полипов отличается от такового при гиперплазии эндометрия. Общепризнанной является хирургическая тактика в лечении полипов. Во всех случаях показано их полное удаление с гистероскопическим контролем. Обязательно удаление слизистой со всех стенок матки и цервикального канала. В последующем показано наблюдение за больными с эндометриальными полипами с целью своевременной диагностики рецидивов. При рецидивах полипов рекомендуется прицельное криовоздействие.
Гормональное лечение назначают по тем же принципам, как и при железисто-кистозной гиперплазии эндометрия. Продолжают гормональную терапию при полипах эндометрия от 3 до 6 - 8 месяцев с проведением контрольных исследований (УЗИ, гистероскопия, цитология).
Профилактика полипов эндометрия заключается в своевременной патогенетической терапии гиперплазии эндометрия и ограничении повреждающих и травматических локальных воздействий на матку.
5.2. ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ
5.2.1. Злокачественные опухоли наружных половых органов и влагалища
К злокачественным новообразованиям вульвы относятся: рак, злокачественная меланома, саркома.
Рак вульвы встречается в основном у женщин пожилого возраста и составляет 3 - 5 % всех злокачественных заболеваний гениталий. Развивается на фоне инволютивных дистрофических процессов. Важную роль в возникновении этой патологии играют обменно-эндокринные нарушения и вирусная инфекция.
Классификация рака вульвы по стадиям:
0- преиивазивная карцинома.
I - опухоль до 2 см в диаметре, ограниченная вульвой. Регионарные метастазы не определяются.
II- опухоль более 2 ем в диаметре, ограниченная вульвой. Регионарные метастазы не определяются.
IIIа - опухоль любого размера, распространяющаяся на влагалище и/или нижнюю греть уретры и/или анус. Регионарные метастазы не определяются.
IIIб - опухоль той же или меньшей степени распространения ео сметаемыми метастазами в пахово-бедренных лимфатических узлах.
IVa - опухоль распространяется на верхнюю часть уретры и/или мочевой пузырь, и/или прямую кишку, и/или кости таза. Регионарные метастазы не определяю гея или смещаемые.
IVб - опухоль той же степени местного распространения С любыми вариантами регионарного метастазирования, в том чиеле е перемещаемыми регионарными метастазами, или опухоль любой степени местного распространения с определяемыми отдаленными метастазами.
Классификация рака вульвы по системе TNM (1985):
Т - первичная опухоль
Tis - преинвазивный рак.
Т1 - одиночная опухоль, ограниченная вульвой, 2 см или менее в диаметре.
Т2 - одиночная или мулыицентрическая опухоль, ограниченная вульвой, более 2 см в диаметре.
ТЗ - опухоль любой величины с прорастанием во влагалище и/или нижнюю треть уретры, и/или промежность, и/или анус.
Т4 - опухоль любой величины, инфильтрирующая слизистую оболочку мочевого пузыря и/или верхнюю треть уретры, и/или слизистую оболочку прямой кишки, и/или фиксированная к костям таза.
N - регионарные (пахово-бедренные) лимфатические узлы
N0 - пахово-бедренные лимфатические узлы не пальпируются.
N1 - пахово-бедренные лимфатические узлы пальпируются, но не увеличены, подвижны (клинически не подозрительны на метастазы).
N2 - пахово-бедренные узлы пальпируются с одной или обеих сторон, увеличены, плотные, подвижные (клинически определяются метастазы).
N3 - пахово-бедренные узлы неподвижны или изъязвлены.
М - отдаленные метастазы
МО - нет признаков отдаленных метастазов.
Ml а - пальпируются увеличенные плотные, явно метастатические подвздошные лимфатические узлы.
Mlb - определяются другие отдаленные метастазы.
Клиническая картина рака вульвы характеризуется многообразием симптомов и проявлений. Наиболее частыми симптомами являются: раздражение, зуд, воспалительные процессы, наличие опухолей и язв, увеличение пахово-бедренных лимфатических узлов, возникновение кондилом. Поражаются опухолью большие и малые половые губы, большие железы преддверия влагалища, клитор. Возможно тотальное поражение вульвы, которое характеризуется самым неблагоприятным течением.
Сначала происходит регионарное метастазирование лимфогенным путем (преимущественно в лимфатические узлы), затем отдаленное гематогенным путем.
Диагностика опухолей вульвы не представляет особых трудностей.
Лечение и прогноз злокачественных опухолей вульвы определяется стадией процесса, гистотипом опухоли и индивидуальными особенностями (возраст, экстрагенитальные заболевания и др.).
Ведущим в лечении является хирургический метод. Операция считается радикальной, когда наряду с вульвэктомией производится лимфаденэктомия (пахово-бедренных и при необходимости подвздошных узлов). При I стадии рака достаточно расширенной операции для излечения. При II и III стадии хирургическое лечение сочетается с лучевой терапией, которая применяется в пред- или послеоперационном периоде.
Основой профилактики злокачественных опухолей вульвы является своевременное лечение дистрофических процессов (иссечение пигментных пятен, кондилом и т. д.).
Рак влагалища - редкое заболевание гениталий, чаще встречается у женщин пожилого возраста. Отмечаются радиоиндуци-рованные формы рака влагалища (после лучевой терапии рака шейки или тела матки). Классификация рака влагалища осуществляется по стадиям, системе TNM и гистогенезу.
Клиническими симптомами рака влагалища являются: кровотечения, боли, бели, отек. На них и вспомогательных методах исследования (УЗИ, кольпоскопия, цитология, гистология) основана диагностика.
В лечении рака влагалища используются полостное лучевое облучение (предпочтительнее сочетанное), цитостатики (5-фторурацил), криодеструкция и лазерное воздействие (при преинвазивном раке). Оперативные вмешательства эффективны при локальных формах.
5.2.2. Рак шейки матки
Рак шейки матки - самое частое злокачественное заболевание женских половых органов (от 20 до 40 случаев на 100 ООО женского населения). В группу риска рака шейки матки (Я. В. Бохман, 1989) следует относить всех женщин в возрасте от 20 лет и старше, за исключением не живших половой жизнью и перенесших тотальную гистерэктомию. Совершенствование профилактической работы женских консультаций и смотровых кабинетов позволило уменьшить частоту этой патологии у женщин и повысить ее выявляемость на ранних стадиях.
Классификация патологических состояний шейки матки представлена в п. 5.1.2.
Инвазивпый рак шейки матки, согласно клинико-анато-мической классификации, имеет четыре стадии (рис. 27):
I стадия - опухоль ограничена только шейкой матки.
II стадия, три варианта: а - опухоль распространяется на параметрий одной или обеих сторон (параметральный вариант); б - опухоль переходит на влагалище, не захватывая нижнюю треть
его (влагалищный вариант); в - опухоль захватывает и тело матки (маточный вариант).
IIIстадия, три варианта: а - опухоль паражает параметрий, переходя на стенки таза (параметральный вариант); б - опухоль доходит до нижней трети влагалища (влагалищный вариант); в -опухоль распространяется в виде изолированных очагов в малом тазу при отсутствии отдаленных метастазов (тазовый метастатический вариант).
IV стадия, три варианта: а - опухоль поражает мочевой пузырь (мочепузырный вариант); б - опухоль поражает прямую кишку (ректальный вариант); в - опухоль переходит за пределы органов малого таза (отдаленный метастатический вариант).
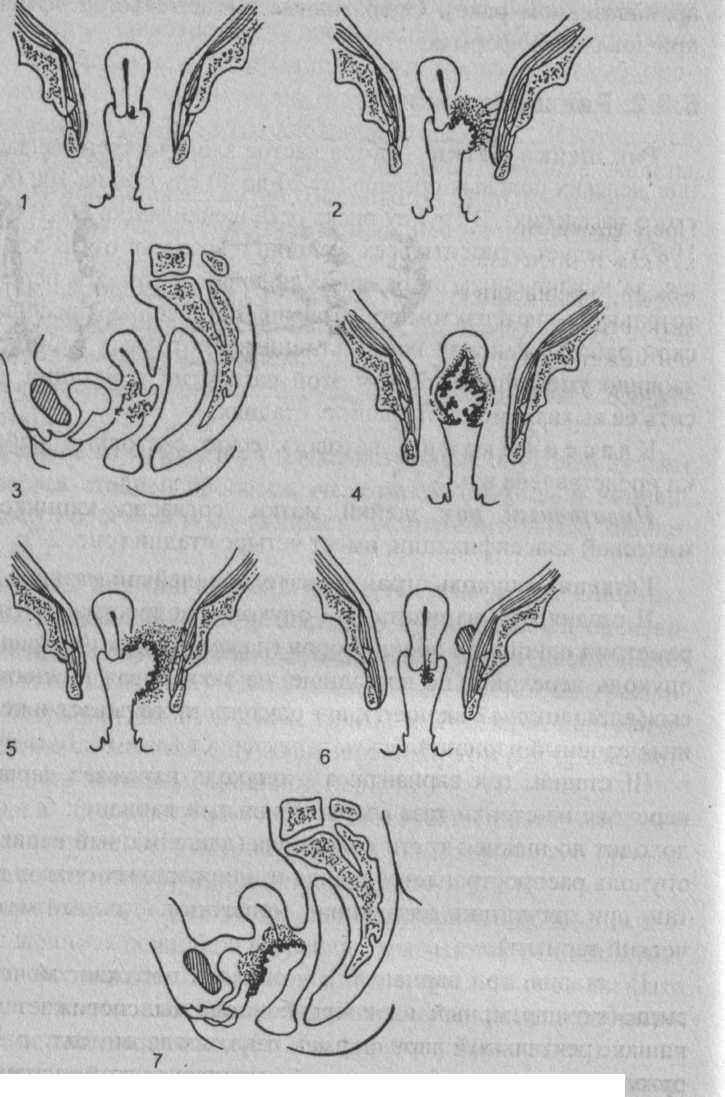
| Рис. 27. Стадии рака шейки матки (в схемах): |
Дата добавления: 2020-12-12; просмотров: 59; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
