Применяемых с лечебно-профилактической целью 15 страница
Клинически лейкоплакия вначале ничем себя не проявляет и может протекать бессимптомно. Затем присоединяются зуд, парастезии. Появляются расчесы, ссадины и трещины. На фоне последних развиваются воспалительные процессы с инфицированием. Заболевание также сопровождается психоневрологической симптоматикой.
Зуд и многие описанные изменения вульвы могут наблюдаться при сахарном диабете, поражениях печени, различных кожных заболеваниях (лишай, витилиго). Поэтому должна проводиться дифференциальная диагностика для определения первичных и вторичных изменений. Важным методом диагностики является кольпоскопия. При лейкоплакии отмечается следующая кольпо-скопическая картина: малопрозрачная ороговевающая поверхность, белесоватый, желтоватый или кирпичный цвет, бугристость, отсутствие сосудистого рисунка или его невыраженность. Появление сосудистого рисунка без разветвления сосудов и без анастомозов с варикозным расширением вен и некротическими участками характеризует уже процесс малигнизации. При кольпоскопии подозрительные участки лейкоплакической зоны поражения берутся для дальнейшего исследования (прицельная биопсия).
Лечение лейкоплакии, как и крауроза, характеризуется длительностью, часто индивидуальным подбором лекарственных средств и методов с учетом возраста и других нарушений половой системы. Хотя патогенетически лейкоплакия также рассматривается как заболевание, обусловленное инволютивными изменениями половых органов с различными нарушениями, нередко она встречается и у женщин более молодого возраста. Терапию заболевания следует начинать с назначения соответствующего режима дня с учетом особенностей гигиены. Проведение ЛФК, прогулки на свежем воздухе, соблюдение диеты - необходимые атрибуты лечения таких больных. Показана молочно-расти-тельная диета с исключением острых блюд, копченостей, крепкого чая и кофе. При обмывании наружных половых органов не рекомендуется применять мыло, калия перманганат для спринцевания, а использовать настои цветов (календулы, ромашки).
|
|
|
Гормональная терапия назначается в виде мазей, кремов, вагинальных шариков, эмульсий. В них добавляются эстрогенные соединения, возможно в сочетании с андрогенами. Используются также эстроген-гестагенные препараты, неконъюгированные эстрогены (премарии, пресомен), производные эстриола (овестин, эстриол). Конъюгированные эстрогены вводятся по 0,625 -1,25 мг/сут, эстриол - по 0,5 - 1 мг/сут, эстрадиола валериат -по 1 - 2 мг/сут. Эстрогенные соединения назначаются циклически или в контрацептивном режиме, курсами по 2 - 3 месяца. В течение 1 года при необходимости возможно повторение таких курсов. При проведении гормональной терапии показан тщательный кольпоскопический и цитологический контроль.
|
|
|
При лечении лейкоплакии используется ультразвук (10 - 20 сеансов на курс), который оказывает рассасывающее и противовоспалительное действие, стимулирует функцию яичников и блокирует патологические импульсы.
Получены обнадеживающие результаты после лазерного облучения и криохирургических воздействий (опрыскивание хладагентами или нанесение их с помощью зондов и шпателей на пораженную область).
При отсутствии эффекта от консервативных методов терапии применяется хирургическое лечение - удаление пораженных участков с помощью скальпеля, лазерного скальпеля и криодест-рукции.
Зуд вульвы может быть обусловлен разнообразными причинами и фактически является не заболеванием, а лишь симптомом. Однако при отсутствии общесоматической патологии и заболеваний половой системы у женщин зуд представляется как особая форма болезни - идиопатический или эссенциальный зуд вульвы. Нередко возникнув в наружных половых органах, зуд распространяется на область промежности, анального отверстия и внутренних поверхностей бедер. Он может становиться затяжным, сопровождаться чувством жжения, расчесами, ссадинами и болезненностью, присоединением вторичных воспалительных изменений. Этиологическими факторами зуда служат: загрязнение половых органов вследствие неправильного выполнения или нарушения правил личной гигиены, а также попадание различного рода промышленной пыли; термические факторы и механические раздражители (охлаждение, трение, онанизм); инфекционные возбудители; глистная инвазия и педикулез; химические раздражители; опрелости кожи, особенно у тучных женщин.
|
|
|
Клинически зуд вульвы может характеризоваться постоянством или носить приступообразный характер, нередко усиливаясь в ночное время. Следует рассматривать зуд вульвы как фоновое для развития рака состояние, так как он предшествует и сопровождает крауроз, лейкоплакию и рак сульвы.
Лечение зуда вульвы состоит в терапии основного заболевания, устранении по возможности причинных факторов. При идиопатических формах зуда вульвы показаны седативные средства, гормонсодержащие мази (с эстрогенами, глюкокортикосте-роидами). Обоснованны психотерапия и суггестивные воздействия. Эффективны игло-, лазеро-, электрорефлексотерапия, облучение гелий-неоновым лазером. Временный эффект может быть получен при введении (0,25 - 0,5 % раствора новокаина в ишио-ректальное пространство с целью блокады половых нервов (50 -60 мл со стороны промежности медиальных седалищных бугров на глубину 5-6 см). Всегда показаны соблюдение личной гигиены, при инфицировании - УФО.
|
|
|
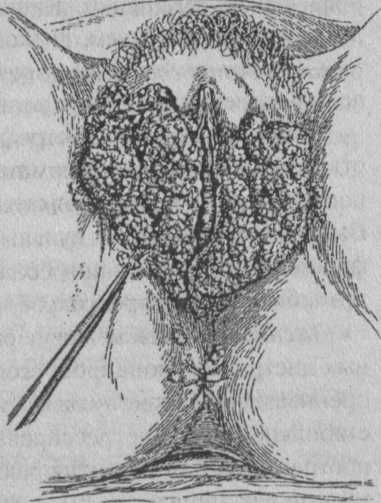
Остроконечные кондиломы вульвы (рис. 26) имеют вирусную или гонорейную этиологию. Встречаются, как правило, в молодом возрасте и прогрессивно увеличиваются во время беременности. Представляют собой бородавчатые выступы, одиночные и сливающиеся между собой.
Лечение кондилом комбинированное - противовоспалительное с хирургическим удалением (лазерокриодеструкция или скальпелем).
Представленные формы патологии вульвы более приемлемы в клинической практике. С позиций оценки предраковых и фоновых состояний общепризнанным считается разделение заболеваний вульвы по морфологическим критериям.
Классификация заболеваний вульвы (Я. В. Бохман, 1989):
I. Фоновые процессы.
1.Гиперпластическая дистрофия: а) без атипии; б) с атипией.
2.Склеротический лишай.
3.Смешанная дистрофия (сочетание гиперпластической дистрофии со склеротическим лишаем): а) без атипии; б) с атипией.
4.Кондиломы, невус.
II.Дисплазия.
1.Слабая.
2.Умеренная.
3.Тяжелая: а) без дистрофии; б) с дистрофией.
III.Преинвазивный рак.
IV.Микроинвазивный рак (инвазия до 5 мм).
V.Болезнь Педжета вульвы (преинвазивная и инвазивная формы).
VI.Инвазивный рак (плоскоклеточный ороговевающий и неорогове-вающий, аденокарциномы, базальноклеточный, низкодифференциро-ванный).
VII.Неэпителиальные злокачественные опухоли: злокачественная меланома, саркома.
Согласно представленной классификации, истинным «пред-раком» вульвы является дисплазия. Крауроз и лейкоплакия сохраняются как клинические термины. При них чаще выявляется дистрофия, а дисплазия может отсутствовать. Заключительный диагноз возможен лишь после данных анализа гистологического исследования.
|
Дистрофические изменения вульвы полиэтиологичны. Возникновение их связано со следующими особенностями. Наружный покров вульвы слу-
жит пограничной зоной между
многослойным плоским эпителием кожи и эпителием влагалища, которые различаются эмбриологически (по происхождению из экто- и эндодермы урогенитального синуса), анатомически и функционально (по степени чувствительности рецепторов и к стероидным половым, и глюкокортикоидным гормонам).
В зависимости от гистологической картины дистрофические процессы вульвы разделяются на гиперпластическую дистрофию, склерозирующий лишай и смешанные дистрофии.
Гиперпластическая дистрофия - доброкачественное заболевание, характеризующееся изменениями эпителия по типу акан-тоза с утолщением кератинового слоя и воспалительными инфильтратами в подлежащих тканях.
Склерозирующий лишай характеризуется изменениями эпителия кожи, истончением и явлениями гиперкератоза. Может наблюдаться в любых областях тела, но у женщин в постменопау-зальный период чаще проявляется на гениталиях. В месте поражения возникают белесоватые пятна, кожа становится блестящей с сероватым или желтоватым оттенком. Вначале развиваются гипертрофические процессы (псевдоотек) в области половых губ или клитора, которые затем заменяются атрофическими. Теряется эластичность тканей, возникают глубокие лимфоцитарные инфильтраты. Нарушается порядок расположения базальных клеток, возникает их отечность. Затем может произойти уменьшение клитора, половых губ и сужение влагалища вследствие атрофических изменений. Клинически заболевание может проявляться зудом, жжением, дискомфортом при половых сношениях.
Смешанная дистрофия вульвы является сочетанием эпителиальной гиперплазии и склерозирующего лишая.
Диагностика дистрофических процессов вульвы осуществляется совместно с дерматовенерологом. Определяющим для постановки диагноза является гистологическое исследование. Выявление дистрофии вульвы без атипии позволяет считать ее фоновым процессом, при обнаружении атипии следует относить это заболевание к предраку.
Дисплаши вульвы могут развиваться на фоне всех изложенных дистрофических процессов, реже - без них. Дисплазия, как и преинвазивный рак вульвы, может регрессировать, оставаться стабильной или прогрессировать в инвазивный рак. Дисплазия прогрессирует до развития рака у 20 - 30 % больных, а преинвазивный рак в инвазивный - у 50 %.
Дисплазия развивается на фоне метаплазии многослойного плоского эпителия и характеризуется пролиферацией и структурной перестройкой его базальных и парабазальных клеток.
В зависимости от наличия атипии, интенсивности пролиферации и локализации процесса по глубине различают дисплазию легкой, средней и тяжелой степени.
Лечение гиперпластических и дистрофических процессов вульвы проводится с учетом формы фоновых и предраковых состояний и возраста больных. Выбор радикальных способов терапии определяется данными гистологического исследования.
Применяются консервативные (медикаментозные, гормональные, физиотерапевтические) и оперативные (хирургическое, лазерное и криодеструкция) методы лечения.
К фоновым и предраковым заболеваниям вульвы относятся доброкачественные опухоли наружных половых органов. Из них чаще встречаются различные кондиломы, а также фибромиомы, лейомиомы, парааденомы, дерматофибромы, ангиокера-томы и др. Диагностика их не представляет затруднений.
Лечение оперативное - удаление опухолевых образований хирургическим или лазерным скальпелем, а также по показаниям -криодеструкция.
Фоновые и предраковые заболевания влагалища - это лейкоплакия и эритроплакия, а также папилломы влагалища.
Лейкоплакия влагалища представляет собой ороговение многослойного плоского эпителия.
Для эритроплакии влагалища характерно истончение поверхностных слоев эпителия с явлениями ороговения. Эритроплакия проявляется в виде ярко-красных пятен с буроватым оттенком, четко очерченными границами и блестящей поверхностью.
Диагноз подтверждается с помощью кольпоскопии и гистологического исследования.
Лечение эритроплакии и лейкоплакий гормонсодержащи-ми мазями и вагинальными шариками может давать временный эффект. Более эффективно удаление патологических очагов хирургическим путем или с помощью криодеструкции.
Все больные с гиперпластическими и дистрофическими процессами вульвы и влагалища должны находиться под диспансерным наблюдением, а их своевременное лечение - залог успеха в профилактике рака.
5.1.2. Патология шейки матки
Шейка матки является своего рода барьером между биологически и функционально различающимися органами - влагалищем и телом матки. В шейке проходит разграничение многослойного плоского эпителия влагалища и циклического эпителия (эндометрия) полости матки. Именно в этой области и происходит патологическая трансформация эпителиальных клеток, способствующая развитию фоновых и предраковых состояний и последующему злокачественному росту.
Клинико-морфологическая характеристика этих процессов подробно описана во многих литературных источниках (И. М. Грязнова, 1981, Я. В. Бохман, 1989, П. С. Русакевич, 1998, и др.).
Наиболее приемлемой в клинической практике считается следующая классификация патологии шейки матки (Я. В. Бохман, 1989).
I. Воспалительные заболевания шейки матки (истинная эрозия, цервицит, эндоцервицит, острые и хронические септической и специфической этиологии).
II. Фоновые процессы:
1. Псевдоэрозия (различные варианты с травматическими повреждениями - эрозированный эктропин и деформация шейки матки).
2. Лейкоплакия.
3. Эритроплакия.
4. Полипы.
5. Плоские кондиломы.
III.Предраковый процесс - дисплазии (слабая, умеренная, тяжелая или I - III степени).
IV.Преинвазивный рак (интраэпителиальный рак).
V. Микроинвазивный рак.
VI. Инвазивный рак (плоскоклеточный ороговевающий и неороговевающий, аденокарцинома, диморфный железисто-плоскоклеточный, низкодифференцированный).
Воспалительные заболевания шейки матки излагаются отдельно (см. гл. 4).
Эрозия шейки матки - собирательный клинический термин, широко используется в практической работе акушеров-гинекологов для обозначения различных гиперпластических и дистрофических изменений, наступающих первично или вторично после истинной эрозии с дефектом многослойного плоского эпителия. Эрозия наблюдается у 15 - 20 % всех женщин и разделяется на истинную эрозию и псевдоэрозию, разновидностью последней является врожденная эрозия шейки матки.
Врожденная эрозия шейки матки представляет собой эктопию цилиндрического эпителия в область влагалищной части шейки матки. Граница между цилиндрическим и многослойным плоским эпителием проходит в области наружного зева канала шейки матки. Смещение этой границы за пределы наружного зева и составляет сущность врожденной эрозии шейки матки. Предполагается, что она имеет место у всех девочек в период внутриутробного развития и исчезает по мере завершения дифференцировки цилиндрического и многослойного плоского эпителия, без лечения, обычно еще до периода половой зрелости. В случаях ее пролонгирования и присоединившихся осложнений (воспалительные процессы, кондиломы) показано проведение соответствующей терапии.
Истинная эрозия шейки матки характеризуется повреждением и десквамацией многослойного плоского эпителия влагалищной части шейки матки вокруг наружного зева. Обычно одновременно с процессами десквамации совершаются процессы регенерации, и поэтому при кольпоскопических исследованиях патология выявляется часто на фазе псевдоэрозии. Повторные неблагоприятные воздействия вновь могут приводить к повреждению уже регенерировавшего эпителиального слоя, вследствие чего определяются чередующиеся участки с поврежденным и регенерировавшим эпителием.
Причиной истинной эрозии шейки матки являются обычно воспалительные процессы вышерасположенных структур (эндо-цервицит, эндометрит, аднексит). Она может возникнуть также при термических, химических и механических воздействиях, под влиянием других факторов.
Лечение истинной эрозии шейки матки состоит в устранении этиологических факторов, своевременной терапии воспалительных процессов. В течение 1 - 2 недель истинная эрозия заживает. Если этого не происходит, то она превращается в псевдоэрозию.
Псевдоэрозия (эндоцервикоз) шейки матки - замещение многослойного плоского эпителия цилиндрическим кнаружи от переходной между ними зоны при определенных (различных) предшествующих патологических процессах. При отсутствии последних такое явление называется простой эктопией. Источником эктопированного цилиндрического эпителия считаются резервные клетки, располагающиеся в переходной (от многослойного плоского к цилиндрическому) зоне под многослойным плоским и далее под цилиндрическим эпителием. По динамике развития различают псевдоэрозии прогрессирующие, стационарные и заживающие (эпидермизирующиеся).
Эрозированный эктропион - псевдоэрозия в сочетании с рубцовой деформацией шейки матки. Патология развивается вследствие разрывов шейки матки после родов, абортов или различных вмешательств, связанных с расширением цервикального канала и травматизацией шейки матки. Обычно разрываются боковые стенки шейки матки с повреждением циркулярных мышц. Стенки шейки матки выворачиваются, обнажается слизистая цервикального канала, которая внешне очень напоминает псевдоэрозию. Фактически при этом нарушается граница между многослойным плоским эпителием шейки матки (функционирующим в экосреде влагалища) и цилиндрическим (функционирующим в среде цервикального канала со специфической «слизистой пробкой» в нем - границей между полостью матки с цилиндрическим эпителием на стенках и влагалищем с многослойным плоским эпителием на стенках).
Лейкоплакия обычно развивается на фоне псевдоэрозии. Так, в эпидермизирующую фазу псевдоэрозии могут наблюдаться различные аномальные явления: избыточное ороговение эпителия шейки матки (гиперкератоз), неполное ороговение с наличием ядер и отсутствием кератогиалинового слоя в клетках чешуйчатого эпителия (паракератоз), погружение ороговевающих эпителиальных островков в подлежащую ткань между соединительнотканными сосочками (акантоз).
Морфологически (гистологически) лейкоплакию разделяют на простую и лейкоплакию с атипией. Простая лейкоплакия характеризуется отсутствием выраженной пролиферации клеток базального слоя эпителия и атипии. При выраженных пролиферативных процессах с явлениями атипии клеток лейкоплакия считается предраковым состоянием. При этом участки лейкоплакии возвышаются над поверхностью слизистой с сосочковыми образованиями. Следовательно, лейкоплакия может быть как фоновым, так и предраковым состоянием, что определяется только гистологически.
Эритроплакия - красные участки слизистой шейки матки с резко истонченным эпителиальным покровом за счет атрофии. Они имеют неправильную форму, легко кровоточат при дотраги-вании. Гистологически определяется истончение эпителиального покрова с явлениями дискератоза. В истонченном эпителиальном слое появляются парабазальные и базальные клетки с явлениями дискариоза. В строме определяется выраженная сосудистая и лимфоидная сеть, гистиоцитарная инфильтрация.
Полипы шейки матки - это разрастания на шейке матки (чаще в стенках цервикального канала) в виде ножки с соединительнотканным остовом (стержнем), покрытым многослойным плоским или цилиндрическим эпителием с железистыми структурами в толще. Гистологически полипы разделяются на следующие виды: железистые, железисто-фиброзные, чисто фиброзные, ангиоматозные и эпидермизирующиеся. Нередко в полипах находят воспалительные изменения, проявляющиеся инфильтратами из различных форм лейкоцитов и плазматических клеток. При нарушении кровообращения в полипах развиваются отеки, плоскоклеточная метаплазия, кровоизлияния и очаги некроза. Нередко они сочетаются с различными формами патологии шейки матки (лейкоплакия, псевдоэрозия) и заболеваниями других генитальных органов (аднекситы, кольпиты, полипы эндометрия и др.).
При явлениях пролиферации отмечаются прогрессирование и рост полипа, при эпидермизации - перекрытие железистых структур многослойным плоским эпителием и остановка роста (регрессирование). Полипы с дисплазией относятся к предраковым состояниям.
Рецидивы полипов шейки матки наблюдаются до 10 % и более, обусловлены чаще гормональными нарушениями и сопутствующими воспалительными процессами.
Плоские кондиломы шейки матки - это аномальные разрастания многослойного плоского эпителия по типу акантоза (погружение ороговевающих эпителиальных островков в подлежащую ткань между соединительнотканными сосочками) с удлиненными сосочками. Чаще всего это разновидность вирусных поражений половых путей наряду с остроконечными (экзофит-ными) и инвертированными (эндофитными) кондиломами. Гистологически плоские кондиломы характеризуются плоскоклеточной метаплазией с наличием специфических клеток-койлоцитов с различными вариантами изменений ядер (увеличение, уменьшение) в средних и поверхностных отделах эпителия. Типичным в диагностике плоских кондилом папилловирусной (HPV-2) этиологии является обнаружение койлоцитов - специфических эпителиальных клеток с разной степенью повреждения ядер и перенуклеарной вакуолизацией или оттеснением плазмы клеток к периферии (оболочке клетки).
Дата добавления: 2020-12-12; просмотров: 80; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
