Применяемых с лечебно-профилактической целью 5 страница
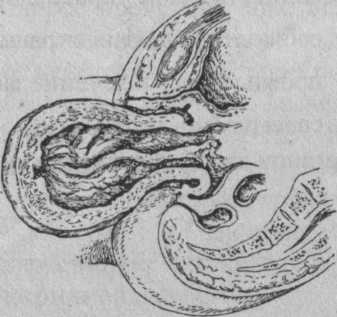
Выворот матки - крайне редкая патология, встречается в акушерстве при рождении неотделившегося последа, в гинекологии - при рождении субмукозного миоматозного узла матки. При этом серозная оболочка матки располагается внутри, а слизистая - снаружи (рис. 21).
| Рис. 21. Выворот матки в послеродовом периоде |
|
Лечение состоит в принятии срочных мер по обезболиванию и вправлению вывернутой матки. При осложнениях (массивный отек, инфекция, массивное кровотечение) показано хирургическое вмешательство по удалению матки.
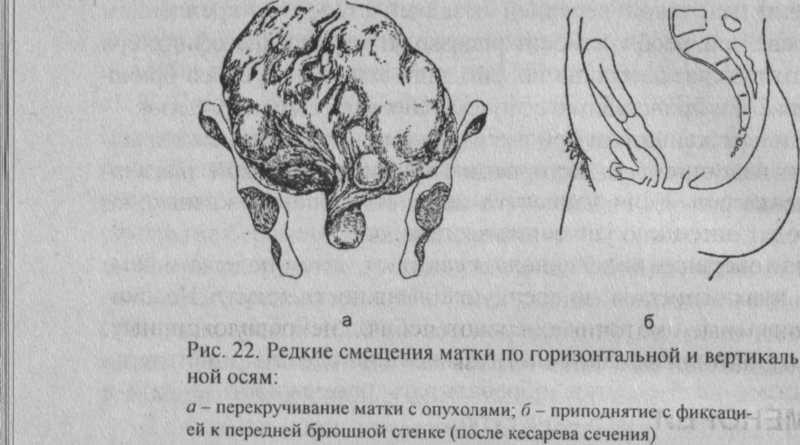
Приподнятое положение матки является вторичным и может быть обусповлено фиксацией матки после оперативных вмешательств (рис. 22, б), опухолями влагалища, скоплением крови во влагалище при атрезии девственной плевы.
Профилактика аномалий положения половых органов включает:
• устранение этиологических факторов;
• коррекцию повреждений родовых путей в родах (тщательное ушивание всех разрывов);
• оптимальное ведение родов;
• гимнастические упражнения при тенденции к опущениям;
• соблюдение правил охраны труда и здоровья женщин;
• профилактику и лечение запоров;
• своевременное оперативное лечение при опущениях половых органов для профилактики их выпадения.
Глава 3
ГИНЕКОЛОГИЧЕСКАЯ ЭНДОКРИНОЛОГИЯ
В последние годы в гинекологии большое внимание уделяется вопросам эндокринологических нарушений. Этому способствует как улучшение диагностики, так и успешный поиск путей коррекции нарушений. Условно выделяют следующие группы эндокринных гинекологических заболеваний: аменореи, дисфункциональные маточные кровотечения, нейроэндокринные синдромы, патология перименопаузы.
|
|
|
3.1. АМЕНОРЕИ
Аменорея - это отсутствие менструаций после 16 лет или их исчезновение на 6 месяцев и более в возрасте до 45 лет.
Физиологическая аменорея - отсутствие менструаций до периода полового созревания (до 16 лет), после менопаузы (после 45 лет), в период беременности и лактации. Патологическая аменорея - отсутствие менструаций в возрасте от 16 до 45 лет в течение 6 месяцев и более, при этом наличие 2-3 менструаций в год не дает оснований снимать диагноз.
Истинная аменорея - отсутствие менструаций в связи с нарушением циклических изменений эндометрия, обусловленных эндокринной патологией. Ложная аменорея - отсутствие маточных кровянистых выделений из половых путей в связи с нарушением их проходимости, обусловленное чаще всего атрезией девственной плевы, влагалища или цервикального канала. Менструальная кровь из матки наружу не выделяется, а скапливается во влагалище (гематокольпос), в матке (гематометра) и в трубах (гематосальпинкс). При ложной аменорее происходят циклические изменения во всех звеньях репродуктивной системы.
|
|
|
Первичная аменорея - отсутствие менструаций в период полового созревания (до 16-18 лет). Вторичная аменорея - исчезновение менструаций после их появления в возрасте от 16 - 18 до 45 лет. Первичная и вторичная аменореи могут быть обусловлены патологией различных уровней регуляции репродуктивной функции (центральная нервная система и гипоталамо-гипофизарная область, яичники, надпочечники, щитовидная железа, матка) и разными формами эндокринной патологии.
3.1.1. Первичная аменорея
Первичная аменорея возникает обычно при врожденной патологии как наследственного характера, так и обусловленной воздействием вредных факторов в период внутриутробного развития и раннего постнатального периода.
Данная патология может иметь место у лиц с половым инфантилизмом или с некоторыми признаками полового созревания, с нарушениями физического развития и процессов роста или без этой патологии и, наконец, при наличии полового созревания, развивающегося по женскому или мужскому типу. В зависимости от уровня поражения первичная аменорея может быть гипер- или гипогонадотропной.
|
|
|
Первичная аменорея яичникового генеза (гипергонадо-тропный гипогонадизм). Дисгепезия половых желез - врожденный дефект развития половых желез или их полное отсутствие, что чаще обусловлено хромосомными аномалиями (количественная или структурная патология половых хромосом). Характерен высокий уровень гонадотропинов и резкая гипоэстрогения.
«Чистая» форма дисгенезии гонад характеризуется выраженным половым инфантилизмом у женщин с нормальным или высоким ростом при отсутствии соматических аномалий развития. Больные имеют женский фенотип с телосложением по интерсексуальному (увеличена окружность грудной клетки и уменьшены поперечные размеры тела) или евнухоидному (увеличены размеры грудной клетки и ног и уменьшены размеры таза) типу. У них отсутствуют или существенно недоразвиты вторичные половые признаки: скудное оволосение в лобковой и подмышечной областях, недоразвиты молочные железы, наружные половые органы, матка, атрофичная слизистая половых органов.
Типичная форма (синдром Шерешевского - Тернера) характеризуется тотальным половым инфантилизмом у женщин с ростом не более 150 - 155 см, наличием множества соматических аномалий развития (непропорционально большая грудная клетка, короткая шея со складками, деформации черепа и локтевых суставов, низкое расположение ушей с дефектом хряща, дефекты сердечно-сосудистой системы, мочевыводящих путей, остеопороз и нарушение формы костей). В пубертатном возрасте у больных не появляются вторичные половые признаки: отсутствует оволосение в подмышечных и лобковой областях, не развиты молочные железы, большие и малые половые губы, матка и влагалище, рудиментарные гонады.
|
|
|
«Смешанная» форма дисгенезии гонад - одна из форм интерсексуализма (истинный гермафродитизм). Характеризуется неопределенным фенотипом. При женском фенотипе имеют место интерсексуальное строение половых органов и гипертрофия клитора. При мужском фенотипе в брюшной полости определяется матка с трубами. Гонады у таких больных имеют смешанное строение: с одной стороны рудиментарная в виде соединительнотканного тяжа гонада, с другой - недоразвитое яичко, а также недифференцированные половые железы и матка. Больные со «смешанной» формой имеют чаще высокий рост, молочные железы не развиты, оволосение на лобке выражено, отмечаются гипертрихоз и низкий тембр голоса, высокий уровень гонадотропинов с содержанием женских и мужских половых стероидных гормонов на уровне нижней границы мужской нормы.
В диагностике дисгенезии гонад важное значение имеют общеклинические данные, результаты осмотра и дополнительных методов исследования: УЗИ, определение полового хроматина и кариотипа, лапароскопия и лапаротомия с биопсией гонад, гормональные исследования с проведением функциональных гормональных проб.
Лечение дисгенезии гонад должно проводиться совместно с эндокринологом, генетиком, хирургом, урологом и психологом. Особенно важен такой комплексный подход при выборе тактики и методов лечения в случае выраженной интерсексуальности (несоответствия хромосомному полу) половых органов. Основной целью лечения является предотвращение психосексуальных конфликтов. Для этого должен быть правильно выбран «паспортный» пол, соответственно ему скорригированы нарушения половых органов и обеспечена возможность половой жизни.
Основные направления при лечении дисгенезии гонад: хирургическая коррекция соматических аномалий развития; мероприятия по коррекции низкого роста; формирование вторичных половых признаков; психотерапевтические воздействия; заместительная гормональная терапия на протяжении длительного времени (возможно весь детородный период).
Прогноз при дисгенезии гонад в аспекте восстановления специфических женских функций неоднозначен. Таких больных следует относить в группу абсолютного риска по бесплодию.
Тестикулярпия феминизация (синдром Морриса, ложный мужской гермафродитизм). Заболевание обусловлено генной патологией, при которой вследствие ферментных нарушений мужские гонады неполноценны, и при недостаточном уровне тестостерона не происходят процессы сперматогенеза. В связи с этим при отсутствии дифференцировки наружных половых органов по мужскому типу они формируются по женскому.
Больные имеют женский фенотип с типично женскими лицом, фигурой, психикой. Молочные железы развиты хорошо, наружные половые органы соответствуют женскому типу, но со слабым оволосением или его отсутствием. Влагалище имеет вид слепого мешка различных размеров (от нормальной длины до полного отсутствия). Матка и трубы обычно отсутствуют. В брюшной полости или в паховых грыжах обнаруживаются недоразвитые семенники. Иногда может иметь место гипертрофия клитора и опускание яичек в половые губы.
Диагностика при рождении невозможна, так как наружные половые органы нормально развиты. Выявляется заболевание в период полового созревания или позже, когда больные обращаются к врачу по поводу отсутствия менструаций или затруднений при половой жизни.
Лечение заключается в удалении дисгенетических яичек и последующем пожизненном назначении гормональной терапии. При гипертрофии клитора и других аномалиях в строении наружных половых органов показана их хирургическая коррекция.
Гипофункция яичников - собирательное понятие патологических состояний, проявляющихся яичниковой недостаточностью. Причины гипофункции яичников: острые и хронические инфекции (коревая краснуха, паротит, туберкулез и др.), различные виды облучения, алиментарные факторы (недостаточное питание, отсутствие витаминов). Они приводят к морфологическим нарушениям яичников (склерозирование, клеточная инфильтрация, фиброз и рубцевание) и к патологии синтеза гормонов. В процесс вторично вовлекаются другие органы репродуктивной системы, и развивается определенный симптомокомплекс яичниковой недостаточности. Прогноз зависит от степени тяжести яичниковой недостаточности, сроков ее возникновения и эффективности проводимых мероприятий по лечению.
Клиническая картина яичниковой недостаточности, возникшей до периода полового созревания, характеризуется поздним и недостаточным развитием первичных и вторичных половых признаков. Гипофункция яичников, возникшая в детородном возрасте, проявляется гипотрофическими изменениями в половых органах, увяданием вторичных половых признаков, в тяжелых случаях - с нейропсихическими, вегетативно-сосудистыми и эндокринно-обменными нарушениями.
Диагностика основана на данных осмотра, результатах гормональных и других методов исследования. При гормональных исследованиях выявляется высокое содержание гонадотропных гормонов, низкий уровень эстрогенных соединений и прогестерона. Для гипофункции до полового созревания характерны: евнухоидное телосложение, высокий рост, позднее наступление менархе, недостаточно выраженные половые признаки, недоразвитые половые органы.
Гипофункция яичников, возникшая после полового созревания, вначале может сопровождаться лишь гипоменструальным синдромом, бесплодием или невынашиванием. И только при продолжительном течении болезни возникают аменорея, гипопластические процессы в половых органах и нивелирование вторичных половых признаков.
Лечение проводится поэтапно: I этап - терапия направлена на стимуляцию созревания половых органов девочки; II этап -лечение предусматривает создание циклического функционирования репродуктивной системы с циклической трансформацией эндометрия; III этап проводится при необходимости выполнения генеративной функции; IV этап направлен на реабилитацию и профилактику рецидивов болезни.
Синдром истощения яичников (преждевременный климакс, преждевременная менопауза, преждевременная недостаточность яичников) - разновидность гипофункции яичников, наблюдается в 30 - 40 лет. Заболевание может развиться под влиянием наследственных и средовых факторов, воздействующих в период внутриутробного развития: инфекции (токсоплазмоз, коревая краснуха, туберкулез, ревматизм), патология во время беременности (гестозы, инфекция, интоксикация и стрессы), профессиональные и бытовые вредные факторы.
Клинически заболевание начинается с внезапно развившейся аменореи, а затем присоединяются множественные симптомы, как при климактерическом синдроме. Развиваются гипотрофиче-ские процессы в половых органах: уменьшаются в размерах матка, яичники, молочные железы, истончается слизистая. Отмечаются резкое снижение содержания половых стероидных гормонов, особенно эстрадиола, и выраженное повышение (в 3 - 10 раз) уровня гонадотропных гормонов.
Лечение больных с синдромом истощения яичников направлено на устранение симптомов, улучшение общего состояния и самочувствия больной, профилактику остеопороза и других нарушений, связанных с гипоэстрогенией. Поэтому больным показана заместительная циклическая гормональная терапия или применение синтетических эстроген-гестагенных соединений, как при климактерическом синдроме, до сроков естественной менопаузы.
Синдром резистентных яичников характеризуется их гипофункцией. Среди причин предполагается влияние наследственных и средовых факторов (облучение, цитотоксические фармакологические средства, другие вредные факторы), аутоиммунные поражения.
Заболевание развивается в возрасте 25 - 35 лет и характеризуется аменореей (чаще вторичной), бесплодием при развитых первичных и вторичных половых признаках и высоком уровне гонадотропных гормонов. Яичники почти нормальных размеров с сохраненным фолликулярным аппаратом, но сниженным содержанием половых стероидных гормонов. Периодически могут иметь место менструальноподобные выделения.
Лечение синдрома резистентных яичников не достаточно изучено. Имеются указания на эффективность физиотерапевтических процедур, циклической гормональной терапии, кломифе-на цитрата, аналогов рилизинг-гонадотропных факторов (дека-пептид, золадекс) с гонадотропинами.
Первичная аменорея центрального генеза (гипогонадо-тропный гипогонадизм). Первичная аменорея центрального генеза характеризуется снижением уровня гонадотропных гормонов, а затем и половых стероидных гормонов в связи с развившейся вторичной яичниковой недостаточностью, отчего они объединяются термином «гипогонадотропный гипогонадизм».
Причиной заболевания является гипоталамо-гипофизарная недостаточность и патология центральной нервной системы. Центральные нарушения могут быть функционального или органического характера (воздействие различных вредных факторов в период внутриутробного развития, родовые и постнатальные травмы, различные острые и хронические инфекции, опухоли ги-поталамических структур и др). Многие экстрагенитальные заболевания (сахарный диабет, болезни сердечно-сосудистой системы) нередко также обусловливают первичную аменорею центрального генеза.
Клинически больные с первичной аменореей центрального генеза характеризуются высоким ростом, евнухоидным телосложением с длинными конечностями и коротким туловищем, уменьшенными размерами таза. У девушек нарушается формирование женского фенотипа и вторичных половых признаков, особенно молочных желез. Отмечаются гипоплазия наружных и внутренних половых органов, изменения костной системы (ги-перостоз лобной и теменных костей, утолщение, утончение или остеопороз турецкого седла).
Лечение при органическом (опухолевом) поражении гипо-таламо-гипофизарной области - оперативное. Всем больным требуются общеукрепляющие мероприятия (рациональное питание, витамины, ЛФК, физиотерапия). По показаниям назначаются противовоспалительная терапия, санация отдельных очагов инфекции, лечение экстрагенитальных заболеваний. Из гормонов показаны гонадотропные средства (гонадолиберии, кломнфена цитрат, пергонал, профазы), циклическая гормональная терапия.
Прогноз по восстановлению менструальной и тем более генеративной функции не всегда благоприятный. В легких случаях восстановление менструальной функции наступает при проведении общеукрепляющих мероприятий. В последующем такие больные нуждаются в оптимальной длительной диспансеризации, поскольку у них часто наблюдаются бесплодие, невынашивание беременности и другие осложнения.
3.1.2. Вторичная аменорея
Вторичная аменорея может быть обусловлена патологией всех звеньев нейроэндокринной системы регуляции репродуктивной функции центральных структур с гипоталамо-гипофизарной системой, периферических эндокринных органов (яичников, надпочечников, щитовидной железы) и эффекторного органа - матки.
Вторичная аменорея центрального генеза. Психогенная аменорея наблюдается в ситуациях, связанных с психическими потрясениями. Она может развиться вследствие психических переживаний, обусловленных как соматической патологией (мочеполовые и кишечнополовые свищи), так и внешнесредовыми факторами (тяжелые бытовые условия, конфликтные семейные отношения, военное положение, землетрясение, пожар и др.). Обычно аменорея в таких случаях развивается у лиц с неустойчивой нервной системой, а также с отягощенным гинекологическим анамнезом (позднее менархе, ювенильные кровотечения и др.). Вследствие психического стресса изменяется регуляция гипоталамуса и нарушается функционирование репродуктивной системы. Неполноценное питание, недостаток витаминов усугубляют патологию.
Состояние ложной (мнимой) беременности развивается у лиц, страдающих бесплодием и страстно мечтающих о материнстве, а также вследствие страха перед наступлением нежеланной беременности. У женщин таких групп могут наблюдаться признаки беременности (тошнота, рвота, извращение вкусовых реакций, увеличение живота, нагрубание молочных желез, ощущение шевеления плода и др.).
Наиболее частой разновидностью психогенной аменореи является отсутствие менструаций при нервной анорексии. Это особая форма невроза, чаще обусловленная умственными и физическими перегрузками, конфликтными ситуациями, различными вариантами голодания. Заболевание встречается у молодых девушек (выпускниц школ и студенток первого курса), невросте-ничных и психопатичных женщин. Вначале больные прилагают все усилия для снижения массы тела (голодание, интенсивные физические упражнения, слабительные), несмотря на мучительное чувство голода. В эт; период прекращаются менструации. Далее наступает, истинна, анорексия: больные привыкают к голоду, у них исчезает аппетит. Затем нарушается водно-электролитный обмен, развивается гипоплазия половых органов, молочных желез.
Лечение психогенных аменорей направлено на устранение причинных факторов, нормализацию питания, режима труда и отдыха. Показаны психотерапия, природные и преформиро-ванные физиопроцедуры. В ряде случаев больных госпитализируют для проведения интенсивной реанимационной терапии и лечения девочек в изоляции от семьи. Больные нуждаются в последующей диспансеризации.
Послеродовый гипопитуитаризм (синдром Шихана) может проявиться сразу после родов или спустя несколько лет; не всегда своевременно диагностируется, поскольку при легких и субклинических формах больные не обращают внимания на его симптомы. В основе гипопитуитаризма лежит некроз гипофиза после массивных кровопотерь (от 800 мл и более) и септических осложнений (сепсис, бактериальный шок). Вследствие поражения аденогипофиза происходит резкое снижение продукции тропных гормонов и гормонов периферических эндокринных желез (яичников, надпочечников и щитовидной железы) с соответствующей симптоматикой.
Клиническая картина. Нарушение гонадотропной функции гипофиза приводит к аменорее, гипоплазии и атрофии половых органов, молочных желез. Волосы становятся сухими, ломкими, отмечается их выпадение до тотальной алопеции. Самым ранним симптомом синдрома Шихана является отсутствие молока у женщины в послеродовом периоде.
Дата добавления: 2020-12-12; просмотров: 49; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
