Применяемых с лечебно-профилактической целью 2 страница
1.3. МЕТОДЫ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ
Внешний осмотр больных начинается с оценки типа конституции. Инфантильный тип телосложения характеризуется небольшим ростом, пропорциональным сложением, равномерносуженным тазом. Молочные железы небольшие с плоскими и маленькими сосками, отмечается недостаточное развитие волос на половых органах. Первая менструация у таких женщин нередко наступает позже обычного срока, а менструации отличаются нерегулярностью и болезненностью. Для женщин гиперстенического типа характерен средний рост, длина ног по сравнению с длиной туловища незначительна. Подкожно-жировой слой обычно развит хорошо. Специфические функции женского организма чаще всего не изменены. Астеническому типу женщин присуща анатомическая и функциональная слабость мышечной и соединительнотканной системы. Нередко имеют место усиление, удлинение и болезненность менструаций. У них после родов легко возникает опущение влагалища и матки в связи со слабостью связочного аппарата и мышц тазового дна. Опущение матки иногда наблюдается у нерожавших женщин с выраженной астенической конституцией. Женщины интерсексуального типа обычно имеют довольно высокий рост, массивный скелет, широкий плечевой пояс; таз по форме приближается к мужскому. Отмечаются рост волос на лобке по мужскому типу, оволосение на ногах. Нередко наблюдаются гипоплазия половых органов, нарушение менструальной функции, бесплодие. Кроме указанных основных типов конституции существуют различные переходные варианты.
|
|
|
Необходимо обращать внимание на характер оволосения (особенно избыточного), время его появления. Следует отметить наличие полос растяжения на коже, их окраску. Обращают внимание на цвет кожи. Бледность кожных покровов чаще всего бывает обусловлена анемией. Гиперпигментация или депигментация кожи связана с нарушением функции эндокринных желез.
Молочные железы являются частью репродуктивной системы, гормонально зависимым органом, мишенью для половых гормонов. Осмотр молочных желез проводится в положении стоя и лежа с последующей пальпацией наружных и внутренних квадрантов железы. Необходимо учитывать строение и размеры молочной железы. У всех больных следует обращать внимание на наличие или отсутствие отделяемого из сосков, его цвет, консистенцию. Выделения коричневого цвета или с примесью крови указывают на возможный злокачественный процесс. Наличие молока или молозива позволяет установить диагноз галактореи. Отделяемое из молочной железы необходимо подвергать цитологическому исследованию. Пальпация молочных желез позволяет установить диагноз фиброзно-кистозной мастопатии и своевременно направить пациентку к онкологу для исследования специальными методами (УЗИ, маммография, пункционная биопсия).
|
|
|
Состояние внутренних органов исследуется по системам. Производится измерение артериального давления, определяются характер пульса, частота дыханий в 1 мин. Осуществляются перкуссия и аускультация сердца и легких.
При осмотре живота обращают внимание на его конфигурацию, вздутие, симметричность, участие в акте дыхания, наличие свободной жидкости в брюшной полости. При необходимости производят измерение окружности живота сантиметровой лентой.
Пальпацию живота необходимо производить в горизонтальном положении больной после опорожнения мочевого пузыря и кишечника. С помощью пальпации определяют состояние брюшной стенки (тонус, мышечная защита, расхождение прямых мышц живота), болезненные участки на ней, наличие в брюшной полости опухолей, инфильтратов, их величину, форму, границы, консистенцию и болезненность.
Перкуссия живота дополняет пальпацию и способствует уточнению границ и контуров опухолей, а также больших инфильтратов и экссудатов, образовавшихся при воспалительных заболеваниях половых органов. Перкуссия при перемене положения тела позволяет выявить наличие в полости живота асцитической жидкости, излившейся крови (нарушенная внематочная беременность, разрыв яичника), содержимого кистом при разрыве их стенок, провести дифференциальный диагноз между параметритом и пельвиоперитонитом.
|
|
|
Аускультация живота позволяет определить характер перистальтики (парез кишечника, бурная перистальтика). Она помогает при проведении дифференциальной диагностики между опухолями половых органов и беременностью; при продувании маточных труб позволяет определить их проходимость.
Гинекологическое исследование включает: осмотр наружных половых органов; исследование с помощью гинекологических зеркал; влагалищное исследование; двуручное (бимануальное) исследование; прямокишечное и влагалищно-прямокишечное исследования. Исследование производят в резиновых стерильных перчатках в горизонтальном положении больной на гинекологическом кресле после опорожнения мочевого пузыря и кишечника.
При осмотре наружных половых органов учитывают: степень и характер волосяного покрова (по женскому или мужскому типу); развитие малых и больших половых губ; состояние промежности, наличие патологических процессов -воспаления, опухолей, изъязвлений, кондилом, патологических выделений.
|
|
|
Обращают внимание на опущения или выпадения влагалища и матки, патологические проявления в области заднепроходного отверстия (варикозные узлы, трещины, кондиломы, выделения крови, гноя из прямой кишки).
Производят осмотр вульвы и входа во влагалище с учетом их окраски, характера секрета, наличия патологических процессов (воспаление, кисты, изъязвления), состояния наружного отверстия мочеиспускательного канала и выводных протоков барто-линовых желез, девственной плевы.
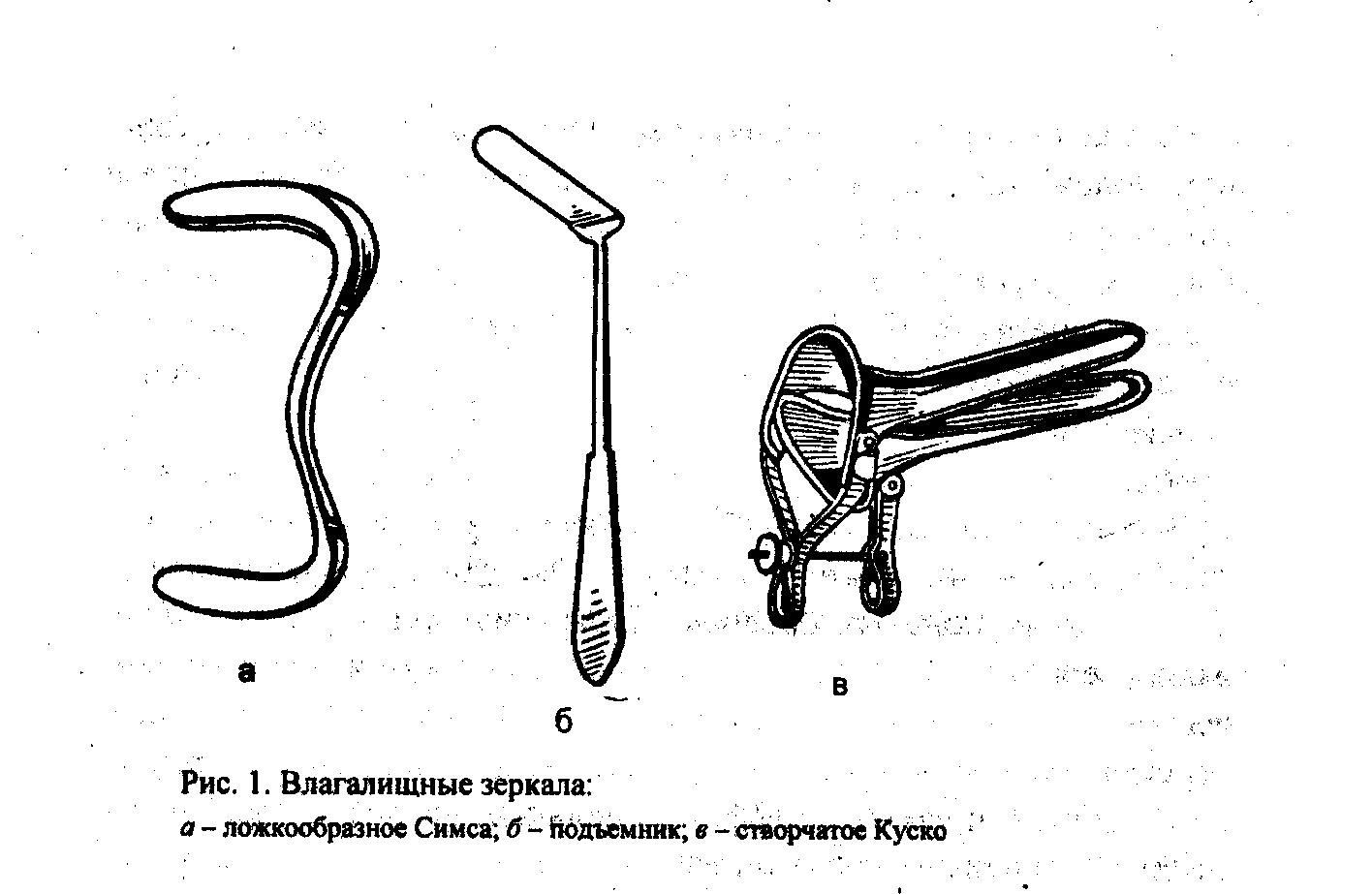
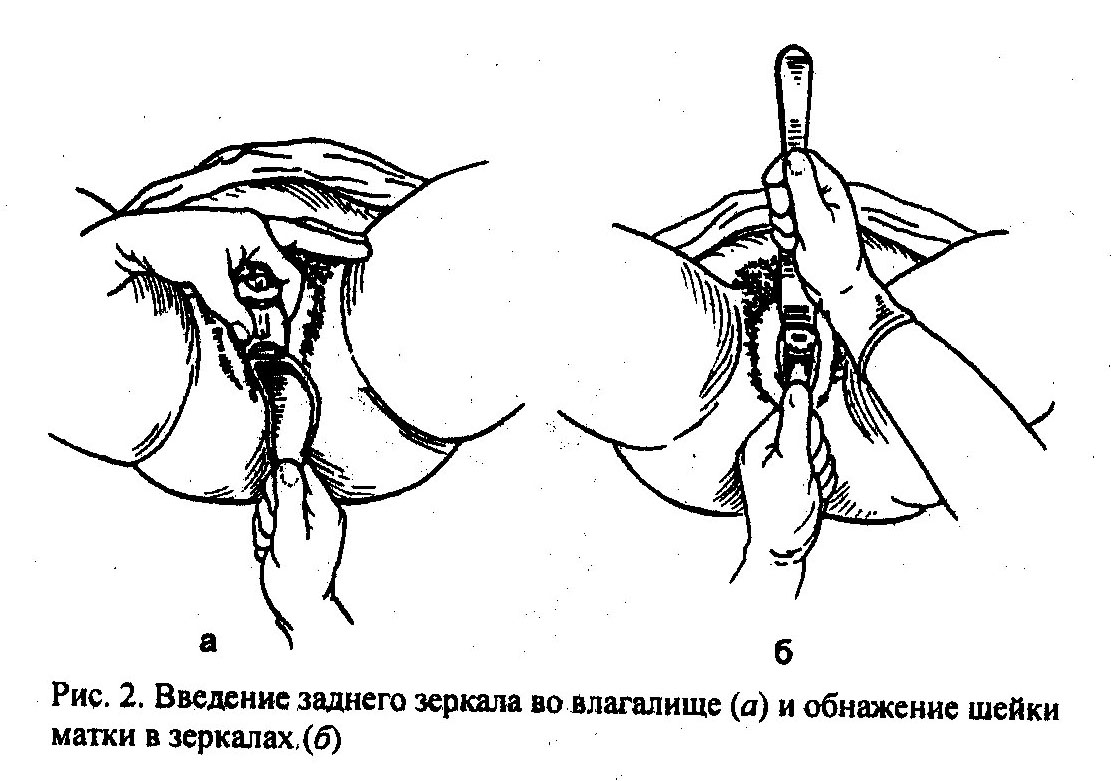
Исследование с помощью гинекологических зеркал (рис. 1, 2) производят после осмотра наружных половых органов. Введя зеркала во влагалище, осматривают слизистую влагалища и шейки матки. При этом определяют окраску слизистой оболочки, характер секрета, величину и форму шейки матки, состояние наружного зева, наличие патологических процессов в области шейки матки и влагалища (воспаление, травмы, изъязвления, опухоли, свищи и др.).
При влагалищном исследовании определяют состояние тазового дна, ощупывают область расположения барто-линовых желез. Со стороны передней стенки влагалища прощупывают уретру. Определяют состояние влагалища: объем, складчатость слизистой, растяжимость, наличие патологических процессов (инфильтраты, рубцы, стенозы, опухоли, пороки развития). Выявляют особенности сводов влагалища (глубину, подвижность, болезненность). Далее исследуют влагалищную часть шейки матки: величину (гипертрофия, гипоплазия), форму (коническая, цилиндрическая, деформированная рубцами, опухолями, кондиломами),
наличие разрывов, поверхность (гладкая, бугристая), консистенцию (обычная, размягченная, плотная), положение относительно оси таза (направлена кпереди, кзади, влево или вправо), состояние наружного зева (закрыт или открыт, форма круглая или овальная, зияние щели); подвижность шейки (чрезмерно подвижная, неподвижная или ограниченно подвижная).
Двуручное влагал ищнобрюшностеночное исследование является основным методом распознавания заболеваний матки, придатков, тазовой брюшины и клетчатки. Вначале исследуют матку. При пальпации определяют ее положение, величину, форму, консистенцию, подвижность, болезненность. Закончив обследование матки, проводят обследование придатков. Пальцы наружной и внутренней руки постепенно перемещают от углов матки к боковым стенкам таза. Нормальные трубы обычно не прощупываются, здоровые яичники могут быть пропальпированы (при достаточном опыте исследующего) сбоку от матки как небольшие продолговатые образования. Неизмененные связки матки обычно не определяются. При воспалении, опухолях можно прощупать круглые, основные, крестцово-маточные связки. После пальпации матки и придатков выявляются патологические процессы в области тазовой брюшины и клетчатки (инфильтраты, рубцы, спайки и др.).
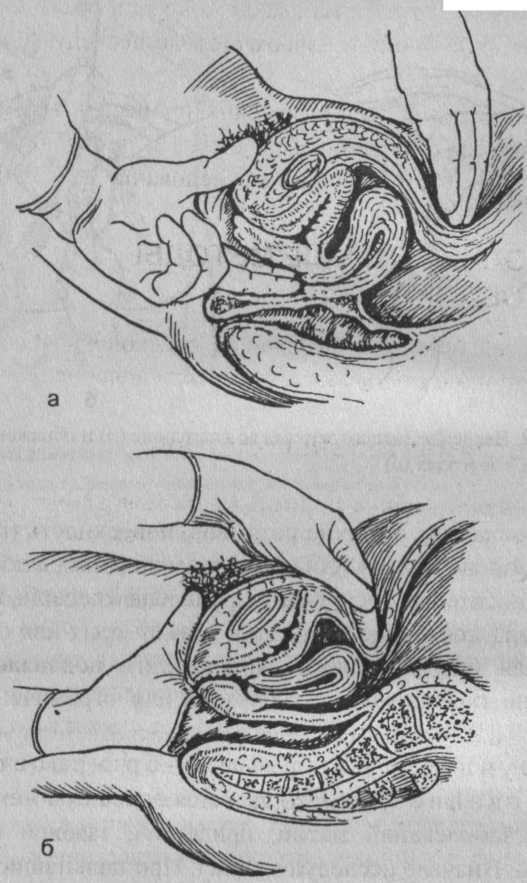
| Рис. 3. Двуручное исследование (варианты): а влагалищно-брюшностеночное; б - прямокишечно-брюшностеночное |
Прямокишечное и прямокишечно - брюшно - стеночное исследования (рис. 3, б) производят в следующих случаях: у девочек, у женщин в случае атрезии или стеноза влагалища, а также дополнительно к влагалищно-брюшностеночному исследованию при опухолях половых органов (особенно раке шейки матки), воспалительных заболеваниях, наличии выделений из прямой кишки. Во время прямокишечного исследования определяют наличие опухолей, полипов, сужений и других процессов в прямой кишке, производят ощупывание шейки матки, тазовой клетчатки, крестцово-маточных связок. При прямокишечно-брюшностеночном методе исследуют тело матки и придатки.
В случае наличия патологических процессов в стенке влагалища, кишки и окружающей клетчатке производят в лага-лищно-прямокишечное исследование.
1.4. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Для более полного обследования гинекологических больных применяют дополнительные методы исследования.
1.4.1. Инструментальные методы
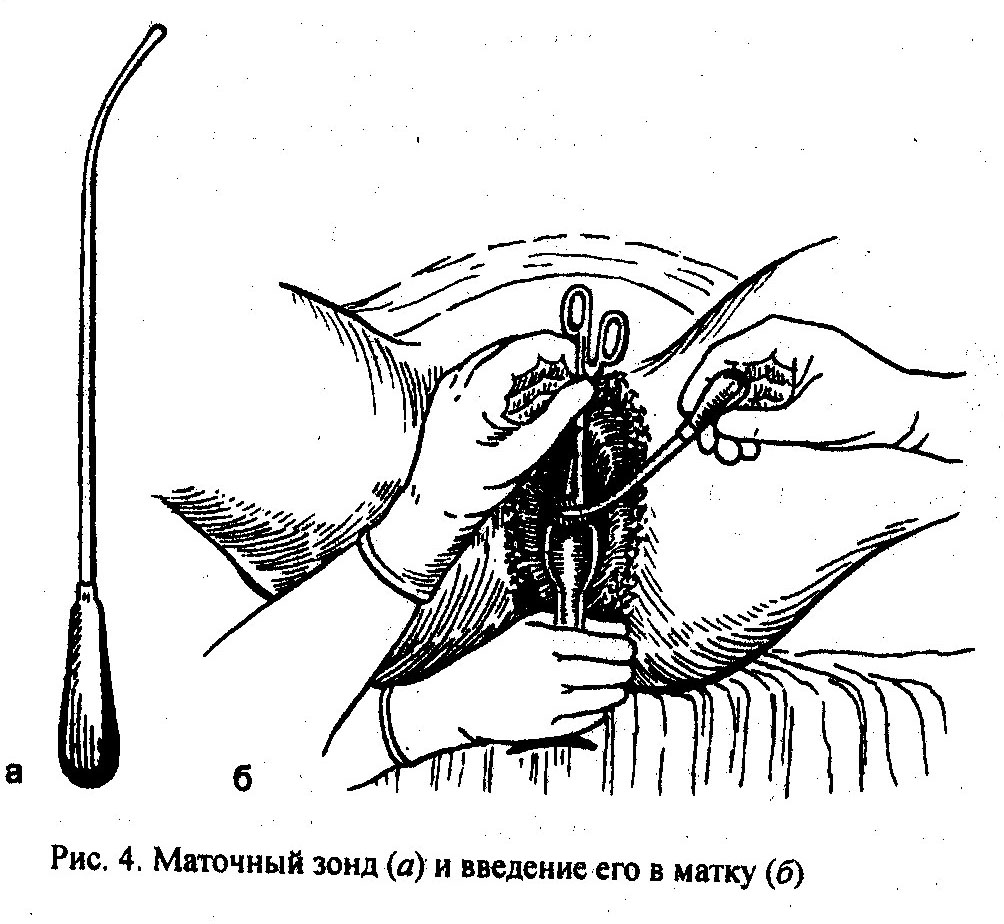
Зондирование матки производят с соблюдением всех правил асептики и антисептики. Оно выполняется маточным зондом (рис. 4) после предшествующего определения положения матки и фиксации шейки матки пулевыми щипцами. Зондирование позволяет уточнить длину полости матки, проходимость шеечного канала, наличие стенозов и атрезий, перегородок в ее полости. Оно способствует выявлению субмукозных миоматоз-ных узлов (рис. 5), полипов слизистой матки. Зондирование матки применяют не только с диагностической целью, но также перед выскабливанием слизистой матки, абортом, постановкой спирали.
Зондирование с диагностической целью противопоказано при острых и подострых воспалительных заболеваниях влагалища, шейки, матки и придатков, а также при установленной или предполагаемой беременности.
Инструменты и материалы для проведения зондирования и выскабливания слизистой оболочки цервикального канала и матки, пункции брюшной полости: три пинцета, ложкообразное зеркало и подъемник; пара пулевых щипцов или щипцы Мюзо; маточный зонд; расширители Гегара до № 12; кюретки № 2, 4, 6; два лотка; стерильные ватно-марлевые шарики; толстая длинная игла; шприц; 5 % раствор йода; 70° спирт; сосуды с 10 % формалином; карты направления на гистологическое исследование.
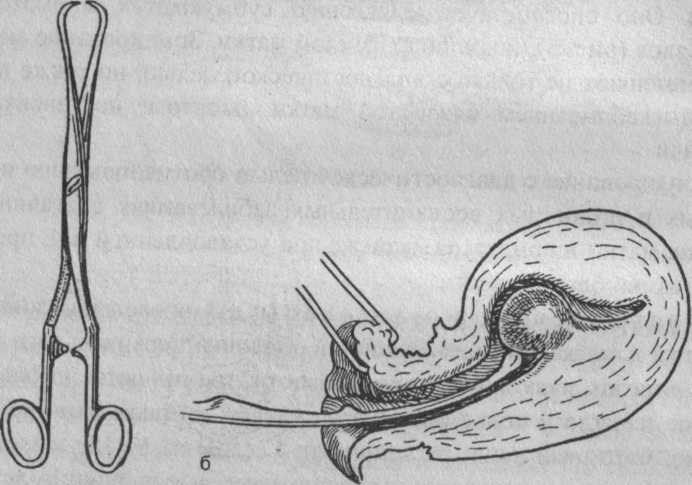
| Рис. 5. Пулевые щипцы (а), захват ими шейки матки (б) при зондировании (определение субмукозной миомы) |
Раздельное диагностическое выскабливание слизистой оболочки канала шейки и тела матки производят для выяснения состояния слизистой при различных доброкачественных и злокачественных процессах (гиперпластические процессы, предраковые изменения, рак). Для выполнения этой операции обнажают шейку матки в зеркалах, фиксируют за переднюю губу и после зондирования матки расширяют цервикальный канал. Сначала выскабливают слизистую оболочку цервикального канала, а затем -тела матки. Соскобы собирают раздельно, затем помещают в сосуды с формалином, маркируют и направляют на гистологическое исследование.
Пункция брюшной полости через задний свод влагалища проводится с целью получения ее содержимого для дифференциальной диагностики между внематочной беременностью и воспалением придатков матки, при разрыве кистозного образования или прорыве гнойника. При подозрении на рак яичника пункция брюшной полости выполняется для обнаружения в асцитической жидкости атипических клеток. Прокол производят в центре заднего свода влагалища на глубину до 2 см толстой иглой.
|
|
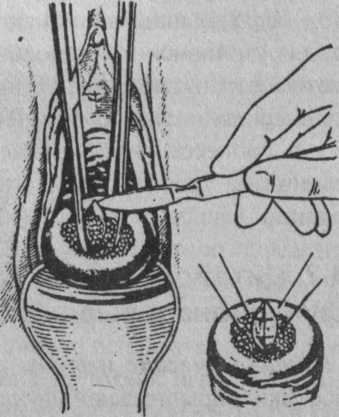
Биопсия производится при патологических процессах, при подозрении на злокачественные образования, локализующиеся в области шейки матки, влагалища, наружных половых органов и в полости матки. Для исследования необходимо получить кусочек ткани из подозреваемого участка. Забор материала производят путем иссечения скальпелем (реже конхото-мом) участка на границе измененной и здоровой ткани (рис. 6).
Аспирационная биопсия выполняется с помощью шприца Брауна без расширения цервикального канала. Путем аспирации получают эндометрий из разных отделов полости матки (дно, углы). Из полученного аспирата делают мазки на предметном стекле с последующим исследованием под микроскопом. Аспирационная биопсия возможна в амбулаторных условиях.
Аспирационный кюретаж выполняется специальной полой кюреткой, соединенной с вакуум-насосом. Аспирационный метод получения эндометрия имеет преимущества перед выскабливанием слизистой матки из-за меньшей травматизации тканей и возможности повторного применения в течение менструального цикла.
Пертубация (продувание маточных труб) используется для уточнения проходимости маточных труб. Сущность метода заключается в том, что с помощью специального аппарата в полость матки вводится воздух, который при проходимых трубах попадает в брюшную полость. О проникновении воздуха в брюшную полость судят по ряду признаков (болевое ощущение пациентки, шум прохождения воздуха при выслушивании нижних отделов живота стетоскопом, снижение давления воздуха в системе). Через неизмененные трубы воздух проходит под давлением 75 мм рт. ст., при стенозированных трубах - 100 - 125 мм рт. ст.; в случае непроходимости маточных труб давление в системе возрастает.
Катетеризация мочевого пузыря в гинекологической практике производится с лечебной и диагностической целями. Этот метод исследования применяют при пузырно-влагалищных свищах для уточнения их расположения и величины, для выяснения вместимости пузыря, при подозрении на камень или инородное тело в мочевом пузыре, при необходимости вывести остаточную мочу в процессе гинекологического исследования или при подозрении на травму стенки пузыря во время гинекологической операции.
1.4.2. Цитологические, бактериологические и функциональные исследования
Цитологические методы исследования применяют для диагностики гормональной функции яичников, новообразований гениталий и других патологических процессов. Материал для цитологического исследования получают различными способами: аспирацией выделений из заднего свода влагалища, канала шейки и полости матки, брюшной полости при пункции через задний свод; получением препаратов-отпечатков; взятием тупой ложечкой поверхностных соскобов с подозрительных участков тканей; смывом с поверхности шейки матки и слизистой влагалища. Из полученного для цитологического исследования материала делают мазки с последующим микроскопическим исследованием.
Мазки на онкоцитологию берут чаще из цервикального канала и с поверхности шейки матки (после протирания их ватой от слизи) щеточкой или кусочком губки. Материал наносят на предметное стекло и высушивают на воздухе.
В диагностике злокачественных новообразований цитологический метод имеет вспомогательное значение. При выявлении атипичных клеток в мазке производят биопсию.
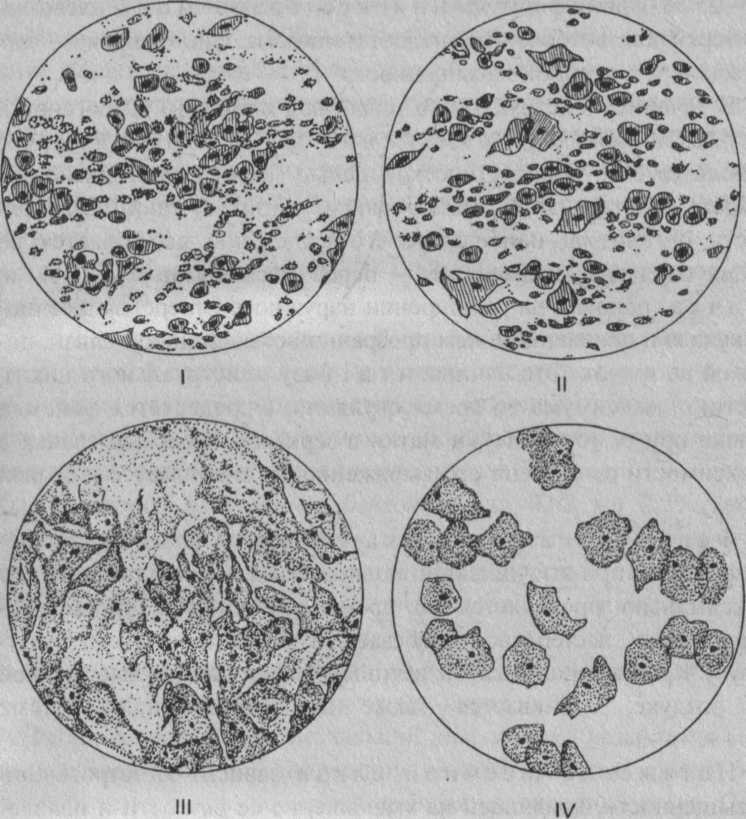
Материал для мазков на степень чистоты (флору) берут из уретры, цервикального канала и заднего свода влагалища ложечкой Фолькмана и наносят на предметное стекло. По загрязненности микрофлорой условно выделяют 4 степени чистоты влагалища (рис. 7): 1 - в мазке превалируют палочки Дедерлейна и клетки плоского эпителия, реакция кислая; II - кроме влагалищных палочек, которых меньше, в мазке обнаруживаются лейкоциты (до 5 в поле зрения), грамположительные диплококки, аэробные и анаэробные кокки (но преобладают лактобациллы), реакция слабокислая; III - влагалищных палочек меньше, чем других микроорганизмов, обилие аэробных и анаэробных кокков, лейкоциты - до 15 - 20 в поле зрения, реакция щелочная; IV - палочки Дедерлейна почти отсутствуют, множество эпителиальных клеток, в том числе из глубоких слоев, лейкоцитов и различных микроорганизмов (стрепто- и стафилококки, кишечная палочка, трихомонады, хламидии и др.), реакция щелочная.
Для бактериологического исследования проводят посев материала на питательные стерильные среды с последующим культивированием и бактериоскопией. При этом методе можно определить чувствительность высеянных микроорганизмов к антибиотикам.
Цитологическое исследование в комплексе тестов функциональной диагностики (ТФД) широко используется в гинекологической практике для определения состояния репродуктивной системы. Исследование влагалищных мазков - кольпоцитограмма - основано на определении в них отдельных видов
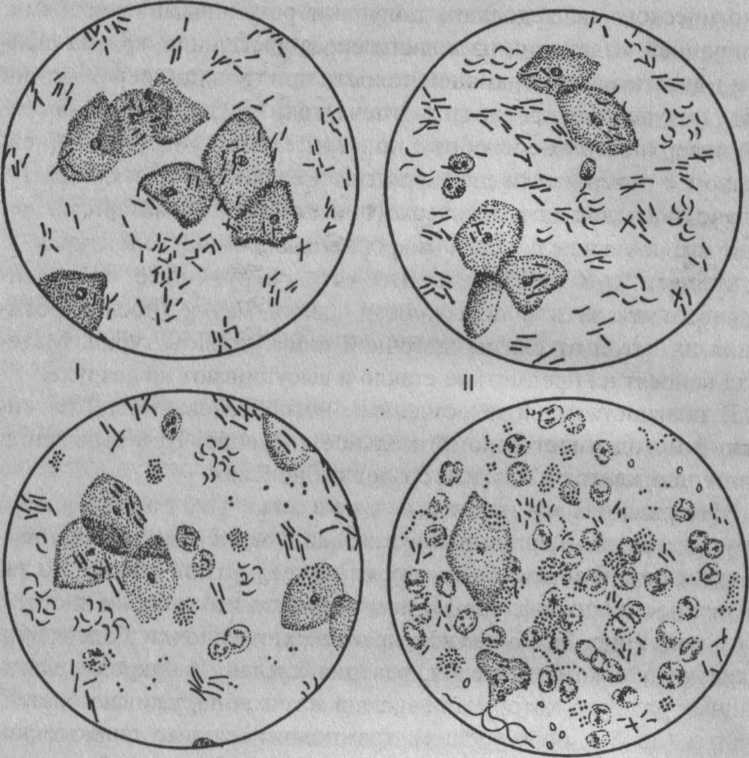
| Рис. 8. Четыре реакции слизистой влагалища в соответствии с гормональной насыщенностью организма по вагинальным мазкам (/ - IV) |
| III IV |
| Рис. 7. Четыре степени чистоты влагалища: / - эпителиальные клетки и влагалищные палочки (Дедерлейна); // - эпителиальные клетки и влагалищные палочки, небольшое количество микробов и лейкоцитов; /// -небольшое количество эпителиальных клеток и влагалищных палочек, много лейкоцитов, кокков и бактерий; IV- единичные эпителиальные клетки, нет влагалищных палочек, всевозможные микроорганизмы в большом количестве (кокки, бактерии, трихо-монады и т. д.) |
клеток эпителия, который изменяется в зависимости от фаз менструального цикла. Мазки для гормональной кольпоцитологии следует брать каждые 3-5 дней в течение 2-3 менструальных циклов. В амбулаторной практике можно на протяжении цикла взять 3 мазка (на 8, 14 и 22-й день цикла). Влагалищное содержимое для кольпоцитологии надо брать из бокового свода. Коль-поцитологическое исследование нельзя проводить при воспалении влагалища, маточном кровотечении. Различают 4 типа влагалищных мазков (рис. 8). I тип характерен для резкой эстрогенной недостаточности, II тип - для малозначительной эстрогенной недостаточности, III тип свидетельствует о легкой эстрогенной недостаточности, IV тип наблюдается при достаточной эстрогенной насыщенности.
Для более точной оценки влагалищных мазков предложены различные индексы. Кариопикнотический индекс (КПИ) изменяется в течение нормального менструального цикла: во время фолликулиновой фазы - 30 %, овуляции - 60 - 80 %, в прогестероновой фазе - 25 - 30 %. Эозинофильный индексе фолликулиновой фазе менструального цикла равен 20 %, во время овуляции достигает 70 %, в прогестероновой фазе - 25 %. Сдвиг формулы индекса созревания влево характерен для эстрогенной недостаточности, сдвиг вправо - для высокой эстрогенной насыщенности.
В течение менструального цикла под влиянием эстрогенов и гестагенов происходит изменение шеечной слизи, что используется с диагностической целью. Количество слизистого секрета в канале шейки матки зависит от эстрогенной насыщенности организма: наибольшее его выделение наблюдается во время овуляции, наименьшее - перед месячными. Феномен зрачка основан на расширении наружного отверстия шеечного канала и появлении в нем прозрачной стекловидной слизи, похожей на зрачок. Это начинается в I фазу менструального цикла, достигая максимума во время овуляции. Определяется феномен зрачка при осмотре шейки матки в зеркалах. Феномен зрачка в зависимости от степени его выраженности оценивается в баллах (1-3).
Дата добавления: 2020-12-12; просмотров: 160; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!