Местные признаки острой гнойной хирургической инфекции
Государственное автономное профессиональное
Образовательное учреждение
Новосибирской области
Кафедра «Клинические дисциплины»
Специальность 31.02.01 «Лечебное дело»
УЧЕБНОЕ ПОСОБИЕ
Для внеаудиторной самоподготовки обучающихся
По дисциплине «Хирургия»
Тема: «Хирургическая инфекция»

Разработала:
преподаватель хирургии высшей
квалификационной категории.
Прищеп С. А
Рассмотрено на заседании кафедры
Протокол от .2019 №
Зав.кафедрой ___________________
Потехина Е.В.
2019
| № | СОДЕРЖАНИЕ | стр | ||
| 1. | Рекомендации для изучения темы | 3 | ||
| 1. | Классификация хирургической инфекции | 7 | ||
| 2. | Местные признаки острой гнойной хирургической инфекции | 7 | ||
| 3. | Местная гнойная инфекция | 9 | ||
| 4. | Гидраденит. Абсцесс. Флегмона. Лимфаденит. Лимфангит | 10 | ||
| 5. | Флебит. Тромбофлебит. Остеомиелит | 16 | ||
| 6. | Острый гематогенный остеомиелит | 17 | ||
| 7. | Остеомиелит у новорожденных | 18 | ||
| 8. | Мастит | 19 | ||
| 9. | Рожистое воспаление | 22 | ||
| 10. | Панариции, эризипелоид, бурсит, артрит | 24 | ||
| 11. | Периоды гнойного воспаления | 33 | ||
| 12. | Принципы лечения местной гнойной хирургической инфекции | 34 | ||
| 13. | Общая гнойная инфекция – сепсис | 34 | ||
| 14. | Острая анаэробная инфекция – Газовая гангрена | 41 | ||
| 15. | Столбняк | 48 | ||
| 16. | Классификация столбняка по степени тяжести | 56 | ||
| 17. | Острая гнилостная инфекция | 57 | ||
| 18. | Острая специфическая инфекция: дифтерия ран, сибиреязвенный карбункул | 58 | ||
| 19. | Хроническая хирургическая инфекция: туберкулёз костей и суставов, актиномикоз. | 61 | ||
| 20. | Задания для закрепления знаний. | 71 | ||
| 21. | I . Выполните тестовые задания. | 71 | ||
| 22. | II. Выполните графический диктант | 74 | ||
| 23. | III. Установите соответствие. | 75 | ||
| 24. | I V. Решите ситуационные задачи | 76 | ||
| 25. | Список использованной литературы | 90 | ||
|
| ||||
РЕКОМЕНДАЦИИ ДЛЯ ИЗУЧЕНИЯ РАЗДЕЛА ХИРУРГИИ
«ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ»
В учебном пособии представлен теоретический материал по диагностике, оказанию доврачебной помощи, лечению и уходу за пациентами с хирургической инфекцией.
Теоретический материал для лучшего усвоения материала дополнен цветными иллюстрациями, таблицами, схемами. Для самоконтроля и закрепления знаний теоретический материал дополнен вопросами для самоконтроля знаний, тестовыми заданиями, ситуационными задачами, графическим диктантом, заданием на соответствие.
|
|
|
Требования ФГОС
Обучающийся должен овладеть профессиональными компетенциями (ПК):
-ПК 1.1. Планировать обследование пациента различных возрастных групп.
- ПК 1.2. Проводить диагностические исследования.
- ПК 1.3. Проводить диагностику острых и хронических заболеваний.
| - ПК 1.6. Проводить диагностику смерти. - ПК 1.7. Оформлять медицинскую документацию (историю болезни, амбулаторную карту хирургического больного). - ПК 2.3. Оказывать доврачебную помощь при острых и хронических заболеваниях. -ПК 2.1. Проводить лечебно-диагностическую, профилактическую, санитарно-просветительскую работу с пациентами с острыми и хроническими заболеваниями. |
Согласно ФГОС после изучения данной темы обучающиеся должны:
иметь практический опыт:
- обследования пациента;
- интерпретации результатов обследования лабораторных и инструментальных методов диагностики, постановки предварительного диагноза;
|
|
|
- заполнения истории болезни, амбулаторной карты пациента при местной и общей гнойной хирургической инфекции, специфической и анаэробной инфекции.
уметь:
- планировать обследование пациента при местной и общей гнойной хирургической инфекции, специфической и анаэробной инфекции;
- осуществлять сбор анамнеза;
- применять различные методы обследования пациента;
- осуществлять диагностику при местной и общей гнойной хирургической инфекции, специфической и анаэробной инфекции;
- формулировать предварительный диагноз в соответствии с современными классификациями;
- интерпретировать результаты лабораторных и инструментальных методов диагностики;
- определять тактику ведения пациента и программу лечения его;
- оказывать доврачебную помощь при местной и общей гнойной хирургической инфекции, специфической и анаэробной инфекции;
- оформлять медицинскую документацию;
- готовить пациента к диагностическим исследованиям;
- осуществить транспортировку пострадавшего в соответствующее ЛУ,
- Осуществлять специфический сестринский уход за пациентом при местной и общей гнойной хирургической инфекции, специфической и анаэробной инфекции.
|
|
|
знать:
- определение понятий:
ü хирургическая инфекция,
ü мастит, остеомиелит,
ü панариций, паронихий,
ü абсцесс, флегмона,
ü сепсис, карбункул, фурункул, гидраденит, лимфангит, лимфаденит, бурсит, артрит,
- этиологию и патогенез хирургической инфекции;
- местные признаки воспаления;
- признаки общей интоксикации организма;
- диагностические признаки: фурункула, карбункула, абсцесса, флегмоны и т. п.;
- диагностические признаки: лактационного мастита, гематогенного остеомиелита, сепсиса, газовой гангрены, столбняка, гнилостной инфекции;
- мероприятия и объём доврачебной помощи при хирургической инфекции;
- принципы лечения хирургической инфекции,
- методы клинического, лабораторного, инструментального обследования.
- объём доврачебной помощи при при хирургической инфекции;
- принципы профилактики хирургической инфекции.
Внимательно изучите предложенный Вам комплект информационно иллюстрированного материала «Хирургическая инфекция»
Вы должны вспомнить:
ü что называется инфекцией, реинфекцией, суперинфекцией,
ü что значит эндогенное и экзогенное инфицирование
ü что называется антисептикой, её виды, мероприятия каждого вида,
ü дезинфекцию и ПСО хирургических инструментов,
ü какие мероприятия будут предупреждать ВБИ пациента и медперсонала?
ü защитные барьеры организма и причины, приводящие к нарушению этих барьеров,
ü какие микробы относятся к гноеродной группе?
Задание I
Изучите основные вопросы темы:
1.что такое хирургическая инфекция?
2.классификация хирургической инфекции:
· по возбудителю,
· длительности течения (острая, хроническая),
· по распространённости процесса.
3. клиническое течение гнойного воспаления (периоды, признаки).
4. какие возможны осложнения при гнойном воспалении?
5. как оказать первую помощь при гнойном воспалении?
6. каковы принципы лечения гнойного воспаления по периодам?
7. какова профилактика гнойных воспалительных заболеваний?
8. каков уход за пациентами при гнойном воспалении?
Задание II
Изучите заболевания по предложенному плану:
1.фолликулит, фурункул, карбункул;
2. гидраденит, абсцесс, флегмона;
3. лимфангит, лимфаденит;
4. флебит, тромбофлебит;
5. остеомиелит (раневой, гематогенный);
6. панариции, мастит, мастопатии;
7. рожистое воспаление, эризипелоид, бурсит;
8. сепсис;
9. газоая гангрена, столбняк, острая гнилостная инфекция;
10. дифтерия ран, сибиреязвенный карбункул;
11. туберкулёз костей и суставов. актиномикоз.
План изучения заболеваний
· определение заболевания;
· этиология и способствующие факторы;
· диагностические признаки местные и общие, осложнения;
· помощь на догоспитальном этапе;
· лечебная тактика и уход;
· профилактика.
Терминология темы
- инфильтрат – уплотнение,
- абсцесс – гнойник,
- секвестрация – отторжение,
- регенерация, репарация – восстановление (заживление) тканей,
- пролиферация – размножение клеток,
- продормальный период – период предвестников,
- клостридии – спорообразующие анаэробы,
- неклостридиальные анаэробы (вульгарный протей. кишечная палочка) –
развиваются без кислорода, спор не образуют. Вызывают гнилостно – некротические процессы,
- тризм – судорожное, непроизвольное сокращение жевательных мышц лица,
- улыбка сардоника – непроизвольное сокращение мимических мышц, глаза при этом выражают страх или удивление,
- опистотонус – тонические судороги мышц разгибателей, человек занимает положение дуги.
Для лучшего запоминания
- составьте опорный конспект (схему, таблицу),
- при изучении местных признаков обратите внимание на форму инфильтрата и вид гиперемии при различных заболеваниях.
- при изучении анаэробной инфекции выделите симптомы продормального периода.
- подготовьте рефераты и сообщения:
· газовая гангрена – диагностические признаки, профилактика, лечение;
· столбняк - диагностические признаки, профилактика, лечение.
ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
NB! Хирургической инфекцией называются заболевания, причиной которых являются различные группы микроорганизмов, а основным методом лечения является операция.
КЛАССИФИКАЦИЯ
I. По клиническому течению
Острая хирургическая инфекция:
1. острая гнойная хирургическая инфекция - гнойный мастит, остеомиелит, фурункул, карбункул, абсцесс, флегмона, панариций и др…..;
2. острая клостридиальная инфекция – газовая гангрена, столбняк;
3. острая неклостридиальная инфекция – вызывает гнилостно – некротические процессы;
4. острая специфическая инфекция – дифтерия ран, сибиреязвенный карбункул.
Хроническая хирургическая инфекция:
1.хроническая гнойная инфекция– хронический остеомиелит, хронический парапроктит и др.;
2.хроническая специфическая инфекция – туберкулёз костей и суставов, актиномикоз и другие.
II. По возбудителю
1. гнойная инфекция вызывается группой гноеродных микробов – стафилококки, стрептококки, гонококки, пневмококки, палочка сине – зелёного гноя и др;
2. анаэробная клостридиальная инфекция вызывается спорообразующими возбудителями столбняка и газовой гангрены;
3. анаэробная неклостридиальная инфекция вызывается неспорообразующими
анаэробами, кишечной палочкой и вульгарным протеем.
III. По распространённости
· местная гнойная инфекция: фурункул, карбункул, абсцесс, флегмона, мастит, рожистое воспаление кожи, панариций др.;
· общая гнойная инфекция – сепсис.
Местные признаки острой гнойной хирургической инфекции
· боль и болезненность при пальпации;
· отёк – причиной, которого является повышенная проницаемость капилляров и мелких вен;
· гиперемия – из-за расширения кровеносных сосудов;
· уплотнение, флюктуация (размягчение ткани);
· местное повышение температуры – из-за усиления обменных процессов в очаге воспаления, большого потребления тканями кислорода;
· нарушение функции органа из-за боли и отёка.
Результатом местной реакции организма на проникновение в него гнойной инфекции является развитие защитных барьеров. Под влиянием микробных токсинов стенка капилляров становится проницаемой для плазмы и лейкоцитов - образуется лейкоцитарный вал, отграничивающий очаг от внутренней среды организма.
Затем образуется грануляционный вал из тканевых макрофагов.
NB! Защитными барьерами организма от проникновения в него инфекции являются чистая неповреждённая кожа и слизистые, тканевые макрофаги, лейкоциты и антитела крови, также лимфатические узлы и сосуды.
При наличии высоковирулентной инфекции и слабой реакции организма защитные барьеры развиваются медленно, что нередко приводит к прорыву инфекции через лимфатические пути в кровяное русло. В таких случаях развивается общая гнойная инфекция – сепсис.
Любой местный гнойный процесс (абсцесс, фурункул, карбункул, панариций и т. д.) сопровождается общей реакцией организма, то есть признаками общей интоксикации. Это:
· повышение общей температуры тела, лихорадка, озноб, недомогание, разбитость;
· головная боль, головокружение, бессонница или сонливость, затемнение или потеря сознания;
· учащение пульса и дыхания, снижение или потеря аппетита, тошнота, рвота, иногда в тяжёлых случаях отмечается увеличение селезёнки, печени, желтушная окраска склер.
Степень выраженности общей реакции организма зависит от:
1.количества бактерий, бактериальных токсинов, продуктов распада тканей, проникших в
организм из очага повреждения;
2.вирулентности микроорганизмов;
3.сопротивляемости организма.
NB! Следует помнить, что после перенесённого любого гнойного процесса, иммунитет не формируется, а при процессах вызываемых стрептококком, развивается повышенная чувствительность к стрептококку.
МЕСТНАЯ ГНОЙНАЯ ИНФЕКЦИЯ
 1.ФОЛЛИКУЛИТ – воспаление волосяного фолликула, может появляться в любом месте, где есть волосы.
1.ФОЛЛИКУЛИТ – воспаление волосяного фолликула, может появляться в любом месте, где есть волосы.
Причиной чаще всего бывает несоблюдение личной гигиены, трение кожи одеждой, расчесывание кожи при зуде, после неправильного наложения компрессов, причрезмерной потливости.
Признаки. Вначале на коже появляется небольшое красное пятно или узелок вокруг волоска, из которого образуется гнойничок, наполненный желтовато-зеленым гноем. Гнойничок вскрывается или подсыхает. Нередко может охватывать большие участки и переходить в фурункул. Особенно опасно это заболевание у новорожденных.
Лечение проводится амбулаторно, заключается во вскрытии пустул, удалении тампоном гноя и смазывании раны спиртовым раствором бриллиантового зеленого. Кожу вокруг фолликулита протирают камфорным спиртом или салициловым спиртом.
Для профилактики распространения заболевания не рекомендуется мыть водой и накладывать компрессы .
 2.ФУРУНКУЛ - это острое гнойное воспаление волосяного мешочка или сальной железы.
2.ФУРУНКУЛ - это острое гнойное воспаление волосяного мешочка или сальной железы.
Фурункул может быть в любом месте, где есть сальные железы. Чаще всего он бывает на шее, спине, ягодицах, пояснице, лице.

 Признаки: отёк, боль, покраснение, повышение местной температуры тела, уплотнение, в центре уплотнения-инфильтрата образуется гнойный стержень с некротической головкой. После отторжения стержня полость постепенно заполняется грануляционной тканью. Длительность заболевания около двух недель. Осложнённое течение фурункула может наблюдаться при высокой вирулентности флоры и ослаблении организма. Некротический очаг увеличивается в размере, в процесс вовлекаются лимфатические узлы, вены, артерии.
Признаки: отёк, боль, покраснение, повышение местной температуры тела, уплотнение, в центре уплотнения-инфильтрата образуется гнойный стержень с некротической головкой. После отторжения стержня полость постепенно заполняется грануляционной тканью. Длительность заболевания около двух недель. Осложнённое течение фурункула может наблюдаться при высокой вирулентности флоры и ослаблении организма. Некротический очаг увеличивается в размере, в процесс вовлекаются лимфатические узлы, вены, артерии.
NB! Особенно опасен фурункул на лице – в области носа и верхней губы.
Сопутствующий тромбоз вен лица приводит к распространению воспаления на венозный синус и оболочки головного мозга, то есть к развитию септикопиемии и менингита. При 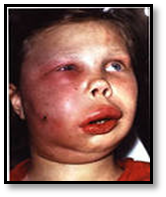 тромбофлебите вен лица возникает отёк вокруг глазницы, отекают веки, появляется экзофтальм. Температура тела повышается до 39 - 40*, возникает сильная головная боль, бред, рвота – признаки общей интоксикации организма.
тромбофлебите вен лица возникает отёк вокруг глазницы, отекают веки, появляется экзофтальм. Температура тела повышается до 39 - 40*, возникает сильная головная боль, бред, рвота – признаки общей интоксикации организма.
Лечение: не осложнённые фурункулы лечат амбулаторно.
При тромбофлебите вен лица больного госпитализируют в отделение гнойной хирургии.
Осложнения: абсцедирование, флегмона, фурункулёз, распространение инфекции в полость черепа при локализации фурункула на лице, генерализация инфекции – сепсис.
3.КАРБУНКУЛ –сливное, гнойное воспаление нескольких сальных желез или волосяных мешочков. Типичная локализация карбункула – затылок, лицо, спина.
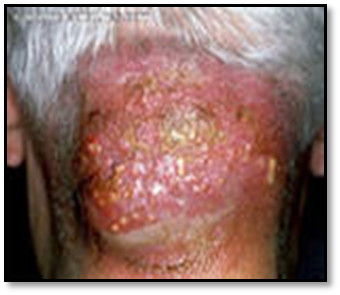


Признаки: отёк, боль, покраснение, повышение местной температуры тела, уплотнение, в центре уплотнения несколько некротических стержней. Температура тела повышается до 39 - 40*С. При локализации карбункула на лице, особенно на верхней губе, воспаление может распространяться на вены и оболочки мозга. Некроз тканей при карбункуле достигает значительных размеров, отмечается омертвение окружающих кожных покровов, подкожной клетчатки, мышечной ткани.
Лечение: оперативное – иссечение некротической ткани + противовоспалительная терапия.
 Осложнения: флегмона, сепсис, при локализации на шее – опасность менингита.
Осложнения: флегмона, сепсис, при локализации на шее – опасность менингита.
4.ГИДРАДЕНИТ – гнойное воспаление потовых желез. Часто вызывается сине - гнойной палочкой. Локализуется в складках кожи: подмышечные впадины, паховые и перианальные складки
 Признаки: отёк, боль, покраснение, уплотнение, повышение местной температуры тела, а затем размягчение. Воспаление распространяется на соседние потовые железы, в результате возникает массивный конгломерат. При прорыве гнойника из нескольких мест начинает выделяться гнойное содержимое.
Признаки: отёк, боль, покраснение, уплотнение, повышение местной температуры тела, а затем размягчение. Воспаление распространяется на соседние потовые железы, в результате возникает массивный конгломерат. При прорыве гнойника из нескольких мест начинает выделяться гнойное содержимое.
Гидраденит имеет длительное течение, часто рецидивирует.
Лечение: В начальной стадии консервативное – назначают физиотерапевтические процедуры, производят тщательную обработку кожи подмышечной области. Эффективна блокада инфильтрата растворами антибиотиков. При образовании гнойника его вскрывают.
Осложнения: флегмона, лимфаденит, лимфангит, сепсис.
5.АБСЦЕСС – это отграниченное капсулой скопление гноя в тканях и различных органах.
| Классификация абсцесса |
| · Вследствие любого воспалительного процесса - флегмона, лимфаденит, пневмония, ангина и т.д. · Нагноение гематомы. · Метастатические абсцессы при септикопиемии. · Постинъекционные абсцессы. · Послеоперационные абсцессы. |
| 1.Поверхностные 2.Глубокие: - абсцессы внутренних органов - мозга, легких, печени. - полостные абсцессы: брюшной полости, поддиафрагмальный, межкишечный и т.д. |
| По происхождению |
| По локализации |
 Признаки: Клиническая картина бывает различной в зависимости от этиологии, локализации, распространения и размеров абсцесса. Постановка диагноза поверхностного абсцесса не трудная. Классическими симптомами являются отёк, боль, покраснение, повышение местной температуры тела, размягчение - флюктуация. Общая реакция организма проявляется ознобами, проливным потом, слабостью, то есть признаками общей интоксикации организма.
Признаки: Клиническая картина бывает различной в зависимости от этиологии, локализации, распространения и размеров абсцесса. Постановка диагноза поверхностного абсцесса не трудная. Классическими симптомами являются отёк, боль, покраснение, повышение местной температуры тела, размягчение - флюктуация. Общая реакция организма проявляется ознобами, проливным потом, слабостью, то есть признаками общей интоксикации организма.
При расположении абсцесса в глубже лежащих тканях появляются ремитирующая лихорадка с размахом в 1,5 – 2 град С, озноб, боли, при глубокой пальпации уплотнение. Серьезную опасность представляют гнойники, расположенные во внутренних органах и вблизи крупных сосудов. При этом возможен прорыв абсцесса в полость и ухудшение состояния пациента.
Осложнения:
1. прорыв гнойника в свободные полости с развитием перитонита, пиоторакса, бактериального шока.
2. флегмона, лимфаденит, лимфангит, сепсис.
3. амилоидоз почек.
Первая помощь: улучшение ЖВФ, асептическая повязка, иммобилизация поражённой области, транспортировка в хирургический стационар.
Лечение абсцесса:
1.экстренная операция – вскрытие гнойника, опорожнение, дренирование;
2.антибактериальная терапия.;
3.снятие интоксикации;
4.стимуляция защитных сил организма;
5.пункционный метод (в том числе под контролем УЗИ) при локализации во внутренних органах, полостях;
6. пункционно – проточный;
7. открытый метод – вскрытие и дренирование;
8. радикальный метод – удаление части или всего органа.
6.ФЛЕГМОНА – это разлитое гнойное воспаление жировой клетчатки.
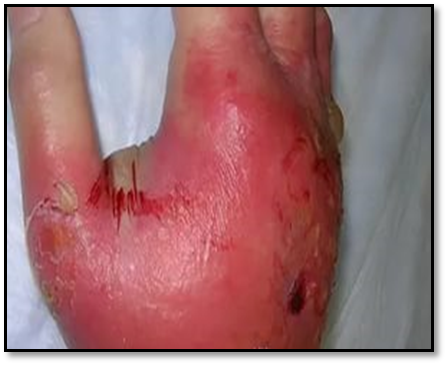

NB! Флегмона может возникнуть в любом месте, где имеется жировая клетчатка (межмышечная, подкожная, околопочечная, околопрямокишечная). Но чаще всего флегмонавстречается на лице, шее и конечностях.
Флегмона может быть ограниченной и распространённой. Прогрессирующие формы возникают при высокой вирулентности возбудителя и снижении иммунитета организма.
Клиническая картина проявляется вначале признаками общей интоксикации – озноб, повышение общей температуры тела, головная боль, общая слабость. Выраженность симптомов зависит от характера распространённости процесса. Местно наблюдаются: отёк, болезненность, покраснение, повышение местной температуры, флюктуация. Флегмоны часто сопровождаются лимфангитом и лимфаденитом, тромбозом сосудов. Особенно тяжело протекает флегмона у людей с ослабленным иммунитетом. Поверхностные флегмоны могут прорываться наружу через кожу.
Прогноз при флегмоне всегда серьёзный.
Лечение: вскрытие гнойника, опорожнение, дренирование, лечебная иммобилизация конечности + противовоспалительная, инфузионная и общеукрепляющая терапия.
NB! Осложнения: лимфаденит, лимфангит, сепсис, тромбофлебит, остеомиелит. Флег
мона на лице может осложниться гнойным менингитом и тромбофлебитом лицевых вен.

ЛИФАТИЧЕСКАЯ СИСТЕМА
Лимфатическая системапредставлена лимфатическими сосудами лимфатическими узлами. Лимфатическая система начинается тканевыми капиллярами. Ток лимфы движется от тканей к сердцу. Заканчивается лимфатическая система грудным лимфатическим протоком, который впадает либо в верхнюю полую вену, либо в правое предсердие. Лимфатические сосуды выполняют транспортную функцию – обеспечивают отток жидкости из тканей, в помощь венозной системе. Лимфатические узлы выполняют защитную функцию. Лимфосистема головы не имеет лимфоузлов на черепе и на лбу. Очищение происходит за счет узлов шеи и затылочных образований. У ребенка лимфоузлы на голове располагаются так же, как у  взрослых
взрослых
7. ЛИМФАНГИТ или (от лимфа и греч. angéion - сосуд), лимфангоит - воспаление лимфатических сосудов. Может развиться при воспалении кожи и слизистых оболочек и др., если инфекция распространяется с током лимфы по направлению климфатическим узлам.NB! Лимфангит всегда служит признаком распространениягнойной инфекции за пределы местного очага. Воротами для проникновения инфекции чаще всего являются инфицированные ссадины, раны, воспалительные процессы кожи - фурункул, карбункул, абсцесс и т д.
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным. Возбудители процесса — стрептококки, стафилококки, кишечная палочка и др. проникают из межтканевых щелей воспалённой области в отводящие поверхностные, а затем и глубокие лимфатические сосуды.
NB! Различают две формы лимфангита: 1.ретикулярную (сетчатую), т. е. воспаление множества мелких лимфатических сосудов, расположенных в коже и 2.стволовую – воспаление одного или нескольких более крупных сосудов.

Клиническая картина:
 для стволового лимфангитахарактерно появление на коже красных полос, идущих от очага инфекции к ближайшим регионарным узлам. По ходу этих полос иногда прощупывается болезненное уплотнение в виде шнура или четок.
для стволового лимфангитахарактерно появление на коже красных полос, идущих от очага инфекции к ближайшим регионарным узлам. По ходу этих полос иногда прощупывается болезненное уплотнение в виде шнура или четок.
При сетчатом лимфангите возникает гиперемия с сетчатым рисунком без чётких границ. Больного беспокоит жжение и зуд в поражённых участках.При лимфангите глубоких сосудов местных явлений может не быть, больной испытывает боль в глубине тканей, иногда наблюдается отёк. Общая реакция организма в значительной степени зависит от основного очага поражения. Лихорадочное состояние, в тяжелых случаях — с ознобом. Почти всегда в воспаление вовлекаются лимфатические узлы и развивается острый лимфаденит.
Лечение: ликвидация основного воспалительного очага, иммобилизация конечности, назначение антибиотиков и сульфамидов.
Осложнения: абсцедирование, сепсис, тромбофлебит.
 8. ЛИМФАДЕНИТ – воспаление лимфатических узлов.
8. ЛИМФАДЕНИТ – воспаление лимфатических узлов.
 Лимфаденит может быть первичным, если инфекция в лимфатический узел проникла через кожу, слизистые оболочки и вызвала воспаление. Чаще лимфаденит возникает вторично, иногда к моменту развития лимфаденита местный гнойник-причина лимфаденита ликвидируется.
Лимфаденит может быть первичным, если инфекция в лимфатический узел проникла через кожу, слизистые оболочки и вызвала воспаление. Чаще лимфаденит возникает вторично, иногда к моменту развития лимфаденита местный гнойник-причина лимфаденита ликвидируется.
NB! Если в гнойный процесс вовлекается окружающая подкожная клетчатка, то говорят об аденофлегмоне.Течение лимфаденитов может осложняться тромбофлебитом, сепсисом.
 При повторных обострениях развивается хроническая форма воспаления с нарушением лимфооттока и развитием слоновости соответствующей конечности (см. иллюстрации).
При повторных обострениях развивается хроническая форма воспаления с нарушением лимфооттока и развитием слоновости соответствующей конечности (см. иллюстрации).
Клиническая картина острого лимфаденита зависит от локализации поражения, характера инфекции и других причин. Вначале наблюдается увеличение лимфатических узлов, болезненность + признаки общей интоксикации организма. При гнойном поражении пакет лимфатических узлов плотный, кожа над ним гиперемирована, затем в центре инфильтрата появляется флюктуация. Гнойник может самостоятельно вскрыться наружу через кожу.
Чаще поражаются паховые, подмышечные и локтевые лимфатические узлы.
Лечение начинают с ликвидации местного очага. Гнойник вскрывают, опорожняют, дренируют и лечат по общим правилам. Конечность иммобилизуют. Проводят общую противовоспалительную терапию. Если гнойная полость невелика, её опорожняют пункцией с последующим введением антибиотиков.
Осложнения: абсцедирование, тромбофлебит, сепсис.
9.ФЛЕБИТ – воспаление стенок вен без образования тромба.
 10.ТРОМБОФЛЕБИТ – воспаление стенок вен с образованием в них тромба.
10.ТРОМБОФЛЕБИТ – воспаление стенок вен с образованием в них тромба.
Различают тромбофлебиты поверхностные и глубокие.
Наличие тромба в просвете вены клинически проявляется болезненностью, плотным тяжем, высокой температурой, местным отёком при
тромбофлебите поверхностных вен и общим отёком – при тромбофлебите глубоких вен.
При остром тромбофлебите поверхностных вен больные жалуются на
· наличие покраснения и уплотнения по ходу вены;
· боль по ходу вены;
· температуру, озноб.
При остром тромбофлебите глубоких вен больных беспокоит:
· общее тяжёлое состояние;
· высокая температура, озноб;
· боль в конечности без чёткой локализации;
· общий отёк конечности.
Острый тромбофлебит необходимо дифференцировать с острым лимфангоитом, рожистым воспалением, слоновостью, артериальной непроходимостью.
Доврачебная помощь – наложение компрессионной повязки эластичным бинтом, транспортная иммобилизация и транспортировка в отделение хирургии сосудов, где будет проведено консервативное или оперативное лечение по показаниям.
11.ОСТЕОМИЕЛИТ – гнойное воспаление костного мозга, захватывающее все элементы кости (костный мозг, компактное вещество, надкостницу).


NB! Различают травматический (вторичный) остеомиелит – гнойное воспаление с мягких тканей переходит на кость. Возбудитель проникает в кость через рану.
Гематогенный (первичный) остеомиелит. Возбудителем являются стафилококки, стрептококки, тифозная палочка, кишечная палочка, различные вирусы. Этих микробов можно обнаружить в полости рта, носа, глотки. Из гнойного очага микробы с кровью попадают в костный мозг, чаще поражают трубчатые кости.
Дата добавления: 2019-11-25; просмотров: 1121; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
