Холера. Характеристика возбудителя. Микробиологическая диагностика.
Холера – острая антропонозная инфекция, сопровождающаяся нарушением водно-солевого обмена и интоксикацией. Относится к особо опасным инфекциям.
Таксономия.
Возбудитель Vibrio cholerae относится к роду Vibrio, семейство Vibrionaceae.
Различают два основных биовара:
- Cholerae classic (открыт Кохом в 1883);
- El-Tor (выделение на карантинной станции Эль-Тор в 1906 году)
Морфология.
Грамотрицательные бактерии, извитые в форме запятой, монотрихи, чрезвычайно подвижны, спор и капсул не образуют.
Культуральные свойства.
Является факультативным анаэробом, но предпочитает аэробные условия, поэтому на жидких питательных средах образует поверхностную плёнку. Неприхотлив, растёт при температуре 37 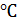 , при pH 8,5-9,0. Для роста требует 0,5% NaCl. Среда накопления – щелочной агар или 1% пептонная вода, на которой формирует плёнку в течение 6-8 часов. Элективная среда – TCBS-агар (тиосульфат-цитратный-сахарозожелчесодержащий агар). На нём образуются колонии жёлтого цвета.
, при pH 8,5-9,0. Для роста требует 0,5% NaCl. Среда накопления – щелочной агар или 1% пептонная вода, на которой формирует плёнку в течение 6-8 часов. Элективная среда – TCBS-агар (тиосульфат-цитратный-сахарозожелчесодержащий агар). На нём образуются колонии жёлтого цвета.
Биохимические свойства.
Наиболее важные свойства следующие:
1. Сбраживают многие углеводы до кислоты, причём для идентификации используют триаду Хейберга:
- сахароза +
- манноза +
- арабиноза –
2. Свёртывает молоко
3. Разлагает белки до аммиака и индола (H2S не продуцирует);
Антигенные свойства.
Имеют O- и H-антигены.
На основе O-антигена выделяют серогруппы, причём холеру вызывают только серогруппы O1 и O139.
|
|
|
Факторы патогенности.
Важнейшие из них:
1. Пили IV типа – обеспечивают адгезию и колонизацию;
2. Холерный энтеротоксин – белок, синтез которого детерминируется геном конвертирующего фага. Только серогруппы О1 и О139 лизогенизированы этим фагом. Токсин состоит из стержневой субъединицы А, а также 5 одинаковых глобулярных субъединиц B, которые окружают субъединицу А наподобие кольца. B-субъединицы ответственны за связывание с моносиаловыми ганглиозидами GM1, которыми очень богаты эпителиоциты тонкой кишки, поэтому их называют рецепторными. Субъединица А попадает в клетку, активируя аденилатциклазу, что приводит к накоплению цАМФ, уменьшению резервов АТФ, поэтому в просвете кишечника накапливаются ионы и вода.
Следует отметь, что все энтеротоксины действуют подобным образом и устроены одинаковы, например, у ЭТКП, шигелл, холерного вибриона они работают абсолютно одинаково, хотя имеют очень малую степень гомологии в аминокислотном наборе;
3. Нейраминидаза – работает совместно с холерным энтеротоксином, поскольку последнему для связывания с ганглиозидными рецепторами необходимо предварительное отщепление сиаловых кислот, что и осуществляет данный фермент;
|
|
|
4. Растворимая гемагглютининпротеаза – играет важную роль в откреплении возбудителя от клеток кишечника в результате их деструкции;
5. Эндотоксин – помимо классического пирогенного действия следует указать, что данное вещество запускает каскад арахидоновой кислоты, что приводит к образованию избытка PGE1, PGE2, который спазмируют гладкую мускулатуру кишечника, что приводит к сильным болям и тенезмам.
Эпидемиология.
Итак, данное заболевание – типичный антропоноз, поэтому болеют только люди. Источник инфекции – больной человек, а также вибрионосители. Варианты при этом для источника инфекции получаются следующие:
1. Больные с типичной формой холеры – максимальное выделение возбудителя;
2. Больные со стёртыми клиническими проявлениями. Клиника незначительна, но значительное выделение возбудителей;
3. Реконвалесценты, длительное время продолжающие выделять вибрионов;
4. Транзиторные носители. При этом нет клиники, но возбудителей обнаруживают в фекалиях.
Холера – особо опасная карантинная инфекция, нередко носящая эпидемический или пандемический характер. С 1817 года по 1926 год человечество пережило шесть! пандемий холеры, а седьмая была отмечена в 1961 году, причиной которой стал биовар Эль-Тор.
|
|
|
Механизм заражения: фекально-оральный.
Пути заражения:
- водный (самый частый);
- алиментарный;
- контактно-бытовой
Чаще заболевание встречается летом. В этот период частое купание, а также питье большого количества воды, причём это также способствует уменьшению кислотности желудочного сока.
Патогенез.
Проникнув через рот часть вибрионов в желудке погибает. Если есть предрасполагающие факторы, повышенное потребление жидкости, то вибрионы проникают в кишечник. Там щелочная среда и высокое содержание пептонов (много молекул белки и других питательных веществ). Это способствует интенсивному размножению вибрионов. Выделение экзотоксина и факторов проницаемости приводит к основным клиническим проявлениям.
Холероген является пусковым механизмом патологического процесса. Действию холерогена помогает фактор проницаемости - ферменты типа нейраминидазы. Нейраминидаза расщепляет гликопротеиды. В мембране энтероцитов содержатся ганглиозиды. Видоизменение этого ганглиозида и само присутствие холерогена приводит к тому, что активируется фермент аденилатциклаза. Это приводит к усилению синтеза цАМФ (концентрация в энтероците возрастает в десятки, сотни раз) цАМФ - это регуляторное вещество, которое меняет потоки жидкости. В норме функцией энтероцита является всасывание жидкости из просвета кишечника внутрь клетки. Высокая концентрация цАМФ приводит к тому, что жидкость из клетки секретируется в просвет кишечника. Потеря жидкости способствует гиповолемии (уменьшается ОЦК), кровь загустевает, развивается сосудистая недостаточность. Существенно в патогенезе – потеря электролитов, особенно калия, при этом наблюдается мышечная слабость, а также аритмии.
|
|
|
Клиническая картина.
Инкубационный период 2-6 дней, после чего болезнь начинается остро: повышение температура до 38-39 градусов, тошнота, диарея, боли в животе и тенезмы. Стул имеет вид рисового отвара. Потеря жидкости может привести к почечной недостаточности. Острое течение холеры может перейти в холерную алгиду, сопровождающейся снижением температуры тела до 34 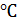 , что без лечения может привести к смерти.
, что без лечения может привести к смерти.
Микробиологическая диагностика.
Материал для исследования:
1. Стул;
2. Рвотные массы;
3. Ткань кишки (секционный материал) – при патологоанатомическом вскрытии.
Экспресс-метод: выявление антигенов в материале с помощью РИФ.
Бактериологическое исследование: высев материала осуществляют на 1% пептонную воду. Через 6 часов образуется хрупкая плёнка с голубоватым оттенком, которая легко разрушается, оседая на дно, при встряхивании пробирки.
Изготовляем мазок по Граму, микроскопируем. Определяем подвижность бактерий (метод «висячей» или «раздавленной» капли), проводим реакцию агглютинации на стекле с О-холерной агглютинирующей сывороткой.
Далее осуществляем пересев на элективную среду –TCBS -агар, где образуются характерные жёлтые колонии, изучаем их биохимические свойства, проводим серологическую идентификацию (реакция агглютинации с O1 и O139 агллютинирующими сыворотками).
Серологический метод: носит вспомогательный характер, с помощью РПГА, ИФА обнаруживают антитела в крови.
Лечение.
Обязательна госпитализация.
На первом этапе терапия патогенетическая терапия, которая заключается в восполнении потерянной жидкости – регидратация, которая бывает:
1. Первичной – первостепенно производят многочисленные вливания жидкости, содержащей много калия;
2. Вторичной – переход на вливания в меньшем объёме, содержащих много NaCl, NaHCO3, либо приём перорально соответствующих жидкостей (если состояние позволяет), но исключить калийсодержащие жидкости, поскольку при первичной регидратации развивается гиперкалиемия.
Этиотропная терапия:
Тетрациклины (по 300 мг 4 раза в день). Можно использовать левомицетины (500 мг 4 раза в день). Если нет эффекта, то хороший результат даёт доксициклин (полусинтетический тетрациклин), который принимают в первый день по 1 таблетке 2 раза в день, а на 2,3 и 4 дни – 1 таб. 1 раз в день.
Имеются данные о хорошем эффекте фурадонина (производное нитрофурана) в дозировке 0,1 г 4 раза в сутки.
В лечении следует также корригировать диету: ввести продукты, богатые калием (курага, бананы).
Выписка больных производится после их выздоровления и трехкратного отрицательного бактериологического исследования кала!
Профилактика.
Неспецифическая профилактика направлена на соблюдение санитарно-гигиенических норм, а также выявление и изоляцию больных людей или носителей.
Специфическая профилактика осуществляется с помощью:
1. Холерной вакцины;
2. Холерогена-анатоксина
Дата добавления: 2019-09-13; просмотров: 377; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
