Кишечные иерсиниозы. Характеристика возбудителей, микробиологическая диагностика.
Таксономия.
Семейство: Enterobacteriaceae;
Род: Yersinia;
Вид: Y. enterocolitica
Морфология.
Грамотрицательные палочки, иногда приобретают сферическую форму. Подвижны за счёт перитрихиально расположенных жгутиков. Спор и капсул нет.
Культуральные свойства.
Факультативные анаэробы. К средам неприхотливы, растут на простых питательных средах.
Биохимическая активность.
Очень высокая.
Антигенные свойства.
Имеют О-, К-, H-антиген.
Факторы патогенности.
Основной фактор патогенности – продукция эндотоксина.
Эпидемиология.
Источники болезни для человека - крысы, мыши, животные и птицы. Механизм заражения иерсиниозом фекально-оральный, основным путем передачи является алиментарный: болезнь может возникнуть при употреблении фруктов, овощей, молока, мяса, а также водный путь.
Патогенез.
Заболевание протекает в несколько фаз:
1-я фаза – энтеральная – протекает по типу гастроэнтерита. Возбудитель попадает в кишечник, прикрепляется к клеткам, за счёт белка наружной мембраны инвазина пенетрирует клетки;
2-я фаза – регионарный лимфаденит – иерсинии проникают из слизистой кишечника в регионарные лимфоузлы;
3-я фаза – генерализованная – если заболевание не завершилось на 2-й стадии, то возникает прорыв лимфоидных барьеров, иерсинии проникают в кровь;
4-я фаза – вторичные изменения – с током крови иерсинии могут попасть в различные органы, при этом могут возникнуть аллергические реакции, гепатиты, артриты.
|
|
|
Клиника.
В соответствии с патогенезом можно выделить 2 клинические формы:
1. Классическая с гастроэнтеритом и регионарным лимфаденитом;
2. Генерализованная со вторичными изменениями.
Диагностика.
Материал – испражнения, кусочки лимфоузлов, в некоторых случаях моча, кровь, аппендикс, суставная жидкость и т.д.
Основной метод – бактериологический, можно также обнаруживать антитела в крови.
Лечение.
Этиотропная антибиотикотерапия.
Профилактика.
Специфическая не разработана.
Кампилобактериоз. Характеристика возбудителей. Микробиологическая диагностика. Хеликобактериоз.
Таксономия.
Наиболее важные в патологии человека виды: C. coli, C. jejuni, C. fetus, относятся к роду Campylobacter, семейство Campylobacteriaceae.
Морфология, культуральные, биохимические и антигенные свойства.
Грамотрицательные извитые подвижные бактерии, спор и капсул не образуют, в мазках образуют пары наподобие летящей чайки.
Микроаэрофилы. Растут в атмосфере 5-10% CO2 при пониженном давлении, для роста используют сложные питательные среды с добавлением антибиотиков для подавления роста сопутствующей микробиоты: грамотрицательной – полимиксин, грамположительной – ванкомицин, грибов – амфотерицин. Терморезистенты, растут при температуре 42 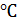 .
.
|
|
|
Не ферментируют углеводы, получают энергию при окислении аминокислот.
Имеют O- и H-антиген.
Факторы патогенности.
Эндо- и экзотоксины (цитотоксин и энтеротоксин), а также факторы, обеспечивающие адгезию.
Эпидемиология.
Кампилобактериоз – зооантропонозная инфекция.
Источник – сельскохозяйственные животные.
Механизм – фекально-оральный, основные пути передачи: водный, алиментарный, контактно-бытовой.
Патогенез, клиническая картина.
С. jejuni после адгезии колонизируют слизистую оболочку тонкой кишки, размножаются и образуют термолабильный (ТЛ) и термостабильный (ТС) энтеротоксины. ТЛ-энтеротоксин по механизму действия сходен с аналогичными энтеротоксинами холерного вибриона и кишечной палочки — он также стимулирует цАМФ, обусловливая диарею. При разрушении кампило-бактеров высвобождается эндотоксин.
У людей C. jejuni выступает в качестве этиологического фактора следующих инфекций:
|
|
|
1. Энтероколит – после короткого (2-3 дня) инкубационного периода заболевание начинается остро: вначале водянистый стул (результат действия энтеротоксина), а далее кровавый стул (результат действия цитотоксина);
2. Генерализованные формы (сепсис, менингит, энцефалит);
3. Заболевания ротовой полости;
4. Перинатальные инфекции
Микробиологическая диагностика.
Основной метод – бактериологический, материалом служит кровь, ликвор, испражнения (в зависимости от клинической формы). Посев осуществляют в среду, содержащие соли железа, пируват, тиогликолят, лизированную лошадиную кровь, антибиотики, инкубируют в CO2-инкубаторе в течение нескольких суток. Далее посев на элективные среды в CO2-инкубаторе на 1-5 суток, после чего ставят биохимические тесты.
Лечение.
Этиотропная антибиотикотерапия – макролиды, фторхинолоны.
Специфическая профилактика.
Не разработана.
Хеликобактериоз
Таксономия.
Наиболее важным видом в патологии человека является H. pylori, относящийся к роду Helicobacter, семейство Helicobacteriaceae.
Морфологические, культуральные и биохимические свойства.
Грамотрицательные бактерии, подвижные за счёт пучка жгутиков на одном конце, споры и капсулы не образует. В мазках имеют вид летящей чайки.
|
|
|
Микроаэрофилы. Растут на сложных питательных средах, содержащих лошадиную сыворотку, антибиотики для подавления роста сопутствующей микрофлоры, крахмал, активированный уголь в атмосфере 5% CO2, оптимум культивирования – 37 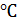 .
.
Не расщепляют сахара. Разлагает мочевину, обладает каталазной активностью. Продуцирует муциназу и фосфолипазу А.
Факторы патогенности и антигенная структура.
В настоящее время H. pylori признаю основным этиологическим фактором в развитии гастрита, язв желудка и 12-перстной кишки, а также лимфомы желудка. Однако долгое время медицинское сообщество скептически относилось к такому факту, поскольку трудно было представить, чтобы хоть какой-то микроорганизм мог выжить в кислой среде.
Основные факторы патогенности H. pylori:
1. Белки наружной мембраны (обеспечивают адгезию);
2. Муциназа и фосфолипаза А способствует растворению защитного слоя слизи;
3. Уреаза – расщепляет мочевину с образованием аммиака, который связывает соляную кислоту;
4. Цитотоксин – способствует повреждению клеток желудка
Уреаза, цитотоксин и белки теплового шока (HSP) обладают антигенными свойствами.
Эпидемиология.
Источник – больной, выделяющий микроба с фекалиями. Основной механизм передачи – фекально-оральный, также возможен артифициальный механизм (через эндоскопическую аппаратуру).
Патогенез и клиническая картина.

Важнейшим патогенетическим моментом является устранение слоя слизи на поверхности слизистой желудка. Эта слизь в норме защищает клетки желудка от пагубного действия соляной кислоты. Слизь растворяется с помощью ряда секретируемых ферментов (муциназа, фосфолипаза А). Защита H. pylori от соляной кислоты происходит путём её нейтрализации: уреаза расщепляет мочевину с образованием аммиака, который связывают кислоту. Таким образом, реализуются 2 важнейших эффекта:
1. «Оголяется» участок слизистой желудка, более не защищённого слизью;
2. H. pylori пробивает себе дорогу к клеткам желудка.
Кислая среда и цитотоксины бактерии негативно влияют на слизистую, происходит гибель клеток, развивается воспалительная реакция. Так возникает гастрит. Если же процесс усугубляется, то развиваются эрозии и язвы желудка. Кроме того, в редких случаях может возникать рак желудка.
Диагностика.
Проводится бактериологическое исследование, микроскопия биопсийного материала, а также обнаружение антител к уреазе и цитотоксину с помощью ИФА.

Лечение.
Существует длительный курс, направленный на эрадикацию H. pylori, причём в арсенале врачей в настоящее время несколько схем, сочетающих определённые антибиотики.
Приводим пример классической схемы на 14 дней:
1. Ингибиторы протонной помпы;
2. Препарат «Де-Нол» (висмута трикалия дицитрат);
3. Метронидазол;
4. Антибиотик широкого спектра – амоксициллин или тетрациклин
Профилактика.
Специфическая профилактика не разработана.
Дата добавления: 2019-09-13; просмотров: 295; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
