ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ 24 страница
— были ли травмы почек, мочевого пузыря, уретры (при травме кровь выделяется из уретры вне акта мочеиспускания).
Визуальная оценка мочи:
— алая кровь - кровотечение продолжается;
— коричневая моча - кровотечение прекратилось;
— кирпичный оттенок - интенсивная уратурия.
Цвет мочи может меняться при приеме ЛС и пищевых продуктов:
розовый - при приеме пирамидона♠;
шафранно-желтый - от нитроксолина;
коричневый - от ревеня и сенны;
малиново-красный - от фенолфталеина и свеклы;
красно-бурый - от марены красильной.
При синдроме длительного сдавливания и размозжения тканей миоглобин из мышц попадает в кровь и проникает в мочу, что придает ей красно-бурую окраску.
Дифференциальная диагностика
Гематурию у женщин следует дифференцировать с кровотечением из половых органов. Для этого исследуют среднюю порцию мочи при самостоятельном мочеиспускании или мочу, полученную из мочевого пузыря путем катетеризации.
Основные направления терапии
При развитии гиповолемии и АГт - восстановление ОЦК: кристаллоидные и коллоидные растворы внутривенно.
При подозрении на острый цистит после забора мочи для посева ее на стерильность - антибиотик широкого спектра действия.
Терапию гемостатическими препаратами проводят в урологическом стационаре после установления диагноза под контролем свертываемости крови.
Алгоритм неотложной помощи при гематурии представлен на рисунке 6.5.
|
|
|
Часто встречающиеся ошибки терапии
Назначение гемостатических препаратов до выявления источника гематурии.
Показания к госпитализации
Макрогематурия - показание для экстренной госпитализации в урологический стационар.
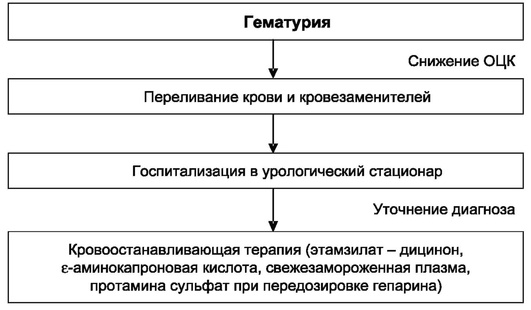
Рис. 6.5. Алгоритм неотложной помощи при гематурии
Клинические наблюдения
Больная М., 30 лет. Жалобы на схваткообразные боли в поясничной области слева, усиливающиеся при движении, после физической нагрузки, примесь крови в моче, повышение температуры тела до 38,2 °С. Заболевание началось с дизурии в виде учащенного болезненного мочеиспускания, спустя сутки появились боли в поясничной области, примесь крови в моче. Анамнез: 7 лет назад был установлен диагноз: нефроптоз I степени слева. Заболевание проявлялось периодическими атаками пиелонефрита. При осмотре: больная беспокойна. Область почек визуально не изменена, при пальпации безболезненная, симптом поколачивания слабоположительный слева, болезненности по ходу мочеточников нет, мочевой пузырь перкуторно пуст.Диагноз: острый восходящий левосторонний пиелонефрит. Нефроптоз слева. Больная госпитализирована в урологический стационар.
Больной Ж., 77 лет. Вызов СМП в связи с интенсивной примесью крови в моче, выделением кровяных сгустков при мочеиспускании. Анамнез: урологические заболевания отсутствуют. При осмотре: больной астеничен, кожные покровы бледные. Область почек визуально не изменена, при бимануальной пальпации правой почки определяется объемное образование нижнего сегмента, симптом поколачивания отрицательный с обеих сторон. При пальцевом ректальном исследовании предстательная железа увеличена в 1,5-2 раза, тугоэластической консистенции, срединная бороздка сглажена, слизистая оболочка прямой кишки над железой подвижна, пальпация безболезненна. Диагноз: опухоль правой почки. Больной госпитализирован в урологическое отделение.
|
|
|
Больной Ч., 24 лет. Жалобы на постоянное выделение крови по мочеиспускательному каналу. Анамнез: около 1 ч назад упал и ударился промежностью о трубу. При осмотре: кровоподтек в области промежности, выделение алой неизмененной крови из уретры вне акта мочеиспускания. При пальцевом ректальном исследовании предстательная железа нормальных размеров, тугоэластической консистенции, срединная бороздка выражена, слизистая оболочка прямой кишки над железой подвижна, пальпация безболезненна.Диагноз: травма уретры. Больному показана госпитализация в стационар для обследования и определения тактики лечения.
|
|
|
Ответы на вопросы пациентов и их родственников
Какова причина появления примеси крови в моче?
Гематурия может быть симптомом множества различных заболеваний, и методы обследования на догоспитальном этапе не позволяют с точностью установить причину кровотечения, исключая случаи, когда диагноз не вызывает сомнений (например, травма).
Как себя вести при появлении крови в моче?
Даже если кровотечение прекратилось, это не говорит о выздоровлении; нужно обратиться к врачу-урологу и пройти полное обследование.
ОСТРАЯ ЗАДЕРЖКА МОЧИ
Определение
ОЗМ - скопление мочи в мочевом пузыре из-за невозможности самостоятельного мочеиспускания с болезненными позывами на мочеиспускание.
Этиология и патогенез
Причины ОЗМ следующие.
— Механические:
◊ доброкачественная гиперплазия и рак предстательной железы;
◊ острый простатит;
◊ склероз шейки мочевого пузыря;
◊ инородное тело;
◊ камень и разрыв уретры;
◊ новообразование нижних мочевых путей;
◊ выпадение матки.
— Заболевания и повреждения ЦНС (опухоль, травма и т.д.).
— Рефлекторные нарушения функции мочевого пузыря.
|
|
|
— Отравления психоактивными веществами (ПАВ - снотворными средствами, опиоидными анальгетиками).
В патогенезе ОЗМ участвуют механический и динамический механизмы.
У пожилых мужчин в ответ на постепенно нарастающую инфравезикальную обструкцию (механический фактор) изменяется нервная регуляция - тонус гладкомышечных клеток детрузора повышается и детрузор гипертрофируется. Гистоморфологическая структура стенки мочевого пузыря постепенно изменяется: мышечные элементы замещаются соединительной тканью, развивается трабекулярность. Объем мочевого пузыря увеличивается. Процесс переходит в стадию декомпенсации - развивается гипотония гладкомышечных клеток детрузора (динамический фактор). В такой ситуации любой провоцирующий фактор (переохлаждение, прием алкоголя, острой пищи, длительное сидячее положение, запор) вызывает венозный застой в малом тазу, вены шейки мочевого пузыря расширяются, возникает отек предстательной железы, что, в свою очередь, приводит к деформации, сдавлению простатической части уретры (механический компонент). На фоне уже имеющихся патологических изменений детрузора развивается ОЗМ.
Нередко ОЗМ у пожилых людей возникает после инъекции атропина или его дериватов вследствие снижения тонуса детрузора, чаще при уже имеющемся урологическом заболевании (например, аденоме предстательной железы).
Рефлекторная ОЗМ чаще наблюдается после операций, особенно у детей, в связи с нарушением нервной регуляции детрузора и поперечнополосатого сфинктера мочевого пузыря. Кроме того, она может возникнуть при травме промежности, таза и нижних конечностей, при сильных эмоциональных потрясениях, алкогольном опьянении, испуге, истерии.
Клиническая картина
Больной беспокоен, испытывает сильные боли в надлобковой области, мучительные позывы на мочеиспускание, ощущение распирания внизу живота.
Возможные осложнения
У пожилых мужчин ОЗМ часто переходит в хроническую форму и вызывает:
— воспаление в мочевых путях (инфекционные агенты могут быть привнесены при катетеризации мочевого пузыря);
— хронические цистит и пиелонефрит;
— камнеобразование.
При гипотрофированной стенке мочевого пузыря развиваются пузырно-мочеточниково-лоханочные рефлюксы, приводящие к билатеральному уретерогидронефрозу и хронической почечной недостаточности.
Диагностика
Опрос и осмотр
При опросе выясняют:
— как пациент мочился до ОЗМ;
— какого цвета была моча;
— принимал ли он препараты, способствующие ОЗМ.
При осмотре у больных астенического телосложения определяют симптом «шара» в надлобковой области. Перкуторно - над мочевым пузырем тупой звук. Пальпация болезненная из-за сильного позыва на мочеиспускание.
Дифференциальная диагностика
Острую задержку мочи дифференцируют с анурией: при анурии нет позывов на мочеиспускание, пальпация надлобковой области не болезненна.
При парадоксальной ишурии мочевой пузырь переполнен, больной не может самостоятельно мочиться, но при этом моча непроизвольно выделяется каплями. После выпускания мочи уретральным катетером ее подтекание прекращается, пока мочевой пузырь снова не переполнится.
Основные направления терапии
Срочное опорожнение мочевого пузыря путем введения эластичного катетера.
Противопоказания к катетеризации мочевого пузыря:
◊ острый уретрит и эпидидимит (орхит);
◊ острый простатит и/или абсцесс предстательной железы;
◊ подозрение на обтурацию уретры камнем или инородным телом (у мужчин можно обнаружить при пальпации полового члена);
◊ рак предстательной железы;
◊ травма уретры, промежности или таза (факт травмы промежности или таза, наличие гематомы в области промежности и надлобковой области).
— В этом случае необходимо прибегнуть к пункции мочевого пузыря, которую выполняют только в урологическом или хирургическом стационаре.
Назначают антибиотики с целью профилактики воспалительных заболеваний органов мошонки и препараты группы α-адреноблокаторов. Алгоритм неотложной помощи при ОЗМ представлен в таблице 6.3.
Таблица 6.3. Алгоритм неотложной помощи при острой задержке мочи
| Причины ОЗМ | Тактика ведения |
| Механические | Катетеризация мочевого пузыря (при отсутствии противопоказаний), восстановление нормального анатомического положения внутренних половых органов при выпадении матки |
| Заболевания ЦНС | Катетеризация мочевого пузыря |
| Рефлекторная ОЗМ | Рефлекторная стимуляция мочеиспускания (орошение наружных половых органов водой, переливание воды из одного сосуда в другой для создания соответствующего звукового эффекта), при неэффективности - пилокарпин 1 мл 1% раствора или неостигмина метилсульфат (прозерин♠) 1 мл 0,05% раствора подкожно; при неэффективности - катетеризация мочевого пузыря |
| Отравление ПАВ | Катетеризация мочевого пузыря |
Часто встречающиеся ошибки терапии
Самолечение, прием диуретиков.
Неправильная, неумелая катетеризация и образование ложных ходов уретры. На догоспитальном этапе не следует использовать металлический катетер.
Показания к госпитализации
Срочная госпитализация в урологическое отделение показана в случае:
— затрудненной первой катетеризации;
— уретроррагии, острого воспаления уретры, органов мошонки и предстательной железы, травмы уретры;
— невозможности проведения катетера (нельзя делать более 2 попыток);
— не увенчавшихся успехом повторных катетеризаций мочевого пузыря.
Госпитализация на носилках при:
— противопоказаниях для катетеризации мочевого пузыря на этапе СМП;
— осложнениях в результате катетеризации мочевого пузыря.
Клинические наблюдения
Больной М., 77 лет. Жалобы на резкие боли внизу живота, невозможность самостоятельного мочеиспускания.Анамнез: накануне принимал алкоголь. Не мочился около 12 ч. В течение 5 лет отмечалось ухудшение мочеиспускания: вялая струя мочи, необходимость натуживаться при мочеиспускании, никтурия до 2 раз. У уролога не наблюдался. При осмотре: больной беспокоен, руками держится за низ живота. В надлобковой области определяется симптом «шара». Перкуторно тупой звук. При пальцевом ректальном исследовании предстательная железа увеличена в 1,5 раза, тугоэластической консистенции, срединная бороздка сглажена. Слизистая оболочка прямой кишки над железой подвижна. Диагноз: доброкачественная гиперплазия простаты, ОЗМ. Лечение: катетеризация мочевого пузыря катетером Нелатона. Рекомендованы прием α-блокаторов, противовоспалительная терапия, обследование и наблюдение урологом.
Больной Ю., 68 лет. Отсутствие мочеиспускания более 1 сут при позывах на мочеиспускание, болевые ощущения отсутствуют. Анамнез: трижды отмечалась ОЗМ, разрешавшаяся после катетеризации. При последней катетеризации (6 мес назад) больной случайно самостоятельно удалил катетер с раздутым баллоном, после чего отмечал болезненное мочеиспускание с примесью крови в начале мочеиспускания. Страдает доброкачественной гиперплазией предстательной железы около 7 лет. Принимал α-блокаторы, но в последние полгода без эффекта. При осмотре: мочевой пузырь на уровне пупка, перкуторно на 10 см выше лона. Пальпация чувствительна, но не вызывает резкой болезненности. При пальцевом ректальном исследовании: предстательная железа увеличена в 2-2,5 раза, тугоэластической консистенции, срединная бороздка сглажена. Слизистая оболочка прямой кишки над предстательной железой подвижна. Диагноз:доброкачественная гиперплазия предстательной железы, посттравматическая стриктура уретры, ОЗМ. Больному показана госпитализация в урологический стационар для решения вопроса о тактике дальнейшего лечения (при невозможности проведения уретрального катетера выполнение троакарной цистостомии).
Больная Т., 20 лет. Жалобы на невозможность самостоятельного мочеиспускания, болевые ощущения внизу живота. Анамнез: больная не мочится более 20 ч. Испытала эмоциональный стресс, ощущала сильный позыв на мочеиспускание, но не имела возможности посетить туалет, после чего не смогла мочиться. При осмотре: в надлобковой области определяется симптом «шара». Перкуторно мочевой пузырь на 8 см выше лона.Диагноз: ОЗМ нейрогенного характера.
Лечение: катетеризация мочевого пузыря. Рекомендовано дообследование у уролога и невролога.
Ответы на вопросы пациентов и их родственников
Что может спровоцировать ОЗМ?
Переохлаждение, прием алкоголя, острой пищи, длительное сидячее положение, запор или понос, ущемление и воспаление геморроидальных узлов.
Как предотвратить повторные задержки мочи?
Следует наблюдаться у уролога, который подберет адекватную дозу препарата из группы α-блокаторов и при необходимости дополнит терапию препаратами группы ингибиторов 5-α-редуктазы.
Что ждет пациента в случае, если самостоятельное мочеиспускание не восстановится?
Такая ситуация влечет за собой оперативное вмешательство, чаще всего трансуретральную резекцию простаты или чреспузырную аденомэктомию. Выбор операции зависит от соматического состояния пациента, размера предстательной железы и наличия или отсутствия осложнений основного заболевания, обусловившего ОЗМ.
АНУРИЯ
Определение
Анурия - отсутствие мочи в мочевом пузыре.
Этиология и патогенез
Факторы риска развития преренальной анурии:
— снижение сердечного выброса (кардиогенный шок - ИМ);
— системная вазодилатация (сепсис, нейрогенный шок);
— гиповолемия и резкое снижение ОЦК:
◊ кровопотеря;
◊ плазмопотеря (при обширных ожогах);
◊ дегидратация (при рвоте, диарее, форсированном диурезе);
◊ возникновение «третьего пространства» (при секвестрации жидкости в брюшную полость - асцит, в подкожную клетчатку - отеки) и др.
Нарушение общей гемодинамики и циркуляции с резким обеднением почечного кровообращения приводит к почечной ишемии, при ее усугублении возникает ишемический некроз эпителия почечных извитых канальцев, и преренальная анурия может перейти в ренальную.
Факторы риска развития ренальной анурии:
— острый канальцевый некроз, причинами которого чаще всего могут быть:
◊ ишемия почек (при длительном пережатии почечной артерии, тромбозе и тромбоэмболии почечных сосудов - внутри-сосудистый блок, гипоперфузия почек как результат затянувшейся АГт - преренальный фактор);
◊ нефротоксические факторы:
◊ йодсодержащие рентгеноконтрастные вещества при ангиографии;
◊ соли тяжелых металлов (свинца, ртути, меди, бария, мышьяка, золота);
◊ антибиотики (аминогликозиды, амфотерицин В);
◊ органические растворители (гликоли, дихлорэтан, четырех-хлористый углерод);
◊ урикурические кризы - внутрипочечная окклюзия канальцев кристаллами мочевой кислоты при подагре, химиотерапии по поводу миело- и лимфолейкозов, лечении сульфаниламидами и т.д.;
— острая и хроническая терминальная почечная недостаточность вследствие:
◊ гломерулонефрита;
◊ злокачественной артериальной гипертензии;
◊ геморрагической лихорадки с почечным синдромом и др. Постренальная анурия - острое нарушение оттока мочи из почек в мочевой пузырь, возникающее в результате окклюзии верхних мочевых путей с обеих сторон.
Причины постренальной анурии:
— мочекаменная болезнь, преимущественно в виде камней мочеточника;
— внешнее сдавление мочевых путей при ретроперитонеальном фиброзе;
— рак матки, яичников и др.;
— обтурация мочеточника единственной почки.
Классификация
Выделяют 4 формы анурии:
— аренальная (ренопривная) - при врожденной аплазии обеих почек, случайном либо преднамеренном удалении обеих или единственной функционирующей почки;
— преренальная (гемодинамическая) - обусловлена острым нарушением кровоснабжения почек;
— ренальная (паренхиматозная) - вызвана поражением почечной паренхимы;
— постренальная (обструктивная) - следствие острого нарушения оттока мочи.
Клиническая картина
Ранние симптомы анурии всегда связаны с ее причиной.
При анурии отмечают:
— нарушение водно-электролитного обмена, гиперкалиемию;
— нарушение кислотно-основного состояния;
— поражение ЦНС (уремическая интоксикация), дыхание Куссмауля;
— нарастающую азотемию;
— уремический отек легких;
— острые бактериальные и небактериальные воспаления органов.
Возможные осложнения
Возможные осложнения анурии:
— кардиоваскулярные нарушения (аритмия, отек легких, перикардит, гипертензия);
— метаболические нарушения (гиперурикемия, метаболический ацидоз, гиперфосфатемия, гипокальцемия, гиперкалиемия, гипонатриемия);
— неврологические нарушения (судороги, сомноленция, кома);
— гастроинтестинальные нарушения (тошнота, рвота);
— гематологические нарушения (нормоцитарная нормохромная анемия, расстройства в системе гемокоагуляции и сосудисто-тромбоцитарная недостаточность с развитием геморрагических высыпаний, экхимозов, ЖКК);
— инфекционные осложнения (пневмония, инфекции мочевых путей, септицемия, раневые инфекции).
Диагностика
Опрос и осмотр
При опросе необходимо выяснить:
— было ли воздействие нефротоксичных факторов;
— наличие заболеваний, приводящих к анурии (мочекаменная болезнь, заболевание предстательной железы, гинекологические заболевания, патология сердца и т.д.);
— были ли эпизоды почечной колики.
При осмотре больного необходимо обратить внимание на:
— наличие свободной жидкости;
— наличие массивных отеков;
— тургор кожи;
— состояние слизистых оболочек;
— мышечный тонус;
— наличие или отсутствие неврологических симптомов;
— сознание больного.
Объективное обследование
Больному необходимо измерить АД (при уровне АД <70 мм рт.ст. может развиться преренальная анурия).
При аускультации в случае уремического отека легких выявляются влажные разнокалиберные хрипы над всей поверхностью легких.
Рентгенологически анурия характеризуется множественными облаковидными инфильтратами в обоих легких, в других случаях отек воздухоносных путей легких локализуется в прикорневых зонах, образуя гомогенные затемнения типа «бабочки», при этом периферические отделы легких свободны от отека.
Дата добавления: 2019-07-17; просмотров: 217; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
