ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ 16 страница
— Лихорадка с признаками формирования внутрибрюшных гнойников вызывает боли в животе любой локализации, локальную болезненность при пальпации живота. В анамнезе травма живота или хирургические операции, а также боли в животе неясного происхождения.
Лихорадка более 2 нед
— Суставно-кожно-мышечный синдром (при ревматоидном полиартрите, системной красной волчанке, дерматомиозите, узелковом периартериите, бруцеллезе, трихинеллезе и др.).
— Лимфаденопатия (при инфекционном мононуклеозе, остром лейкозе и хроническом лимфолейкозе, лимфогранулематозе, лимфосаркоме, реактивном лимфадените, саркоидозе, туберкулезе, метастатическом поражении лимфатических узлов и др.).
— Спленомегалия (при сепсисе, абсцессе или туберкулезе селезенки, малярии, остром лейкозе, хроническом лимфолейкозе, инфекционном мононуклеозе, лимфогранулематозе, лимфосаркоме и др.).
— Гепатомегалия (сопровождает холангит, абсцесс или первичный рак печени либо метастатическое поражение печени и др.).
— Анемия.
— Поражения легких, плевры и средостения (при пневмонии, туберкулезе легких, бронхогенном раке, абсцессе легкого, эмпиеме плевры, пневмокониозах, периодической болезни, лимфогранулематозе, лимфосаркоме, диффузных поражениях легких, фиброзирующем альвеолите, саркоидозе легких и др.).
— Поражения сердечно-сосудистой системы (при первичном или возвратном ревмокардите, инфекционном эндокардите, синдроме Дресслера, миксоме предсердий, рецидивирующей ТЭЛА, неспецифическом аортоартериите, височном артериите, флеботромбозе и др.).
|
|
|
— Мочевой синдром (при пиелонефрите, туберкулезе почек, сепсисе, инфекционном эндокардите, гипернефроме, ревматоидном артрите и др.).
— Поражения органов ЖКТ (при нагноительных процессах в брюшной полости, региональном илеите, неспецифическом язвенном колите, злокачественных новообразованиях, туберкулезном перитоните, лимфогранулематозе, лимфосаркоме и др.).
— Поражения кожи (аллергические и псевдоаллергические реакции, рожистое воспаление, узловатая эритема, паранеопластические кожные синдромы, коллагенозы и др.).
Ориентировочные причины длительной лихорадки:
— генерализованные или локальные инфекции (сепсис, туберкулез, абсцессы различной локализации, бактериальный эндокардит);
— злокачественные опухоли, в том числе гемобластозы;
— системные заболевания соединительной ткани (ревматические болезни, системные васкулиты);
— лимфопролиферативные заболевания.
При тепловом или солнечном ударе наблюдаются:
— вялость;
— резкая адинамия;
— нарушение сна;
— снижение аппетита;
— желудочно-кишечные расстройства, нарушение водно-электролитного баланса;
|
|
|
— гиперемия кожных покровов, потливость;
— учащение дыхания и пульса.
При легком перегревании отмечают слабость, кожа влажная и прохладная на ощупь, зрачки расширены, температура тела нормальная или субфебрильная.
При среднем перегревании отмечаются выраженная слабость, головная боль, тошнота, рвота, кратковременная потеря сознания, кожа влажная и гиперемированная, потоотделение усилено, дыхание и пульс учащены, АД в норме или слегка повышено, температура тела достигает 40-41 °С.
Тяжелое перегревание сопровождается быстрым нарастанием психомоторного возбуждения, спутанностью сознания, клонико-тоническими судорогами и комой. Зрачки расширены, не реагируют на свет, выявляются застойные явления на глазном дне. Кожа горячая и сухая, имеются цианоз, значительная тахикардия при пульсе слабого наполнения, выраженная одышка, иногда неправильное дыхание. Возможны отек легких, непроизвольное мочеиспускание и дефекация. Температура тела быстро нарастает, достигая 42 °С.
Возможные осложнения
При температуре выше 42 °С возможна смерть больного вследствие необратимых процессов, возникающих в организме.
Судорожный синдром чаще возникает у детей, но возможен и у взрослых, особенно при наличии сопутствующих заболеваний. Возможны локальные и генерализованные судороги.
|
|
|
Остановка дыхания вследствие паралича дыхательного центра. Показаны интубация и ведение больного в условиях ИВЛ, литическая смесь внутривенно, инфузионная терапия в условиях реанимации.
Диагностика
Опрос и осмотр
При опросе выясняют:
— время начала лихорадки;
— уровень температуры тела;
— длительность лихорадки;
— симптомы, сопровождающие лихорадку;
— предшествовавшие события, в том числе травмы и операции;
— у женщин наличие менструации;
— наличие сопутствующих заболеваний и степень их компенсации;
— социальный статус больного и вредные привычки;
— имел ли место выезд в неблагоприятные районы и за рубеж.
Осмотр включает стандартные схемы оценки соматического статуса.
Объективное обследование
Основной метод диагностики - термометрия (в подмышечной впадине, как принято в нашей стране, во рту - чаще у маленьких детей, в прямой кишке - наиболее точная и принятая в европейских странах).
Лабораторная диагностика
При лихорадке более 2 нед обязателен анализ крови на малярию, при подозрении на инфекцию - соответствующие анализы.
|
|
|
Дифференциальная диагностика
Проводится дифференциальная диагностика заболеваний, сопровождающихся лихорадкой.
Основные направления терапии
Для оказания адекватной помощи при лихорадке необходимо (рис. 4.29, 4.30):
— оценить симптомы, сопровождающие ее;
— определить тяжесть состояния больного;
— выделить ведущий синдром или заболевание;
— установить показания для госпитализации.

Рис. 4.29. Диагностика и лечение лихорадки длительностью менее 2 нед
Жаропонижающие препараты взрослым назначают:
◊ при отсутствии осложнений и сопутствующих заболеваний, если температура тела выше 39 °С;
◊ при сопутствующих заболеваниях (застойная СН, болезни печени, почек, психические заболевания, сахарный диабет, судорожный синдром в анамнезе), если температура тела выше 38 °С.
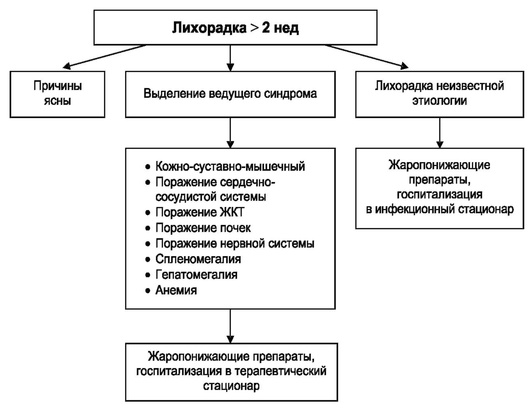
Рис. 4.30. Диагностика и лечение лихорадки длительностью более 2 нед
— При сочетании лихорадки и воспалительных изменений: ибупрофен (нурофен♠) 400 мг (суточная доза 600-1200 мг) внутрь.
— При сочетании лихорадки с болевым синдромом: парацетамол 0,5-1 г (суточная доза до 4 г) внутрь.
— При лихорадке с признаками пиелонефрита:
◊ левофлоксацин 500 мг внутрь или парентерально;
◊ жаропонижающие препараты;
◊ по показаниям анальгетики и спазмолитики.
— При лихорадке с признаками холангита или формирования внутрибрюшных гнойников: цефтриаксон 1 г парентерально.
— При тепловом ударе прежде всего необходимо устранить повреждающий фактор:
◊ отнести пострадавшего в тень;
◊ снять верхнюю одежду;
◊ обтереть кожу холодной водой;
◊ положить холодные компрессы на лоб и в месте проекции крупных сосудов (сонные артерии);
◊ при сохраненном сознании пациента давать обильное питье, при повышении температуры более 38 °С -парацетамол однократно в соответствующей дозе.
При тяжелом перегревании: изотонический раствор натрия хлорида 1-1,5 л/ч в сочетании с физическими методами охлаждения; при судорогах: диазепам (реланиум♠) 0,1-0,2 мг/кг 0,5% раствора внутримышечно или внутривенно; при остановке дыхания: ИВЛ.
Клиническая фармакология отдельных препаратов
Парацетамол снимает боли слабой и умеренной интенсивности (головная и зубная, мигрень, боль в спине, артралгия, миалгия, невралгия, меналгия), лихорадочный синдром при простудных заболеваниях.
Противопоказания: гиперчувствительность, нарушение функций почек и печени, алкоголизм, возраст до 6 лет.
Побочные действия: агранулоцитоз, тромбоцитопения, анемия, почечная колика, асептическая пиурия, интерстициальный гломерулонефрит, аллергические реакции в виде кожных высыпаний.
Способ применения и дозы: внутрь и ректально взрослым и детям старше 12 лет по 0,5-1 г до 4 раз в сутки, максимальная суточная доза 4 г, курс лечения 5-7 дней.
Детям в возрасте:
— 3 мес-1 год - 24-120 мг;
— 1-6 лет - 120-240 мг;
— 6-12 лет - 240-480 мг до 4 раз в сутки в течение 3 дней.
Ибупрофен обладает противовоспалительной, анальгетической и умеренной жаропонижающей активностью, применяется для лечения ревматоидного артрита, деформирующего остеоартроза, анкилозирующего спондилита и при различных формах суставных и внесуставных ревматоидных заболеваний, а также болевого синдрома при некоторых воспалительных поражениях периферической нервной системы.
Противопоказания: острые язвы и обострения язвенной болезни желудка и двенадцатиперстной кишки, язвенный колит, заболевания зрительного нерва.
Побочные действия: изжога, тошнота, рвота, метеоризм, кожные аллергические реакции.
Способ применения и дозы: 0,2 г 3-4 раза в день внутрь. Для достижения быстрого эффекта доза может быть увеличена до 0,4 г 3 раза в день. По достижении лечебного эффекта суточную дозу уменьшают до 0,6-0,8 г. Рекомендуется первую дневную дозу принимать утром до еды (для быстрого всасывания), запивая чаем, а остальные дозы - в течение дня после еды (для более постепенного всасывания).
Часто встречающиеся ошибки терапии
Назначение регулярного (курсового) приема жаропонижающего препарата.
Назначение антипиретиков вместе с антибиотиками. Применение дифенгидрамина (димедрола♠) совместно с жаропонижающими.
Применение жаропонижающих препаратов при субфебрильной температуре тела.
Показания к госпитализации
В терапевтический стационар:
— больные с лихорадкой, длящейся более 2 нед, с синдромной диагностикой или выявленными причинами лихорадки;
— при пневмонии средней и тяжелой степени; в возрасте старше 65 лет; при тяжелых сопутствующих заболеваниях;
— при невозможности обеспечить адекватную терапию амбулаторно;
— при тяжелом тепловом ударе.
В инфекционный стационар:
— при невозможности определить причину, с диагнозом «лихорадка неизвестной этиологии»;
— при лихорадке с признаками инфекции;
— при тяжелой интоксикации или подозрении на дифтерию (пленки на миндалинах, отечная шея, затруднение дыхания).
В ЛОР-отделение: при заглоточном абсцессе или перфорации барабанной перепонки.
В урологическое отделение: при лихорадке с признаками пиелонефрита.
В хирургический стационар:
— при лихорадке с признаками холангита;
— при лихорадке с признаками формирования внутрибрюшных гнойников.
Ответы на вопросы пациентов и их родственников
Как часто можно использовать жаропонижающие?
По требованию, т.е. возможен и однократный прием, если температура понизилась ниже 38 °С, но не более 4 разовых доз в сутки. Когда необходима врачебная помощь?
При температуре выше 39 °С, при температуре с судорогами, при лихорадке, сохраняющейся более 5 дней, при лихорадке с кашлем и болями в грудной клетке, нарушением мочеиспускания, болями в животе и любым из признаков инфекционного заболевания.
Что использовать в качестве жаропонижающего?
Препараты парацетамола либо ибупрофена, в крайнем случае возможно использование ацетилсалициловой кислоты или метамизола натрия. В остальных случаях при некупирующейся температуре - вызов врача.
ТЕСТЫ ДЛЯ САМОКОНТРОЛЯ
1. Диагностика и лечение лихорадки длительностью менее 2 нед.
2. Диагностика и лечение лихорадки длительностью более 2 нед.
4.5. ОСТРЫЕ АЛЛЕРГОЗЫ
Определение
Острый аллергоз - это клиническое выражение иммунной реакции немедленного типа на воздействие различных экзогенных или эндогенных аллергенов, при котором повреждаются собственные ткани.
Этиология и патогенез
Факторы риска аллергических реакций:
— резкое ухудшение экологиической обстановки;
— острый и хронический стресс;
— бесконтрольное применение медикаментов;
— широкое использование косметики и синтетических изделий;
— использование средств для дезинфекции и дезинсекции;
— изменение характера питания.
Распространенные аллергены:
— ингаляционные аллергены жилищ;
— пыльца растений;
— пищевые аллергены;
— ЛС (анальгетики, сульфаниламиды, антибиотики и др.);
— латекс;
— химические вещества;
— яды насекомых.
Острые аллергические заболевания обусловлены аллергическими реакциями немедленного типа, которые проходят ряд стадий:
1) контакт с антигеном (неопасные сами по себе вещества, например пыльца растений, частицы домашней пыли, лекарства и другие аллергены);
2) синтез иммуноглобулина E (IgE);
3) фиксация IgE на поверхности тучных клеток;
4) повторный контакт с тем же антигеном;
5) связывание антигена с IgE на поверхности тучных клеток;
6) высвобождение медиаторов из тучных клеток (гистамин и др.);
7) действие этих медиаторов на ткани и органы, приводящие к быстро развивающимся внешним проявлениям аллергической реакции.
Классификация
По прогнозу течения и риску развития жизнеугрожающих состояний острые аллергические заболевания подразделяют на два типа.
— Легкие:
◊ аллергический ринит (круглогодичный или сезонный);
◊ аллергический конъюнктивит (круглогодичный или сезонный);
◊ локализованная крапивница;
— тяжелые (прогностически неблагоприятные):
◊ генерализованная крапивница;
◊ отек Квинке;
◊ острый стеноз гортани;
◊ среднетяжелое обострение (приступ) БА;
◊ анафилактический шок.
Клиническая картина
Острые аллергические заболевания характеризуются внезапным началом, острым течением, высоким риском развития тяжелых осложнений. Клиническая картина острых аллергозов представлена в таблице 4.42.
Таблица 4.42. Клиническая картина острых аллергических заболеваний
| Аллергические заболевания | Клинические проявления |
| Аллергический ринит | Затруднение носового дыхания или заложенность носа, отек слизистой оболочки носа, выделение обильного водянистого слизистого секрета, чиханье, ощущение жжения в глотке |
| Аллергический конъюнктивит | Гиперемия, отек, инъецированность конъюнктивы, зуд, слезотечение, светобоязнь, отечность век, сужение глазной щели |
| Локализованная крапивница | Внезапно возникающее поражение части кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся выраженным зудом |
Окончание табл. 4.42
| Аллергические заболевания | Клинические проявления |
| Генерализованная крапивница | Внезапно возникающее поражение всей кожи с образованием резко очерченных округлых волдырей с приподнятыми эритематозными фестончатыми краями и бледным центром, сопровождающееся резким зудом |
| Отек Квинке | Локальный отек кожи, подкожной клетчатки или слизистых оболочек. Чаще развивается в области губ, щек, век, лба, волосистой части головы, мошонки, кистей, дорсальной поверхности стоп. Одновременно с кожными проявлениями может возникать отек суставов, слизистых оболочек, в том числе гортани (проявляется кашлем, осиплостью голоса, удушьем, стридорозным дыханием) и ЖКТ (сопровождается кишечной коликой, тошнотой, рвотой) |
| Анафилактический шок | АГт и оглушенность при нетяжелом течении, коллапс и потеря сознания при тяжелом течении, нарушение дыхания вследствие отека гортани с развитием стридора или бронхоспазма, боль в животе, крапивница, кожный зуд. Клиническая картина развивается в течение 1 ч после контакта с аллергеном (чаще в течение первых 5 мин) |
Возможные осложнения
Снижение АД, гипоксия головного мозга, нарушение сознания (в том числе развитие коматозного состояния), бронхоспазм, удушье, отек гортани, стридорозное дыхание, асфиксия, буллезные поражения кожи и слизистых оболочек, эпидермальный некролиз и эксфолиация кожи.
Диагностика
Опрос и осмотр
При сборе анамнеза обязательно нужно установить:
— были ли раньше аллергические реакции;
— что их вызывало;
— чем они проявлялись;
— какие препараты применяли для лечения (антигистаминные, глюкокортикоиды, эпинефрин и др.);
— что предшествовало развитию аллергической реакции на этот раз (продукт питания, не входящий в обычный рацион, укус насекомого, прием лекарства и т.д.);
— какие меры принимал больной самостоятельно и какова их эффективность.
При начальном осмотре обращают внимание на:
— изменения кожных покровов и видимых слизистых оболочек (гиперемия, высыпания по типу крапивницы, припухлость и отеки, следы расчесов), отмечают распространенность, локализацию, размер и цвет указанных изменений;
— стридор, диспноэ, свистящее дыхание, одышку или апноэ;
— гипотензию, или снижение АД;
— гастроинтестинальные симптомы (тошнота, боль в животе, диарея);
— изменение сознания.
Объективное обследование
Измерение ЧДД, ЧСС, АД, температуры тела, аускультация легких и сердца, пальпаторное исследование лимфатических узлов и брюшной полости; при отеке лица и шеи, затрудненном дыхании проводят осмотр гортани (консультация ЛОР-врача).
Лабораторная диагностика
Общеклинические лабораторные анализы. Специфическое аллергологическое обследование проводит врач-аллерголог в специализированном аллергологическом учреждении.
Дифференциальная диагностика
Проводится с токсическими и псевдоаллергическими реакциями. Для истинных аллергических реакций характерны типичные проявления аллергии (крапивница, отек Квинке, риноконъюнктивит и др.), а при других реакциях ведущими являются нейровегетативные симптомы (головокружение, тошнота, рвота, понос, учащенное сердцебиение, парестезии, затрудненное дыхание, зуд, чувство тревоги и т.д.).
Основные направления терапии
Прекращение дальнейшего поступления в организм больного предполагаемого аллергена:
◊ наложить жгут выше места инъекции на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин);
◊ к месту инъекции приложить лед или грелку с холодной водой на 15 мин;
◊ обколоть в 5-6 точках и инфильтрировать места реакции эпинефрином 0,3-0,5 мл 0,1% раствора с 4-5 мл изотонического раствора натрия хлорида.
— При анафилактическом шоке (рис. 4.31):
◊ больного уложить (голова ниже ног), повернуть голову в сторону, выдвинуть нижнюю челюсть, снять съемные зубные протезы;
◊ эпинефрин 0,1-0,5 мл 0,1% раствора внутримышечно; при необходимости повторить через 5-20 мин.
— При нестабильной гемодинамике и ухудшении состояния больного:
◊ эпинефрин 1 мл 0,1% раствора в 100 мл изотонического раствора натрия хлорида внутривенно медленно под контролем ЧСС и уровня АД (САД необходимо поддерживать на уровне >100 мм рт.ст.);
◊ подготовиться к интубации;
◊ срочно госпитализировать в реанимационное отделение.
— Симптоматическая терапия по следующим показаниям.
◊ При развитии бронхоспазма - ингаляция глюкокортикоидов (будесонид), β2-агонистов через небулайзер.
Дата добавления: 2019-07-17; просмотров: 104; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
