ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ 11 страница
— Хороший ответ на проводимую терапию:
◊ состояние стабильное;
◊ уменьшение одышки и количества сухих хрипов в легких;
◊ увеличение ПСВ на 60 л/мин (у детей на 12-15% по сравнению с исходной).
— Неполный ответ на проводимую терапию:
◊ состояние нестабильное;
◊ симптомы выражены в прежней степени;
◊ сохраняются участки с плохой проводимостью дыхания;
◊ нет прироста ПСВ.
— Плохой ответ на проводимую терапию:
◊ симптомы выражены в прежней степени или нарастают;
◊ ПСВ уменьшается.
Клиническая фармакология отдельных препаратов представлена в таблице 4.32.
Первые действия, которые надо осуществить при помещении больного в стационар, - обеспечить его контролируемой оксигенотерапией и определить, является ли обострение жизнеугрожающим. Если это так, то больного немедленно госпитализируют в отделение интенсивной терапии. В других случаях пациент может получать лечение в отделении.
Контролируемая оксигенотерапия. Оксигенотерапия - краеугольный камень в стационарном лечении больных с обострением ХОБЛ и БА. Достичь адекватного уровня оксигенации, т.е. РаО2 >8 кПа (60 мм рт.ст.) или SaO2>90%, легко при неосложненном обострении, однако незаметно может возникнуть накопление СO2 при минимальных изменениях симптомов. Газы артериальной крови необходимо измерить через 30 мин после начала оксигенотерапии для того, чтобы убедиться в адекватной оксигенации без накопления СO2(возникновения ацидоза). Маски Вентури - более приемлемые устройства для контролируемой подачи кислорода по сравнению с назальными канюлями, однако их чаще плохо переносят больные.
|
|
|
Вентиляционное пособие. Основные цели вентиляционного пособия у больных с обострением ХОБЛ и БА - снижение смертности и показателей болезненности, а также уменьшение симптомов болезни.
Вентиляционное пособие включает как неинвазивную вентиляцию с помощью приборов, создающих либо отрицательное, либо положительное давление, так и традиционную ИВЛ с помощью ороили назотрахеальной трубки либо через трахеостому. Неинвазивная вентиляция легких повышает уровень рН, уменьшает РаСO2,снижает интенсивность одышки в первые 4 ч лечения, а также сокращает срок госпитализации (уровень доказательности А). Более важно, что с помощью такого метода лечения снижается летальность.
Таблица 4.32. Клиническая фармакология препаратов, применяемых при обострении бронхиальной астмы
| Препарат | Доза, способ применения | Время действия | Побочные эффекты | Противопоказания | ||
| Селективные β,-агонисты короткого действия | ||||||
| Сальбутамол(небулы вентолина♠ и 0,1% раствор сальгима♠ для небулайзерной терапии) | 1-2 небулы (2,5-5 мг) на ингаляцию в неразбавленном виде, повторные ингаляции по 2,5 мг каждые 20 мин в течение 1 ч | Эффект через 4-5 мин, максимальный - к 40-60-й минуте; продолжительность действия 4-5 ч | Тремор рук, возбуждение, головная боль, компенсаторное увеличение ЧСС, нарушения ритма сердца, артериальная гипертензия
| Тиреотоксикоз, пороки сердца, тахиаритмия и выраженная тахикардия, острая коронарная патология, декомпенсированный сахарный диабет, повышенная чувствительность к β-,-адреномиметикам | ||
| Фенотерол(беротек Н♠) и раствор бер отека♠ для небулайзерной терапии | 100 мкг по 1-2 вдоха | Эффект через 3-4 мин, максимальный - к 45-й минуте, продолжительность действия 5-6 ч | ||||
| Формотерол(форадил♠) | По 1-2 капсуле (12 мкг) 1-2 раза в день. По 0,5-1,5 мл раствора в изотоническом растворе натрия хлорида через небулайзер в течение 5-10 мин. Повторные ингаляции каждые 20 мин. Детям 0,5-1 мл (20 капель) на ингаляцию | Эффект через 1-3 мин, продолжается 12 ч | ||||
| Холинолитические средства | ||||||
| Ипратропия бромид(атровент♠) | По 12 мл (0,25-0,5 мг) через небулайзер, повторно через 30-40 мин | Действие через 3-5 мин, продолжается 5-6 ч | Сухость во рту | Закрытоугольная глаукома, нарушения мочеиспускания | ||
Окончание табл. 4.32
|
|
|
| Препарат | Доза, способ применения | Время действия | Побочные эффекты | Противопоказания |
| Комбинированные препараты | ||||
| Ипратропия бромид + фенотерол(беродуал♠) | 1-4 мл раствора беродуала♠ в физиологическом растворе через небулайзер в течение 5-10 мин, повторно через 20 мин | Наступает быстро и длится 6 ч | Тремор, учащенное сердцебиение, сухость во рту | Iтриместр беременности |
| Системные глюкокортикоиды | ||||
| Преднизолон | Взрослым 60 мг парентерально, детям 1-2 мг/кг парентерально или внутрь | Продолжительность действия 18-36 ч | Артериальная гипертензия, возбуждение, аритмия, язвенные кровотечения | Язвенная болезнь желудка и двенадцатиперстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность |
| Метилпреднизолон(солумедрол♠, метипред♠) | Из расчета метилпреднизолон/преднизолон 4:5 | |||
| Будесонид(пульмикорт♠) | Взрослым 0,5 мг (2 мл), детям 0,5 мг (1 мл) дважды через 30 мин через небулайзер | |||
| Метилксантины | ||||
| Аминофиллин(эуфиллин♠) | Детям 4,5-5 мг/кг на 10-15 мл изотонического раствора натрия хлорида внутривенно в течение 20-30 мин | Действие начинается сразу и продолжается 6-7 ч | Снижение АД, учащенное сердцебиение, нарушения ритма сердца, кардиалгии; тошнота, рвота, диарея; головная боль, головокружение, тремор, судороги | СН, выраженные нарушения функции печени и почек, эпилепсия |
Однако неинвазивную вентиляцию легких можно применять не для всех больных. Показания для неинвазивной вентиляции легких следующие.
|
|
|
— Одышка от умеренной до тяжелой с использованием вспомогательных дыхательных мышц и парадоксальным движением живота.
— Ацидоз от умеренного до тяжелого (pH <7,35) и гиперкапния (PaCO2 >6 кПа).
— ЧДД >25 в минуту.
Относительные противопоказания для неинвазивной вентиляции легких следующие.
— Остановка дыхания.
— Сердечно-сосудистая нестабильность (гипотензия, аритмии, ИМ).
— Сонливость, неспособность пациента к сотрудничеству с медицинским персоналом.
— Высокий риск аспирации, вязкий или обильный бронхиальный секрет.
— Недавняя лицевая или гастроэзофагеальная хирургическая операция.
— Черепно-лицевая травма, некорригируемая назофарингеальная патология.
— Ожоги.
Больные, у которых, несмотря на агрессивную фармакологическую терапию, наблюдается нарастающая дыхательная недостаточность, а также жизнеугрожающие ацидотические изменения и/или нарушение ментальной функции, являются прямыми кандидатами для традиционной ИВЛ. Наиболее широко применяют три вентиляционных режима: вспомогательную контролируемую вентиляцию, вентиляцию с поддержкой давлением, вентиляцию с поддержкой давлением в сочетании с интермиттирующей принудительной вентиляцией.
Показания для ИВЛ следующие.
— Тяжелая одышка с использованием вспомогательных дыхательных мышц.
— ЧДД >35 в минуту.
— Жизнеугрожающая гипоксемия (PaO2 <5,3 кПа, или 40 мм рт.ст.).
— Тяжелый ацидоз (pH <7,25) и гиперкапния (PaCO2 >8 кПа, или 60 мм рт.ст.).
— Остановка дыхания.
— Сонливость, нарушенный ментальный статус.
— Сердечно-сосудистые осложнения (гипотензия, шок, СН).
— Другие осложнения (метаболические аномалии, сепсис, пневмония, ТЭЛА, баротравма, массивный плевральный выпот).
— Неудача неинвазивной вентиляции легких.
Часто встречающиеся ошибки терапии
Применение психотропных препаратов, опиоидных анальгетиков, антигистаминных препаратов I поколения.
Массивная гидратация.
Применение ацетилсалициловой кислоты.
Показания к госпитализации
— Тяжелое обострение БА с угрозой остановки дыхания.
— Отсутствие быстрого ответа на бронходилатационную терапию.
— Дальнейшее ухудшение состояния на фоне начатого лечения.
— Длительное использование или недавно прекращенный прием системных глюкокортикоидов.
В стационар также следует направлять пациентов:
— несколько раз госпитализировавшихся в отделение интенсивной терапии и реанимации (ОИТР) в течение последнего года;
— не придерживающихся плана лечения БА;
— страдающих психическими заболеваниями.
ПНЕВМОНИЯ
Определение
Пневмония - группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний с очаговым поражением респираторных отделов легких и обязательной внутриальвеолярной экссудацией.
Этиология и патогенез
Основные возбудители:
— пневмококки;
— гемофильная палочка;
— микоплазмы;
— хламидии;
— стафилококки.
Возбудители пневмонии, как правило, проникают в организм воздушно-капельным путем. Возможна аспирация содержимого ротовой полости, в этих случаях возрастает роль анаэробных возбудителей.
Факторы риска тяжелого течения пневмонии:
— пожилой возраст;
— сопутствующие заболевания (ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная СН, хронический алкоголизм, истощение, цереброваскулярные заболевания, состояние после спленэктомии).
Классификация
Пневмония подразделяется на (табл. 4.33):
— внебольничную (амбулаторную);
— нозокомиальную (госпитальную);
— связанную с оказанием медицинской помощи.
Таблица 4.33. Клиническая классификация пневмонии
| Внебольничная (домашняя) пневмония | Внутрибольничная (нозокомиальная) пневмония | Пневмония, связанная с оказанием медицинской помощи |
| У пациентов с отсутствием выраженных нарушений иммунитета: бактериальная; вирусная; грибковая; микобактериальная; паразитарная | Пневмония отделений общего профиля | Пневмонии у резидентов домов престарелых и инвалидов |
| У пациентов с выраженными нарушениями иммунитета (СПИД) | Пневмония ОРИТ, вентилятор-ассоциированная пневмония | Пневмонии у пациентов: получавших антибиотико-терапию в предшествующие 3 мес; подвергавшихся госпитализации в течение ≥2 сут в предшествующие 90 дней; пребывавших в других учреждениях длительного ухода; перенесших хронический диализ ≥30 дней; перенесших обработку раневой поверхности в домашних условиях; имеющих иммунодефицитные состояния/заболевания |
| Аспирационная пневмония | Пневмония у пациентов с выраженными нарушениями иммунитета: у реципиентов донорских органов; у пациентов, получающих цитостатики, системные ГКС |
По этиологии:
— пневмококковая;
— стафилококковая;
— микоплазменная и т.д.
По локализации:
— долевая;
— сегментарная;
— верхнедолевая;
— среднедолевая;
— нижнедолевая.
По клинико-морфологическим признакам:
— паренхиматозная;
— плевропневмония (крупозная);
— очаговая;
— интерстициальная.
Клиническая картина
Пневмонию следует предполагать, если у пациента остро появляются не менее трех из перечисленных ниже симптомов:
— температура тела выше 38 °С;
— кашель или его усиление;
— слизисто-гнойная или гнойная мокрота;
— одышка;
— боль в грудной клетке, связанная с дыханием.
Диагностика
Опрос и осмотр
При диагностике пневмонии у пациента выясняют:
— когда началось заболевание;
— есть ли сопутствующие заболевания и какие;
— как часто пациент лечился в больнице, когда и по какому поводу;
— какие лекарства он принимает постоянно и принимал ли лекарства для уменьшения симптомов настоящего заболевания;
— принимал ли он антибактериальные препараты, в какой дозе и как долго;
— есть ли у пациента аллергия;
— выезжал ли он недавно за пределы города (села и т.п.) и куда;
— был ли контакт с приезжими из других стран, с людьми с симптомами респираторного заболевания;
— есть ли среди окружения люди, страдающие похожим заболеванием;
— есть ли контакт с животными, в том числе грызунами, птицами;
— нарушен ли стул;
— курит ли пациент и употребляет ли алкогольные напитки;
— пробовал ли он хотя бы раз наркотики и какие;
— как давно и насколько повысилась температура, есть ли озноб, сильная потливость;
— как давно возник кашель, отделяется ли мокрота, какого она характера и была ли кровь в мокроте, есть ли кровохарканье;
— есть ли боль в груди, связана ли она с дыханием, кашлем;
— есть ли одышка, приступы удушья, свист в груди. При осмотре могут быть выявлены:
— бледность кожных покровов, акроцианоз;
— герпетические высыпания;
— румянец на щеках, больше с пораженной стороны (при крупозной пневмонии);
— отставание пораженной стороны грудной клетки в акте дыхания.
При перкуссии - укорочение перкуторного звука; при аускультации - ослабление дыхания на ограниченном участке, мелко- и среднепузырчатые влажные хрипы и/или крепитация, бронхиальное дыхание.
У пожилых людей и/или при неадекватном иммунном ответе на первый план могут выходить спутанность сознания, декомпенсация сопутствующих заболеваний, нередко без повышения температуры и со скудной аускультативной симптоматикой.
У детей один из главных критериев пневмонии - одышка, не сопровождающаяся бронхиальной обструкцией, с ЧДД:
— в возрасте до 2 мес >60 в минуту;
— в возрасте 2-12 мес >50 в минуту;
— старше 1 года >40 в минуту. При осмотре детей определяют:
— втяжение межреберий;
— цианоз носогубного треугольника;
— признаки токсикоза.
Основные направления терапии
Антибактериальную терапию необходимо начать сразу после появления обоснованного подозрения на пневмонию. Антибактериальные препараты выбирают с учетом:
— тяжести пневмонии (табл. 4.34);
— возраста пациента;
— особенностей клинического течения;
— сопутствующих заболеваний;
— непереносимости или нежелательного действия антибиотиков.
Таблица 4.34. Критерии тяжелого течения пневмонии (Российское респираторное общество, 2006)
| Клинические симптомы | Лабораторные данные |
| ЧД ≥30 в мин. САД <90 и/или ДАД <60 мм рт.ст. Поражение двух или более долей легких. Нарушение сознания. Внелегочный очаг инфекции | Лейкоциты периферичекой крови <4х109/л |
К факторам риска неблагоприятного течения внебольничной пневмонии относятся:
— возраст ≥60 лет;
— сопутствующие заболевания:
◊ хронические болезни легких;
◊ злокачественные заболевания;
◊ сахарный диабет;
◊ застойная СН;
◊ алкоголизм, наркомания, курение;
◊ выраженный дефицит массы тела;
◊ ожирение;
◊ цереброваскулярные заболевания;
— неэффективность стартовой антибиотикотерапии;
— социальный и психический статус, невозможность выполнения рекомендаций врача в домашних условиях.
Назначаемый препарат должен:
— быть активным в отношении наиболее вероятных возбудителей с учетом их возможной резистентности;
— хорошо проникать в дыхательные пути;
— обладать минимумом побочных действий;
— характеризоваться максимально возможными интервалами между приемами и минимальной потребностью в мониторинге;
— быть удобным в дозировании;
— иметь формы для парентерального и перорального введения.
Предпочтительна монотерапия, преимущества которой следующие:
— уменьшение риска неадекватного взаимодействия антибактериальных средств;
— уменьшение риска развития токсических явлений;
— облегчение работы медицинского персонала;
— снижение стоимости лечения.
Алгоритм неотложной терапии при пневмонии учитывает тяжесть течения заболевания (рис. 4.13).
— При нетяжелой пневмонии:
◊ пациентам моложе 40 лет без тяжелой сопутствующей патологии назначают:
◊ макролиды (кларитромицин);
◊ амоксициллин (флемоксин Солютаб♠);
◊ защищенные аминопенициллины;
◊ пациентам старших возрастных групп при наличии сопутствующей патологии:
◊ цефалоспорины II поколения (цефуроксим);
◊ защищенные аминопенициллины (амоксициллин/клавулановая кислота);
◊ респираторные фторхинолоны;
— При тяжелой пневмонии:
◊ цефалоспорины III поколения (цефтриаксон) + макролид;
◊ респираторные фторхинолоны (левофлоксацин, моксифлоксацин).
— При тяжелой пневмонии, нуждающейся в лечении в отделении интенсивной терапии:
◊ цефалоспорины III поколения + макролиды;
◊ респираторные фторхинолоны;
◊ карбапенемы, ванкомицин, лизинолид♠.
Показания к госпитализации
Внебольничную пневмонию можно условно разделить на 3 группы.
— Пневмония, не требующая госпитализации (нетяжелая пневмония, отсутствие социальных показаний).
— Пневмония, требующая госпитализации в общетерапевтические отделения.
— Пневмония, требующая госпитализации в отделения интенсивной терапии.
При решении вопроса о госпитализации для оценки тяжести пневмонии предложено использовать ряд шкал. В таблице 4.35. приведены принципы использования шкалы PORT (Pneumonia Outcomes Research Team).
В зависимости от суммы баллов больные подразделяются на 5 групп риска летального исхода (табл. 4.36).
Для использования шкалы PORT в амбулаторных условиях есть определенные ограничения, обусловленные прежде всего невозможностью получения результатов лабораторных тестов при первом обращении больного. Кроме того, в этом случае не оценивается полностью коморбидный и социальный статус пациента.
Более просты и удобны в использовании шкалы CURB и CRB-65.
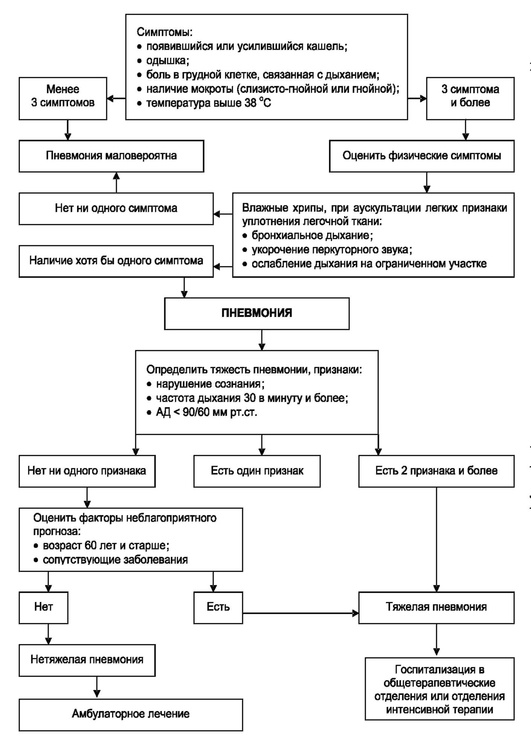
Рис. 4.13. Алгоритм неотложной помощи при пневмонии [клинические рекомендации Национального научно-практического общества скорой медицинской помощи (ННПОСМП)]
Таблица 4.35. Шкала Pneumonia Outcomes Research Team
| Характеристика пациента | Число баллов |
| Возраст | Один балл за каждый год жизни |
| Женский пол | -10, если «да» |
| Злокачественные заболевания в анамнезе (за исключением плоскоклеточного или базальноклеточного рака кожи, которые находились в активной форме на момент развития внебольничной пневмонии или были диагностированы в течение 1 года до ее развития) | +30, если «да» |
| Заболевания печени (цирроз или другое хроническое заболевание в активной форме) | +20, если «да» |
| Застойная СН | +10, если «да» |
| Цереброваскулярное заболевание (инсульт или транзиторная ишемическая атака в анамнезе) | +10, если «да» |
| Заболевания почек (хроническая болезнь почек или повышение уровня азота мочевины, клиренса креатинина в анамнезе) | +10, если «да» |
| Измененное состояние сознания | +20, если «да» |
| ЧДД ≥30 в минуту | +20, если «да» |
| САД ≤90 мм рт.ст. | +20, если «да» |
| Температура тела <35 °С или ≥40 °С | +15, если «да» |
| Пульс ≥125 уд. в минуту | +10, если «да» |
| рН <7,35 (по результатам анализа газов крови) | +30, если «да» (0 баллов, если анализ не проводится) |
| Азот мочевины крови >30 мг/дл (11 ммоль/л) | +20, если «да» |
| Натрий крови <130 ммоль/л | +20, если «да» |
| Глюкоза крови ≥250 мг/дл (14 ммоль/л) | +10, если «да» |
| Гематокрит <30% | +10, если «да» |
| Парциальное давление кислорода в парциальной крови <60 мм рт.ст. по результатам анализа газов крови (проводится по медицинским показаниям) или насыщение кислорода по данным пульсоксиметрии <90% | +10, если «да» |
| Плевральный выпот на рентгенограмме | +10, если «да» |
| Общий балл | Сумма баллов, присвоенных выше |
Использование шкалы CURB основано на выявлении одного или нескольких из следующих симптомов:
Дата добавления: 2019-07-17; просмотров: 141; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
