ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ 9 страница
Этиология и патогенез
Основные причины возникновения ГК следующие:
— экзогенные:
◊ физическая нагрузка;
◊ психоэмоциональный стресс;
◊ метеорологические влияния;
◊ избыточное потребление поваренной соли;
◊ злоупотребление алкоголем;
◊ прием гормональных контрацептивов;
◊ внезапная отмена гипотензивных препаратов;
— эндогенные:
◊ у женщин на фоне гормональных расстройств в климактерическом периоде;
◊ обострение ИБС - острая коронарная недостаточность, сердечная астма;
◊ ишемия головного мозга.
Особое значение имеет развитие ятрогенных ГК, связанных с использованием различных ЛС:
— синдромы отмены гипотензивных средств - клонидин, β-блокаторы, метилдопа и др.;
— побочные гипертензивные эффекты - β-адреномиметики, псевдоэфедрин, нестероидные противовоспалительные препараты (НПВП), глюкокортикоиды и др.;
— лекарственное взаимодействие.
В патогенезе ГК выделяют сосудистый и кардиальный механизмы.
Сосудистый механизм включает повышение общего периферического сопротивления в результате увеличения вазомоторного (нейрогуморальные влияния) и базального (при задержке натрия) тонуса артериол.
Кардиальный механизм обусловлен увеличением сердечного выброса в ответ на повышение ЧСС, ОЦК, сократимости миокарда и увеличения фракции изгнания.
Классификация
В зависимости от особенностей центральной гемодинамики выделяют гиперкинетический и гипокинетический ГК (табл. 4.28).
|
|
|
Таблица 4.28. Классификация гипертонического криза по особенностям центральной гемодинамики
| Признак | Гиперкинетический криз | Гипокинетический криз |
| Стадия артериальной гипертензии, на которой чаще возникает криз | Ранняя | Поздняя |
| Развитие криза | Острое | Постепенное |
| Продолжительность криза | До 3-4 ч | От нескольких часов до 4-5 сут |
| АД | Преимущественное повышение САД | Преимущественное повышение диастолического АД |
| ЧСС | Тахикардия | Нормальная или брадикардия |
| Основной механизм криза | Кардиальный | Сосудистый |
С точки зрения прогноза выделяют следующие виды гипертонического криза.
— Неосложненный ГК:
◊ повышение АД, сопровождающееся: головной болью; головокружением; тошнотой и рвотой; возбуждением или беспокойством;
— осложненный ГК:
◊ значительное повышение АД (диастолическое АД >120 мм рт.ст.);
◊ признаки поражения органов-мишеней (сердца, аорты, головного мозга, почек, сетчатки глаза).
Клиническая картина
Клиническая картина ГК характеризуется относительно внезапным началом (от нескольких минут до нескольких часов), индивидуально высоким уровнем АД, церебральными, кардиальными и невротическими нарушениями.
|
|
|
Жалобы церебрального характера:
— интенсивная головная боль;
— головокружение;
— тошнота, рвота;
— нарушение зрения, преходящая слепота, двоение в глазах, мелькание «мушек» перед глазами;
— развитие очаговой мозговой симптоматики (онемение рук, лица, снижение болевой чувствительности в области лица, губ, языка, ощущение ползания мурашек, легкой слабости в дистальных отделах рук);
— преходящий гемипарез (до 1 сут), кратковременная афазия, судороги.
Жалобы кардиального характера:
— боль в области сердца;
— учащенное сердцебиение;
— ощущение перебоев;
— одышка.
Жалобы невротического характера и признаки вегетативной дисфункции:
— озноб;
— чувство страха, раздражительность;
— потливость, иногда ощущение жара;
— жажда;
— в конце криза учащенное обильное мочеиспускание с выделением светлой мочи.
Диагностика
Опрос и осмотр
При опросе необходимо выяснить следующее.
— Регистрировались ли ранее подъемы АД. Как правило, ГК становится обострением симптомов, присущих артериальной гипертензии, но нередко больные не знают о своем заболевании.
— Каков привычный и максимальный уровень АД у больного. Как правило, при ГК диастолическое АД >100-120 мм рт.ст. У молодых пациентов клиническая симптоматика криза может появиться и при более низком уровне АД. Пожилые больные могут быть адаптированы к высокому уровню АД (200/110-120 мм рт.ст.).
|
|
|
— Чем обычно субъективно проявляется повышение АД, каковы клинические проявления в настоящее время. Необходимо уточнить клиническую картину ГК у данного пациента. Бессимптомное повышение АД не требует неотложной терапии.
— Получает ли пациент регулярную гипотензивную терапию. Криз может развиться на фоне неадекватной гипотензивной терапии или при отмене терапии (например, α-адреноблокаторов, клонидина).
— Когда появилась симптоматика и сколько длится криз. При кризе АД нарастает в течение минут или часов.
— Были ли попытки самостоятельно купировать ГК, чем раньше удавалось снизить АД. Эффективность ранее применявшихся препаратов следует учитывать при выборе гипотензивного средства. Если больной уже принял какие-либо лекарства, необходимо учитывать возможность их взаимодействия с назначаемым препаратом.
При осмотре пациента необходимо выяснить следующее. Объективные симптомы:
◊ повышение АД выше привычного для пациента уровня;
◊ тахикардия (>100 в минуту), брадикардия (<60 в минуту);
|
|
|
◊ акцент и расщепление II тона над аортой;
— признаки поражения органов-мишеней:
◊ очаговую неврологическую симптоматику;
◊ аускультативные признаки отека легких.
ЭКГ позволяет диагностировать поражение сердца при гипертензии и выявить возможные кардиальные осложнения (в частности, признаки ОКС). У пациентов с многолетней артериальной гипертензией выявляют признаки гипертрофии левого желудочка с его систолической перегрузкой.
Диагностические критерии
При сочетании внезапного повышения АД с интенсивной головной болью диагноз «ГК» вероятен, а при остальных указанных выше жалобах церебрального, кардиального и невротического характера в сочетании с повышением АД до индивидуально высоких величин несомненен.
Возможные осложнения
Со стороны сердца:
◊ ОКС (ИМ или дестабилизация стенокардии);
◊ острая левожелудочковая недостаточность;
◊ острое расслоение аорты;
— со стороны головного мозга:
◊ острая гипертензивная энцефалопатия;
◊ инсульт;
◊ транзиторная ишемическая атака;
— со стороны почек:
◊ острая почечная недостаточность;
— со стороны сетчатки глаза:
◊ острая ретинопатия с кровоизлияниями в сетчатку глаза. Клинические проявления наиболее значимых осложнений ГК представлены в таблице 4.29.
Таблица 4.29. Осложнения гипертонического криза и их клинические проявления
| Осложнение | Клинические проявления |
| Острое нарушение мозгового кровообращения | Очаговые неврологические расстройства |
| ОСН | Удушье, появление влажных хрипов над легкими |
| ОКС | Характерный болевой синдром, динамика ЭКГ |
Основные направления терапии
При неосложненном ГК вмешательство не должно быть агрессивным, следует помнить о возможных осложнениях избыточной гипотензивной терапии - медикаментозном коллапсе и снижении мозгового кровотока с развитием ишемии головного мозга. Скорость снижения АД не должна превышать 25% за первые 2 ч, целевое АД должно быть достигнуто в течение нескольких часов (не более 24-48 ч) от начала терапии. Для этого обычно используют сублингвальный или пероральный прием ЛС, что позволяет обойтись без некомфортного для пациента парентерального введения гипотензивных средств.
Алгоритм терапии неосложненного ГК представлен на рисунке 4.11. Лечение целесообразно начинать с приема 10-20 мг нифедипина внутрь; таблетку следует разжевать. В большинстве случаев через 5-10 мин начинается постепенное снижение АД, достигающее максимума через 30-60 мин; продолжительность действия препарата составляет около 6 ч, что дает время для подбора плановой антигипертензивной терапии. В отсутствие эффекта через 30 мин прием нифедипина можно повторить. Побочные эффекты нифедипина обусловлены его вазодилатирующим действием (сонливость, головная боль, головокружение, гиперемия кожи лица и шеи, тахикардия). Нецелесообразно применение нифедипина у пациентов с ОКС (при ИМ, нестабильной стенокардии), тяжелой СН, в случае выраженной гипертрофии левого желудочка (при стенозе устья аорты, гипертрофической кардиомиопатии), при выраженной тахикардии, ОНМК; с учетом невозможности контролировать степень снижения АД применение нифедипина не рекомендуют для лечения осложненных ГК.
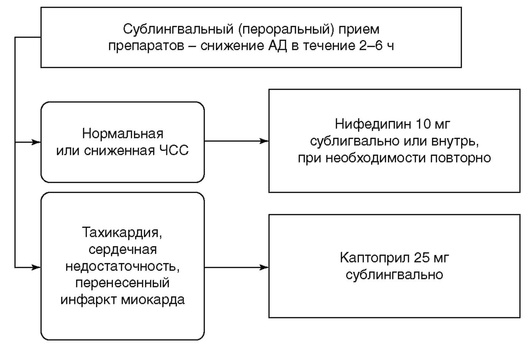
Рис. 4.11. Алгоритм неотложной помощи при неосложненном гипертоническом кризе
При непереносимости нифедипина возможно применение ингибитора АПФ каптоприла в дозе 12,5-50,0 мг. Согласно результатам недавно проведенного исследования, эффективность препарата при сублингвальном и пероральном применении одинакова. Гипотензивное действие каптоприла развивается через 10 мин после приема препарата и продолжается около часа. Возможно чрезмерное снижение АД с развитием коллапса; другие побочные эффекты включают головную боль, головокружение. Противопоказания: двусторонний стеноз почечных артерий, состояние после трансплантации почки, гемодинамически значимый стеноз устья аорты, стеноз левого АВ-отверстия, гипертрофическая кардиомиопатия, беременность.
После купирования неосложненного криза необходимо назначение плановой антигипертензивной терапии. Больным необходимо наблюдение в течение как минимум 6 ч после начала лечения.
При лечении осложненного ГК, как правило, необходимо быстрое (в течение 1-2 ч) снижение АД на 25% исходного и достижение целевого уровня АД (160/100 мм рт.ст.) в течение 2-6 ч или снижение диастолического АД на 10-15% и снижение его уровня в течение 30-60 мин до уровня 110 мм рт.ст. Для этого ЛС вводят парентерально. Алгоритм терапии осложненного ГК представлен на рисунке 4.12.
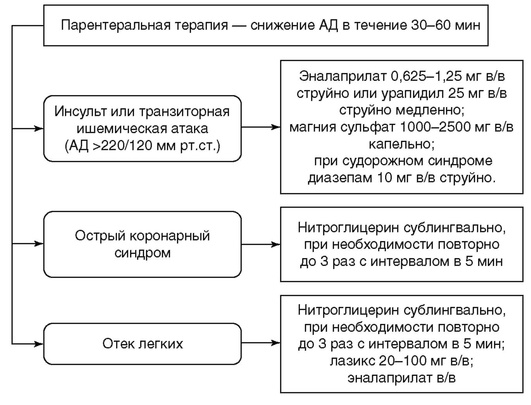
Рис. 4.12. Алгоритм неотложной помощи при осложненном гипертоническом кризе
Безопасным и эффективным средством для плавного снижения АД считают ингибитор АПФ для парентерального применения эналаприлат (энап Р♠). Внутривенное введение препарата особенно показано при лечении ГК у больных с застойной СН. Эналаприлат вводят внутривенно струйно в течение 5 мин в дозе 0,625-1,25 мг. Действие препарата начинается через 15 мин после введения, достигает максимума через 4 ч, продолжительность действия около 6 ч. Побочные эффекты и противопоказания к применению ингибиторов АПФ см. выше.
Гипотензивным средством с многофакторным действием является урапидил (эбрантил♠) - антигипертензивное средство с комплексным механизмом действия, включающим блокаду преимущественно постсинаптическиих α1-адренорецепторов периферических сосудов и стимуляцию 5НТ1А-рецепторов сосудодвигательного центра продолговатого мозга. При лечении ГК 25 мг препарата вводят внутривенно струйно медленно, АД начинает снижаться уже через 5 мин. При отсутствии эффекта возможно повторное введение препарата в той же дозе. Если до того использовали другие гипотензивные средства, то урапидил целесообразно использовать через промежуток времени, достаточный, чтобы они проявили свое действие. У пожилых пациентов при печеночной или почечной недостаточности урапидил используют с осторожностью, в уменьшенной дозе. Противопоказания к применению урапидила - индивидуальная непереносимость препарата, аортальный стеноз, открытый артериальный проток, беременность, лактация, возраст до 18 лет.
В случае ГК, осложненного развитием ОКС (ИМ) или острой левожелудочковой недостаточностью, в отсутствие выраженной мозговой симптоматики показано применение нитратов - нитроглицерина в таблетках по 0,5 мг. Если через 5 мин после приема препарата боль в грудной клетке не исчезла, можно принять его повторно (всего до трех раз). Альтернативой нитроглицерину при купировании приступа стенокардии может быть изосорбида динитрат, также применяемый в виде таблеток сублингвально или в виде спрея. Возможные побочные эффекты - головная боль, тошнота, тахикардия.
Мочегонные средства показаны при сопутствующей кризу острой левожелудочковой недостаточности, а также в случае повышения АД у пациента с застойной СН или хронической почечной недостаточностью.Фуросемид вводят внутривенно, обычно начальная доза составляет 40-60 мг; возможен также сублингвальный прием препарата в дозе 40 мг. Следует помнить, что применение мочегонных средств не показано при развитии криза с мозговой симптоматикой.
При возникновении на фоне ГК ангинозного статуса, суправентрикулярной тахикардии, в отсутствие признаков СН показано применение пропранолола внутрь или сублингвально в дозе 10-20 мг. Необходимо тщательное наблюдение пациента в связи с опасностью развития АГт, брадикардии и нарушений проводимости.
При развитии судорожного синдрома, а также при выраженных возбуждении, тревоге, страхе смерти и вегетативной симптоматике (дрожь, тошнота и т.д.) используют диазепам в дозе 10 мг (2 мл 0,5% раствора внутримышечно или внутривенно медленно). Следует учитывать, что использование препарата может затруднить своевременную диагностику неврологических осложнений ГК, в частности нарушений мозгового кровообращения.
При ГК, сопровождающемся развитием судорожного синдрома (в частности, при эклампсии беременных), а также при появлении желудочковых нарушений ритма на фоне повышения АД целесообразно внутривенное введение магния сульфата. Препарат обладает сосудорасширяющим, седативным и противосудорожным действием, уменьшает отек мозга. 5-10 мл 20 или 25% раствора препарата вводят внутривенно капельно (при быстром струйном введении возможны нарушения дыхания). Гипотензивный эффект развивается через 10-20 мин после введения. Применение магния сульфата противопоказано при АВ-блокаде II и III степени, почечной недостаточности.
При ОНМК рутинное снижение АД нецелесообразно. Осторожное его снижение (не более чем на 15%) показано при уровне АД более 220/120 мм рт.ст.; при планирующейся ТЛТ уровень АД не должен превышать 185/110 мм рт.ст., а в течение суток после проведенного тромболизиса - 180/105 мм рт.ст. С этой целью используют эналаприлат, урапидил. У пациентов без многолетней артериальной гипертензии в анамнезе не рекомендуют снижение АД менее 160/90 мм рт.ст., у пациентов с предшествующей артериальной гипертензией не следует снижать АД менее 180/100 мм рт.ст.
Часто встречающиеся ошибки терапии
Парентеральное введение гипотензивных препаратов при не осложненном ГК .
Стремление сразу снизить АД до нормального уровня.
Внутримышечное введение магния сульфата.
Применение препаратов, не обладающих гипотензивным свойством (метамизол натрия, дифенгидрамин,дротаверин, папаверин и т.п.).
Применение диуретиков (фуросемида) при ГК, осложненном ишемическим инсультом.
Показания к госпитализации
Показания к экстренной госпитализации включают:
— ГК, не купирующийся на догоспитальном этапе;
— ГК с выраженными проявлениями гипертонической энцефалопатии;
— осложнения артериальной гипертензии, требующие интенсивной терапии и постоянного врачебного наблюдения: ОКС (ИМ), отек легких, инсульт, остро возникшие нарушения зрения и др.; пути госпитализации пациентов должны определяться имеющимися осложнениями криза.
Также госпитализация показана пациентам с неясным диагнозом, которым могут понадобиться специальные исследования для уточнения природы артериальной гипертензии, при трудностях в подборе медикаментозной терапии на догоспитальном этапе (частые кризы, не поддающаяся проводимой терапии артериальная гипертензия, впервые возникший ГК).
Клиническое наблюдение
Больной К., 53 лет. Вызов СМП в связи с появлением после эмоционального стресса интенсивной боли в затылочной области и ноющей боли в левой половине грудной клетки. Анамнез: артериальная гипертензия в течение 5 лет, привычные показатели АД 140/80 мм рт.ст. Подъемы АД до 220/120 мм рт.ст. обычно сопровождаются головной болью, мельканием «мушек» перед глазами. Регулярно гипотензивную терапию не получает. При осмотре: АД 200/110 мм рт.ст., на ЭКГ: признаки гипертрофии левого желудочка с систолической перегрузкой. Диагноз: ГК. Лечение: метамизол натрия 2 мл 50% раствора, папаверин 2 мл 2% раствора, бендазол 2 мл 1% раствора внутримышечно. Больной госпитализирован. Через 30 мин при осмотре в приемном отделении стационара сохраняются головная боль и кардиалгия, АД 190/110 мм рт. ст., ЧСС 80 в минуту. После приема нифедипина (коринфара♠) (10 мг под язык) через 40 мин: АД 160/80 мм рт.ст., боль в области сердца не беспокоит, сохраняется легкая головная боль. Назначена плановая терапия пропранололом (анаприлином♠) и гидрохлоротиазидом + триамтереном (триампуром♠).
В данном случае целесообразно было применить нифедипин (коринфар♠) уже на догоспитальном этапе, что позволило бы эффективно снизить АД и предотвратить госпитализацию пациента.
Ответы на вопросы пациентов и их родственников
Что нужно делать, чтобы предотвратить повторение ГК?
Необходимо правильное лечение гипертонической болезни, которое складывается из ограничения употребления поваренной соли, постоянного приема лекарств для снижения АД, рекомендованных врачом, и самоконтроля АД.
АРТЕРИАЛЬНАЯ ГИПОТЕНЗИЯ
Определение
АГт - клинический синдром с АД <100/60 мм рт.ст. у людей в возрасте 25 лет или моложе и ниже 105/65 мм рт.ст. у людей старше 30 лет. К АГт относят как одновременное снижение систолического и диастолического АД, так и снижение одного из них.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
АГт, как правило, не имеет нозологической самостоятельности. Ее причины следующие.
— Заболевания сердечно-сосудистой системы (ИМ, аритмии, ТЭЛА, СН, синдром дуги аорты и каротидного синуса).
— Гиповолемия, обусловленная:
◊ потерей жидкости при кровотечениях, ожогах, обезвоживании (неукротимая рвота, диарея, полиурия, избыточное потоотделение);
◊ перераспределением жидкости внутри тела и ее выходом из циркуляторного русла (кишечная непроходимость, сепсис, внутреннее кровотечение, расслаивающая аневризма аорты, варикозное расширение вен нижних конечностей).
— Ятрогенные воздействия:
◊ медицинские манипуляции (различные виды анестезии, пункции полостей);
◊ прием некоторых препаратов, в том числе:
■средств, используемых для лечения артериальной гипертензии центрального действия (клонидин,метилдопа, гуанфацин, моксонидин), ганглиоблокаторов (азаметония бромид, гексаметония бензосульфонат и др.), симпатолитиков (резерпин), α-адреноблокаторов (празозин, доксазозин), ингибиторов АПФ (каптоприл,эналаприл), блокаторов рецепторов к ангиотензину II 1-го типа, β-адреноблокаторов, антагонистов кальция;
■периферических вазодилататоров (нитратов);
■антиаритмических средств (прокаинамид, морацизин, этацизин♠, аймалин♠);
Дата добавления: 2019-07-17; просмотров: 348; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
