Диагностика и лечение в амбулаторно –поликлинич. условиях больных бронхиальной астмой.
Бронхиальная астма - заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронхов. Наиболее распространенными симптомами заболевания является наличие кашля, усиливающегося преимущественно в ночное время, рецидивирующих свистящих хрипов, чувство стеснения в грудной клетке, повторных эпизодов затрудненного дыхания.Важным клиническим маркером БА является обратимость обструкции - исчезновение симптомов спонтанно или после применения бронходилататоров и противовоспалительных препаратов.Обязательным признаком бронхиальной астмы являются типичные для этого заболевания приступы удушья, которые при тяжелом течении приобретают характер астматических состояний (астматический статус).Приступы удушья обычно однотипные, возникают внезапно, постепенно нарастают и продолжаются от нескольких минут до многих часов и даже суток.Астматический статус - затянувшийся приступ БА, устойчивый к проводимой терапии и характеризующийся выраженной и остро прогрессирующей дыхательной недостаточностью, обусловленной обструкцией воздухопроводящих путей, при сформировавшейся резистентности больного к адреностимулирующим средствам.При обострении заболевания больной может принимать вынужденное положение тела, при котором чувство нехватки воздуха беспокоит его меньше. Наблюдаются экспираторная одышка, раздувание крыльев носа при вдохе, прерывистая речь, возбуждение, включение вспомогательной дыхательной мускулатуры.Грудная клетка во время приступа расширяется и занимает инспираторное положение.При перкуссии над легкими определяется коробочный звук, нижние границы легких смещены вниз, подвижность краев во время вдоха и выдоха резко ограничена.При аускультации отмечается удлиненный выдох, выслушивается большое количество сухих свистящих хрипов.В случае астматического статуса количество сухих хрипов может уменьшаться («немое легкое»).К концу приступа появляются жужжащие, влажные незвучные хрипы.При обследовании больного вне приступа аускультативные симптомы могут отсутствовать.Лабораторные исследования: в анализах крови характерных изменений нет. Часто выявляется эозинофилия, однако ее нельзя считать патогномоничным симптомом.Исследование мокроты: при обострении определяются эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена.При обострениях БА имеет значение исследование кислотно-основного состояния и газового состава крови - возникновение гипокапнии, увеличение парциального давления углекислого газа (рСО2).Для специфической диагностики применяется радиоиммунносорбентный тест, оценивающий уровень IgE - антител в сыворотке крови.Рентгенологическая картина неспецифична.Во время обострений выявляются признаки эмфизематозного вздутия легочной ткани, куполы диафрагмы уплощены, ребра расположены горизонтально. При затянувшемся приступе могут развиться ателектазы и эозинофильные инфильтраты.Во время ремиссий рентгенологические изменения чаще всего не определяются.На ЭКГ определяются признаки развития компенсированного легочного сердца.Аллергическая природа заболевания подтверждается кожными тестами, которые позволяют определить спектр сенсибилизации, выявить факторы риска и триггеры, на основании чего в дальнейшем рекомендуются профилактические мероприятия и специфическая аллерговакцинация.Однако следует учитывать, что у ряда больных кожные тесты могут быть ложнонегативными или ложнопозитивными.ФВД позволяет объективно оценить степень и характер бронхообструкции, гиперреактивность дыхательных путей и тем самым облегчает постановку диагноза. Основные изучаемые параметры: ФЖЕЛ, ОФВ1, индекс Тиффно. Они измеряются спирометрически или пневмотахометрически.При помощи спирометрии оценивают степень обструкции, ее обратимость и вариабельность, а также тяжесть течения заболевания.Функция легких считается нормальной при отношении ОФВ1 к ФЖЕЛ, равной более 80-90%.Любые значения ниже предполагают бронхиальную обструкцию.Ингаляция бронхолитика при БА вызывает увеличение ОФВ1 более 12%. С помощью этих же методов подбирается наиболее эффективный для данного больного бронхолитик.При пневмотахометрии (ПТМ) степень обструкции бронхов оценивают по форме кривой «поток-объем» и снижению скоростных показателей потока выдыхаемого воздуха.Во время приступа отмечается генерализованная обструкция, затруднение движения воздуха при спокойном и форсированном дыхании.После приступа сначала наступает клиническое улучшение, затем восстановление функциональных показателей.В межприступный период изменение ФВД определяется у 62% больных БА. Изменения связаны с обструкцией периферических бронхов, приводящей к уменьшению максимальных объемных скоростей (МОС) потока форсированного выдоха при 25%, 50% и 75%, 25-50% и 75-85% ФЖЕЛ (мл/с) и во 2-й половине кривой «поток-объем»: МОС50,МОС75, МОС25-50, МОС75-85.Снижение скоростей потока, как на кривой «поток-объем», так и на спирограмме, и не только в конце форсированного выдоха, но и в его начале, указывает на генерализованный характер обструкции.У пациентов с симптомами, характерными для бронхиальной астмы, но с нормальными показателями функции легких, исследование ФВД в межприступный период должны быть проведены пробы на выявление гиперреактивности.Применяют тесты с метахолином, гистамином, физическими нагрузками. При БА регистрируется не менее 20% падение показателя ОФВ1, измеряемым до и между возрастающими концентрациями ингалируемого агента.Данные бронхоскопии при БА неспецифичны и сопровождают многие заболевания легких.Бронхоскопия проводится только в случаях трудной дифференциальной диагностики (инородное тело, пороки развития, онкология).Все препараты для медикаментозного лечения подразделяются на 2 вида: для базисного лечения и купирования обострения. Принципы подбора терапии:1) степень тяжести БА у данного пациента;2) доступность противоастматических препаратов;3) особенности системы здравоохранения (в настоящее время ряд препаратов входит в бесплатный перечень для больных БА и инвалидов);4) семейные и социальные обстоятельства.Целью ступенчатого подхода является достижение контроля над астмой с применением наименьшего количества препаратов. Если течение астмы хорошо контролируется в течение 3 мес, то количество и частота приема терапии уменьшаются («ступень вниз»). Если течение астмы ухудшается, то количество и частота приема лекарств, соответственно, увеличиваются («ступень вверх»).«Ступень вниз». Снижение дозы базовой терапии проводится в том случае, если состояние больного остается стабильным не менее 3 мес (что контролируется ведением дневника, данными пикфлуометрии и обследованием врача). Уменьшение терапии проводится «ступенчато», понижая на 25-50% предыдущую дозу препарата или отменяя дополнительные препараты.При комбинированной терапии ингаляционными глюкокортикостероидами (ИГКС) и системными глюкокортикоидами (ГК) сначала снижают и отменяют системные гормональные препараты, не изменяя доз ИГКС.При снижении дозы препаратов необходимо контролировать симптомы БА, клинические проявления и показатели функции внешнего дыхания. ИГКС увеличивают апоптоз и снижают количество эозинофилов путем ингибирования интерлейкина-5 (IL-5). Таким образом, ИГКС приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов, улучшают функцию β-адренорецепторов как путем синтеза новых, так и, повышая их чувствительность, стимулируют эпителиальные клетки.ИГКС-Беклометазона дипропионат(торговое название-бекотид,бекломет-доза низкая-200-500мкг;средняя-500-1000;высокая-1000мкг).Будесонид(пульмикорт турбухалер;Бенакорт-низкая-200-400;средняя-400-800;высокая-800мкг).Флутиказона пропионат(Фликсотид)-высока-500мкг).Назначаем 2 раза в день-стандартная доза 800мкг беклометазона). Врач должен обучить правильной технике, рекомендовать для использования небулайзеры и спейсеры. Основное преимущество последних - в бронхи попадает гораздо больше лекарства, меньшее количество оседает в ротовой полости, горле, языке, что снижает риск получить осиплость голоса, грибковые осложнения и кашель от удара струи аэрозоля. Пациентам рекомендуется полоскание рта водой после ингаляции для предупреждения развития грибковой инфекции. Начиная со 2-й ступени при недостаточности контроля астмы только ИГКС к ним необходимо добавлять β2-агонисты длительного действия.β 2-агонисты длительного действия рассматриваются как альтернатива увеличению доз ингаляционных ГК у больных, плохо отвечающих на противовоспалительную терапию.Назначение β2-агонистов должно предшествовать очередному повышению доз ИГКС. С другой стороны, назначение этих лекарственных средств в качестве монотерапии не должно практиковаться, так как они не обладают выраженным противовоспалительным действием.Наиболее частое применение находят 2 препарата - сальметерол и формотерол.Сальметерол характеризуется медленным началом действия. Бронхорасширяющий эффект наступает через 10-20 мин после ингаляции и сохраняется 12 ч. Липофильность сальметерола многократно превышает сальбутамол. Препарат уменьшает проницаемость легочных капилляров, стабилизирует мембраны тучных клеток, уменьшает местную и системную концентрацию гистамина. У большинства больных контроль над БА достигается назначением сальметерола по 50 мкг 2 раза в сутки. Формотерол по клиническим свойствам не уступает сальметеролу. Поддерживающая доза составляет 12-24 мкг, входит в состав форадила. Комбинированные препараты для ингаляционного введения, содержащие в своем составе ГКС и β2-агонисты длительного действия, появились несколько лет назад К комбинированным препаратам относятся серетид мультидиск и симбикорт турбухалер.В состав серетида входит сальметерола ксинофоати флютиказона пропионат. Составными компонентами симбикорта являются будесонид и формотерола фумарат, что дает возможность гибкого дозирования (1-4 ингаляций в сутки) в зависимости от состояния больного.На фоне применения β2-агонистов длительного действия должен быть продолжен прием препаратов с коротким действием для купирования симптомов.Наиболее эффективны для облегчения симптомов β2-агонисты с быстрым началом действия. Они являются наиболее эффективными бронходилататорами и препаратами выбора для купирования острых симптомов астмы. Препараты выпускаются в виде:- аэрозоля (беротек, сальбутамол и др.);- таблеток (сальтос, действующих около 12 ч);- порошка - сальбен (сальбутамол в ингаляторе циклохалер). Целесообразно проведение пробы при исследовании ФВД на эффективность ряда β2-агонистами быстрого действия.
|
|
|
|
|
|
|
|
|
|
|
|
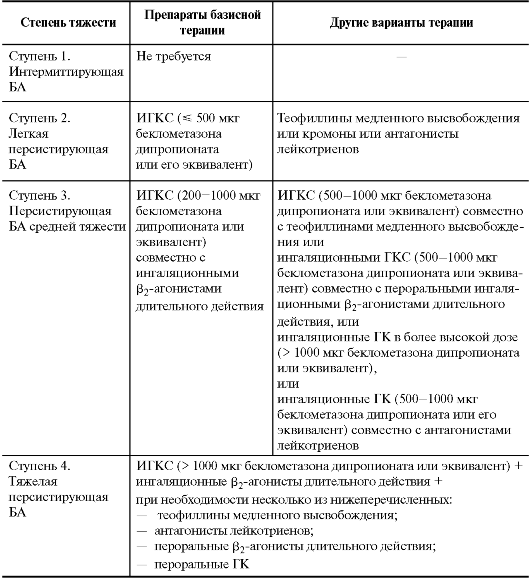
Из бронхолитиков пролонгированного действия нашли применение теофиллин и тербуталин. Эти препараты достаточно эффективны для купирования симптомов БА в ночные часы.Системные стероиды при БА обычно применяют при обострении заболевания перорально или внутривенно (значительно реже), высокими дозами. Механизмы действия такие же, как у ИГКС. Однако системные ГК могут достигать других клеток-мишеней и формировать при длительном приеме системные осложнения.Назначение системных ГК для длительного контроля при персистирующей БА сразу определяет больного как тяжелого и требует назначения высоких доз ИГКС и ингаляционных β2-агонистов длительного действия.Недопустим контроль БА только системными ГК!Ведение больного на монотерапии системными стероидами является грубой врачебной ошибкой, так как требует более высоких доз глюкокортикостероидов и приводит к развитию тяжелых осложнений.Осложнения, возникающие при длительном приеме ГК:- остеопороз;-АГ;- сахарный диабет;- подавлениеЛучше назначать такие ГКС, как преднизолон, метилпреднизолон.Они обладают минимальным минералокортикоидным эффектом, относительно коротким периодом полувыведения и нерезко выраженным действием на поперечнополосатую мускулатуру. Если возможно, их следует назначать через день.Триамцинолон противопоказан беременным и детям, поражает ЖКТ, ведет к развитию мышечной дистрофии. гипоталамо-гипофизарно-надпочечниковой системы;- катаракта;- глаукома;- ожирение и др.Одним из триггеров в развитии и обострении БА является инфекционный компонент. Как правило, это БА в сочетании с бронхитом или пневмонией. При назначении антибактериальной терапии следует повторно уточнить аллергологический анамнез.Чаще всего аллергические реакции развиваются на пенициллины и сульфаниламиды. При аллергии на пенициллины существует риск развития побочных реакций на использование любых β-лактамных антибиотиков (цефалоспорины, карбапенемы), тогда может быть показан доксициклин, макролиды.Недокромил или кромогликат натрия могут быть использованы в качестве дополнения к ИГКС или как их альтернатива у больных, которые не могут или не хотят применять стероиды. Хотя недокромил более эффективен, чем плацебо, степень его эффективности не позволяет рекомендовать его в качестве препарата 1-го ряда при лечении БА. Препараты этого ряда тормозят высвобождение медиаторов аллергии, предотвращают бронхоконстрикцию. Назначаются препараты длительно - не менее 2 мес по 2 ингаляции 2 раза в день.Из других препаратов медикаментозного лечения БА нашли применение антилейкотриеновые препараты в связи с доказанной ролью лейкотриенов в формировании наиболее важных патогенетических звеньев БА. Это 2 группы препаратов:1) ингибиторы синтеза (зелитон);2) блокаторы рецепторов к лейкотриенам (зафирлукаст,монтелукаст).Немедикаментозное лечение:- респираторная терапия (тренировка дыхания, контроль дыхания, интервальная гипоксическая тренировка);- массаж, вибромассаж;- лечебная физкультура;- спелеотерапия и горноклиматическое лечение;- физиотерапия;- иглоукалывание;- фитотерапия;- психотерапия;- санаторно-курортное лечение. Ступенчатый подход к долговременному контролю над бронхиальной астмой-(см.таблицу). Существуют следующие ориентировочные сроки нетрудоспособности при БА в зависимости от тяжести: БА легкой степени - 12-18 дней,средней степени - 30-60 дней, тяжелой степени - 85-90 дней, медико-санитарная экспертиза (МСЭ).ДиспансеризацияЧастота наблюдений - не реже 3 раз в год. Выполняются следующие исследования:- общеклинический анализ крови, анализ мокроты - 3 раза в год;- спирография, ПТМ - 2 раза в год;- общеклинический анализ мочи - 2 раза в год;- рентгенография органов грудной клетки (флюорография) - 1 раз в год;- ЭКГ - 1 раз в год;- кожные пробы с аллергенами - по показаниям. Выполняются осмотры врачами-специалистами:- пульмонологом - 3 раза в год;- отоларингологом, стоматологом - 2 раза в год;- фтизиатром - по показаниям.
Дата добавления: 2018-08-06; просмотров: 1992; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
