УСКЛАДНЕННЯ ЖОВЧОКАМЯНОЇ ХВОРОБИ
У результаті тривалого тиску каменем на слизову оболонку міхура в ній можуть виникнути виразки і пролежні, утворитися дівертікулоподобние випинання, внутрішні та зовнішні жовчні свищі, перфоративні отвори з розвитком подпеченочного або поддіафрагмального абсцесів, жовчного перитоніту. Тривала закупорка протоки міхура може призводити до розвитку водянки жовчного міхура або його емпієми. При обтурації каменем вихідного відділу загальної жовчної протоки настає механічна (підпечінкова) жовтяниця. Тривале знаходження каменя в жовчних протоках і приєднання інфекції ведуть до розвитку холангіту та гострого біліарного панкреатиту.
Гострий калькульозний холецистит
Класифікація
1. Гострий простий холецистит.
2. Гострий деструктивний неускладнений із місцевим невідмежованим перитонітом.
3. Гострий деструктивний ускладнений холецистит:
а) жовчним перитонітом (без видимої перфорації);
б) перфоративним жовчним перитонітом;
в) паравезикальним інфільтратом;
г) паравезикальним абсцесом;
д) механічною жовтяницею;
е) септичним холангітом;
є) гострим панкреатитом.
Оперативне лікування показане хворим на гострий простий калькульозний холецистит, гострий деструктивний холецистит і деструктивний ускладнений холецистит.
Операції виконуються традиційним способом, так і лапароскопічно. Виконують холецистектомію (звичайну чи розширену холедохотомією в асоціації з різними варіантами дренування зовнішніх жовчних шляхів) -радикальну операцію.
|
|
|
Хронічний калькульозний холецистит
Класифікація
1. Неускладнений хронічний калькульозний холецистит.
2. Ускладнений:
а) водянкою жовчного міхура;
б) хронічною емпіємою жовчного міхура;
в) рубцевим стенозом вивідної протоки жовчного міхура - стенозуючим цисцититом;
г) міхурово-протоковою (білібіліарною) норицею; міхурово-кишковою (біліодигестивною) норицею;
е) раком жовчного міхура.
Неускладнений проявляється двома формами:
- диспептнчною
- больовим синдромом
Диспептична форма.
- відчуття важкості, повноти в епігастральній ділянці,
- зригування повітрям,
- непереносимість жирної, смаженої їжі,
- запори, що часом змінюються проносами, метеоризм.
- помірно обкладений білим нальотом язик, помірний біль при глибокій пальпації в правому підребер'ї»
Больова форма.
- повторні напади печінкової (жовчної) коліки ввечері або серед ночі, після ситної жирної вечері, раптово, продовжується 2-6 год, припиняється самовільно або після приймання чи ін'єкції спазмолітика.
- помірний стискальний біль в епігастральній ділянці, під правою реберною дугою,
- в правому підребер'ї збільшений, напружений, гладкий, дещо болючий жовчний міхур на фоні незначної резистентності черевних м'язів.
Водянка (емпієма) жовчного міхура. (?обтурація вивідної протоки)
|
|
|
· міхур збільшується в розмірах, стінка розтягується, стоншується, слизова і м'язова оболонки гіпотрофуються, склерозуються.
· відчуття стороннього тіла в правому підребер'ї
· гладке, овальне, еластичне, напружене, неболюче пухлиноподібне утворення на фоні м'якої черевної стінки.
· Якщо блокада жовчного міхура відразу ж супроводжується активізацією Інфекції, то розвивається гострий обтураш'йний холецистит
Стенозуючий цисцитит ( ?через в-міхурову гіпертензію)
· нападами печінкової коліки на фоні постійного тупого болю в правому підребер'ї, диспептичного синдрому
Рак жовчного міхура. метаплазія епітелію слизової оболонки, малігнізація і виникнення раку жовчного міхура (?тривала травма силової)
Внутрішньопечінковнй літіаз - наявність конкрементів у сегментарних печінкових протоках.
Клінічно абортивні печінковими коліками, спалахами холангіту і механічної жовтяниці, або з розвитком холангітичного біліарного цирозу печінки.
ХоледохолІтіаз - наявність конкрементів у загальній жовчній протоці.
|
|
|
тріадахоледохолітіазу Вілляра: печінкова коліка, гарячка, жовтяниця.
Біліодегестивні нориці — патологічні сполучення між жовчними шляхами і сусідніми відділами шлунково-кишкового тракту
Верифікація
а) аерохолії (повітря в позапечінкових жовчних шляхах) за допомогою оглядової рентгенографії чи УЗД;
б) контрастування жовчних шляхів при контрастному рентгенологічному дослідженні шлунково-кишкового тракту.
Д.Д усіма хронічними захворюваннями органів черевної порожнини (виразкова хвороба шлунка і дванадцятипалої кишки, хронічний панкреатит, ентероколіт, хронічний апендицит). ІХС. сечокам'яною хворобою, хронічним гепатитом, некалькульозними захворюваннями жовчного.
Лікування:
Операції можна виконувати традиційним способом або ендоскопічно. Знеболювання -ендотрахеальний наркоз. Доступ верхню серединну лапаротомію
типові способи холецистектомії:
а) "від шийки" (ретроградний) — спочатку виконують мобілізацію міхурової протоки і перев'язують основний стовбур міхурової артерії, а потім субсерозно видаляють жовчний міхур
б) "від дна" (антеградний) - жовчний міхур видаляють субсерозно від дна з поетапною послідовною перев'язкою гілок міхурової артерії
|
|
|
При ускладненомухронічному калькульозному холециститі (жовтяниця, панкреатит, холангіт в анамнезі, холедохолі-тіаз). При наявності ознак холангіту, можливої тимчасової жовчної гіпертензіїв ранній післяопераційний період загальну жовчну протоку дренують через куксу міхурової протоки за Д.Л, Піковським (зовнішній дренаж).
При холедохолітіазівиконують холедохолітотомію - розріз стінки холедоха. видалення жовчних конкрементів, санація холедоха.
Завершення холедохолітотомії:
а) глухий шов холедоха з (або без) дренуванням через куксу міхурової протоки - при відсутності (або незначному) холангіту і нормальному пасажі жовчі через дуоденальний сосочок
б) холедохостомія (зовнішній дренаж холедоха) через холедохотомічний отвір за Кером. Вишневським. Доліотті - при вираженому холангіті й нормальному (відновленому) пасажі жовчі через дуоденальний сосочок
в) глухий шов холедоха з дренуванням за Д.Л. Піковським або холедохостомією в поєднанні з інструментальною ендоскопічною папілотоміею в перші дні після операції - при заклиненому в дуоденальному сосочку конкременті, відсутності холангіту і незначному розширенні холедоха;
г) глухий шов холедоха з (або без) дренуванням за Д.Л. Піковським у поєднанні з трансдуоденальною папілосфінктеропластикою - при стенозую-чому папіліті. відсутності (або помірно вираженому) холангіту, розширенні холедоха до 2 см;
д) супралуоденальна холедоходуоденостомія - при неусуненій причині порушення пасажу жовчі через дуоденальний сосочок (заклинений конкремент, рубцевий стеноз, індуративнии панкреатит тощо), розширенні холедоха більше як до 2 см
зовнішні методи дренування:
- Холстеда (Halsted) -Піковського - тонка трубка вводиться через куксу міхурової протоки у напрямку до ДПК.
- Вишневського - трубка вводиться через розріз холедоха в загальну печінкову протоку.
- Доліотті (Dogliotty) - трубка вводиться через розріз холедоха в напрямі до ДПК.
- Кера (Kehr) - через розріз холедоха вводиться Т-подібна трубка, яка розвантажує як загальну печінкову, так і загальну жовчну протоки.
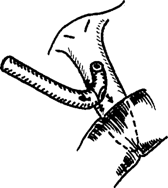
Мал. 2.139.Т-подiбне дренування за Кером.

Мал. 2.140.Дренаж за А.В.Вишневським.

Мал. 2.141.Дренаж за Холстедом.

Мал. 2.142.Дренаж через куксу мiхурової протоки за Пiковським
ТУБЕРКУЛЬОЗНИЙ ПЕРИТОНІТ
Патогенез: ураження очеревини вторинне, проникнення мікобактерій в черевну порожнину гематогенним, лімфогенним і контактним шляхом (через кишкову стінку, нирок, статевих органів).
Форми туберкульозного П.:
1) ексудативну, при якій спостерігається скупчення серозного випоту;
2) суху, тобто слипчивую, адгезивних;
3) виразково-гнійну, при якій має місце утворення узлоподобных пухлинних утворень з гнійно-сирнистими вогнищами розпаду.
Клініка:
· загальні явища туберкульозної інтоксикації - слабкість, схуднення, субфебрильна температура.
· болі в животі нерізкого характеру.
· Блювота при загостренні запального процесу.
· симптоми часткової спайкової кишкової непрохідності
· асцит або безліч дрібних пухлиноподібних утворень.
· Діагноз: виявлення первинного вогнища туберкульозу, цитологічне і бактеріологічне дослідження ексудату (лімфоцитоз, мікобактерії туберкульозу).
Лікуванняконсервативне: великі дози антибіотиків (стрептоміцин), хіміотерапевтичних препаратів (ПАСК, фтивазид), вводяться внутрішньом'язово або за допомогою пункції в черевну порожнину. Ефективні лапаротомія з ультрафіолетовим опроміненням очеревини і накладення пневмоперитонеуму киснем. Найкращий ефект оперативного лікування спостерігається при ексудативно формі туберкульозного П. При адгезивної формі показанням до операції служить розвиток кишкової непрохідності.
БІЛЕТ 30
- ЗАЩЕМЛЕНІ ГРИЖІ. -такий стан, при якому в грижовому мішку органи, які випали, стискаються з наступним порушенням функції, кровопостачання, іннервації.
Форми за патогенезом:
- Еластичне(?раптове підвищення внутрішньочеревного тиску- грижові ворота надмірно розтягуються-зменшення внутрішньочеревного тиску - скорочуються і стискають органи)
- калове (у хворих похилого віку, умовою його утворення є накопичення в кишковій петлі значної кількості рідкого чи твердого калу: за типом странгуляційної непрохідності без різкого стискання, або калове защемлення за типом флексійної непрохідності від перегину відповідної частини кишкової петлі)
- змішане. (Якщо калове защемлення своєчасно не ліквідовано, воно може закінчуватись еластичним.)
За формою
- ретроградне (коли йому піддається не та частина петлі, яка лежить в грижовому мішку, а відділ, розташований у черевній порожнині, петлі тонкої кишки розміщуються у формі букви W)
- пристінкове. (в вузьке защемлювальне кільце потрапляє і стискається не вся стінка кишки, а тільки невелика частина)
Клініка:
· раптовим болем у ділянці грижі
· рефлекторне блювання
· картина кишкової непрохідності.
· значне збільшення грижового випинання,
· стабільність розмірів його при зміні положення тіла.
· Кашльовий поштовх від'ємний,
· При перкусії у разі защемлення порожнистого органа визначаються тимпаніт і
· Аускультативно шуми від переміщення рідини.
· живіт м'який, болючий в ділянці грижових воріт грижі
Лікування: ОПЕРАТИВНЕ
Вправлення ТІЛЬКИ!! у вкрай тяжкому стані через супровідні захворювання, якщо з моменту защемлення пройшло не більше 2 год.
Перед вправленням:
1. Підшкірно ввести І мл 0.1 % розчину атропіну.
2. Спорожнити сечовий міхур.
3. Зондом промити шлунок.
4. Поставити очисну клізму.
5. Зробити теплу ванну.
Якщо після цього грижа не вправилась---покласти горизонтально з дещо опущеною головою--- зробити кілька глибоких вдихів і обережним натисканням поблизу грижових воріт спробувати проштовхнути вміст у черевну порожнину. Якщо не допомогло---операція!! Якшо ліквідувалось консервативно—спостереження 2 доби.
(((Якшо настало самовільне вправлення грижі оперувати негайно)))
Передопераційна підготовка: введення серцевих препаратів, розчинів Рінгер-Локка. глюкози, вітамінів, плазми, рефортану. альбуміну.
Операція: швидке відкриття грижового мішка і фіксація защемленого органа , звільнення защемленого органа (розсіченням защемлювального кільця
Ознаками життєздатності:
· відновлення звичайного рожевого кольору серозної оболонки, перистальтики кишки та пульсації судин, які втягнутів странгуляцію брижі.
· В сумнівних випадках в брижу кишки вводять 100-150 мл 0.25 % розчину новокаїну і зігрівають защемлену ділянку впродовж 10-15 хв серветками, змоченими теплим фізіологічним розчином. Якщо після цього відсутня хоч одна з вищеназваних ознак, петлю кишки визначають нежиттєздатноюі виконують її резекцію.
Післяопераційний період застосування знеболювальних препаратів, гемодинамічних середників, серцевих препаратів, дихальних аналептиків. дезінтоксикаційну терапію (сольові розчини, розчини глюкози, суха, нативна плазма), парентеральне харчування, антибактеріальну терапію.
- КАЛЬОЗНА І ПЕНЕТРУЮЧА ВИРАЗКИ.
виникає в результаті прогресування деструктивних процесів у стінці шлунка або ДПК. супроводжується утворенням спайкового процесу, а дном виразки є паренхіматозний орган.
стадії перебігу хвороби:
· внутрішньостінкову пенетрацію виразки,
· стадію фіброзних зрошень,
· завершення пенетрації в сусідній орган.
Виразка шлунка пенетрує в малий сальник, підшлункову залозу, печінку, поперечно-ободову кишку, а виразка ДПК - в голівку підшлункової залози, гепатодуоденальну зв'язку, жовчний міхур, жовчні протоки з утворенням нориці.
Клініка:
· стійким, тривалим, постійним больовим синдромом: іррадіацією болю в поперекову ділянку;
· нашаровується клініка захворювань органів, в які пенетрує виразка інколи спостерігають загальний симптом втрати маси тіла; властива субфебрильна температура.
Д:
1. Загальний аналіз крові.
2. Загальний аналіз сечі.
3. Діастаза сечі, амілаза крові.
4. Біохімічний аналіз крові (цукор, білірубін, білок, сечовина, креатинін. електроліти, трансамінази. лужна фосфатаза).
5. Контрастна рентгеноскопія (-графія) шлунка. Визначається глибока ніша, в ній розрізняють три шари: нижній - барій; середній - рідина; верхній - повітря
6. ЕзофагогастродуодепоскопІя. Визначаються глибока виразка, виражена запальна реакцій тканин навколо виразки, ригідність стінки та деформація органа.
7. Біопсія з країв виразки для морфологічного дослідження.
Лікування: оперативне
Дата добавления: 2018-04-04; просмотров: 1278; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
