Интенсивная терапия и анестезия при массивной кровопотере.
Массивное кровотечение: > 100% за 24 ч• > 50% за 3 ч• > 150 ml/min в течение 20 мин.• > 1.5 ml/kg/min в теч 20 мин.• > 6 ЕД эритромассы в теч 24 ч
ОМК- совокупность шока, острой коагулопатии и синдрома массивных трансфузий, что приводит к формированию полиорганной недостаточности у пациента, находящегося в критическом состоянии.
Причины ОМК: акушерско-гинекологической патологии, кровотечений из ЖКТ, периоперационных кровотечений, разрывов аневризмы, эрозивных кровотечений,ЧМТ,политравма...
Механизмы компенсации ОМК гемодинамические (сокращение венозной емкости, тахикардия и централизацию кровообращения) и волемические(резорбция жидкости из интерстиция в капилляры и активация РААС).
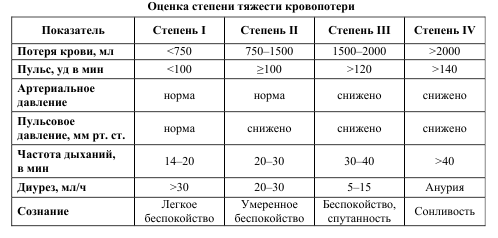
Диагностика
Группа крови и резус-принадлежность, гемоглобин, эритроциты,тромбоциты, фибриноген, МНО, АЧТВ, КЩС, лактат (недостаток кислорода, гипоперфузии тканей и тяжесть шока, специфичность метода снижается на фоне употребления алкоголя), электролиты (Na,K,Cl,Ca), тромбоэластограмма.
УЗИ и/или КТ для выявления свободной жидкости при подозрении на травму туловища
Пациентам со массивным внутригрудным, внутрибрюшным или забрюшинным кровотечениями и шоком рекомендуется срочное хирургическое вмешательство
ЭКГ,ЭХО-кг
Оценить степень кровопотери
В балльной шкале TASH (Trauma Associated Severe Hemorrhage): САД, гемоглобин, наличие внутрибрюшной жидкости, сложный перелом трубчатых костей и/или таза, ЧСС, избыток оснований (ВЕ) и пол пациента, что позволяет прогнозировать вероятность массивного переливания крови
|
|
|
Лечение острой массивной кровопотери
Нормовентиляция у пациентов с травмой и ОМК - обеспечение адекватной вентиляции и оксигенации,проходимости ДП. Интубация является обязательной: обструкция дыхательных путей, измененное сознание (оценка по Глазго ≤8 баллов), геморрагический шок, гиповентиляция или гипоксия.Анестезия с быстрой последовательной индукцией.Показатель артериального PaCO2 35-40 мм рт.ст.
Раннее применение малого объема вдоха (6-7 мл / кг м тела) и умеренным ПДКВ (до 5 мбар), особенно у пациентов с травматическим кровотечением, из-за опасности развития ОРДС
Венозный доступ - катетеризация2-3 периферических вен катетерами D=14-16-18G. При невозможности обеспечить периферический доступ и при наличии показаний -обеспечение центрального венозного доступа. Инфузия поддавлением.
Инфузионная терапия с использованием сбалансированных кристаллоидных растворов.
Избегать чрезмерного использования 0,9% NaCl.
У пациентов с тяжелым ЧМТ избегать применения гипотонических р-ров- Рингера лактат, Глю5% из-за их гипоосмолярности и гипотоничности.
|
|
|
Ограничение использования коллоидов из-за неблагоприятного воздействия на гемостаз и сохранить показания для инфузии коллоидов как вероятных препаратов для начальной реанимации.
Транексамовая кислота у пациентов с травматическим кровотечением в течение первых 3ч с момента получения травмы.
Пациентам с массивным кровотечением, получавшим пероральные ингибиторы фактора Xa (ривароксабан,апиксабан,эдоксабан,дабигатран.этиксилат), вводится транексам - 15 мг/кг в/в и высоких доз концентрата протромбинового комплекса (25-50 ед/кг)
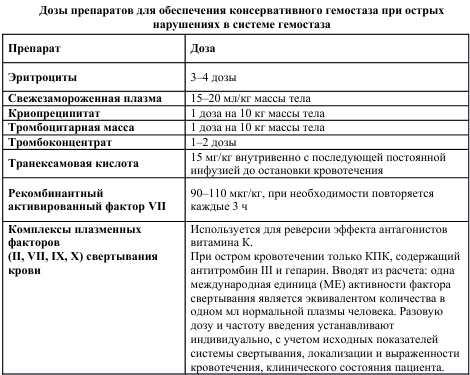
Трансфузия эритромассы и 4-х доз СЗП.
Трансфузионная терапия = эритромассы : СЗП : тромбоконцентрата=1:1:1
3. Если активное кровотечение продолжается, показана повторная трансфузия 4-х доз одногруппной эрмассы/взвеси и 4-х доз одногруппной СЗП, тромбоконцентрата. Трансфузия тромбоцитов для поддержания их уровня выше 50×109/л и при вероятности продолжающегося кровотечения, связанного с тромбоцитопенией и, если зарегистрирована дисфункция тромбоцитов.
У пациентов с продолжающимся кровотечением и/или ЧМТ рекомендуется поддерживать уровень тромбоцитов выше 100×109/л.
Стартовая дозировка тромбоцитов - 4–8 единиц или один пакет, если он получен методом афереза.
|
|
|
4. Криопреципитат-при сопровождении кровотечения тромбоэластометрическими признаками функционального дефицита фибриногена или плазменным уровнем фибриногена менее 1,5–2,0 г/л. Стартовая дозировка криопреципитата - 50 мг/кг - 15–20 дозам препарата. Необходимость повторных доз регулируется тромбоэластометрическим контролем и лабораторной оценкой уровня фибриногена.
5. На фоне трансфузионной терапии необходим динамический лабораторный контроль пациента (общий анализ крови,тромбоциты, фибриноген, газы крови,КЩС, лактат.электролиты).
6. Дальнейший объем и состав инфузионно-трансфузионной терапии определяется индивидуально для каждого пациента в зависимости от объема кровопотери, реакции на проводимую терапию и динамики лабораторных показателей.Привлечение специалиста по гемотрансфузиологии.
7. Необходим мониторинг и коррекция плазменного уровня кальция. Уровень плазменного Ca++ <0,9 ммоль/л ассоциирован с повышением уровня летальности. Гипокальциемия развивается в результате использования цитрата в качестве антикоагулянта в продуктах крови. Цитрат проявляет антикоагулянтное действие, связывая ионизированный кальций. Гипокальциемия больше всего распространена на фоне переливания СЗП и тромбоцитарной массы. Цитрат подвергается быстрому печеночному метаболизму, и гипокальциемия, характерное транзиторное явление во время стандартных процедур переливания крови. Метаболизм цитрата может значительно ослабевать вследствие гипоперфузии, гипотермии и у пациентов с печеночной недостаточностью
|
|
|
8. Согревание в случае гипотермии для достижения и поддержания нормотермии
Гипотермия, <35°C, связана с ацидозом, гипотензией и коагулопатией,изменение функции тромбоцитов, ослабление функции факторов коагуляции, угнетение ферментов и фибринолиз. Для профилактики гипотермии и риска коагулопатии, вызванной гипотермией, следует повышать окружающую температуру, обеспечивать воздушный обогрев, проводить терапию теплыми жидкостями и, в крайних случаях, применять аппараты для искусственного согревания пациентов
9.Коррекция артериальной гипотонии и шока – инфузия
· Вазопрессоры(поддержания целевого АД) : Норадреналин 0,1-0,3 мкг/кг/мин Допамин 1–4 мкг/кг/ мин; 4–20 мкг/кг/мин
Адреналин 1–20 мкг/мин ;Фенилэфрин 20–200 мкг/мин; Вазопрессин 0,01–0,03 ЕД/мин
· Инотропные(при наличии дисфункции миокарда): Добутамин 2–20 мкг/кг/мин
10. Целевыми конечными точками трансфузионной терапии:• Нb=70-90 г/л (Уменьшение концентрации гемоглобина может вызывать гипоксию ткани).
• тромбоциты>50-100 тыс./мл, • МНО<1,5,• фибриноген>1 г/л, • Са2+ >1ммоль/л, • рН=7,35-7,45, •ВЕ=±2,• нормализация уровня лактата,• температура тела >36°С,• диурез >40мл/час,• ЦВД=0-5ммрт.ст.
Хирургическое вмешательство по принципам контроля повреждений («damage control») должно осуществляться у пациентов с тяжелым геморрагическим шоком с признаками продолжающегося кровотечения и коагулопатии.
Первичная окончательная хирургическая остановка кровотечения рекомендуется у гемодинамически стабильных пациентов и в отсутствие любого из вышеперечисленных факторов.
Пациентам с повреждением тазового кольца и геморрагическим шоком следует произвести немедленное «замыкание» и стабилизацию тазового кольца.
Пациентам с сохраняющейся гемодинамической нестабильностью, несмотря на адекватную стабилизацию тазового кольца, рекомендуется применить раннюю предбрюшинную тампонаду, ангиографическую эмболизацию и/или хирургическую остановку кровотечения.
Использование местных гемостатических средств в
сочетании с хирургическими мерами или тампонадой
для остановки венозного или умеренного артериального кровотечения, связанного с травмой паренхимы .
- Применение rFVIIa только, если терапия первой линии в сочетании с хирургическими методами и использованием трансфузии продуктов крови (эритроцитов, тромбоцитов, СЗП и криопреципитата/фибриногена, вызывающих увеличение уровней гематокрита выше 24%, тромбоцитов выше 50×109/л и фибриногена выше 1,5–2,0 г/л), а также применение антифибринолитиков и коррекция тяжелого ацидоза, тяжелой гипотермии и гипокальциемии неэффективны для остановки кровотечении.
-После остановки кровотечения следует использовать механическую профилактику тромбообразования посредством прерывистой пневматической компрессии (ПМК) и/или использования компрессионного трикотажа нижних конечностей.
-Фармакологическая профилактика тромбообразования начинает использоваться в пределах 24 часов после достижения окончательного гемостаза.
Противопоказания к фармакологической профилактике тромбообразования: тяжелая тромбоцитопения (число тромбоцитов <50×109/л), коагулопатия, наличие продолжающегося кровотечения, неконтролируемой АГ (АД>230/120 мм рт.ст.), спинномозговая пункция/спинальная анестезия, планируемые в течение ближайших 12 часов или выполненные за последние 4 часа (24 часа при травме), процедуры с высоким риском кровотечения или нового геморрагического инсульта.
Дата добавления: 2020-01-07; просмотров: 181; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
