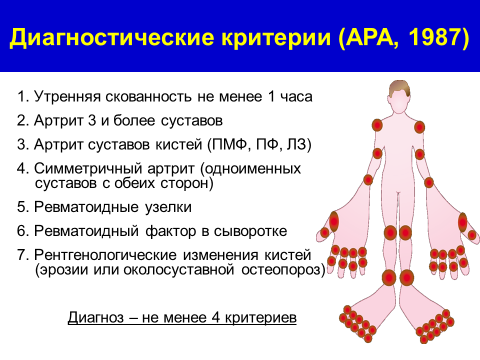
Диагностические критерии ревматоидного артрита.
ОАК – анемия нормохромная умеренная (90 г/л), коррелирует с активностью РА, лейкоцитоз умеренный.ю при длительном течении лейкопения, тромбоцитоз, ↑СОЭ,
↑острофазовых белков – СРБ, сиаловых кислот, фибриногена
Диспротеинемия - ↓альбуминов, ↑альфа и гаммаглобулинов
Наличие РФ
ЦИК
↓ Т-лимфоцитов
Синовиальная жидкость
• мутная,
• низкая вязкость,
• ↑Л за счет нейтрофилов (25-90%),
• ↑ белка (40-60 г/л), ↓глюкозы,
• Содержит рагоциты - расположены в цитоплазме Л, содержат фагоциторованный материал – липиды, белки, РФ, ИК
Ренген-стадии РА
I стадия околосуставной остеопороз
II стадия околосуставной остеопороз + сужение суставной щели(м.б. единичные эрозии)
III стадия околосуставной остеопороз + сужение суставной щели +множественные эрозии
IV стадия + костные анкилозы
Функциональная недостаточность суставов (ФНС)
0 - сохранена
I – сохранена профессиональная способность
II – утрачена профессиональная способность
III – невозможность самообслуживания
Основные лабораторные признаки активности РА
- СРБ (количественное определение)
- СОЭ ( 15-20 мм/час – 1 ст. акт.
20-40 мм/час – 2 ст. акт.
>40 мм/час – 3 ст. акт.)
- серомукоид, сиаловые кислоты, фибриноген и др.
Лечение ревматоидногоартрита.
Симптоматические противовоспалительные препараты :
- НПВП
- Глюкокортикостероиды
Модифицирующие течение заболевания препараты (аминохинолиновые, цитостатики, Д-пеницилламин, соли золота)
|
|
|
Препараты контролирующие болезнь
- препараты, способные улучшить функцию и замедлить прогрессирование РА(инфликсимаб)
Основная цель при назначении НПВП – достичь обезболивающего и противовоспалительного эффектов.
Показаниями для обязательного назначения кортикостероидных гормонов внутрь при РА являются: 1) неэффективность другой противовоспалительной терапии при прогрессировании заболевания; 2) наличие системных, особенно висцеральных, проявлений РА; 3) синдром Фелти или синдром Стилла; 4) развитие аллергических осложнений лекарственной терапии; 5) быстро прогрессирующий характер заболевания. Из числа кортикостероидных гормонов для приема внутрь наиболее подходят метилпреднизолон (медрол, урбазон) и преднизолон в суточной дозе 2-30 мг (от 1/2 до 6 таблеток в сут). Доза для каждого больного подбирается индивидуально с учетом цели назначения стероидов в конкретной ситуации.
В типичных случаях оптимальными лечебными дозировками препаратов базисной терапии являются: тауредон - 50 мг/нед, ауранофин - 6 мг/сут; Д-пеницилламин - 450-600 мг/сут; метотрексат - 7,5-15,0 мг/нед.; сульфасалазин - 2 г/сут; делагил - 0,25 г/сут.
|
|
|
36. Подагра. Этиология. Патогенез. Морфология. Клиника. Особенности приступов. Стадии развития. Осложнения. Дифференциальный диагноз.
Подагра - заболевание, обусловленное гиперурикемией, приводящее к отложению в различных тканях кристаллов мочевой кислоты (уратов).
1. Первичная
2. Вторичная - синдром другого заболевания
- пища, богатая пуриновыми основаниями
- злоупотребление алкоголем
- миелопролиферативные заболевания
- лимфопролиферативные заболевания
- гиперпаратиреоз
- злокачественные опухоли
- прием диуретиков
- прием саллициллатов
Механизмы гиперурикемии. Повышение образования мочевой кислоты(гиперпродукция) 10%
при увеличении образования эндогенных пуринов
или избыточном поступлении экзогенных пуринов с пищей
Недостаточное выделение мочевой кислоты (гипоэкскреция) 90%
нарушение выведения уратов почками
Сочетание обоих механизмов (смешанный тип гиперурикемии).

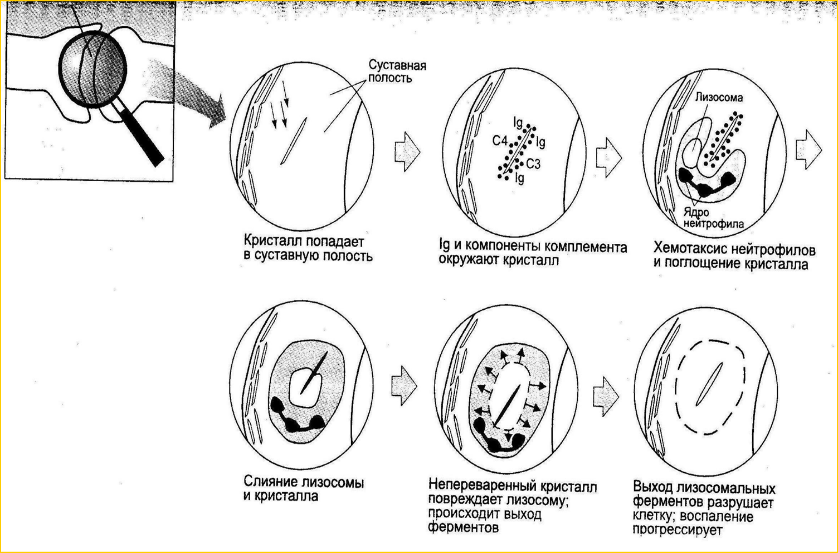
Патоморфология.
Ураты откладываются в:
- Тканях суставов (хрящ, синовиальная мембрана, эпифизы костей, капсуле) Околосуставных тканях (сухожилиях, связках, синовиальных сумках) Почках. Ушной раковине. Коже (мякоть кончиков пальцев, в ладони, подошве) Склере. Хрящах носа. Редко в аорте, миокарде, клапанах сердца, голосовых связках.
|
|
|
Вызывают деструкцию хряща, субхондральной кости, изменения сухожилий, связок, синовиальных сумок, МКБ (уратные камни имеют белый цвет и рентгеннегативны)
Патоморфология тофусов. Большое скопление кристаллов уратов, окруженное гранулематозной тканью. Тофусы со временем кальцифицируются и оссифицируются.
Клиническая картина подагры
В преморбидный период развития подагры и имеется только гиперурикемия, протекающая бессимптомно. В интермитирующем периоде возникает чередование острых приступов артрита с бессимптомными межприступными промежутками. Для хронической подагры характерны тофусы, хронический подагрический артрит, внесуставные проявления подагры.
Начало заболевания имеет 7 вариантов:
- Типичный острый приступ (классический).
- Подострая форма характеризуется незначительной болью и умеренными экссудативными явлениями.
- Ревматоидноподобный вариант с первичным поражением мелких суставов кисти, лучезапястных сустав или моно- олигоартритом при затяжном течении.
- Псевдофлегманозная форма проявляется моноартритом с резко выраженными воспалительными явлениями в области сустава и окружающих тканей с высокой температурой тела, ознобом, лейкоцитозом, увеличением СОЭ. Клиника сходна с флегмоной или острым инфекционным артритом.
- Подагра с летучими болями может дебютировать как мигрирующий полиартрит с быстрым обратным развитием воспалительных явлений, что напоминает инфекционно-аллергический полиартрит.
- Малосимптомная форма (астеническая) бывает при стертой клинике и подостром течении (небольшая боль без припухлости, изредка легкая гиперемия).
- Периартритическая форма с локализацией процесса в сухожилиях и бурсах при интактных суставах.
Первым клиническим проявлением подагры является приступ острого артрита, развивающийся внезапно, среди полного здоровья. Иногда за 1-2 дня могут наблюдаться продромальные явления: общее недомогание, озноб, неприятные ощущения в суставе, диспепсия, бессонница. Провоцирующими факторами острого приступа подагры чаще являются нарушение режима питания (переедание, злоупотребление алкоголем), травмы и микротравмы (длительная ходьба, узкая обувь), психическая и физическая нагрузка, переохлаждение, инфекции (грипп, ангина), изменение погоды, прием диуретиков или других медикаментов, повышающих содержание мочевой кислоты.
|
|
|
Классическая клиническая картина острого подагрического приступа весьма характерна. Внезапно, обычно ночью, появляются резчайшие боли, чаще всего в плюснефаланговом суставе большого пальца стопы, реже – в суставах свода стопы, голеностопном, коленном суставе, очень редко в лучезапястном, локтевом, суставах кисти, позвоночника. Тазобедренные суставы всегда остаются интактными. Пораженный сустав заметно распухает, делается горячим, с яркой гиперемией кожи (темно-красного или синевато-багрового цвета). Эти явления достигают максимума в течение нескольких часов, сопровождаются лихорадкой, ознобом, лейкоцитозом, увеличением СОЭ. Мучительные боли усиливаются при малейшем соприкосновении больного сустава с одеялом, обусловливая полную неподвижность конечности. Через 5-6 дней признаки воспаления постепенно затихают, и в последующие 5-10 дней полностью восстанавливается функция сустава, нормализуются изменения крови. Пациент ощущает себя полностью здоровым.
Впоследствии острые приступы повторяются типичной симптоматикой с полным отсутствием симптомов артрита между атаками. По мере прогрессирования заболевания сокращается межприступные периоды, длительность обострений возрастает. Моноартикулярное поражение, характерное для первых лет болезни, сменяется явлениями мигрирующего полиартрита.
Через 3-5 лет наличия заболевания появляются специфичные для подагры узелки (тофусы), представляющие собой отложения уратов, окруженные соединительной тканью. Они преимущественно локализуются на ушных раковинах, локтях, стопах, пальцах кистей, в области пяточного сухожилия, в сумках локтевых суставов, на разгибательной поверхности предплечий, бедер, голеней, на лбу, в области хрящевой перегородки носа. Узелки имеют различные размеры, безболезненные и часто незаметные для пациента. Иногда тофусы размягчаются, самопроизвольно вскрываются с образованием свищей, через которые выделяется беловатая масса (микроскопически состоящая из кристаллов мочекислого натрия). Свищи редко инфицируются, что связано с бактерицидным действием содержимого. Тофусы являются показателем длительности и тяжести нарушения мочекислого обмена.
Постепенно нарастают стойкие изменения в суставах, явления хронического полиартрита, дефигурация суставов, ограничение подвижности, деформация за счет узелковых отложений, костных разрастаний, подвывихи пальцев, контрактуры, грубый хруст. Анкилозы развиваются крайне редко. Такие больные передвигаются с трудом, трудоспособность их снижена или утрачена.
На фоне хронического подагрического артрита продолжают возникать острые приступы подагры. Наиболее тяжелая разновидность их подагрический статус – непрерывное обострение артрита с хронической воспалительной реакцией окружающих тканей, обусловленной массивной инфильтрацией уратами.
Варианты течения подагры
Дата добавления: 2019-11-25; просмотров: 162; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
