Лечение мерцательной аритмии и трепетания предсердий.
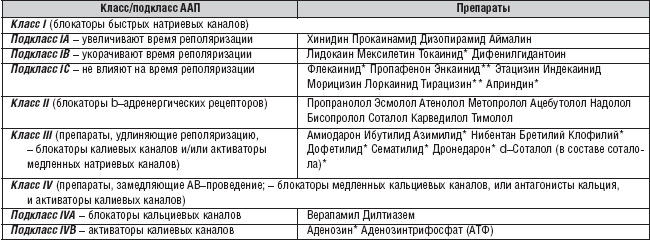
Как и при мерцательной аритмии, для восстановления синусового ритма применяют антиаритмические препараты IA, 1С и III классов, которые назначают внутривенно или внутрь.
Препаратом выбора для медикаментозного контроля частоты желудочкового ритма при трепетании предсердий является верапамил. Менее постоянный эффект обеспечивают ß-адреноблокаторы и дигоксин.
Купирование пароксизмов МА
Если развилась острая СН – немедленная электрическая дефибрилляция – 200 – 360 Дж
МА без жизнеугрожающих осложнений:
1) Новокаинамид 1,0 г в/в струйно
2) Амиодарон 600 мг в/в капельно
Купирование «привычных» пароксизмов МА больными на дому:
Пропафенон - 4 таблетки (600 мг) внутрь
Амиодарон - 8-16 таблеток однократно внутрь (из расчета 30 мг/кг)
Новокаинамид - 4 таблетки (2 г) внутрь
Профилактика пароксизмов МА
Препараты первого выбора – длительнодействующие бетта-адреноблокаторы (соталол, атенолол)
Пропафенон 2-4 табл. в сутки
Амиодарон по схеме:
1 неделя – 4 табл. по 200 мг в день
2 неделя – 3 табл. в день
в последующее время - 1-2 табл. в день
Для поддержания нормальной частоты желудочковых сокращений используют блокаторы атриовентрикулярного узла:
1) Если есть ХСН – дигоксин
2) Без ХСН – бета-адреноблокаторы или пролонгированный верапамил
Критерии достаточности дозы:
1) ЧСС в покое 60-90 в минуту
2) ЧСС при физической нагрузке не более 115
Для профилактики тромбоэмболий
|
|
|
1) Больным до 65 лет – аспирин 0,125 г на ночь ежедневно
2) Больным старше 65 лет – варфарин
Купирование пароксизма нерационально:
При часто повторяющихся пароксизмах – чаще 2 раз в неделю
При нормосистолической форме МА
При длительности МА более 2 лет
При размере ЛП более 4,5 см
При МА на фоне синдрома слабости СУ
До ликвидации провоцирующих факторов (острая фаза ревмокардита)
При его неэффективности с успехом используют немедикаментозные методы - катетерную абляцию и модификацию предсердно-желудочкового узла.
Пароксизмальная тахикардия. Этиология. Патогенез. Клиника. ЭКГ-диагностика. Купирование приступов над- и желудочковой пароксизмальной тахикардии.
Пароксизмальная тахикардия – это приступ резко учащенного сердцебиения с частотой сердечных сокращений от 130 до 200 и более в минуту. Обычно приступ начинается внезапно и также внезапно заканчивается. Длительность приступа от нескольких секунд до нескольких часов и суток. При пароксизмальной тахикардии в каком-либо из отделов проводящей системы сердца возникает очаг возбуждения, генерирующий электрические импульсы большой частоты. Такой очаг может возникнуть клетках проводящей системы предсердий или желудочков.
|
|
|
Соответственно, пароксизмальная тахикардия бывает:
- предсердная
- желудочковая.
Предсердная пароксизмальная тахикардия характеризуется обычно правильным сердечным ритмом. Причина ее преходящее кислородное голодание сердечной мышцы, эндокринные нарушения, нарушения количества электролитов (кальция, хлора, калия) в крови. Чаще всего источник повышенного производства электрических импульсов – предсердно-желудочковый узел. Больной жалуется на частые сердцебиения, неприятные ощущения в грудной клетке. Иногда появляются боли в сердце, одышка. Часто приступ тахикардии сопровождается головокружением, слабостью. Если приступ пароксизмальной тахикардии вызван нарушениями работы вегетативной нервной системы, у пациента может появиться повышение артериального давления, озноб, чувство нехватки воздуха, ощущение кома в горле, обильное и учащенное мочеиспускание после приступа. Диагноз ставится на основании прослушивания у больного частых сердцебиений. Вид пароксизмальной тахикардии уточняется при анализе электрокардиограммы. Иногда такие приступы бывают кратковременными и их невозможно увидеть на обычной электрокардиограмме. Тогда проводят суточное мониторирование – постоянную запись электрокардиограммы в течение суток. Больные с предсердной формой пароксизмальной тахикардии должны быть хорошо обследованы, так как лечение во многом зависит от вызвавшего пароксизм заболевания.
|
|
|
Желудочковые формы пароксизмальной тахикардии возникают, когда очаг возбуждения генерирующий частые электрические импульсы находится в желудочках или межжелудочковой перегородке. Желудочковая пароксизмальная тахикардия может быть опасной, потому, что у нее есть склонность к превращению в фибрилляцию желудочков. При этом сокращается не вся мышца желудочков, а отдельные ее волокна в беспорядочном ритме. Тогда сердце не может выполнять свою работу, так как собственно фазы систолы и диастолы отсутствуют. Возникают тяжелые нарушения кровообращения, шок, отек легких. Причинами желудочковой пароксизмальной тахикардии бывают в основном острые и хронические формы ишемической болезни сердца (ИБС), реже это кардиомиопатия, воспалительные заболевания мышцы сердца, пороки сердца. У 2% больных желудочковые формы пароксизмальной тахикардии возникают на фоне приема сердечных гликозидов. На электрокардиограмме определяются характерные для желудочковой пароксизмальной тахикардии комплексы.
|
|
|
- ЧСС >140 (220) в мин
- Ритм правильный (в большинстве случаев)
- Деформация и расширение QRS, ST и Т дискордантны к QRS
- АВ-диссоциация (разобщение ритма предсердий и желудочков)
Клиническая картина пароксизмальной тахикардии типична. Больные ощущают:
внезапное сердцебиение;
стенокардитические боли в области сердца с иррадиацией в левую руку, челюсть;
синдром «спастической мочи» характерен для предсердной формы пароксизма: во время приступа выделяется значительное количество мочи.
Иногда пациенты отмучают ауру — предчувствие приступа. Внезапно возникает хлопающий удар в грудь, затем нарастает сердцебиение, головокружение, слабость.
При осмотре врач обращает внимание на:
бледность кожи, иногда синюшность губ;
холодный пот;
набухание шейных вен, увеличение печени, снижение мочевыделения возникают при атриовентрикулярной и желудочковой форме;
по пульсу и аускультативно сосчитать число ударов не удается;
регистрируется снижение артериального давления.
Для оказания помощи при пароксизмальной тахикардии наджелудочкового типа применяют различные способы воздействия на блуждающий нерв. Он способен передать предсердиям «приказ» на замедление частоты сокращений. Таких способов несколько:
предложить больному сильно натужиться;
глубоко вдохнуть и задержать воздух как можно дольше;
ощутимо надавливать на глазные яблоки массирующими движениями 2-3 минуты;
попробовать вызвать рвоту раздражением корня языка;
надавить на сонную артерию кнутри от самой крупной мышцы шеи (между ключицей и костным отростком за ухом).
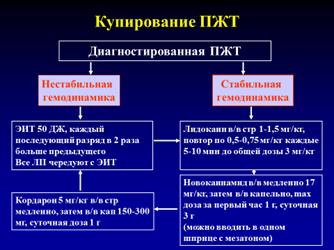
При наджелудочковой тахикардии используются препараты верапамила, дилтиазема и бета-блокаторы, при этом их нужно вводить внутривенно. Одним из наиболее эффективных средств остановки приступа является пропафенон (Пропанорм), который может использоваться даже в таблетках. Однако этот препарат, как и другие антиаритмические средства, должен назначаться ранее обследованным пациентам.
В тяжелых случаях и при отсутствии эффекта от консервативного лечения назначается хирургическое вмешательство – криогенная, электрическая, механическая, лазерная и химическая деструкция, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами.
Дата добавления: 2019-11-25; просмотров: 221; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
