Нарушения водно-электролитного обмена.
1. ИЗСД : Усиленный распад белков мышц→ выход калия и других внутриклеточных ионов в кровь→ экскреция ионов с мочой в условиях полиурии.
2. Оба типа: Прогрессирующая потеря воды и электролитов → внутриклеточная дегидратация. Дегидратация способствует катаболическим процессам и диффузии электролитов во внеклеточную жидкость, а затем в кровь. Далее все ионы экскретируются с мочой.
Дегидратация обусловливает полидипсию.
Патогенез полиурии. Глюкоза действует как осмотические диуретики.
↑уровень глюкозы в крови→ ↑осмотическое давление крови→ интерстициальная жидкость поступает в сосуды, чтобы нормализовать осмотическое давление→ полиурия.
При СДI кахексия обусловлена усилением липолиза и распада белков на фоне снижения их синтеза и липогенеза. Это результат низкого уровня инсулина в крови и возрастания роли контринсулярных гормонов
При СДII ожирение обусловлено активацией липогенеза в условиях избытка субстратов для синтеза ( НАДФН из ПФП, 3-фосфоглицерат из гликолиза, малонилКоА) триглицеридов. Это результат высокого уровня инсулина в крови.
Патогенез вторичного иммунодефицита.
- При ИЗСД активно идет распад белков организма, а синтез их нарушен. Поэтому имеет место недостаток белковых составляющих иммунитета ( антитела, ферменты).
- Нарушается энергетика инсулин-зависимых макрофагов и лимфоцитов – феномен «ленивых фагоцитов».
|
|
|
90. Хронические осложнения СД . Патогенез и проявления диабетических микроангиопатии и макроангиопатии.
Главные осложнения СД связаны с диабетическими ангиопатиями. Считается, что диабетические ангиопатии — основная причина инвалидизации и смертности больных сахарным диабетом.
Диабетические ангиопатии — понятие, включающее:
-микроангиопатии (поражение капилляров, венул, артериол, прежде всего затрагивающее их базальные мембраны)
-макроангиопатии (поражение крупных артерий).
В течении сахарного диабета любого типа, как правило, имеет место комбинированная ангиопатия с преобладанием микроангиопатии в молодом возрасте и преобладанием макроангиопатии после 30-40 лет. При этом макроангиопатия проявляется в быстро прогрессирующем атеросклерозе.
Для ИЗСД наиболее характерна микроангиопатия. При ИНСД резко ускоряется
развитие атеросклероза крупных сосудов (макроангиопатии)
Микроангиопатические осложнения
Главное осложнение ИЗСД — системная микроангиопатия. Основные изменения происходят в базальной мембране капилляров. В процесс вовлекаются все капилляры, имеющие базальную мембрану (универсальная капилляропатия).
|
|
|
Поражение сосудов микроциркуляторного русла заключается в отложении белков плазмы крови вдоль базальных мембран микрососудов, утолщении и гиалинизации базальных мембран с накоплением материала, дающего положительную PAS (ШИК)-реакцию (гистохимическую реакцию с реактивом Шиффа для выявления гликопротеидов и нейтральных гликозаминогликанов).
Общим для микроангиопатий всех локализаций являются:
· аневризматические изменения капилляров;
· утолщение стенки артериол, капилляров и венул за счет накопления в базальной мембране сосудов PAS (ШИК) положительных веществ
· пролиферация эндотелия и перицитов; десквамация эндотелия в просвет сосудов (пролиферация и десквамация могут привести к облитерации просвета сосудов);
· тучноклеточная реакция в периваскулярной ткани.
Капилляры и артериолы поражаются чаще всего в особо предрасположенных местах, к которым относятся почечные клубочки, сетчатка глаза, дистальные отделы нижних конечностей, кожа и скелетные мышцы.
Базальные мембраны могут поражаться в несосудистых структурах (капсула Боумена-Шумлянского, канальцы почек, периферические нервы, вследствие поражения vasa nervorum, а также плацента).
|
|
|
Клинически микроангиопатия проявляет себя через возникающие на ее почве нефропатию и ретинопатию, а также в какой-то степени — и нейропатию.
«Диабетическая нефропатия» — первично хронический процесс, собирательный термин, включающий в себя, по сути, диабетический гломерулосклероз и хронический пиелонефрит.
Сочетание СД, ретинопатии, протеинурии, артериальной гипертензии и диабетического очагового гломерулосклероза описано как синдром Киммельштиля - Уилсона.
При диабетическом поражении почек обнаруживаются:
-вовлечение клубочков
-гиалиновый артериолосклероз (отложения гиалиновых масс в стенках почечных артериол, сужающие их просвет и обычно сопровождаемые гипертензией)
-пиелонефрит, редко-некротический папиллит (рез-т восходящей инфекции МВП)
Диабетическая ретинопатия — поражение сосудов сетчатки с появлением на глазном дне микроаневризм, а в дальнейшем — при выделении ретиной ангиогенного фактора — новообразованных неполноценных сосудов, проникающих в стекловидное тело.
Диабетическая нейропатия может проявляться как мононейропатия с невритом отдельных спинномозговых и черепномозговых нервов, или автономная нейропатия — с проявлениями нарушений нервной регуляции вегетативных функций, в частности тазовых органов и в особенности желудочно-кишечного тракта.
|
|
|
3 теории патогенеза микроангиопатий: иммунопатологическая, метаболическая, эндокринная.
1) Согласно иммунопатологической теории патогенеза микроангиопатий, в их патогенезе участвует иммунокомплексный механизм. Иммунные комплексы, включающие инсулин и другие белки, обнаружены в стенках микрососудов. Установлена положительная корреляция между уровнем циркулирующих иммунных комплексов и клиническими проявлениями микроангиопатий. Ряд авторов нашли связь между антиинсулиновыми аутоантителами и диабетическим гломерулосклерозом.
Микроангиопатия возникает и у больных ИНСД, и у больных ИЗСД, не лечившихся инсулином.
В патогенезе микроангиопатий могут принимать участие неиммунокомплексные аутоиммунные механизмы, в частности цитотоксические. Так, у большинства больных ИЗСД выявляются гипокомплементемия и аутоантитела к почечной ткани.
Некоторые факты свидетельствуют о существенной роли тромбоцитов в патогенезе микроангиопатий. Действие инсулина на тромбоциты опосредуется недавно открытым специфическим тромбоцитарным инсулиновым рецептором.
2) Метаболическая теория патогенеза микроангиопатий связывает развитие поражения сосудов с нарушением обмена гликозаминогликанов сосудистой стенки и появлением в ней избытка продуктов неподавляемого дефицитом инсулина пути обмена глюкозы — сорбитолового (полиолового) цикла — соединений типа сорбитола.
Пусковым моментом патогенеза микроангиопатий, по этой теории, являются нарушения углеводного метаболизма. Реакции цикла полиолов катализируют ферменты альдоредуктаза и сорбитолдегидрогеназа.
В цикле полиолов происходит образование сорбита из глюкозы и фруктозы из сорбита.
Сорбитоловый путь резко активизируется при гипергликемии в тех клетках и тканях, которые способны поглощать глюкозу вне зависимости от действия инсулина (нервная ткань, ткани глаза, почки). Возникает внутриклеточное накопление глюкозы и сорбитола, а затем и фруктозы.
Накопление этих метаболитов повышает в клетках и в таких структурах, как хрусталик, осмотическое давление. Снижается содержание миоинозитола, диацилглицерина, скорость кругооборота инозитфосфатидов. Из-за этого снижается активность завися
щей от них протеинкиназы С. Как следствие уменьшается и активность калий-натриевой АТФ-азы. Внутриклеточная гипергидратация обусловливает гибель клеток ( именно таков патогенез набухания и помутнения хрусталика при диабетических катарактах).
Неферментативное гликозилирование, как метаболическая основа диабетической микроангиопатии, может связать между собой основные положения иммунопатологической и метаболической теорий.
Ключевое значение имеет действие гипергликемии на белки, с образованием конечных продуктов необратимого гликирования, которые оказывают разнообразные патогенные эффекты на соединительную ткань и сосуды.
3) Эндокринная теория развития микроангиопатий постулирует, что существенную роль в развитии микроангиопатий играют вторичные гормональные нарушения.
-СТГ (соматотропный гормон) отягощает течение сахарного диабета и микроангиопатий. Соматомедины, особенно ИФР-1, могут вызывать гиперфильтрацию и гиперплазмоток в нефронах, свойственные начальной стадии диабетической нефропатии.
-Обнаружено глюкозазависимое повышение содержания предсердного натрийуретического фактора (ПНФ) у больных в начальной стадии диабетического гломерулосклероза.
-Многими авторами подтверждено, что микроангиопатии при ИЗСД связаны с характерной дисфункцией ренин-ангиотензин-альдостероновой системы: нарушением превращения проренина в ренин, накоплением проренина, дефектом действия ренина на мишени.
Макроангиопатия
Макроангиопатия при СД — это поражение крупных артерий. Макроангиопатия наблюдатся при любом типе СД, но особенно тяжёлый характер носит при ИНСД. Наиболее частой причиной, непосредственно приводящей к смерти больного ИНСД, является инфаркт миокарда (37%).
Главный механизм макроангиопатии — ускоренный атеросклероз.
Классификация макроангиопатии включает:
· хроническую ишемическую болезнь сердца,
· нарушения мозгового кровообращения,
· облитерирующий атеросклероз артерий нижних конечностей и облитерирующие сосудистые поражения других локализаций
При макроангиопатии, рассматриваемой как ранний распространенный атеросклероз, патологические изменения происходят в сосудах среднего и крупного калибра и в сосудах vasa vasorum. В совокупности эти нарушения приводят к дистрофическим изменениям сосудистой стенки.
Атерогенез является адаптивным ответом сосудистой стенки на анормальные в количественном и качественном отношении липопротеиды. Этот адаптивный ответ протекает с пролиферацией гладкомышечных и иных клеток сосудистой стенки, их пенистой трансформацией, синтезом избыточного количества компонентов межклеточного вещества, кальцинозом и вторичной активацией тромбоцитов и механизмов свертывания крови аномальными липопротеидами и пораженной сосудистой стенкой.
При СД атерогенез ускорен, а клинические проявления осложнений атеросклероза носят ранний характер
Центральную роль в механизмах гиперлипопротеидемии при СД играет гликирование липопротеидов. ЛПНП, подвергнутые неэнзиматическому гликированию, более активно захватываются клетками сосудистой стенки, особенно макрофагами, через ацетил-ЛПНП рецептор, чем нативные ЛПНП. Отложение избытка холестеринсодержащего материала в сосудистой стенке ускоряется. В то же время гликирование ЛПВП приводит к укорачиванию времени их жизни и снижению концентрации, соответственно тормозится дренаж холестерина из сосудистой стенки. + ускорение стероидогенеза при ИНСД и повышение концентрации особо атерогенного липопротеида (а), стимулирующего тромбогенез и коагуляцию при ИЗСД.
Гипоксия и стресс, вызванный колебаниями концентрации глюкозы в крови также атерогенны.
Ожирение, наблюдаемое при ИНСД, также являющется независимым от гиперлипопротеидемии фактором риска атеросклероза.
91. Основной обмен, условия и методы его измерения и причины его нарушения. Изменения при голодании, лихорадке, эндокринных расстройствах. Калорический эквивалент кислорода и калорические коэффициенты субстратов.
Основной обмен (ОО) (базальный метаболизм)- сумма энерготрат организма в определенных стандартных условиях, максимально приближенных к наиболее экономичному режиму жизнедеятельности (введен А. Магнус-Леви).
Или: основной обмен- количесвтво тепла, выделяемого организмом в условиях покоя, температурного оптиума, натощак, отнесенное к единице массы или единице поверхности тела за сутки (ккал/кг (м2)/сут).
Методы определения ОО (калориметрии):
По таблицам Харриса и Бенедикта, учитывает пол, вес, рост, возраст. Определение должного ОО.
Истинный ОО определяют:
1. Непрямая калориметрия- простая, но не точная методика. Метод по Крогу-Дугласу- на основе измерения данных газообмена и их перерасчета в теплопродукцию. Основан на зависимости теплопродукции и поглощения кислорода. Зависимость теплопродукции от поглощения кислорода нелинейная, из-за связи с существованием энергоемких анаэробных процессов- данные основного обмена, определяемые с помощью газовых показателей, заведомо неточны.
2. Прямая- используют калориметр, объект находится в нем. Создается тепловой поток. Камеру термостатируют и изолируют, тепловой поток направляют на теплоноситель, разность температур теплоносителя будет отражать теплопродукцию объекта. Метод очень точен. Существует так же реакционная микрокалориметрия (РМ)- для измерения энтальпии молекулярных и клеточных систем (исследование крови, ЭЦ, ЛЦ, биоптатов жировой и других тканей). С ее помощью можно исследовать интактные биосистемы, прямой анализ биоматериала. Но это очень длительный метод (до 12 ч). РМ применяется для отслеживания динамики основного обмена у больных с гипертиреозом по удельной теплопродукции ЭЦ. Используют в дифференциальной диагностики анемий и для регистрации бактериурии по тепловому эффекту жизнедеятельности бактерий в моче. Также появился метод по распределению двойной радиоактивной метки воды в CO2 и H2O.
Условия измерения ОО:
1. Обеспечить период, когда не происходит массированного усвоения новых пищевых субстратов
2. Свести к минимуму рассеивание тепла
3. Производить в состоянии полного мышечного и психического покоя
4. Натощак, т.е. через 12-18 ч после еды.
5. В горизонтальном положении
6. При температуре комфорта (18-21 град. для одетого человека)
7. Результаты должны экстраполироваться за сутки по данным, полученным за 15-60 минут.
Средняя величина ОО у муж. 1785 ккал. У жен. 1679 ккал.
Изменение ОО при голодании.
При голодании выделяют 3 периода:
1. Снижается уровень глюкозы в крови (гипогликемия), реагируют рецепторы в панкреатических островках поджелудочной железы, нарастает синтез глюкагона А-клетками, происходит стимуляция расщепления гликогена за счет активации фосфорилазы, а также тормозится синтез белков на рибосомах. Происходит стимуляция СНС, стимуляция центра голода в вентролатеральном гипоталамусе из-за гипогликемии, понижение панкреатической секреции холецистокинина, далее активность центра голода поддерживается за счет гормона кахексина, длительный голод запускает стресс-реакцию, АКТГ, КА, глюкокортикоиды и вазопрессин стимулируют глюконеогенез в печени, происходит запуск киназы за счет изменения соотношения глюкагон-инсулин, следовательно коэффициент дыхания стремится к 1 (увеличивается), карбоурический коэффициент константен, а в дальнейшем будет падать.
2. Начинается, когда заканчивается гликоген. Развивается стресс- реакция, возбуждается ЦНС и ее отделы: СНС, гипоталамус, повышается выброс АД, глюкагона, понижается инсулина и глюкокортикоидов (меняется гормональный статус). Происходит стимуляция липолиза. Глюкогон стимулирует гормончувствительную липазу в гепатоцитах, что повышает уровень ЖК в гепатоцитах, АКТГ стимулирует липолиз жировой ткани При снижении уровня инсулина снижается уровень белкового обмена. Субстраты цикла трикарбоновых кислот идут в глюконеогенез, т.к. ЦТК плохо работает. Ацетил-коА в избытке, превращается в кетоны и ХС. Коэффициент дыхания падает, карбонурический повышается. Длится неделю.
3. Белки распадаются с следующем порядке: белки крови, паренхиматозных органов, мышечной системы и нервной системы. Падает коллоидно-осмотическое давление, ОЦК падает, вазопрессин увеличивается и действует через аквапорины, увеличивая реабсорбцию, ЮГА в почке выделяют ренин, ангиотензин-2, которые воздействуют на клубочковую зону коры надпочечников и повышают выделение альдостерона, который в дистальных канальцах почки задерживает натрий и воду, происходит развитие водного отека. Далее распадаются все остальные белки. Дыхательный коэффициент увеличивается, карбонурический коэф. уменьшается.
Изменение ОО при лихорадке:
Лихорадка- это этиологически неспецифическая и патогенетически единый типовой нейроэндокринный патологический процесс. Ее запускают пирогены. Экзогенные пирогены- компоненты возбудителя, эндогенные- цитокины. Происходи смещение установочной точки температуры на более высокий уровень. Происходит активация метаболизма под влиянием гормонов надпочечников, щитовидной железы и глюкагона. Катехоламины (активируется мозговое вещество надпочечников гипоталамусом) увеличивают образование цАМФ в жировой ткани, усиливают липолиз, увеличивают гликогенолиз и аэробное окисление глюкозы в печени. Глюкокортикоиды обеспечивают глюконеогенез. Гиперфункция щитовидной железы (активируется гипоталамусом): ее гормоны усиливают работу K-Na-АТФазы, Т3 и Т4 активирует НАД- зависимую электронтранспортную систему глицерофосфатдегидрогеназы, усиливают липолиз. Все эти механизмы направлены на повышение выделения свободного тепла.
Изменения при эндокринных расстройствах (например, при сахарном диабете):
Дефицит инсулина, избыток глюкагона. В гепатоцитах, миоцитах и липофитах угнетается гексокиназная реакция (не образуется глю-6-фосфат), при низком инсулине угнетаются реакции пентозного цикла и гликолиза. Усиливается синтез гепатоцитами глюкозы под действием глюкогона, усиливается липолиз, тормозится синтез белка на рибосомах, белки распадаются при избытке глюкокортикоидов. При понижении инсулина активируются глюкокортикоиды и фосфорилируют глю-6-фосфат. Тормозится ЦТК. Основной обмен при ИЗСД повышен, приводит к «голоду среди изобилия» (М.Рубнер). Развивается гормональная картина 2 периода голодания (см.ранее). Дыхательный коэф.- 0,7, карбонурический коэф. повышается за счет выделения в мочу недоокисленного углерода (дизоксидативная карбонурия).

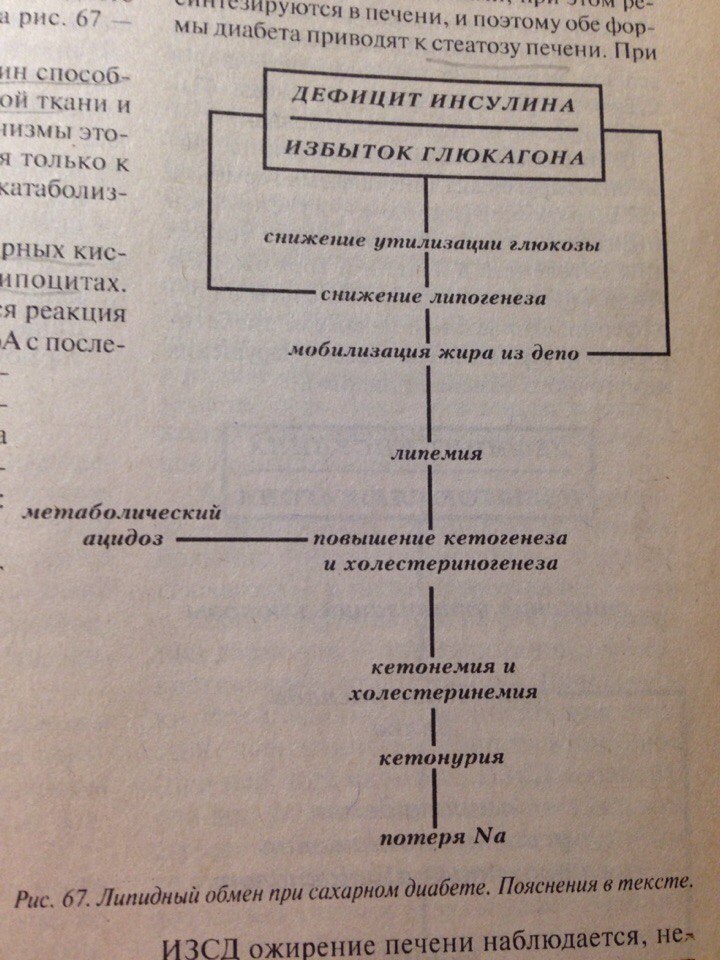
При ИНСД имеется ожиение, т.к. есть инсулин, который сдерживает липолиз и создает условия для утилизации ацетил-коА.
Калорический эквивалент кислорода- то количество тепла, которое выделяется при использовании 1 л кислорода для окисления избытка субстрата. При смешанной диете- 4,825 ккал/л. Произведение калорического эквивалента кислорода и суточного потребления кислорода в литрах, отнесенное к единице поверхности тела, есть основной обмен в тепловых единицах.
Дыхательный коэффициент (ДК)= отношение веса кислорода из организма в составе со2, к весу поглощенного кислорода. (Введен Рейно, Рейзе, Пфлюгером). При углеводном окислении ДК=1, для жиров= 0,707, для белков= 0,809 (кислорода больше, чем в жирах, но меньше, чем в углеводах). Если субстрат с большим содержанием кислорода превращается в субстрат с меньшим содержанием, то ДК будет больше единицы. ДК нужен для оценки доли кислорода, которую мы вдохнули, пошла ли она на окисление. Зависит от окисляемого субстрата.
Карбонурический коэф.- соотношение содержания углерода и азота в моче (введен М.Рубнером). в норме 0,6-0,7, при увеличении углеводов в питании бывает 0,9 (физиологическая карбонурия).
Вакат кислорода- количество кислорода, которое необходимо затратить, чтобы окислить все составные части мочи до максимальной степени окисления (ввели Гельмут, Мюллер).
Окислительный коэффициент мочи= отношение ваката кислорода к азоту мочи.
92. Дыхательный коэффициент и его изменения при патологии. Карбонурический коэффициент и его изменения при патологии
Метаболические коэффициенты
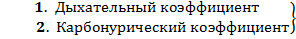 ОСНОВА ЭНЕРГЕТИЧЕСКОГО ОБМЕНА
ОСНОВА ЭНЕРГЕТИЧЕСКОГО ОБМЕНА
3. Вакат кислорода
4. Окислительный коэффициент мочи
Дыхательный коэффициент (ДК) – отношение веса кислорода, выделенного из организма в составе CO2, к весу поглощенного кислорода (Рейно, Рейзе, Пфлюгер)
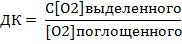
Принимаем условия, что если все окисления обусловлены O2, который вдыхаем, а единственный продукт CO2, то вся доля O2, который вдохнули, используется для окисления. (в реальности, понятно, эти условия почти недостижимы)
Чурилов: ДК зависит от окисляемого субстрата. Окисление:
· Углеводов → ДК = 1,0;
· Жиров → ДК = 0,7;
· Белков → ДК = 0,809; (т.к. окисление белков идет с образованием мочевины
Утехин: ДК зависит от количества O2 в молекуле данного субстрата:
e.g. 1) Окисление углеводов на примере глюкозы:
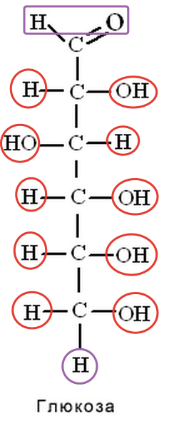 При чисто углеводном окислении конечные продукты – только H2O и CO2. Для окисления углеводов на каждый атом C требуется одна молекула O2, а на выходе получаем ту же молекулу СO2.
При чисто углеводном окислении конечные продукты – только H2O и CO2. Для окисления углеводов на каждый атом C требуется одна молекула O2, а на выходе получаем ту же молекулу СO2.
C6H12O6 = C6(H2O)6 +6O2→ 6CO2 + 6H2O; На 6С приходится 6О = 6:6=1,0 (ДК).
N.B. (от составителя) Водород в углеводах окислять не надо, т.к. по сути внутри молекулы , напр., той же глюкозы атомы –H и гидрокси-группы -OH уже готовы к тому, чтобы слиться в молекулу воды, стоит им почувствовать, что вот-вот глюкоза развалится (см. рисунок с глюкозкой). В жирах такой возможности, как будет сказано далее, нет.
 2) Окисление жиров:
2) Окисление жиров:
ДК=0,7. ДК меньше единицы при окислении жиров, так как часть кислорода израсходована на окисление H с образованием воды, и только оставшаяся на окисление до CO2. Из определения ДК становится понятно, что кислород в составе H2O попросту не учитывается в выдохнутом CO2.
На 1 атом С (углерод) приходится 1 молекула кислорода O2
На 1 молекулу H2 (водорода) приходится 1 атом кислорода О
Т.е. при окислении жиров О2 нужен не только для окисления углерода, но и водорода.
3) Окисление белков:
Идет с образованием  (мочевины). Мочевина(=карбамид) содержит атом О, поглощенный при дыхании. Поглощенный атом О далее в формуле ДК в составе выдохнутого не будет учтен (экскретируется почками, меньше потовыми железами). При окислении белков и нуклеиновых кислот доля кислорода, затрачиваемого на окисление H больше, чем в углеводах. Поэтому ДК не может быть равен 1. ДК белков = 0,809
(мочевины). Мочевина(=карбамид) содержит атом О, поглощенный при дыхании. Поглощенный атом О далее в формуле ДК в составе выдохнутого не будет учтен (экскретируется почками, меньше потовыми железами). При окислении белков и нуклеиновых кислот доля кислорода, затрачиваемого на окисление H больше, чем в углеводах. Поэтому ДК не может быть равен 1. ДК белков = 0,809
В норме ДК колеблется между 1 и 0,7, что отражает соотношение углеводов и жиров в окислительном катаболизме здорового человека (белок в качестве энергосырья используется по минимуму).
· – Может ли значение ДК быть > 1?
· – Да. Если индивид питается субстратом с большим содержанием углеводов. Избыток углеводов переходит в жир, что вызывает значительное повышение коэффициента. Блебтрей, откорм гусей, ДК=1,33. (по Утехину 1,38).
Карбонурический коэффициент (КК, мочевой, C / N ) – соотношение содержания углерода и азота в моче (Рубнер). В моче  всегда больше, чем соотношение углерода и азота в мочевине, так как с мочой всегда выводится еще и некоторое количество недоокисленного углерода, помимо мочевины. В норме колеблется от 0,6 - до 0,7.
всегда больше, чем соотношение углерода и азота в мочевине, так как с мочой всегда выводится еще и некоторое количество недоокисленного углерода, помимо мочевины. В норме колеблется от 0,6 - до 0,7.
Дезоксидативная карбонурия - состояние, при котором часть углерода не доходит до окисления в углекислоту, а выводитс с мочой в виде недоокисленных продуктов. В таком случае количество выдыхаемого СО2 должно ↓ понижаться, а значит и ДК тоже ↓. Может быть физиологической, а может – патологической.
Изменения коэффициентов
1) Наелись углеводов (перевес углеводов в диете) → все углеводы не успевают окислиться → физиологическая карбонурия:
Каробонурия, вне зависимости, от того физиологична ли она:
1. Липогенная – наелись жирного шашлыка
2. Альбуминогенная – наелись сухого шашлыка
3. Гликогенная – наелись конфет (сахарный диабет, авитаминозы)
· Грудные младенцы быстро наращивают массу за счет отложения белкового азота, теплопродукция за счет окисления пищевых углеводов и жиров → моча содержит мало N и относительно много C → КК↑
· Беременные задерживают азот для построения тканей плода, одновременно ↑ выведение в мочу дизоксидабельный (недоокисленный) углерод → КК↑
В физиологических условиях КК и ДК изменяются однонаправленно. В патологии – разнонаправленно.
Физиологические изменения Патологические изменения
ДК↑ КК↑ ДК↑ КК↓
ДК↓ КК↓ ДК↓ КК↑
Общий принцип трактовки КК:
· ↓интенсивности окислений → КК↑
· ↑интенсивности окислений → КК↓
Вакат кислорода – количество кислорода, которое необходимо затратить, чтобы окислить все составные части мочи до максимальной степени окисления (Гельмут, Мюллер).
Окислительный коэффициент мочи = вакат кислорода/N(азот) мочи
93. Нарушение количественного поступления белков в организм и качественного состава белков. Нарушение переваривания белков. Кишечная аутоинтоксикация. Азотистый баланс, его нарушение.
Белок- важнейший пластический компонент диеты, незаменимый источник биогенного азота, необходимый для роста и регенерации. Белок в организме не депонируется. Оптимальное количество белка, которое должно поступить в организм 1,5-2 г на 1 кг массы тела.
Дата добавления: 2019-03-09; просмотров: 822; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
