ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Кривошей А., 3 курс
Научный руководитель – доц. Т.В.Панфилова
Кафедра патологической физиологии
Острая почечная недостаточность (ОПН) – потенциально обратимое, быстрое (развивающееся в течение нескольких часов или дней) нарушение гомеостатической функции почек, чаще всего ишемического или токсического генеза. Это нарушение распознается по повышению концентрации азота мочевины крови, креатинина и обычно по снижению выделения мочи.
В течении ОПН различают 4 периода или стадии:
I стадия - повреждения, совпадающая с острым периодом основного заболевания, вызвавшего ОПН. В этот период собственно почечной недостаточности нет, однако он чрезвычайно важен для проведения профилактики ОПН.
II стадия — олигурии или анурии. Она может продолжаться от 5 суток до 2-3 недель. Характеризуется объемом суточного диуреза менее 500 мл; олигурия может смениться анурией (диурез менее 200 мл /сутки). У 10-30% больных с острым ка 10-30% больных с острым канальцевым некрозом олигурия отсутствует( диурез более 500 мл/сутки); в таких случаях прогноз является более благоприятным.
В механизме развитии олигоанурии играют роль: 1) снижение скорости клубочковой фильтрации в связи с нарушением кровотока в капиллярах клубочков; 2) нарушение проходимости ( блокада) канальцев из-за набухания поврежденного эпителия или его отторжения в просвет канальцев при некрозе и их сдавления отечной интерстициальной ткани; кроме того, просвет канальцев может быть заполнен цилиндрами, кристаллами миоглабина ( при рабдомиолизе), гемоглобина ( при внутрисосудистом гемолизе), уратов, лекарственных препаратов; 3) повышение внутрипочечного давления вследствие неизбирательной диффузии клубочкового фильтрата через поврежденную стенку канальцев в интерстициальную ткань почек, что ведет к нарастанию давления в капсуле Боумена и препятствует процессу фильтрации.
|
|
|
Относительная плотность мочи падает до 1010-1012 в связи с утратой почками концентрационной способности. Моча темного цвета, содержит белок, цилиндры ( пигментные, зернистые, лейкоцитарные), эпителий почечных канальцев или клеточный детрит, иногда эритроциты.
III стадия— восстановления диуреза включает фазу начального диуреза (диурез не менее 500 мл в сутки) и фазу полиурии, при которой происходит восстановление диуреза (диурез более 1800 мл в сутки), однако продолжает сохраняться азотемия.
IV стадия— выздоровления, длящаяся от 3 до 12 месяцев.
По степени тяжести выделяют:
I ст. — легкая — возрастание содержания креатинина в крови в 2—3 раза;
II ст. — средней тяжести — увеличение креатинина в крови в 3— 5 раз;
|
|
|
III ст. — тяжелая — увеличение креатинина в крови более чем в 6 раз.
Патогенез.
В основе патогенеза ОПН лежат следующие процессы: нарушение коркового кровотока и падение клубочковой фильтрации; диффузия клубочкового фильтрата через стенку поврежденных канальцев и сдавление их отечным инфильтратом. В результате активации ренин-ангиотензиновой системы, выброса биологически активных веществ (гистамина, серотонина, простагландинов) развиваются нарушения гемодинамики, спазм прегломерулярных артерий, тромбоз артерий с последующим шунтированием крови через юкстамедуллярную систему. Увеличение объема внеклеточной жидкости проявляется артериальной гипертензией, периферическими отеками, острой левожелудочковой недостаточностью (отеком легких); возможно развитие сердечных аритмий, перикардита, увеличения печени. Развиваются метаболические нарушения с увеличением содержания калия, фосфатов, сульфатов, мочевой кислоты, магния, азотистых шлаков и снижением уровня натрия и кальция в крови, сдвигом pH в сторону ацидоза. Появляются симптомы поражения центральной нервной системы — сонливость, головная боль, тошнота, судороги, астения. Вовлечение желудочно-кишечного тракта в процесс проявляется тошнотой, рвотой, желудочно-кишечными кровотечениями. На фоне интоксикации и угнетения иммунитета легко присоединяются инфекции мочевых путей, легких, развивается септицемия. Выявляется гипохромная анемия, нарушение функции тромбоцитов, гиперлейкоцитоз с преобладанием нейтрофилов. Снижена плотность мочи, при микроскопии определяется много эритроцитов, клеток почечного эпителия, цилиндрурия, протеинурия.
|
|
|
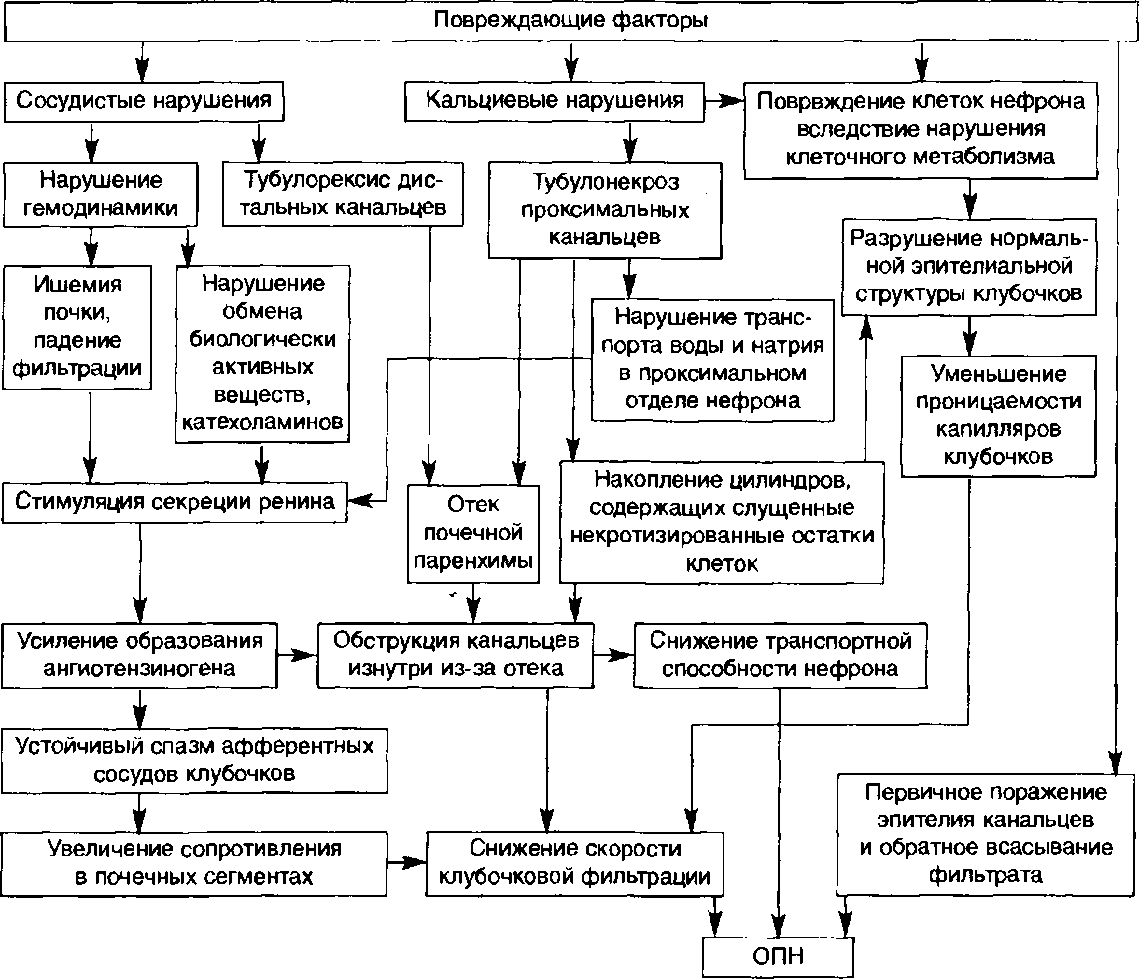
Общепринято подразделять ОПН на преренальную, связанную с недостаточным кровообращением почек, ренальную, вызываемую поражением собственной почечной паренхимы и постренальную, обусловленную препятствием оттоку мочи.
В первом случае (преренальная ОПН) на уменьшение нагрузки почки отвечают усилением сохранения натрия и воды. Напротив, первичная почечная патология (ренальная ОПН) сочетается со снижением способности почек сохранять натрий и воду.
Преренальными факторами ОПН являются: артериолоспазм, гиповолемия, микротромбообразование в сосудах почек в следующих ситуациях: ишемия почек при различных видах шока (геморрагический, бактериальный, анафилактический, операционный шок, послеродовый сепсис, преждевременная отслойка нормально расположенной плаценты); водно-электролитные нарушения (обезвоживание, применение диуретиков, рвота и т.д.); эндогенная интоксикация (тяжелые формы гестоза, HELLP-синдром, диабетическая кома, перитонит и др.); окклюзия почечных артерий; гемолиз эритроцитов.
|
|
|
Ренальными факторами развития. ОПН являются острые инфекции мочевыводящих путей, канальцевый некроз, гломерулонефрит, нефротоксические вещества, гепаторенальный синдром, гиперкальциемия, обструкция канальцев.
Список литературы
1. Под редакцией академика РАМН В. В. Новицкого, академика РАМН
Е. Д. Гольдберга, профессора О. И. Уразовой. Патофизиология -2013. –Т.2 , -С. 456-460.
2. Н. М. Беляева, Т. В. Панфилова. Патология мочеобразования и мочеотделения – 2009. –С.33-36.
3. В. С. Пауков, П. Ф. Литвицкий. Патология-2004. –С. 496- 513.
Дата добавления: 2019-03-09; просмотров: 421; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
