Комбинированный ревматический митральный порок (Ревматический митральный стеноз с недостаточностью: 1.05.2)
С преобладанием стеноза: стадии и показания к хирургическому лечению, как при митральном стенозе
С преобладанием недостаточности: стадии и показания к хирургическому лечению, как при митральной недостаточности
Без явного преобладания: стадии и показания к хирургическому лечению, как при митральной недостаточности
Пролапс митрального клапана 1.34.1
Аортальный стеноз: Ревматический 1.06.0 Неревматический 1.35.0 (с уточнением этиологии)
I стадия — полной компенсации
II стадия — скрытой сердечной недостаточности
III стадия — относительной коронарной недостаточности
ГУ стадия — выраженной левожелудочковой недостаточности
V стадия— терминальная
Аортальная недостаточность:
Ревматическая 1.06.1
Неревматическая 1.35.1 (с уточнением этиологии)
I стадия — полной компенсации
II стадия — скрытой сердечной недостаточности
III стадия— субкомпенсации
IV стадия — декомпенсации
V стадия— терминальная
Комбинированный аортальный порок:
Ревматический аортальный стеноз с недостаточностью 1.06.2 Неревматический аортальный (клапанный) стеноз с недостаточностью 1.35.2 (с уточнением этиологии)
С преобладанием стеноза: стадии и показания к хирургическому лечению соответствуют таковым при аортальном стенозе
С преобладанием недостаточности: стадии и показания к хирургическому лечению соответствуюттаковым при аортальной недостаточности
216~
Некоронарогенные болезни сердца
|
|
|
Без явного преобладания: стадии и показания к хирургическому ле-нию соответствуюттаковым при аортальном стенозе Трикуспидальный стеноз:
Ревматический 1.07.0
Неревматический 1.36.0 (с уточнением этиологии) Трикуспидальная недостаточность:
Ревматическая 1.07.1
Неревматическая 1.36.1 (с уточнением этиологии) Комбинированный трикуспидальный порок:
Ревматический трикуспидальный стеноз с недостаточностью 1.07.2
Неревматический стеноз трехстворчатого клапана с недостаточностью 1.36.2 (с уточнением этиологии) Стеноз легочной артерии 1.37.0 Недостаточность клапана легочной артерии 1.37.1 Комбинированный порок клапана легочной артерии (Стеноз легочной артерии с недостаточностью клапана 1.37.2) Сочетанные пороки сердца:
Сочетанное поражение митрального и аортального клапанов 1.08.0 Сочетанное поражение митрального и трехстворчатого клапанов 1.08.1 Сочетанное поражение аортального и трехстворчатого клапанов 1.08.2 Сочетанное поражение митрального, аортального и трехстворчатого клапанов 1.08.3
Выраженность «простых» пороков определяется тремя степенями:
I степень— незначительная
II степень — умеренная
III степень— резко выраженная.
Степени выраженности пороков в соответствии с их клинико-ин-струментальными характеристиками приведены далее по отдельным нозологическим формам пороков сердца.
|
|
|
Следует указать, что порок сердца считается «комбинированным» пРи наличии стеноза и недостаточности одного клапана и «сочетан-ным» при поражении нескольких клапанов. При наличии нескольких пороков, они перечисляются, причем первым указывают порок, выра-
Некоронарогенные болезни сердца
 женность которого больше — например, недостаточность аортального клапана, митральный порок с преобладанием стеноза.
женность которого больше — например, недостаточность аортального клапана, митральный порок с преобладанием стеноза.
Учитывая, что калыдиноз клапана определяет тактику хирургического вмешательства, предложено выделять 3 степени калыдиноза (Кны-шов Г.В., БендетЯ.А., 1996).
Степени калъциноза клапанов
I + Отдельные глыбки кальция в толще комиссур или створок
II ++ Значительное обызвествление створок и комиссур без во-
влечения клапанного кольца
III +++ Массивный кальциноз клапана с переходом на фиброзное
кольцо, а иногда на стенку аорты и миокард желудочков В диагнозе также необходимо учитывать этиологическую причину порока (ревматизм, инфекционный эндокардит, атеросклероз), степень сердечной недостаточности.
Для больных, перенесших операцию на клапанах сердца, следует обозначить имевшийся ранее порок, указать дату оперативного лечения, характер осложнений. Например, оперированный митральный порок сердца с преобладанием стеноза, закрытая комиссуротомия (дата) или оперированный порок аортального клапана с преобладанием недостаточности. Протезирование аортального клапана (указать вид протеза и дату).
|
|
|
Наряду с пороками сердца, обусловленными органическими изменениями клапана, встречаются нарушения функции клапана в виде относительной недостаточности или относительного стеноза. Причиной относительной недостаточности клапана может быть снижение тонуса папиллярных мышц или нарушение функции циркулярных мышц, которые в норме во время систолы уменьшают просвет отверстия. При снижении тонуса этих мышц отверстие в период систолы остается большим, и даже неизмененные створки клапана не могут его полностью прикрыть. Наиболее типична относительная недостаточность митрального клапана при аортальном пороке, что дало основание говорить о «митрализа-ции аортального порока». Относительная недостаточность клапанов магистральных сосудов наблюдается при увеличении периметра фиброзного кольца, при котором площадь створок клапанов оказывается недо-
|
|
|
 218
218
Некоронарогенные болезни сердца
таточной для полного прикрывания устьев сосудов (чаще относительная недостаточность клапана легочной артерии). Относительный стеноз возникает в случаях резкого увеличения кровотока через отверстие нормального размера, например, при выраженной недостаточности митрального или аортального клапанов. Присоединение относительной недостаточности клапана или относительного стеноза, несмотря на изменения аускультативных признаков и течение заболевания, не дают основания для обозначения порока как комбинированного.
МИТРАЛЬНЫЙ СТЕНОЗ
Впервые порок описал Viussens в 1715 г., при его возникновении создается препятствие движению крови из левого предсердия в левый желудочек. Митральный стеноз— наиболее частый ревматический порок сердца. Порок обычно формируется в молодом возрасте и чаще наблюдается у женщин (80%).
Этиология. Митральный стеноз возникает вследствие длительно протекающего ревматического эндокардита, исключительно редкой причиной митрального стеноза является инфекционный эндокардит. Сужение или закрытие митрального отверстия может быть вызвано тромбом, полипом, миксомой левого предсердия.
Патологическая анатомия. Патологические изменения в митральном клапане при ревматическом процессе сложны и разнообразны. В основе порока клапана лежат склеротические процессы, в которые вовлечены створки, фиброзное кольцо, хорды и сосочковые мышцы (рис. 18). Сужение отверстия возникает вначале вследствие склеивания соприкасающихся краев створок, в первую очередь по их полюсам, прилежащим к фиброзному кольцу (рис. 19), где подвижность ограничена, с образованием комиссур. В дальнейшем сращение створок распространяется к середине отверстия, постепенно его суживая. Параллельно происходят фиброзные изменения структур клапанного аппарата, они становятся ригидными и малоподвижными. Одно-време нно склерозируется и теряет свою эластичность фиброзное кольцо. Ьсли процесс локализуется главным образом в створках клапана,
 ~219
~219
Некоронарогенные болезни сердца
Некоронарогенные болезни сердца


Рис .18. Митральный клапан (no F. Netter, 1969, с изменениями)
то при сращении краев фиброзно утолщенного клапана образуется диафрагма с щелевидным отверстием — стеноз в виде «пуговичной петли» (в 85% случаев). Вовлечение в патологический процесс подклапан-ных структур — поражение сухожильных нитей с их сращением, утолщением, укорочением — резко ограничивает подвижность клапана, при значительном вовлечении подклапанных образований сужение имеет вид «рыбьего рта» (рис. 20). У части больных обнаруживается двойное сужение — срастание створок и сухожильных нитей. При длительном существовании порока происходит обызвествление клапана.
Патологическая физиология. В норме площадь атриовентрикуляр-ного отверстия составляет 4-6 см2, отверстие обладает значительным резервом площади, и только ее уменьшение более чем в 2 раза может вызвать заметное нарушение гемодинамики. Чем меньше площадь отверстия, тем тяжелее клинические проявления митрального стеноза. «Критическая площадь», при которой начинаются заметные гемоди-намические расстройства, составляет 1-1,5 см2.
Сопротивление кровотоку, создаваемое суженным митральным отверстием («первый барьер»), приводит в действие компенсаторные механизмы, обеспечивающие достаточную производительность сердца. При митральном стенозе перемещение крови из левого предсердия в

Рис .19. Клапаны сердца (по F. Netter, 1969, с изменениями)
А— клапан легочной артерии: 1 — передняя створка, 2 — правая створка, 3 — левая створка;
Б — аортальный клапан: 1 — правая (коронарная) створка, 2 — левая (коронарная) створка,
3 — задняя (некоронарная) створка; В — митральный клапан: 1 — передняя (аортальная) створка,
2 — комиссуральные створки, 3 — задняя створка, 4 — фиброзное кольцо; Г — трехстворчатый
ManaH: 1 _ передняя створка, 2 — перегородочная створка, 3 — задняя створка,
4 — фиброзное кольцо
|
|
| Некоронарогенные болезни сердца |
Рис. 20. ЭхоКГ митрального стеноза (В-режим, площадь отверстия =1,2 см2) желудочек ускоряется из-за повышения градиента давления между левым предсердием и левым желудочком (рис. 21). Компенсаторно возрастает давление в левом предсердии, миокард предсердия гипертрофируется, полость его расширяется. Вследствие того, что левое предсердие не справляется с увеличенной нагрузкой, дальнейший рост

Рис. 21. Давление крови (мм рт. ст.) в разных отделах сердца и сосудов в норме (систолическое/диастолическое)
Некоронарогенные болезни сердца
лавления в нем приводит к ретроградному повышению давления в легочных венах и капиллярах, возникает артериальная гипертензия в малом круге кровообращения. При давлении в левом предсердии выше определенного уровня из-за раздражения рецепторного аппарата в стенках левого предсердия и легочных вен возникает рефлекторное сужение мелких легочных артерий на прекапиллярном уровне («второй барьер») — рефлекс Китаева, что предохраняет капиллярную сеть легких от переполнения кровью. В дальнейшем вследствие длительного сосудистого спазма возникает органическое перерождение стенок сосудов, развивается гипертрофия, а также склероз стенок легочных артериол, капилляров, паренхимы легких. Возникает стойкий легочный «второй барьер». Нарушения гемодинамики усугубляются ослаблением миокарда левого предсердия. Высокое давление в легочной артерии (до 80 мм рт. ст. и выше) приводит к компенсаторной гипертрофии, а затем и дилатации правого желудочка, в нем повышается диастолическое давление. В дальнейшем повышение давления в легочной артерии и развитие синдрома изнашивания миокарда обусловливает появление правожелудочковой недостаточности и относительной недостаточности трехстворчатого клапана (рис. 22).
Клиническая картина митрального стеноза зависит от стадии заболевания, состояния компенсации кровообращения. При компенсаторной гиперфункции левого предсердия больные обычно жалоб не предъявляют, могут выполнять значительную физическую нагрузку.
При повышении давления в малом круге кровообращения появляются жалобы на одышку и ощущение сердцебиения при физической нагрузке. При резком повышении давления в капиллярах развиваются приступы сердечной астмы, возникает сухой или с отделением небольшого количества слизистой мокроты кашель, часто с примесью крови (кровохарканье). При высокой легочной гипертензии у больных наблюдается слабость, повышенная утомляемость, обусловленная тем, что в Условиях митрального стеноза («первый барьер») при физической нагрузке не происходит адекватного увеличения минутного объема сердца (так называемая фиксация минутного объема).
|
|
Некоронарогенные болезни сердца
 Рис. 22. Митральный стеноз (по F. Netter, 1969, с изменениями)
Рис. 22. Митральный стеноз (по F. Netter, 1969, с изменениями)
Некоронарогенные болезни сердца
Внешний вид больных с умеренно выраженным митральным стенозом не изменен. При выраженном стенозе и нарастании сиптомов легочной гипертензии наблюдается типичное Facies mitralis : «митральный» румянец на щеках на фоне бледной кожи лица, цианоз губ, кончика носа, ушных раковин. У больных с высокой легочной гипертензией при физической нагрузке усиливается цианоз, а также появляется сероватое окрашивание кожи («пепельный цианоз»), что обусловлено низким минутным объемом сердца. Область сердца в нижней части грудины часто выбухает и пульсирует вследствие образования «сердечного горба», обусловленного гипертрофией и дилатацией правого желудочка и усиленными ударами его о переднюю грудную стенку. По левому краю грудины в третьем-четвертом межреберье может наблюдаться пульсация выходных трактов правого желудочка, связанная с его гемо-динамической перегрузкой в условиях легочной гипертензии.
В области верхушки сердца или несколько латеральнее определяется диастолическое дрожание — «кошачье мурлыканье» — феномен, обусловленный низкочастотными колебаниями крови при прохождении ее через суженное митральное отверстие.
Митральный стеноз диагностируют на основании характерной мелодии тонов и шумов сердца. Усиленный (хлопающий) I тон на верхушке сердца и тон открытия митрального клапана (щелчок открытия), появляющийся через 0,08-0,11 с после II тона, создают характерную мелодию митрального стеноза — ритм перепела. Хлопающий I тон выслушивается только при отсутствии грубых деформаций створок (при отсутствии фиброза и кальциноза клапана). Тон открытия митрального клапана сохраняется и при возникновении фибрилляции предсердий. При повышении давления в легочной артерии во втором межреберье слева от грудины выслушивается акцент II тона, часто с раздвоением, что обусловливается неодновременным захлопыванием клапанов легочной артерии и аорты.
К характерным аускультативным симптомам при митральном стенозе относится диастолический шум, который может возникать в различные периоды диастолы. Протодиастолический шум возникает в начале диастолы вследствие движения крови через суженное отверстие
|
|
Некоронарогенные болезни сердца
в результате градиента давления в левом предсердии — левом желудочке, характер его низкий, рокочущий (его пальпаторным эквивалентом является «кошачье мурлыканье»). Шум может быть различной продолжительности, интенсивность его постепенно снижается. Пресистоли-ческий шум возникает в конце диастолы за счет активной систолы предсердий, при появлении фибрилляции предсердий шум исчезает. Пре-систолический шум обычно короткий, грубого, скребущего тембра, имеет нарастающий характер, заканчивается хлопающим I тоном. Следует отметить, что диастолические шумы при митральном стенозе выслушиваются на ограниченной площади и не проводятся, поэтому недостаточно тщательный поиск места наилучшей аускультации митрального клапана может быть источником диагностических ошибок.
Электрокардиограмма при незначительном митральном стенозе не изменена. По мере прогрессирования порока появляются признаки перегрузки левого предсердия ( Pmitrale ), гипертрофии правого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента 57) в тех же отведениях. Часто регистрируются нарушения ритма сердца (мерцание, трепетание предсердий).
Фонокардиограмма для диагностики митрального стеноза имеет большое значение. При митральном стенозе обнаруживается изменение интенсивности I тона, появление добавочного тона (щелчок открытия митрального клапана), а также появление шумов в диастоле. Длительность интервала от начала II тона до тона открытия митрального клапана (II тон — QS ) колеблется отО,08доО, 12 си укорачивается до 0,04-0,06 с припрогрессиро-вании стеноза. По мере повышения давления в левом предсердии удлиняется интервал β-l тон, который достигает 0,08-0,12 с. Регистрируются различные диастолические шумы (пре-, мезо- и протодиастолический). Фо-нокардиографическая картина при митральном стенозе представлена на рис. 23. Значение фонокардиографии возрастает в условиях тахисистоли-ческой формы фибрилляции предсердий, когда при обычной аускультации трудно отнести выслушиваемый шум ктой или иной фазе сердечного цикла.
Некоронарогенные болезни сердца
 Рис. 23.Фонокардиограмма при митральных и аортальных пороках сердца (по F. Netter, 1969, с изменениями)
Рис. 23.Фонокардиограмма при митральных и аортальных пороках сердца (по F. Netter, 1969, с изменениями)
|
|
| Некоронарогенные болезни сердца |
Некоронарогенные болезни сердца
Эхокардиография может быть верифицирующим методом при митральном стенозе, при котором наблюдаются следующие изменения: •однонаправленное (П-образное) движение передней и задней створок митрального клапана вперед (в норме задняя створка в период диастолы смещается кзади; рис. 24);
• снижение скорости раннего диастолического прикрытия передней
створки митрального клапана (до 1 см/с);
• уменьшение амплитуды открытия створки митрального клапана
(до 8 мм и менее);
• увеличение полости левого предсердия (переднезадний размер
может увеличиваться до 70 мм);
• утолщение клапана (фиброз и кальциноз; рис. 25).
Экспертами Американского кардиологического колледжа (1998) разра
ботаны показания к проведению эхокардиографии при митральном стенозе:
| Рис. 24. ЭхоКГ при митральном стенозе (М-режим) |
1. Диагностика митрального стеноза, оценка степени тяжести нарушения гемодинамики (значение градиента давления, площадь митрального кольца, давление в легочной артерии), а также определение размеров и функции правого желудочка.

Рис. 25. ЭхоКГ при митральном стенозе (В-режим)
2. Оценка состояния митрального клапана для определения пока
заний к проведению чрескожной баллонной вальвулотомии левого
атриовентрикулярного отверстия.
3. Диагностика и оценка степени тяжести сопутствующих клапан
ных поражений.
4. Повторное обследование пациентов с диагнозом митрального сте
ноза, у которых клиническая картина заболевания с течением времени
изменилась.
5. Оценка состояния гемодинамики и градиента давления в легоч
ной артерии с помощью допплер-эхокардиографии в покое у пациен
тов в случае несоответствия результатов объективного и инструменталь
ных методов исследования.
Катетеризация полостей сердца играет вспомогательную роль. У части больных с митральным стенозом для точной диагностики порока требуется проведение инвазивных методов. Показания для катетеризации сердца при митральном стенозе, разработанные экспертами Американского кардиологического колледжа (1998), приведены ниже.
~229
Некоронарогенные болезни сердца
Показания для катетеризации сердца при митральном стенозе:
1. Необходимость выполнения чрескожной митральной баллонной
вальвулотомии у правильно подобранных пациентов.
2. Оценка степени тяжести митральной регургитации у пациентов,
у которых предполагается выполнение митральной чрескожной бал
лонной вальвулотомии, в случае когда клинические данные противо
речат эхокардиографическим.
3. Оценка состояния легочной артерии, левого предсердия и диастоли-
ческого давления в полости левого желудочка, когда клиническая симп
томатика и/или давление в легочной артерии не соответствуют степени
тяжести митрального стеноза по данным допплер-эхокардиографии.
4. Изучение гемодинамической реакции легочной артерии и давле
ния в левом предсердии на стресс, когда клиническая симптоматика и
состояние гемодинамики в покое не совпадают.
Диагноз основывается на выявлении прямых признаков, обусловленных наличием собственно митрального стеноза, к которым относят клапанные симптомы:
1) хлопающий I тон,
2) тон открытия митрального клапана (щелчок открытия),
3) диастолический шум,
4) диастолическое дрожание («кошачье мурлыканье»),
5) эхокардиографические признаки наличия митрального стеноза.
Косвенные признаки обусловлены нарушением циркуляции крови
в малом круге кровообращения:
1) Левопредсердные симптомы, обусловленные реакцией левого
предсердия на нарушенный кровоток через митральное отверстие -
увеличение левого предсердия, выявляемое рентгенологическими и
эхокардиографическими методами, признаки его гипертрофии на ЭКГ
2) Нарушения со стороны легких (непосредственное следствие за
стойных явлений в малом круге кровообращения):
а) одышка при нагрузке,
б) приступы сердечной астмы и отек легких,
в) выбухание ствола легочной артерии,
г) расширение ветвей легочной артерии.
230
Некоронарогенные болезни сердца
3) Правожелудочковые изменения (изменения правых отделов сердца в связи с легочной гипертензией):
а) пульсация в эпигастрии за счет правого желудочка,
б) рентгенологические и эхокардиографические признаки уве
личения правого желудочка и правого предсердия,
в) гипертрофия правого желудочка (возможно и правого пред
сердия) на ЭКГ,
г) нарушение кровообращения в большом круге (правожелудоч-
ковая недостаточность).
Наличие и выраженность прямых и косвенных признаков позволяют оценить выраженность митрального стеноза.
Течение. Типично постепенное развитие порока, он формируется в более поздние сроки после атаки ревматизма. У больных появляется немотивированная усталость, боль в области сердца. Прогрессирование заболевания ведет к появлению одышки при физических нагрузках. Нередко начальные фазы болезни оказываются незамеченными, их связывают с перегрузками на работе, сопутствующими заболеваниями. В этих случаях дебютом болезни могут быть фибрилляция предсердий, кровохарканье, реже отек легких или инфаркт-пневмония. Постоянным симптомом митрального стеноза является прогрессирующая одышка.
Течение процесса определяется степенью выраженности стеноза, наличием легочной гипертензии и состоянием сократительной способности правого желудочка. Митральный стеноз у большинства больных неуклонно прогрессирует, скорость зависит преимущественно от активности ревматического процесса.
По мере прогрессирования митрального стеноза можно выделить две группы осложнений, являющихся следствием застойных явлений в малом круге и развития дилатации отделов сердца: кровохарканье, сердечная астма, высокая легочная гипертензия; нарушения сердечного ритма — мерцание или трепетание предсердий, тромбоэмболические осложнения. После появления симптомов нарушения кровообращения при проведении медикаментозного лечения по прошествии 5 лет Умирают 50% больных ( Rapoport E ., 1975).
Некоронарогенные болезни сердца
В течении митрального стеноза выделяют несколько периодов, которые нашли отражение в систематизации эволюции гемодинамичес-ких расстройств. В свое время наиболее широкое распространение получила классификация А.Н. Бакулева и Е.А. Дамир (1954). В настоящее время рекомендуется к использованию классификация, принятая на VI Конгрессе кардиологов Украины (Киев, 2000), согласно которой выделяют 5 стадий митрального стеноза:
/ стадия — полной компенсации. Гемодинамические нарушения обусловлены незначительным сужением митрального отверстия (площадь его составляет 2- 2,5 см2). Давление в левом предсердии повышено до 10-15 мм рт. ст. Клинические проявления минимальны:
• жалобы отсутствуют,
• трудоспособность не ограничена,
•признаки митрального стеноза выявляются при аускультации, фоно- и эхо кардиографии — типичный пресистолический шум, обусловленный прохождением крови с большой скоростью через суженное митральное отверстие во время систолы предсердия,
• на ЭКГ — признаки перегрузки левого предсердия ( Pmitrale ),
• рентгенологически определяется незначительное увеличение ле
вого предсердия и диаметра легочной артерии.
Хирургическое лечение не показано.
И стадия — легочного застоя. Характеризуется сужением митрального отверстия до 1,5- 2 см2, давление в левом предсердии повышается до 20-30 мм рт. ст., соответственно возрастает и давление в легочной артерии, что увеличивает нагрузкунаправыйжелудочек. Впокое— нормальный минутный объем крови, который не обеспечивается при физической нагрузке.
Клинические симптомы:
• одышка при физической нагрузке,
• признаки гипертензии в малом круге с нередким развитием ослож
нений:
• кашель, кровохарканье,
• приступы удушья, чаще ночью,
• отек легких,
232
Некоронарогенные болезни сердца
• трудоспособность ограничена,
• правожелудочковой декомпенсации нет,
• аускультативно, при фонокардиографии определяются типичные при
знаки митрального стеноза, акцент II тона над легочной артерией,
• на ЭКГ — Pmitrale , признаки гипертрофии правого желудочка,
• на эхокардиограмме однонаправленное П-образное движение
створок митрального клапана,
• при рентгенологическом исследовании — увеличение левого пред
сердия, легочной артерии, усиление легочного рисунка, застой
ные явления в легких.
Нарушение кровообращения соответствует I стадии по классификации Н.Д. Стражеско, В.Х. Василенко (1935). Больным показана митральная комиссуротомия.
III стадия — правожелудочковой недостаточности. Характеризуется стойкой гипертензией в малом круге кровообращения с образованием «второго барьера», усилением работы правого желудочка и развитием его недостаточности. Склерозирование легочных сосудов, уменьшение легочного кровотока обусловливает урежение или исчезновение приступов сердечной астмы и отека легких. Дистрофические изменения в паренхиматозных органах выражены умеренно. Площадь митрального отверстия составляет 1- 1,5 см2.
Клинические симптомы:
• выраженная одышка,
• бледность кожных покровов,
•цианоз,
• непереносимость физических нагрузок,
• признаки правожелудочковой декомпенсации,
• повышение венозного давления,
• увеличение печени,
• значительное расширение правых отделов сердца,
• на ЭКГ выражен митральный зубец Р, признаки гипертрофии пра
вого желудочка,
• рентгенологически выраженное увеличение легочной артерии, ле-
ого предсердия, расширение правого желудочка и правого предсердия.
Некоронарогенные болезни сердца
Правожелудочковая недостаточность хорошо поддается медикаментозной терапии. Показания к операции абсолютные, причем во II - III стадиях результаты значительно лучше.
IV стадия — дистрофическая. Площадь митрального отверстия менее 1 см2. Характеризуется выраженным нарушением кровообращения в большом и малом круге. Медикаментозное лечение дает незначительный и кратковременный эффект. Усиливаются склеротические процессы в легочных сосудах. Прогрессирует дилатация правого желудочка, что нарушает функционирование правого предсердия, повышается венозное давление, появляется застой крови в печени, сосудах нижних конечностей, отеки. Размеры сердца значительно увеличены за счет предсердий и правого желудочка, левый желудочек — прежних размеров. Дилатация правого желудочка приводит к относительной недостаточности трехстворчатого клапана. Важным признаком этой стадии порока является возникновение фибрилляции предсердий. Расстройства периферического кровообращения, гипоксия обусловливают нарушения функции паренхиматозных органов. Больные практически нетрудоспособны. Характерны следующие признаки:
• бледность,
• цианоз,
•одышка в покое,
•атрофия мышц,
• увеличение печени,
• аускультативно определяются шумы, обусловленные относительной
недостаточностью трехстворчатого клапана и клапана легочной артерии,
• при эхокардиографии обнаруживается кальциноз клапана, тром
боз левого предсердия,
• рентгенологически — дальнейшее увеличение сердечной тени, уси
ление легочного рисунка, корни легких расширены.
Это последняя стадия, при которой еще возможно проведение операции, но она ненадолго продлевает жизнь. При осложненных формах митрального стеноза с кальцинозом, тяжелым фиброзом клапана и подкла-панных структур, обширным тромбозом левого предсердия — восстанов-
 234
234
Некоронарогенные болезни сердца
ение клапана путем рассечения сросшихся комиссур (комиссуротомия). В таких ситуациях показано протезирование клапана или клапаносохра-няюшая операция в условиях искусственного кровообращения.
V стадия — терминальная. Клиника соответствует III стадии по классификации Н.Д. Стражеско, В.Х. Василенко. Характеризуется тяжелыми нарушениями кровообращения с необратимыми дегенеративными изменениями внутренних органов (печени, почек) и асцитом, атрофией мышечной системы. На ЭКГ — глубокие дистрофические изменения миокарда, различные нарушения ритма сердца. Рентгенологически определяется кардиомегалия, высокое стояние диафрагмы, выраженный застой в легких, часто выпот в плевральной полости. Медикаментозное лечение не эффективно. Оперативное лечение не показано.
Лечение. Специфических консервативных методов лечения митрального стеноза не существует. По показаниям назначают мочегонные препараты, периферические вазодилататоры (в том числе ингибиторы АПФ), сердечные гликозиды, антикоагулянты.
Основные направления лечения больных с митральным стенозом в стадии компенсации:
1) улучшение гемодинамики в малом круге кровообращения,
2) увеличение времени диастолы и создание условий для наполне
ния левого желудочка,
3) уменьшение возврата крови к правым отделам сердца,
4) улучшение микроциркуляторных и реологических свойств крови,
5) уменьшение кислородной задолженности и замедление развития
хронической гипоксии,
6) решение вопроса о хирургическом лечении.
Основные направления лечения больных с декомпенсированным мит ральным стенозом, осложненным фибрилляцией предсердий:
1) нормализация ритма сердца,
2) оптимизация частоты сердечных сокращений у больных с посто
янной формой фибрилляции предсердий,
3) обеспечение достаточной периферической вазодилатации и оп
тимального уровня артериального давления,
 235
235
Некоронарогенные болезни сердца
4)  коррекция гомеостаза (электролитного, белкового, кислотно-
коррекция гомеостаза (электролитного, белкового, кислотно-
основного баланса и др.),
5) предупреждение тромбоэмболических осложнений,
6) коррекция хронической гипоксии,
7) хирургическое лечение.
Митральный стеноз наиболее успешно корригируется хирургическими методами (митральная комиссуротомия). Операция митральной комиссуротомии показана больным с выраженным митральным стенозом при наличии симптомов, ограничивающих физическую активность и снижающих трудоспособность.
Эксперты Американского кардиологического колледжа (1998) рекомендуют проводить митральную баллонную вальвулотомию у следующих категорий больных с митральным стенозом:
1. Пациенты с II- IVфункциональным классом по NYHA, умерен
ным или тяжелым митральным стенозом (площадь отверстия не более
1,5 см2), у которых состояние клапана позволяет выполнить чрескож-
ную митральную баллонную вальвулотомию (при отсутствии тромбов
в левом предсердии или наличии митральной регургитации).
2. Пациенты без характерной клинической симптоматики с умерен
ным или тяжелым митральным стенозом (площадь отверстия не более
1,5 см2), легочной гипертензией (систолическое давление в легочной
артерии более 50 мм рт. ст. в покое или 60 мм рт. ст. при нагрузке), у
которых состояние клапана позволяет выполнить чрескожную митраль
ную баллонную вальвулотомию (при отсутствии тромба в левом пред
сердии или митральной регургитации).
3. Пациенты с II- IVфункциональным классом по NYHA, умерен
ным или тяжелым митральным стенозом (площадь отверстия менее
1,5 см2), кальцинированным митральным клапаном, у которых отме
чается высокий риск хирургического вмешательства (при отсутствии
тромба в левом предсердии или митральной регургитации).
Улучшение состояния больных после митральной комиссуротомии наступает в 70- 89% случаев. Неэффективность операции обычно обусловлена поздним направлением больных к хирургу, выраженными изменениями сердца и других внутренних органов. Актив-
 ~236
~236
Некоронарогенные бо лезни сердца ость ревматического процесса не является противопоказанием к
операции.
Прогноз. Стеноз митрального отверстия относится к наиболее неблагоприятным порокам сердца. При естественном течении больные доживают до 40-45 лет, лишь 20-25% — до 60 лет. Только небольшая часть больных с митральным стенозом (обычно женщины) длительное время сохраняет работоспособность. Беременность и роды у пациенток с митральным стенозом часто бывают осложненными.
МИТРАЛЬНАЯНЕДОСТАТО ЧНОСТЬ
Этиология. Основная причина развития недостаточности митрального клапана — ревматизм. С возрастом увеличивается удельный вес больных с неревматической, чаще атеросклеротической этиологией болезни. Нередки случаи ревматической митральной недостаточности при латентном течении болезни. Среди других причин необходимо учитывать инфекционный эндокардит, системные заболевания соединительной ткани (системная красная волчанка, системная склеродермия), инфаркт миокарда с дисфункцией, реже с разрывом сосочковых мышц, иногда наблюдается травматическое повреждение клапана вследствие тупой травмы грудной клетки или внутрисердечных манипуляций.
Патологическая анатомия. Митральная недостаточность при ревматизме обусловлена гиалинозом краев створок, скручиванием их краев, укорочением хорд. В результате образуются краевые дефекты, и створки не смыкаются во время систолы левого желудочка. Укорочение и спаивание хорд приводят к ограничению подвижности створок (чаще задней). Для митральной недостаточности вследствие инфекционного эндокардита характерна краевая узурация створок клапана или центральная их перфорация. Часто обнаруживается отрыв хорд, на концах разрыва могут быть свежие или кальцинированные вегетации. При ИБС острая митральная регургитация может возникнуть из-за склероза или разрыва сосочковых мышц, которым могут способствовать ишемия или инфаркт сосочковых мышц.
 237
237
|
|
Некоронарогенные болезни сердца
 Патологическая физиология. Гемодинамические нарушения при митральной недостаточности обусловлены возвратом части крови из левого желудочка в левое предсердие (рис. 26). Регургитация до 5 мл крови при каждом сокращении практически не отражается на общей и внутрисер-дечной гемодинамике, возврат до 10 мл рассматривается как незначительный, более 10 мл - как существенный, а 25- 30 мл - как тяжелый. Количество возвратившейся крови зависит от величины клапанного дефекта и состояния сократительной функции миокарда левого желудочка.
Патологическая физиология. Гемодинамические нарушения при митральной недостаточности обусловлены возвратом части крови из левого желудочка в левое предсердие (рис. 26). Регургитация до 5 мл крови при каждом сокращении практически не отражается на общей и внутрисер-дечной гемодинамике, возврат до 10 мл рассматривается как незначительный, более 10 мл - как существенный, а 25- 30 мл - как тяжелый. Количество возвратившейся крови зависит от величины клапанного дефекта и состояния сократительной функции миокарда левого желудочка.
Ввиду высокого сопротивления току крови в зоне дефекта клапана обратный ток в начале систолы отсутствует, появляется в фазу систолического изгнания и продолжается в фазу изометрического расслабления (в эти периоды давление в левом желудочке превышает давление в левом предсердии). Регургитация крови вызывает объемную перегрузку левого желудочка и левого предсердия, вследствие чего развивается гиперфункция, а затем и гипертрофия левых отделов сердца. Порок длительное время компенсируется мощным левым желудочком. В дальнейшем при ослаблении левого предсердия под влиянием мощных толчков регургитационной волны развивается дилатация левого предсердия, и оно начинает функционировать как полость с низким сопротивлением. Повышенное давление в левом предсердии передается на легочные вены, что приводит к легочной гипертензии (рефлекс Китаева) и в более поздних стадиях — к гипертрофии правого желудочка. С декомпенсацией последнего развивается относительная недостаточность трехстворчатого клапана и появляются признаки правосердеч-ной недостаточности. Длительные нарушения кровообращения приводят к стойким изменениям в легких, печени, почках и других органах.
Клиническая картина. В стадии компенсации порока субъективных ощущений не бывает. Больные могут выполнять значительную физическую нагрузку, и порок может быть выявлен случайно при медицинском осмотре. При снижении сократительной функции левого желудочка и повышении давления в малом круге кровообращения возникают одышка при физической нагрузке и сердцебиение. При нарастании застойных явлений в малом круге (капиллярах) могут возникать приступы сер-
дечной астмы и одышка в покое.
Некоронарогенные болезни сердца
Рис. 26. Митральная недостаточность (по F. Netter, 1969, с изменениями)
Некоронарогенные болезни сердца
При развитии хронических застойных явлений в легких появляется кашель, сухой или с отделением небольшого количества мокроты, часто с примесью крови (кровохарканье). При нарастании симптомов правоже-лудочковой недостаточности появляются отеки на ногах и боль в правом подреберье вследствие увеличения печени и растяжения ее капсулы.
При недостаточности митрального клапана чаще, чем при митральном стенозе, больных беспокоит ноющая, давящая, колющая боль в области сердца, не всегда связанная с физической нагрузкой.
Внешний вид больного не изменяется. Акроцианоз может отмечаться при нарастании застойных явлений в малом круге кровообращения.
При значительной регургитации слева от грудины наблюдается сердечный горб — следствие выраженной гипертрофии левого желудочка, особенно если порок развился в детском возрасте. Определяется усиленный и разлитой верхушечный толчок, локализующийся в пятом межреберье кнаружи от среднеключичной линии, свидетельствующий о гипертрофии и усиленной работе левого желудочка.
При аускультации сердца определяется ослабление или полное отсутствие I тона сердца, что обусловлено нарушением механизма захлопывания митрального клапана (отсутствием «периода замкнутых клапанов»), а также волной регургитации. Акцент II тона над легочной артерией обычно выражен умеренно и возникает при развитии застойных явлений в малом круге кровообращения. Часто над легочной артерией выслушивается также расщепление II тона, связанное с запаздыванием аортального компонента тона, так как период изгнания увеличенного количества крови из левого желудочка становится более продолжительным. Часто на верхушке сердца определяется глухой III тон, возникающий вследствие того, что увеличенное количество крови из левого предсердия усиливает колебания стенок желудочка.
Наиболее характерным аускультативным симптомом при митральной недостаточности является систолический шум, который возникает вследствие прохождения волны регургитации из левого желудочка в левое предсердие через относительно узкое отверстие между неплотно сомкнутыми створками митрального клапана. Шум хорошо выслушивается
 240
240
Некоронарогенные болезни сердца
а верхушке сердца, проводится в левую подмышечную область и вдоль
го края Грудины, интенсивность его варьирует в широких пределах
обычно обусловлена выраженностью клапанного дефекта. Тембр шума
различный — мягкий, дующий или грубый, что может сочетаться с паль-
паторно ощутимым систолическим дрожанием на верхушке.
Систолический шум может занимать часть систолы или всю систолу (пансиетолический шум). Чем громче и продолжительнее систолический шум, тем тяжелее митральная недостаточность.
На электрокардиограмме при выраженной недостаточности митрального клапана наблюдаются признаки гипертрофии левого предсердия и левого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях, чаще в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Г, снижение сегмента ST ) в тех же отведениях. При развитии легочной гипертензии появляются признаки гипертрофии правого желудочка и правого предсердия. Мерцание предсердий выявляется у 30- 35% больных.
Фонокардиограмма для диагностики недостаточности митрального клапана имеет большое значение, так как позволяет достаточно подробно охарактеризовать систолический шум. При записи с верхушки сердца амплитуда I тона значительно уменьшена. Интервал Q — I тон увеличивается до 0,07-0,08 с в результате повышения давления в левом предсердии и некоторого запаздывания захлопывания створок митрального клапана. Систолический шум записывается сразу после I тона и занимает всю систолу или большую ее часть (см. рис. 23). Амплитуда шума тем больше, чем более выражена недостаточность клапана.
При рентгенологическом исследовании в переднезадней проекции сердце увеличено в размерах, больше влево. Талия сердца отсутствует за счет значительного увеличения левого предсердия, которое может Достигать гигантских размеров и выступать за правый контур сердца в виде добавочной тени (см. рис. 26).
Эхокардиографическое исследование не выявляет специфических признаков нарушения движения створок клапана. Тем не менее суще-
24?
Некоронарогенные болезни сердца
ствует несколько признаков, по которым можно судить о недостаточности митрального клапана:
• дилатация левых отделов сердца,
• избыточная экскурсия межжелудочковой перегородки,
• разнонаправленное движение митральных створок во времядиастолы
• отсутствие диастолического смыкания створок митрального клапана
• признаки фиброза (кальциноза) передней створки,
• увеличение полости правого желудочка.
При допплер-эхокардиографии возможна оценка степени выраженности митральной регургитации. Прямой признак порока — турбулентный систолический поток крови в полости левого предсердия, коррелирующий с выраженностью регургитации.
Катетеризация полостей сердца позволяет выявить ряд ценных диагностических признаков. Давление в легочной артерии обычно повышено. На кривой легочно-капиллярного давления видна характерная картина недостаточности митрального клапана в виде увеличения волны V более 15 мм рт. ст. с быстрым и крутым падением после нее, что является признаком регургитации крови через отверстие митрального клапана. При вентрикулографии можно наблюдать, как контрастное вещество во время систолы левого желудочка заполняет полость левого предсердия. Интенсивность контрастирования последнего зависит от степени недостаточности митрального клапана.
Диагностика недостаточности митрального клапана основывается на выявлении синдрома регургитации, который включает в себя прямые признаки:
1) систолический шум на верхушке сердца,
2) ослабление 1тона,
3) часто наличие III тона,
4) выявление турбулентного систолического потока крови в полос
ти левого предсердия.
К косвенным признакам относятся:
1) увеличение левого желудочка (по данным ЭКГ, эхо кардиографии, рентгенологического исследования),
~24~2
Некоронарогенные болезни сердца
2) увеличение левого предсердия и часто его систолическое расширение.
Следует дифференцировать недостаточность митрального клапана
и стеноз устья аорты, недостаточность трехстворчатого клапана, дила-тадионную кардиомиопатию.
Течение. Медленное развитие недостаточности митрального клапана происходит вследствие ревматического вальвулита или атеросклероза, формируется хроническая недостаточность. Умеренная хроническая недостаточность митрального клапана длительное время протекает относительно благоприятно, больные способны выполнять достаточно большие физические нагрузки. Постепенно развивается одышка, вначале при значительной, затем при умеренной физической нагрузке, а в дальнейшем и в покое. Снижается работоспособность, повышается утомляемость. При присоединении правожелудочковой недостаточности наблюдается пастоз-ность в области стоп, затем — отеки нижних конечностей. Выраженная недостаточность митрального клапана довольно быстро приводит к развитию тяжелой недостаточности кровообращения и смерти.
Острую митральную недостаточность наблюдают при разрыве со-сочковых мышц, сухожильных нитей, разрушении или перфорации клапана или инфекционном эндокардите. Остро возникшая недостаточность митрального клапана может привести к смерти в течение нескольких часов или суток. Консервативное лечение бесперспективно.
Осложнения при митральной недостаточности разнообразны и принципиально не отличаются от осложнений митрального стеноза. Кровохарканье и сердечная астма наблюдаются относительно редко, течение последней более легкое. Фибрилляция предсердий является частым осложнением митральной недостаточности, поскольку значительно выражена дилатация левого предсердия. Тромбоэмболические осложнения развиваются реже, чем при митральном стенозе. Это обусловлено, вероятно, тем, что мощные вихревые движения крови, возникающие в полости левого предсердия во время заброса крови из левого желудочка, препятствуют образованию пристеночного тромба. Кроме того, тромбозу препятствует также отсутствие затруднения опорожнения левого предсердия.
 ~243
~243
Некоронарогенные болезни сердца
В течении митральной недостаточности выделяют несколько стадий. В настоящее время для определения хирургической тактики используется классификация, принятая на VI Конгрессе кардиологов Украины (Киев, 2000):
I стадия — компенсации. Характеризуется минимальной регургитацией крови через левое атриовентрикулярное отверстие, нарушения гемодинамики практически отсутствуют. Клинически выявляется небольшой систолический шум на верхушке сердца, незначительное увеличение левого предсердия. По данным эхокардиографии незначительная (до +) ре-гургитация на митральном клапане. Оперативное лечение не показано.
II стадия— субкомпенсации. Обратный ток крови в левое предсер
дие увеличивается. Нарушения гемодинамики приводят к дилатации
левого предсердия и гипертрофии левого желудочка. Компенсация на
рушений гемодинамики эффективно осуществляется левым желудоч
ком и стойко сохраняется. В отличие от митрального стеноза отек лег
ких у больных возникает крайне редко. Физическая активность боль
ных ограничена незначительно, поскольку сохранена возможность
увеличения минутного объема крови, одышка возникает лишь при зна
чительной физической нагрузке. Отмечается систолический шум сред
ней интенсивности на верхушке сердца. На ЭКГ отклонение электри
ческой оси влево, в некоторых случаях — признаки перегрузки левых
отделов сердца. При рентгенологическом исследовании отмечается уве
личение и усиление пульсации левых отделов сердца. При эхокардио
графии регургитация на митральном клапане в пределах ++. Опера
тивное лечение не показано.
III стадия — правожелудочковой декомпенсации. Наступает при
значительной регургитации крови в левое предсердие. Перерастяже
ние левого желудочка приводит к его дилатации. Периодически воз
никает декомпенсация сердечной деятельности, устраняемая медика
ментозной терапией. При физической нагрузке возникает одышка, но
она меньше выражена, чем при стенозе. Грубый систолический шум на
верхушке, иррадиирующий в подмышечную область. Отмечается вы
раженная пульсация грудной стенки в области сердца. На ЭКГ — при-
 244
244
Некоронарогенные болезни сердца
знаки гипертрофии левого желудочка. При рентгенологическом исследовании выявляется значительное увеличение левых отделов сердца, усиление их пульсации — симптом «коромысла». «Второй барьер», как правило, не выражен, вследствие чего нет значительного увеличения легочной артерии. При эхокардиографии регургитация на митральном клапане больше ++. Показано хирургическое лечение.
IV стадия — дистрофическая. Характеризуется появлением постоянной правожелудочковой недостаточности. При осмотре отмечается усиление верхушечного толчка, пульсация венозных сосудов на шее. При аускульта-ции, кроме грубого систолического шума, обусловленного митральной недостаточностью, нередко отмечаются различные шумы, возникающие вследствие дилатации фиброзных колец, появления недостаточности трехстворчатого клапана. На ЭКГ — признаки гипертрофии левого или обоих желудочков, фибрилляция предсердий или другие аритмии. При рентгенологическом исследовании — значительное расширение сердца, застой крови в малом круге кровообращения. Нарушения функции почек и печени. Трудоспособность утрачена. Показано хирургическое лечение.
V стадия — терминальная, клинически соответствует III стадии хронической недостаточности кровообращения по Н.Д. Стражеско, В.Х. Василенко. Дистрофическая стадия нарушения кровообращения с тяжелыми необратимыми изменениями внутренних органов (печени, почек), асцитом. Хирургическое лечение не проводится.
Прогноз при митральной недостаточности зависит от степени выраженности клапанного дефекта и от состояния миокарда. При умеренной митральной недостаточности, редких ревматических атаках компенсация состояния и трудоспособность сохраняются длительное время. К концу 12-летнего периода после появления первых симптомов заболевания умирают 86% больных с ревматической недостаточностью митрального клапана.
Лечение. Специфических консервативных методов лечения митраль- недостаточности нет, развивающуюся сердечную недостаточность лечат общепринятыми методами. По показаниям назначают мочегон-ные препараты, периферические вазодилататоры (в том числе ингиби-
 245
245
Некоронарогенные болезни сердца
торы АПФ), блокаторы β-адренорецепторов (втом числе карведилол), сердечные гликозиды, антикоагулянты.
Основные направления лечения больных с митральной недостаточностью в стадии компенсации:
1) ограничение притока крови в малый круг кровообращения,
2) уменьшение интенсивности и объема выброса крови из левого
желудочка (ограничение механизма Франка — Старлинга),
3) улучшение метаболизма миокарда,
4) коррекция микроциркуляторных и реологических свойств крови
и предупреждение развития хронической гипоксии,
5) решение вопроса о хирургическом лечении.
Основные направления лечения больных с митральной недостаточ ностью в стадии декомпенсации:
1) нормализация ритма сердца,
2) оптимизация частоты сердечных сокращений у больных с посто
янной формой фибрилляции предсердий,
3) назначение периферических вазодилататоров в комбинации с
мочегонными препаратами,
4) контроль и коррекция электролитного, белкового, кислотно-ос
новного баланса,
5) коррекция микроциркуляции и реологических свойств крови,
6) оптимизация метаболизма миокарда, устранение хронической
гипоксии,
7) профилактикатромбоэмболических осложнений,
8) направление на хирургическое лечение.
Показаниями к реконструктивным операциям являются пороки без грубых изменений створок, хорд, сосочковых мышц и при отсутствии кальциноза клапанов. В остальных случаях, включающих клапанный инфекционный эндокардит, постинфарктные пороки, кальциноз II-III степени, операцией выбора является замена клапана механическим или биологическим протезом. Протезирование митрального клапана большинству больных обеспечивает продление жизни, а также восстановление трудоспособности в послеоперационный период.
 246
246
Некоронарогенные болезни сердца
АОРТАЛЬНЫЙ СТЕНОЗ
Этиология. Среди этиологических факторов стеноза устья аорты главным является ревматизм, улиц среднего и старческого возраста — атеросклероз. В отдельных случаях некоторое стенозирование аортального отверстия наблюдается при инфекционном эндокардите, но не Из-за спаек между створками, а вследствие препятствия кровотоку, создаваемому вегетациями и тромботическими массами.
|
|
| Рис. 27. Аортальный клапан (по F. Netter, 1969, с изменениями) |
Патологическая анатомия. Вследствие ревматического поражения створки аортального клапана утолщаются и уплощаются, этим процессам способствует появление фиброзных наложений на желудочковой стороне клапана, а также разрастание ткани клапана вследствие механического раздражения интенсивным кровотоком (рис. 27). Свободные края створок спаиваются, что приводит к постепенному сужению аортального отверстия, которое начинается у места прикрепления клапанных листков к фиброзному кольцу и распространяется к центру. Вследствие завихрения тока крови по обе стороны клапанов на желудочковой поверхности клапана происходит отложение пластин фибрина, которые фиксируются на комиссурах, образуя мостики, связывающие створки клапана между собой и стенкой аорты. В дальнейшем
|
|
Некоронарогенные болезни сердца
 пластины организуются и образуется фиброзная ткань. В тканях клапана развиваются дегенеративные процессы, завершающиеся кальци-нозом. Кальциноз может также распространяться на прилежащие структуры — межжелудочковую перегородку, переднюю створку митрального клапана, стенку левого желудочка (см. рис. 19).
пластины организуются и образуется фиброзная ткань. В тканях клапана развиваются дегенеративные процессы, завершающиеся кальци-нозом. Кальциноз может также распространяться на прилежащие структуры — межжелудочковую перегородку, переднюю створку митрального клапана, стенку левого желудочка (см. рис. 19).
Стенозированное отверстие может иметь треугольную, щелевидную или округлую форму и располагается чаще эксцентрично.
Миокард левого желудочка претерпевает значительные морфологические изменения — он гипертрофирован, в нем развиваются дистрофические изменения — белковое и жировое перерождение мышечных волокон, а в дальнейшем — диффузный и очаговый склероз.
Патологическая физиология. Площадь отверстия аорты в норме составляет 2,5-3,5 см2. При уменьшении площади отверстия до 0,8-1 см2 возникают гемодинамические проявления порока и регистрируется систолический градиент давления между аортой и левым желудочком (рис. 28). Выраженные нарушения гемодинамики с градиентом до 100 мм рт. ст. и выше наблюдаются при стенозировании отверстия до 0,5-0,6 см2 (величина градиента обратно пропорциональна площади устья аорты).
Компенсация при аортальном стенозе осуществляется преимущественно за счет изометрической гиперфункции и гипертрофии левого желудочка, удлинения фазы изгнания. Левый желудочек усиливает сокращения и долгое время обеспечивает неизмененный минутный объем крови. Для обеспечения адекватного сердечного выброса левый желудочек во время систолы должен создавать давление до 200- 250 мм рт. ст. Степень выраженности гипертрофии левого желудочка пропорциональна тяжести стеноза и длительности заболевания. Вследствие гипертрофии миокарда масса сердца может достигать 1200 г и более (в норме 250-300 г).
Постепенно, по мере декомпенсации порока, полость левого желудочка расширяется, возникает вначале тоногенная, а затем миогенная дилатация. Декомпенсация функции левого желудочка означает начало развития бивентрикулярной сердечной недостаточности.
 248
248
Некоронарогенные болезни сердца
Рис. 28. Аортальный стеноз (по F. Netter, 1969, с изменениями)
Некоронарогенные болезни сердца
Появление застоя и гипертензии в малом круге кровообращения относится к поздним признакам порока, правые отделы сердца вовлекаются в патологический процесс при «митрализации» порока и развитии легочной гипертензии.
Клиническая картина. При небольших анатомических изменениях аортального клапана больные жалоб не предъявляют и многие годы сохраняют достаточно высокую трудоспособность, могут выполнять работу, сопряженную с большими физическими нагрузками, и даже заниматься спортом. Более выраженное препятствие кровотоку из левого желудочка увеличивает силу сердечных сокращений, и больные начинают ощущать сердцебиение.
Гемодинамические нарушения сопровождаются повышенной утомляемостью, обусловленной централизацией кровообращения. Эта же причина вызывает головокружение и обмороки. Часто наблюдается боль стенокардического характера. С декомпенсацией порока ведущими становятся жалобы на одышку при физической нагрузке. Неадекватная физическая нагрузка может спровоцировать отек легких. Появление приступов сердечной астмы в сочетании с приступами стенокардии рассматривают как прогностически неблагоприятный признак.
При осмотре отмечают бледность кожных покровов. При легкой и умеренной степени стеноза пульс и артериальное давление остаются в пределах нормы, при выраженном стенозе пульс малый и медленный, систолическое и пульсовое давление снижено. Верхушечный толчок мощный, разлитой, приподнимающий, смещен вниз и влево. В области рукоятки грудины приложенная ладонь ощущает выраженное систолическое дрожание. Перкуторные границы относительной сердечной тупости смещены влево и вниз (до 20 мм и более).
Аускультативно во втором межреберье справа от грудины определяется ослабление II тона, а также систолический шум, проводящийся во все точки сердца, на сосуды шеи, преимущественно вправо и на спину, пик его во второй половине систолы. Иногда шум выслушивается на расстоянии (дистанционный шум).
Некоронарогенные болезни сердца
Изменения на электрокардиограмме зависят от степени изменений в мышце левого желудочка. На ранних стадиях развития порока ЭКГ может быть без изменений. По мере прогрессирования стеноза определяются признаки гипертрофии левого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях, чаще в сочетании с измененной конечной частью желудочкового комплекса. В поздних стадиях порока на ЭКГ могут отмечаться изменения, указывающие на перегрузку миокарда левого предсердия, — высокие расщепленные зубцы Р1 и Р11 и низкие зубцы Р111. Нередко регистрируются различной степени нарушения предсердно-желудочковой проводимости: от удлинения интервала P — Q до полной AV-блокады.
Фонокардиография. Систолический шум имеет характерную ромбовидную или веретенообразную форму (см. рис. 23).
Рентгенологическое исследование при аортальном стенозе имеет важное значение: на ранних этапах выявляется умеренное расширение сердца влево и удлинение дуги левого желудочка с закруглением верхушки. При длительном течении порока и выраженном сужении отверстия аорты сердце имеет типичную аортальную конфигурацию (см. рис. 28). При развитии относительной недостаточности митрального клапана, то есть при «митрализации» порока отмечается увеличение размеров левого предсердия и появление рентгенологических признаков застоя в малом круге кровообращения.
Эхокардиографическое исследование позволяет выявить следующее:
• неполное систолическое раскрытие створок аортального клапана,
• фиброз и кальциноз створок,
• наличие систолического градиента на аортальном клапане,
• увеличение толщины миокарда левого желудочка (до 15 мм и более),
• увеличение переднезаднего размера левого желудочка (систоли
ческого — более 40 мм, диастолического — более 60 мм).
При записи эхокардиограммы у основания аорты регистрируется множество интенсивных эхосигналов, сохраняющихся на протяжении всего сердечного цикла. Следует указать, что определение тонких и подвижных створок аортального клапана во время систолы или диастолы позволяет исключить приобретенный аортальный стеноз.
Некоронарогенные болезни сердца
Экспертами Американского кардиологического колледжа (1998) разработаны показания к проведению эхокардиографии при аортальном стенозе-
1. Диагностика и оценка степени тяжести аортального стеноза.
2. Оценка размеров левого желудочка, функции и/или степени на
рушения гемодинамики.
3. Повторное обследование пациентов, у которых имеется аорталь
ный стеноз с изменяющимися симптомами.
4. Оценка изменений нарушения гемодинамики и компенсации же
лудочков в динамике у больных с диагнозом аортального стеноза в пе
риод беременности.
5. Повторное обследование пациентов с компенсированным аор
тальным стенозом и признаками дисфункции левого желудочка или
его гипертрофией.
Катетеризация правых отделов позволяет определить давление в левом предсердии, правом желудочке и в легочной артерии, что дает представление о степени компенсации порока. Катетеризация левых отделов позволяет по систолическому градиенту между левым желудочком и аортой определить степень стенозирования аортального отверстия.
Эксперты Американского кардиологического колледжа (1998) разработали показания для катетеризации сердца при аортальном стенозе:
1. Необходимость проведения ангиографии коронарных артерий у
пациентов с высоким риском развития ИБС до выполнения у них опе
рации по протезированию аортального клапана.
2. Оценка тяжести аортального стеноза у пациентов с характерной кли
нической симптоматикой в случае, когда протезирование аортального кла
пана только планируется или когда результаты неинвазивного исследова
ния сердца не убедительны либо имеются сомнения относительно степени
тяжести патологии или необходимости хирургического вмешательства.
Диагноз стеноза устья аорты устанавливают с учетом трех групп признаков: 1) клапанных (грубого систолического шума с характерными локализацией и проведением); 2) левожелудочковых (выявляемых с помощью осмотра, ЭКГ, рентгенологического, эхокардиографическо-го исследований, зондирования полостей сердца); 3) клинических (зада
Некоронарогенные болезни сердца
ящих от величины сердечного выброса — утомляемость, головная боль головокружение, низкое артериальное давление, медленный пульс). На основании первой группы признаков диагностируется по-к а признаки второй и третьей групп позволяют оценить выраженность стеноза и тяжесть нарушений внутрисердечной гемодинамики.
Симптоматика аортального стеноза сходна с клинической картиной ряда сердечно-сосудистых заболеваний. Необходимо дифференцировать систолический шум при аортальном стенозе и шум при врожденных пороках (коарктации аорты, стенозе устья легочной артерии), а также шум, возникающий при расширении аорты при гипертонической болезни, атеросклерозе аорты.
Течение и прогноз. Аортальный стеноз характеризуется длительным периодом компенсации, больные могут выполнять тяжелую физическую работу, часто не подозревая о наличии порока. При возникновении декомпенсации быстро развивается сердечная недостаточность, часто с приступами сердечной астмы, и прогноз заболевания резко ухудшается. Средняя продолжительность жизни после появления выраженных симптомов сердечной недостаточности не превышает 1 года. Считается, что при появлении обмороков, стенокардии или левожелудочковой недостаточности продолжительность жизни ограничивается 2- 4 годами. Смерть наступает от хронической недостаточности кровообращения, а также внезапно вследствие коронарной недостаточности или фибрилляции желудочков (14-18 % случаев), не всегда удается устранить у больного отек легких.
В течении заболевания выделяют несколько периодов, которые нашли отражение в классификации, принятой на VI конгрессе кардиологов Украины (Киев, 2000), в которой выделяют 5 стадий аортального стеноза:
I стадия — полной компенсации. Жалоб нет, порок выявляется лишь при аускультации. На эхокардиограмме определяется небольшой градиент систолического давления на аортальном клапане в пределах 26-30 мм рт. ст. Хирургическое лечение не показано.
Л стадия— скрытой сердечной недостаточности. Больные жалуют-■я на повышенную утомляемость, одышку при физической нагрузке, оловокружение. Кроме аускультативных признаков обнаруживаются
Некоронарогенные болезни сердца
рентгенологические и электрокардиографические признаки гипертрофии левого желудочка. При эхокардиографическом исследовании определяется умеренный градиент систолического давления на аортальном клапане (до 50 мм рт. ст.). Показано хирургическое лечение.
/// стадия — относительной коронарной недостаточности. Больные жалуются на боль стенокардического характера, прогрессирующую одыщ-ку, головокружение и обмороки после физических нагрузок. Определяется отчетливое увеличение размеров сердца, преимущественно за счет левого желудочка. На ЭКГ — выраженные признаки гипертрофии левого желудочка, гипоксии миокарда, обусловленные относительной недостаточностью коронарного кровообращения гипертрофированной мышцы сердца. При эхокардиографии определяется градиент систолического давления выше 50 мм рт. ст. Показано хирургическое лечение.
IV стадия — выраженной левожелудочковой недостаточности. Жалобы аналогичны таковым при III стадии, но более выраженные. Периодически возникают приступы пароксизмальной одышки ночью, сердечной астмы, появляются отек легких, увеличение печени. На ЭКГ — тяжелые нарушения функции миокарда и коронарного кровообращения, часто фибрилляция предсердий. При эхокардиографии на фоне значительного ухудшения показателей сократительной функции левого желудочка определяется значительный градиент систолического давления на аортальном клапане, часто его кальциноз. При рентгенологическом исследовании определяется увеличение не только левого желудочка, но и других отделов сердца, а также застойные явления в легких. Постельный режим и консервативная терапия способствуют временному улучшению состояния отдельных больных. Хирургическое лечение в большинстве случаев невозможно, вопрос решается индивидуально.
V стадия — терминальная. Характеризуется прогрессирующей недостаточностью левого и правого желудочков. Резко выражены все субъективные и объективные признаки порока. Состояние больного крайне тяжелое, лечение не эффективно, хирургическое лечение не проводят.
Лечение. Специфических консервативных методов лечения аортального стеноза нет, развивающуюся сердечную недостаточность лечат,
 254
254
Некоронарогенные болезни сердца
 используя общепринятые методы. По показаниям назначают мочегонные препараты, периферические вазодилататоры, блокаторы Р-адре-норецепторов (в том числе карведилол), сердечные гликозиды, антикоагулянты, метаболические препараты.
используя общепринятые методы. По показаниям назначают мочегонные препараты, периферические вазодилататоры, блокаторы Р-адре-норецепторов (в том числе карведилол), сердечные гликозиды, антикоагулянты, метаболические препараты.
Основные направления лечения больных с аортальным стенозом в стадии компенсации:
1) контроль давления в большом круге кровообращения и умень
шение градиента давления между левым желудочком и аортой,
2) по показаниям — назначение кардиотонических препаратов,
3) коррекция метаболизма миокарда,
4) решение вопроса о хирургическом лечении.
Основные направления лечения больных с декомпенсированным аортальным стенозом:
1) контроль давления в большом круге кровообращения и умень
шение постнагрузки,
2) коррекция метаболизма миокарда,
3) оптимизация коронарного кровообращения,
4) по показаниям — назначение кардиотонических средств,
5) коррекция электролитных нарушений,
6) нормализация ритма сердца,
7) оптимизация частоты сердечных сокращений у больных с посто
янной формой фибрилляции предсердий,
8) предупреждение тромбоэмболических осложнений,
9) направление на хирургическое лечение.
Радикальное лечение аортального стеноза — хирургическое, абсолютных противопоказаний к операции нет, исключая терминальную стадию сердечной недостаточности. При своевременно проведенной операции отдаленные результаты хорошие.
АОРТАЛЬНАЯНЕДОСТАТО ЧНОСТЬ
Этиология. Основной причиной развития порока (до 80% случаев) является ревматизм. Второе место принадлежит атеросклерозу, далее
следует инфекционный эндокардит. Сифилитическая природа порока
_
 Некоронарогенные болезни сердца
Некоронарогенные болезни сердца
 не имеет особого значения ввиду успешного лечения больных сифилисом в последние годы. Определенное значение имеет недостаточность аортального клапана при артериальной гипертензии, аневризме восходящей части аорты, включая расслаивающую аневризму.
не имеет особого значения ввиду успешного лечения больных сифилисом в последние годы. Определенное значение имеет недостаточность аортального клапана при артериальной гипертензии, аневризме восходящей части аорты, включая расслаивающую аневризму.
Патологическая анатомия. Морфологические изменения обнаруживаются преимущественно в соединительной ткани клапана аорты: створки укорачиваются и деформируются, края их утолщаются, свободный край может подворачиваться, створка часто провисает. Все эти изменения приводят к несмыканию створок во время диастолы.
При инфекционном эндокардите недостаточность клапана возникает вследствие перфорации, разрыва створок или разрушения их свободного края. После острого инфекционного процесса деформация может продолжаться вследствие рубцового сморщивания и обызвествления.
Левый желудочек увеличен, отмечается его гипертрофия и дилатация полости, масса сердца достигает 1000-1300 г. При гистологическом исследовании обнаруживаются воспалительные и дегенеративные изменения.
Патологическая физиология. Недостаточность аортального клапана характеризуется значительными нарушениями центральной и периферической гемодинамики, которые обусловлены регургитацией крови в левый желудочек во время диастолы через измененный клапан (рис. 29). Возврат части крови в левый желудочек во время диастолы ведет к его объемной перегрузке и повышению диастолического растяжения миокарда с последующим увеличением силы сокращения левого желудочка (по закону Франка — Старлинга). Регургитация крови из аорты создает турбулентное движение крови в зоне клапанного дефекта, что является причиной протодиастолического шума — ведущего аускультативного признака аортальной недостаточности. Максимальный отток крови из аорты в левый желудочек происходит в самом начале диастолы, пока в аорте высокое давление, а в желудочках, напротив, наименьшее, поэтому диастолический шум начинается непосредственно за II тоном.
Объем возвратившейся крови зависит от величины клапанного дефекта. При дефекте площадью около 0,5 см2 в левый желудочек возвращается от 2 до 5 л минутного объема крови, что составляет 50% и
 256
256
Некоронарогенные болезни сердца
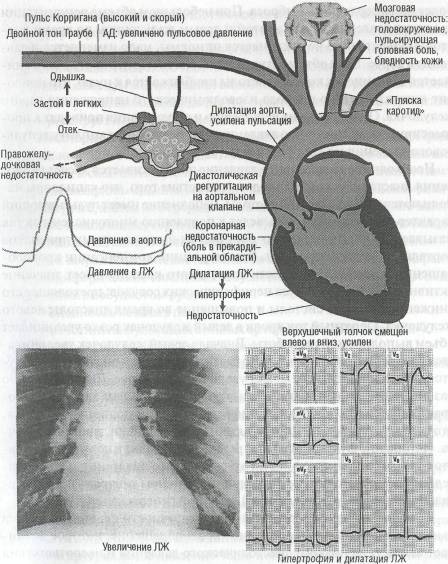
Рис. 29. Аортальная недостаточность (по F. Netter, 1969, с изменениями)
пекоронарогенные болезни сердца
более всего сердечного выброса. При небольшом объеме регургитации градиент давления между аортой и левым желудочком во время диастолы существенно не отклоняется от нормы, мало изменяется и давление в аорте. Если объем регургитации значителен, в аорте резко снижается давление и к концу диастолы приближается к нулю, что приводит к исчезновению периода изоволюмического напряжения левого желудочка. Отток крови на периферию и регургитация приводят к прогрессирующему снижению давления в аорте, при этом амплитуда пульсового давления может превышать 100 мм рт. ст.
Необходимое капиллярное давление поддерживается за счет укорочения диастолического периода и вследствие того, что капилляры наполняются только в период систолы, наполнение имеет пульсирующий характер, что в свою очередь ведет к появлению многочисленных так называемых периферических сосудистых и капиллярных признаков аортальной недостаточности. В поддержании компенсации кровообращения при недостаточности аортального клапана имеет значение активное изменение тонуса периферических сосудов: преходящее его снижение в период систолы и повышение во время диастолы левого желудочка. Обратный ток крови в левый желудочек резко увеличивает объем выполняемой им работы. Вначале левый желудочек увеличивается вследствие диастолического растяжения, затем он гипертрофируется, масса миокарда его может увеличиваться втрое. Для постепенно развивающейся недостаточности аортального клапана характерно сохраняющееся на нормальных цифрах давление в полости желудочка, что соответствует фазе гиперфункции и гипертрофии левого желудочка. Истощение функциональных резервов приводит к повышению диастолического давления в левом желудочке, его дилатации и к относительной недостаточности митрального клапана («митрализация» аортального порока) с последующей легочной гипертензией.
Большое значение в развитии недостаточности левого желудочка имеет и недостаточное коронарное кровообращение, которое возникает вследствие низкого диастолического давления и несоответствия обычного коронарного кровотока увеличившейся массе миокарда.
 258
258
Некоронарогенные болезни сердца
Клиническая картина. Клиническое течение во многом зависит от тем-пов формирования и величины дефекта клапана. В стадии компенсации
ока субъективные ощущения обычно отсутствуют. Постепенно проецирующая недостаточность аортального клапана протекает благоприятно даже при значительной величине аортальной регургитации. При быстром развитии больших дефектов симптоматика порока стремительно прогрессирует и приводит к сердечной недостаточности.
Некоторыебольныеощущаютсердцебиение,головокружение. Приблизительно у 50% больных с недостаточностью аортального клапана атеро-склеротической или сифилитической этиологии ведущим симптомом бывает стенокардия. Одышка возникает вначале при значительной физической нагрузке, а затем по мере развития левожелудочковой недостаточности — в покое и напоминает сердечную астму Иногда течение внезапно осложняется отеком легких вследствие левожелудочковой недостаточности.
Для выраженной недостаточности аортального клапана характерны периферические симптомы, обусловленные большими перепадами давления в сосудистом русле:
• бледность кожных покровов,
• отчетливая пульсация сонных артерий («пляска каротид»),
• пульсация височных и плечевых артерий,
• синхронное с пульсацией сонных артерий сотрясение головы (симп
том Мюссе),
•пульсирующеесужение зрачков (симптом Ландольфи),
• капиллярный пульс — ритмичное изменение интенсивности окраски
небного язычка и миндалин (симптом Мюллера), ногтевого ложа
(симптом Квинке).
При осмотре определяется высокий и скорый пульс (пульс Коррига-
на), усиленный и разлитой верхушечный толчок, границы сердца рас
ширены влево и вниз. Над крупными сосудами выслушивается двойной
тон Траубе, при надавливании стетоскопом на подвздошную артерию в
области пупартовой связки возникает двойной шум Дюрозье. Систоли
ческое артериальное давление чаще повышено до 160-180 мм рт. ст., а
диастолическое - резко снижено - до 50-30 мм рт. ст.
о* --------
259
|
|
| Некоронарогенные болезни сердца |
Некоронарогенные болезни сердца
При аускультации выявляют основной характерный признак: диасто-лический шум, обусловленный обратным током крови из аорты в левый желудочек. Шум начинается сразу за II тоном, нередко заглушая его, постепенно ослабевает к концу диастолы. При перфорации створок шум приобретает звенящий, «музыкальный» оттенок. С развитием сердечной недостаточности признаки порока становятся менее выраженными, интенсивность и длительность диастолического шума уменьшается.
Электрокардиограмма при нерезко выраженном пороке может быть нормальной. При выраженной аортальной недостаточности отмечаются отклонение электрической оси сердца влево, признаки гипертрофии левого желудочка в виде увеличенной амплитуды зубцов комплекса QRS в соответствующих отведениях, чаще в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента ST ) в тех же отведениях. Иногда отмечается удлинение интервала P — Q , указывающее на нарушение AV-проводимости.
На фонокардиограмме регистрируется диастолический шум, который следует сразу за II тоном и может занимать всю диастолу (см. рис. 23).
Рентгенологическое исследование выявляет увеличение сердца: левый желудочек массивный, удлиненный, с закругленной верхушкой. Восходящая часть аорты расширена, выступает по правому контуру тени сердца, по левому контуру определяется расширенная дуга аорты. Сердце приобретает аортальную конфигурацию.
Эхокардиография является важным методом в диагностике аортальной недостаточности. Наиболее часто обнаруживаются следующие изменения:
• дилатация и гипертрофия левого желудочка,
• увеличение амплитуды движения межжелудочковой перегородки
и задней стенки левого желудочка,
•увеличение переднезаднего размера левого предсердия (в систолу — до 55 мм, в диастолу — до 70 мм),
• отсутствие диастолического смыкания створок аортального клапана,
• мелкоамплитудное диастолическое трепетание передней створки
митрального клапана, вызванное регургитацией крови (рис. 30).
260
Рис. 30. ЭхоКГ при аортальной регургитации (М-режим)
Эксперты Американского кардиологического колледжа (1998) разработали следующие рекомендации к проведению эхокардиографии при аортальной регургитации:
1. Необходимость подтвердить наличие и определить степень тяже
сти острой аортальной регургитации.
2. Диагностика хронической аортальной регургитации у пациентов
с сомнительными данными объективного исследования.
3. Оценка этиологии аортальной регургитации (включая изучение
состояния клапана, а также состояния и размера устья аорты).
4. Оценка степени гипертрофии левого желудочка, его размеров,
объема и систолической функции.
5. Полуколичественная оценка степени тяжести аортальной регур
гитации.
6. Повторное обследование пациентов с умеренной или тяжелой аор
тальной регургитацией, у которых клиническая симптоматика за по
следнее время изменилась.
7. Повторное обследование пациентов без характерной клинической симптоматики для определения у них размеров левого желудочка и сохранности его функции.
Некоронарогенные болезни сердца
8. Повторное обследование пациентов с мягкой, умеренной или тяжелой аортальной регургитацией и увеличенным устьем аорты без характерной клинической симптоматики.
Катетеризация правых отделов позволяет определить уровень легоч-но-капиллярного давления и волну регургитации. Катетеризация левых отделов сердца обнаруживает увеличение амплитуды пульсового давления. При аортографии определяется выраженная регургитация из аорты в левый желудочек.
Эксперты Американского кардиологического колледжа разработали показания для проведения катетеризации сердца при хронической аортальной регургитации (1998):
1. Ангиография коронарных артерий до протезирования аортального
клапана у пациентов с высоким риском развития ИБС.
2. Оценка степени тяжести регургитации и тактики хирургического
вмешательства до проведения неинвазивного исследования является
неубедительной или противоречит данным объективного исследования.
3. Оценка функции левого желудочка у пациентов с тяжелой аор
тальной регургитацией, нуждающихся в хирургическом вмешательстве,
когда результаты неинвазивного исследования неубедительны или про
тиворечат данным объективного исследования.
Диагноз аортальной недостаточности устанавливают с учетом трех групп признаков: 1) клапанных (диастолического шума, ослабления II тона, изменений при эхокардиографии); 2) левожелудочковых (выявлении гипертрофии и дилатации левого желудочка, выраженной струи регургитации, определяемых с помощью ЭКГ, рентгенологического, эхо-кардиографического обследований, катетеризации полостей сердца); 3) периферических симптомов (зависящих от снижения давления в аорте). На основании первой группы признаков диагностируют порок, а признаки второй и третьей групп позволяют оценить выраженность порока и тяжесть нарушений внутрисердечной гемодинамики.
Следует дифференцировать диастолический шум при аортальной недостаточности и шумы, обусловленные другими причинами. Приводим алгоритм дифференциальной диагностики недостаточности аортального клапана: __
Некоронарогенные болезни сердца
 1 ревматизм в анамнезе. При отсутствии в анамнезе указаний на
1 ревматизм в анамнезе. При отсутствии в анамнезе указаний на
матизм следует руководствоваться клинико-инструментальными
критериями.
2 Наличие симптоматики, связанной с особенностями нарушения
внутрисердечной гемодинамики (капиллярный пульс, «пляска каро-
тид», шум ДюРозье, большой градиент между систолическим и диа-столическим давлением).
3. Ослабление или отсутствие II тона на аорте.
4. Шум хорошо проводится по току регургитации крови и может хо
рошо прослушиваться в точке Боткина и на верхушке сердца.
5. На фонокардиограмме шум связан со II тоном, носит убывающий
характер, занимает всю диастолу.
6. На ЭКГ — гипертрофия, а при выраженной недостаточности —
перегрузка левого желудочка и патологический зубец Q в стандартных
и левых грудных отведениях.
7. Рентгенография: увеличение размеров и пульсации левого желу
дочка, расширение восходящего отдела аорты.
8. Эхокардиография: расширение полости левого желудочка, увели
ченная амплитуда сокращения задней стенки и межжелудочковой пе
регородки, увеличение диаметра аорты и наличие диастолической се
парации.
Течение и прогноз. Больные с умеренными дефектами аортального клапана и небольшими нарушениями внутрисердечной гемодинамики десятилетиями сохраняют хорошее самочувствие и работоспособность. Однако развитие декомпенсации кровообращения обычно означает окончание этого благополучного периода. В среднем от времени появления субъективных симптомов до летального исхода проходит 6,5 года. Быстро формируется недостаточность кровообращения у больных с отрывом створки или обширными разрушениями клапана при инфекционном эндокардите, средняя продолжительность жизни таких больных не превышает 1 года. Более благоприятно протекает недостаточность аортального клапана атеросклеротической этиологии, редко ведущая к большим дефектам створок клапана.
 1 бЗ
1 бЗ
Некоронарогенные болезни сердца
 В течении заболевания выделяют несколько периодов, которые нашли отражение в классификации, принятой на VI конгрессе кардиологов Украины (Киев, 2000), в которой обозначены 5 стадий недостаточности аортального клапана, что обеспечивает определенную унификацию применительно к другим порокам сердца:
В течении заболевания выделяют несколько периодов, которые нашли отражение в классификации, принятой на VI конгрессе кардиологов Украины (Киев, 2000), в которой обозначены 5 стадий недостаточности аортального клапана, что обеспечивает определенную унификацию применительно к другим порокам сердца:
I стадия — компенсации. Характеризуется начальными симптомами порока при отсутствии жалоб. При эхокардиографии определяется незначительная (в пределах +) регургитация на аортальном клапане. Хирургическое лечение не показано.
II стадия — скрытой сердечной недостаточности. Отмечается умеренное снижение работоспособности при выраженных клинических признаках порока. Определяются характерные физикальные данные порока, увеличение пульсового давления. На ЭКГ — признаки умеренной гипертрофии левого желудочка. При рентгенологическом исследовании отмечается умеренное увеличение и усиление пульсации левого желудочка. При эхокардиографии определяется региргитация на аортальном клапане в пределах ++. Хирургическое лечение не показано.
III стадия — субкомпенсации. Отмечаются значительное снижение физической активности, приступы ангинозной боли. Усиленная пульсация сонных артерий («пляска каротид»), минимальное артериальное давление обычно составляет менее половины максимального. На ЭКГ — признаки выраженной гипоксии миокарда и гипертрофии левого желудочка. При рентгенологическом исследовании отмечают дилатацию и усиленную пульсацию левого желудочка и аорты. При эхокардиографии определяется значительная (4-++ и более) регургитация на аортальном клапане. Показано хирургическое лечение.
IV стадия — декомпенсации. Проявляется выраженной одышкой и приступами ангинозной боли при небольшой физической нагрузке, определяется значительная дилатация сердца, часто обусловливающая относительную митральную недостаточность («митрализация порока»), дальнейшее ухудшение функции миокарда, прогрессирование коронарной недостаточности. Отмечаются выраженные расстройства кровообращения, проявляющиеся сердечной астмой, увеличением печени и др. Назначение медика-
264
Некоронарогенные болезни сердца
ментозной терапии и постельный режим способствуют лишь временному улучшению состояния больных. Показано хирургическое лечение.
V стадия — терминальная, клинически соответствует III стадии хронической недостаточности кровообращения по Н.Д. Стражеско, В.Х. Василенко. Характеризуется прогрессирующей недостаточностью левого и правого желудочков, глубокими дегенеративными изменениями внутренних органов (периферические отеки, асцит, трофические нарушения). Медикаментозное лечение не эффективно. Хирургическое лечение не проводят
Лечение. Специфических консервативных методов лечения аортальной недостаточности нет, развивающуюся сердечную недостаточность лечат, используя общепринятые методы. По показаниям назначают мочегонные препараты, периферические вазодилататоры (в том числе ингибиторы АПФ), блокаторы β-адренорецепторов (в том числе карведилол), сердечные гликозиды, антикоагулянты, метаболические препараты.
Основные направления лечения больных с аортальной недостаточно стью в стадии компенсации
1) уменьшение интенсивности и объема выброса из левого желудоч
ка (ограничение механизма Франка — Старлинга),
2) коррекция метаболизма миокарда,
3) решение вопроса о хирургическом лечении.
Основные направления лечения больных с аортальной недостаточно стью в стадии декомпенсации:
1) контроль давления в большом круге кровообращения,
2) уменьшение преднагрузки,
3) коррекция метаболизма миокарда,
4) оптимизация коронарного кровообращения,
5) коррекция электролитных нарушений,
6) нормализация ритма сердца,
7) направление на хирургическое лечение.
На хирургическое лечение следует направлять всех больных с аортальной недостаточностью. Абсолютных противопоказаний к операции нет, исключая терминальные стадии сердечной недостаточности. При своевременно проведенной операции отдаленные результаты хорошие.
265
Некоронарогенные болезни сердца
Пороки правых отделов сердца в изолированном виде относятся к клинической казуистике, возникают значительно реже, чем митральные и аортальные. При пороках трехстворчатого клапана недостаточность клапана может быть травматического происхождения. Однако у большинства больныхтрикуспидальная недостаточность, реже и стеноз, наблюдаются в качестве компонента комбинированного митрально-аортально-трикуспидального порока. Органическая недостаточность трехстворчатого клапана встречается значительно реже, чем относительная (1:9).
ТРИКУСПИДАЛЬНЫЙ СТЕНОЗ
Этиология. Наиболее частой причиной приобретенного порока трехстворчатого клапана является ревматизм, эти пороки часто сочетаются с митральными или аортальными пороками. Среди других причин можно назвать травмы и инфекционный эндокардит.
| Рис. 31. Трехстворчатый клапан (по F. Netter, 1969, с изменениями) |
Патологическая анатомия. Морфологически отмечается склероз створок, фиброзного кольца, сухожильных хорд и верхушек сосочко-вых мышц. При ревматическом поражении трехстворчатого клапана происходит утолщение и укорочение створок, сращение комиссур (рис. 31, см. также рис. 19).

Некоронарогенные болезни сердца
Патологическая физиология. При стенозе отверстия трехстворчатого клапана перемещение крови из правого предсердия в правый желудочек происходит при наличии градиента давления между ними, увеличивающемся на вдохе. Скорость движения крови между предсердием и желудочком увеличена, турбулентный характер перемещения крови создает основу для диастолического шума. Компенсация кровообращения в известных пределах происходит за счет расширения и гипертрофии правого предсердия (рис. 32). В дальнейшем относительно слабое правое предсердие быстро дилатирует, когда среднее давление в правом предсердии превышает 10 мм рт. ст., развивается застой в большом круге кровообращения с вовлечением органов брюшной полости. Раннее развитие застоя в венах большого круга кровообращения, характерное для стеноза отверстия трехстворчатого клапана, контрастирует с отсутствием ортопноэ и легочного застоя.
Клиническая картина. Особенных жалоб больные не предъявляют. При осмотре обращают на себя внимание набухшие яремные вены — один из первых признаков трикуспидального стеноза. В большинстве случаев явно выражена пресистолическая пульсация шейных вен. Венозное давление резко повышено, отмечается артериальная гипотензия.
На электрокардиограмме характерными признаками порока являются гипертрофия правого предсердия (высокий зубец Р в отведениях II, III и aVF) с нерезко выраженной гипертрофией правого желудочка, возможны неспецифические изменения конечной части желудочкового комплекса (уплощение, инверсия зубца Г, снижение сегмента ST ) во многих грудных отведениях.
На фонокардиограмме наибольшее диагностическое значение имеет характерный диастолический шум, усиливающийся в первой половине вдоха, уменьшение интервала II тон — тон открытия трехстворчатого клапана, расщепление I тона с усиленными высокочастотными компонентами.
При рентгенологическом исследовании определяется увеличение размеров правого предсердия.
При эхокардиографическом исследовании определяется типичная картина стеноза отверстия без выраженного фиброза створок.
 ~267
~267
Некоронарогенные болезни сердца
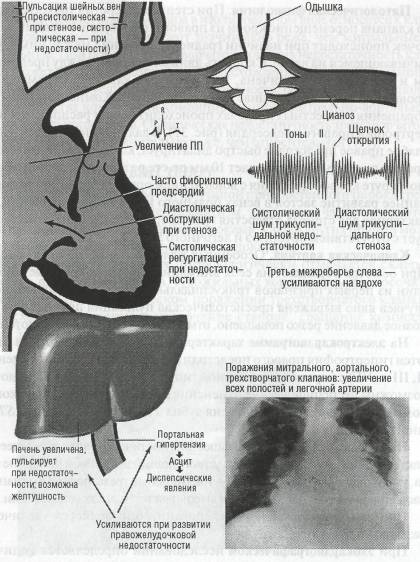
Рис. 32.Трикуспидальный стеноз и/или недостаточность (по F. Netter, 1969, с изменениями)
Некоронарогенные болезни сердца
 Катетеризация правых отделов сердца считается одним из главных методов диагностики ревматических пороков трехстворчатого клапана в хирургической клинике. Основным гемодинамическим признаком сужения правого атриовентрикулярного отверстия является градиент диастолического давления между правым желудочком и правым предсердием.
Катетеризация правых отделов сердца считается одним из главных методов диагностики ревматических пороков трехстворчатого клапана в хирургической клинике. Основным гемодинамическим признаком сужения правого атриовентрикулярного отверстия является градиент диастолического давления между правым желудочком и правым предсердием.
Течение и прогноз. Период компенсации порока обычно непродолжительный. Рано присоединяется фибрилляция предсердий, еще больше нарушающая гемодинамику. Трикуспидальный стеноз относится к наиболее неблагоприятно протекающим приобретенным порокам сердца.
Лечение. Специфических консервативных методов лечения трикус-пидального стеноза нет, развивающуюся сердечную недостаточность лечат, используя общепринятые методы. По показаниям назначают мочегонные препараты, периферические вазодилататоры, блокаторы β-aдpeнopeцeптopoв (в том числе карведилол), сердечные гликозиды, антикоагулянты, метаболические препараты. Лечение направлено на уменьшение застоя в большом круге кровообращения, увеличение наполнения правого желудочка.
Хирургическое лечение проводят в условиях искусственного кровообращения, используя пластику и протезирование клапана. Протезирование трехстворчатого клапана проводят только при грубых изменениях створок и подклапанных структур, обусловливающих тяжелый стеноз.
Дата добавления: 2019-03-09; просмотров: 305; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!








