Диагностические критерии миокардита
К большим критериям отнесены — перенесенная инфекция и появление в течение 10 дней после нее:
• застойной сердечной недостаточности,
• кардиогенного шока,
• полной AV-блокады с синдромом Морганьи — Адамса — Стокса,
• патологических изменений ЭКГ,
• повышения активности миокардиальных ферментов в сыворотке
крови.
К малым критериям отнесены:
• лабораторные подтверждения перенесенного вирусного заболева
ния (положительные реакции нейтрализации, РТГАи РСК),
•тахикардия,
• ослабление I тона,
•ритм галопа,
• результаты субэндомиокардиальной биопсии.
Для диагностики легкого течения миокардита достаточно наличия в анамнезе предшествующей инфекции и сочетания двух больших критериев или одного из них с двумя малыми. Наличие же в числе крите-
1 б 8
Некоронарогенные болезни сердца одного из трех первых позволяет констатировать среднетяжелое
риев
или тяжелое течение миокардита.
Изменения сегмента ST(смещение вверх или вниз) и зубца 7\ушю-щение, двухфазность или инверсия) на ЭКГ могут быть самыми ранними, а нередко и единственными проявлениями поражения миокарда при инфекционных заболеваниях. Одним из признаков миокардита часто служит относительная тахикардия, не соответствующая температуре тела. Нарушения возбудимости и проводимости во время инфекционного заболевания всегда свидетельствуют о присоединившемся миокардите. Для миокардита типичными являются расстройства предсердно-желудочковой и внутрижелудочковой проводимости (блокады ножекпучка Гиса, различные степени AV-блокады) и разнообразные нарушения ритма (политопная желудочковая или суправен-трикулярная экстрасистолия, фибрилляция предсердий).
|
|
|
Иногда различного вида аритмии являются единственным признаком текущего миокардита. Приводим клинический пример.
Больной Г., 57лет, госпитализирован в клинику Института кардио логии 04.06.97г. с жалобами на общую слабость, ощущение дискомфорта в области сердца, одышку при незначительной физической нагрузке (ходь ба на несколько метров), выраженные отеки нижних конечностей, вы нужденное положение в постели (невозможностьлечь), боль в правом под реберье. Состояние резко ухудшилось в апреле 1997 г., когда появились вы раженная одышка в покое, усиливающаяся при малейшей физической нагрузке, ощущение перебоев в работе сердца, отеки нижних конечностей. Незадолго до этого больной перенес острую респираторную инфекцию.
При поступлении в клинику состояние тяжелое: диффузный цианоз кожи и слизистых оболочек, пульсация шейных вен, массивные отеки нижних ко нечностей. Выраженная одышка в покое, усиливающаяся при перемене поло жения тела, частота дыхания 28 в 1 мин, положение ортопноэ. Пульс 80— 84 в 1 мин, неритмичный, частые экстрасистолы. Тоны приглушены, I тон меняющейся интенсивности, иногда усиленный — «пушечный» тон, грубый систолический шум над верхушкой. Показатели анализа крови не изменены.
|
|
|
При рентгенографии органов грудной полости с кардиометрией опре-деляе тся «бычье» сердце, расширено влево за счет гипертрофии левого
 169
169
| Некоронарогенные болезни сердца |
Некоронарогенные болезни сердца
 желудочка, артериальный конус выбухает. Пищевод не отклонен, дуга аорты уплотнена.
желудочка, артериальный конус выбухает. Пищевод не отклонен, дуга аорты уплотнена.
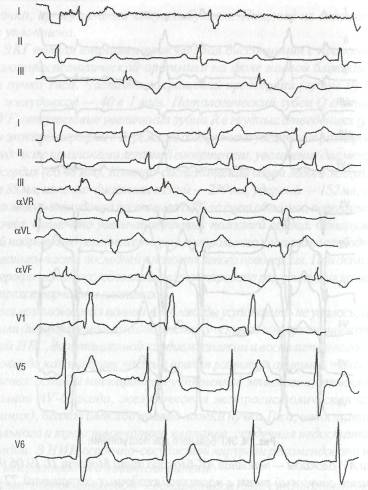
На ЭКГ полная атриовентрикулярная диссоциация с правожелудоч-ковой экстрасистолической аритмией на фоне полной блокады правой ножки пучка Гиса. Частота сокращений предсердий (зубцы Р) 86—90 в 1 мин, желудочков — 40 в 1 мин. Патологический зубец Q в отведениях III u aVF , отсутствие увеличения зубца R в грудных отведениях (рис. 14).
Приэхокардиографии в В-режиме обнаружено увеличение размеров право го желудочка с признаками легочной гипертензии, увеличение диаметра левого предсердия (до 48мм). Конечно-систолический объем левого желудочка составил 88 мл, конечно-диастолический —239 мл, ударный — 152 мл, фракция выброса левого желудочка составила 63%за счет объемной перегрузки левого желудочка. Отмечено увеличение правых полостей сердца. Обнаружен час тичный надрыв хорд передней створки митрального клапана со свободным про- лабированием части последней в полость левого предсердия. Придопплер-эхо- кардиографическом исследовании диагностирована регургитация на митраль ном и трехстворчатом клапанах.
|
|
|
Время возникновения полной AV -блокадыустановить неудалось, поэтому проводили дифференциальную диагностику острого инфаркта миокарда, хро нической ИБС, дилатационной кардиомиопатии и воспалительного поражения миокарда как наиболее частых причин развития аритмий такого типа.
Диагноз: острый миокардит неуточненной этиологии, тяжелое тече ние, полная AV -блокада, желудочковая экстрасистолическая аритмия (бигеминия), полная блокада правой ножки пучка Гиса, недостаточность митрального и трехстворчатого клапанов, сердечная недостаточность И Б стадии. В НИИ сердечно-сосудистой хирургии рекомендована имплантация искусственного водителя ритма.
Лечение: глюкокортикоиды—дексаметазон (8мг/сут) внутривенно и пред- низолон (40мг/сут); каптоприл (12,5мг Зраза в сутки), ацетилсалициловая кислота (325мг/сут), мочегонные средства (фуросемид до 6Омг/сут) в зависимости от состояния водного баланса, изосорбид динитрат (ЗОмг/сут).
|
|
|
Состояние больного в течение 2 нед постепенно улучшалось, уменьшилась выраженность симптомов сердечной недостаточности. На ЭКГ: снижение
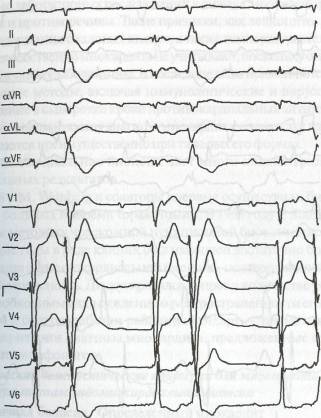
Рис.14. ЭКГ больного при поступлении
степени AV -блокады — неполная AV -блокада типа Мобитц И. 19.06.97г. вос становился синусовый ритм с частотой сердечных сокращений 72 в 1 мин (рис. 15). Значительно улучшилось клиническое состояние пациента, прак тически исчезли одышка и периферические отеки.
Приведенное наблюдение свидетельствует, что миокардит у больных среднего возраста может протекать нетипично, иногда нарушения ритма сердца и проводимости являются единственными клиническими призна-
 171
171
|
|
| Некоронарогенные болезни сердца |
Рис. 15. Динамика ЭКГ больного на фоне лечения
ками воспалительного процесса в миокарде. Всестороннее обследование и аргументированная дифференциальная диагностика позволяют установить правильный диагноз, выбрать адекватную тактику лечения, избежать хирургического лечения, улучшить прогноз заболевания.
 772
772
Некоронарогенные болезни сердца
Данные лабораторных исследований в диагностике миокардита неспе-цифичны и противоречивы. Такие признаки, как лейкоцитоз, увеличение СОЭ и содержания сиаловых кислот, а также температуры тела в качестве критериев собственно миокардита не учитывают, поскольку они могут быть отнесены к иному заболеванию. В последние годы применяются новые диагностические методы, включая иммунологические и вирусологические. Обнаружение в сыворотке крови противокардиалъных антител служит серьезным доводом в пользу диагноза миокардита, однако эти изменения обнаруживаются преимущественно при тяжелых его формах.
Субэндокардиальная биопсия дает много ложноотрицательных и сомнительных результатов.
В 1958 г. М. Weinberg и соавторы впервые осуществили биопсию миокарда у 5 больных во время торакотомии. В 1960 году P. Suton и соавторы внедрили методику чрескожной пункционной биопсии миокарда. В последующие годы в ряде клиник был накоплен достаточно большой опыт применения эндомиокардиальной биопсии, подтвердивший его относительную безопасность. Дискутировался вопрос о количестве участков миокарда, необходимых для суждения о распространенности его поражения.
В 1984 г. был разработан рабочий стандарт — так называемые Далласские критерии диагноза миокардита, предложенные группой американских морфологов.
Далласские диагностические критерии для миокардита по результатам эндомиокардиальной биопсии Первичная биопсия Определенный миокардит
Пограничный (вероятный) миокардит Отсутствие миокардита
Повторные биопсии Продолжающийся (персистирующий) миокардит Разрешающийся (заживающий) миокардит Разрешившийся (заживший) миокардит
Строгим диагностическим критерием острого миокардита признается наличие воспалительной клеточной инфильтрации миокарда с некрозом и/или дегенерацией кардиомиоцитов, нетипичной для ише-мического повреждения. Термин «пограничный миокардит» исполь-
 173
173
Некоронарогенные болезни сердца
зуется в случаях выявления клеточной инфильтрации и неповрежденных кардиомиоцитов. Данные повторных биопсий позволяют определить динамику или исход процесса и говорить о персистирующем разрешающемся или разрешившемся процессе.
В1998 г Всемирной федерацией сердца был принят Консенсус по определению воспалительной кардиомиопатии (миокардита) по докладам двух экспертных комитетов. Острый миокардит рассматривается как активный миокардит, хронический - как пограничный или заживающий миокардит.
При первичной биопсии можно диагностировать:
1. Острый (активный) миокардит: наличие инфильтрата (диффуз
ного или локального) с определением не менее 14 инфильтрирующих
лимфоцитов на 1 мм2 (это количество должно включать преимуществен
но Т-лимфоциты (CD45ro) или активированные Т-клетки и до 4 мак
рофагов). Количественно инфильтрат должен быть подсчитан имму
ногистохимическим методом. Определяется некроз или дегенерация,
должен учитываться также фиброз, наличие которого не обязательно.
2. Хронический миокардит: наличие инфильтрата, содержащего не
менее 14 инфильтрирующих лимфоцитов на 1 мм2 (это количество
должно включать преимущественно Т-лимфоциты (CD45ro) или ак
тивированные Т-клетки и до 4 макрофагов). Количественно инфильт
рат должен быть подсчитан иммуногистохимическим методом. Некроз
и дегенерация обычно не выражены, должен учитываться фиброз.
3. Отсутствие миокардита: не обнаруживаются инфильтрирующие
клетки или их количество менее 14 на 1 мм2.
Для оценки фиброза разработаны критерии: отсутствие фиброза — 0-я степень, начальный фиброз — 1-я степень, умеренный фиброз — 2-я степень, выраженный фиброз — 3-я степень.
При последующих биопсиях можно диагностировать:
1. Продолжающийся (персистирующий) миокардит: критерии 1 или 2.
2. Разрешающийся (заживающий) миокардит: критерии 1 или 2, но
иммунологический процесс более вялый, чем при первичной биопсии.
3. Разрешившийся (заживший) миокардит. Соответствует Даллас
ской классификации. Всем категориям может сопутствовать или не
сопутствовать фиброз.
 Г74
Г74
Некоронарогенные болезни сердца
При хроническом миокардите субэндокардиальная биопсия не по-оляет выявить патогномоничные признаки уже через 1-2 мес от на-
заболевания после проведения адекватной терапии. В последнее время эндомиокардиальная биопсия применяется огра-иченно - метод технически сложен. Некоторые авторы высказывали пасения по поводу метода, в сомнительных случаях рассеянные интер-стициальные клетки могут располагаться между миоцитами и быть приняты за настоящие лимфоциты, при очаговом миокардите может быть случайно захвачена интактная ткань. Считается, что лишь у ограниченного числа больных с клинически подозреваемым миокардитом диагноз может быть однозначно верифицирован с помощью биопсии сердца. Несмотря на то, что эндомиокардиальная биопсия является диагностическим стандартом при остром миокардите, низкая частота его выявления отражает неспособность диагностировать заболевание только с помощью гистологических критериев, применяемых в настоящее время.
Следовательно, все инструментальные и лабораторные методы исследования позволяют подтвердить наличие миокардита, однако отрицательные результаты не являются критерием исключения диагноза.
С помощью посевов крови и других биологических жидкостей можно подтвердить вирусную этиологию миокардита. На недавно перенесенную вирусную инфекцию указывает четырехкратное повышение титра противовирусного IgG в период выздоровления по сравнению с острым периодом. Методами диагностики вирусной инфекции могут также быть метод культивирования вируса, реакция полимеризации цепей вирусной ДНК, выявление антигенов.
При миокардите с большей, чем при другой патологии сердца, частотой выявляются антитела к миозину, актину, миолемме. К. Schulze и соавторы (1989) считают обнаружение аутоантител к адениннуклеотид-ному транслокатору— ферменту внутренней мембраны митохондрий — органоспецифичным для миокардита.
В последнее время достигнуты значительные успехи в идентификации Давно известных сывороточных маркеров повреждения миоцитов: повышение сывороточного тропонина I, который регулирует кальцийопосредо-
 175
175
Некоронарогенные болезни сердца
ванное взаимодействие актина и миозина, является чувствительным и высокоспецифичным сывороточным маркером повреждения сердца. Поскольку большая часть сердечного тропонина I физически связана с сократительным аппаратом миоцита, после повреждения сердца он медленно выделяется в сьгеоротку, где может обнаруживаться в сроки до 14 дней. Это обеспечивает более широкое диагностическое поле для определения повреждения сердца, чем, например, МВ-фракция креатинфосфокиназы.
В настоящее время для установления диагноза миокардита перспективным представляется использование сцинтиграфии с галлием-67 — радиоизотопом, тропным к зонам воспаления, с технеция пирофосфа-том, а также сцинтиграфии с моноклональными антителами к миозину, меченными индием-111.
Выявление изменений в тканях, обусловленных миокардитом, возможно с помощью магнитно-резонансной томографии.
Достоверный диагноз миокардита установить очень трудно, так как миокардит может быть совершенно бессимптомным или проявляться различными неспецифическими симптомами. Даже отрицательные результаты биопсии не исключают диагноз миокардита. В острой фазе миокардита активность сердечных изоферментов обычно повышена, что может повлечь ошибочный диагноз инфаркта миокарда. Диагноз миокардита почти всегда является в определенной степени предположительным, но становится весьма убедительным, если к нему присоединяются признаки сопутствующего перикардита.
Дифференциальный диагноз. Следует дифференцировать миокардит и НЦЦ, миокардиодистрофию, ИБС, первичный ревмокардит, тиреотоксикоз, перикардит, дилатационную кардиомиопатию.
При ревматизме значительно меньше «кардиальных» жалоб, особенно на боль в области сердца, но характерным являются артралгия и артрит. При миокардите чаще наблюдается астенизация. При ревматизме изолированный миокардит — явление исключительное, часто в процесс вовлекается эндокард и формируются пороки сердца. Миокардит неревматического генеза, как правило, является изолированным. Для ревматического поражения характерна склонность к рецидивирова-нию, миокардит рецидивирует редко.
Некоронарогенные болезни сердца
 Тиреотоксикоз напоминает миокардит в тех случаях, когда в клинической картине на первый план выступают изменения сердца, а другие симптомы, характерные для тиреотоксикоза, появляются позже. Доминируют жалобы больных на ощущение нехватки воздуха, сердцебиение, нарушение ритма сердца. Боль в области сердца чаще отмечается при миокардите, тогда как раздражительность, уменьшение массы тела, потливость, мелкий тремор — при поражении щитовидной железы. Тахикардия при тиреотоксикозе не поддается противовоспалительной терапии, но эффективно применение антитиреоидных препаратов. Исследование функции щитовидной железы радиоактивным йодом, сканирование щитовидной железы, определение в крови содержания тиреоидных гормонов помогает верифицировать диагноз.
Тиреотоксикоз напоминает миокардит в тех случаях, когда в клинической картине на первый план выступают изменения сердца, а другие симптомы, характерные для тиреотоксикоза, появляются позже. Доминируют жалобы больных на ощущение нехватки воздуха, сердцебиение, нарушение ритма сердца. Боль в области сердца чаще отмечается при миокардите, тогда как раздражительность, уменьшение массы тела, потливость, мелкий тремор — при поражении щитовидной железы. Тахикардия при тиреотоксикозе не поддается противовоспалительной терапии, но эффективно применение антитиреоидных препаратов. Исследование функции щитовидной железы радиоактивным йодом, сканирование щитовидной железы, определение в крови содержания тиреоидных гормонов помогает верифицировать диагноз.
Дифференциальный диагноз миокардита и НЦД описан в разделе функциональных поражений сердца.
Необходимость дифференциальной диагностики миокардитаи ИБС возникает преимущественно при нетипичном для последней болевом синдроме с патологическими изменениями ЭКГ или при наличии только патологических изменений ЭКГ без болевого синдрома. Основные критерии дифференциальной диагностики представлены в табл. 12.
Наиболее сложна дифференциальная диагностика тяжелого миокардита с дилатационной кардиомиопатией. Ряд исследователей считают последнюю следствием диффузного миокардита, в частности вызванного вирусом Коксаки. По клиническим проявлениям эти заболевания достаточно близки. В пользу кардиомиопатии свидетельствует постепенное развитие признаков застойной сердечной недостаточности без проявлений аллергии и сенсибилизации, изменений гематологических показателей воспаления. Отсутствует положительная динамика признаков застойной сердечной недостаточности, показателей ЭКГ и эхокардиограммы под влиянием противовоспалительного лечения.
Прогноз. В большинстве случаев (до 90%) миокардит протекает бес-
имптомно и в течение 1 - 2 мес заканчивается полным выздоровлением,
исчезаютвсе субъективные симптомы, нормализуется ЭКГв покое и при
Проведении велоэргометрии. У многих больных сохраняются остаточные
измнения ЭКГ, указывающие на развитие очагового миокардитического
Некоронарогенные болезни сердца
Таблица 12. Основные критерии дифференциального диагноза миокардита и ИБС
| Диагностические критерии | Миокардит | ИБС ~~^ |
| Пол__________________ Возраст Начало болезни | Чаще женщины Чаще молодой_____________ Во время или через 1,5-2 нед после вирусного или другого инфекционного заболевания | Чаще мужчины_ Средний________ Зависимость отсутствует |
| Длительность болезни (анамнез) | Дни,недели | Годы |
| Болевые ощущения в области сердца | Кардиалгия | Стенокардия |
| Связь боли в сердце с физической нагрузкой | Неопределенная | Четкая |
| Одышка | Возникает при физической нагрузке | Чаще отсутствует |
| Эффект нитратов | Отсутствует | Отчетливый и полный |
| Лихорадка | Субфебрилитет | Отсутствует |
| ЭКГ в покое: Нарушения проводимости | AV-блокады | Блокада передневерхней ветви левой ножки пучка Гиса |
| Нарушения реполяризации | Различной степени выраженности | Чаще отсутствуют |
| Признаки крупноочаговых изменений | Отсутствуют | Часто присутствуют |
| ЭКГ с дозированной физической нагрузкой | Противопоказана | Ишемические изменения |
| Эхокардиография | Признаки бивентрикулярного поражения | Очаговая гипокинезия левого желудочка |
| Анализ крови | Лейкоцитоз, увеличение СОЭ | Без изменений |
| Уровень липидов | Не изменен | Повышено содержание холестерина, триглицеридов |
| Острофазовые реакции (С-реактивный протеин,сиа-ловые кислоты, повышение уровня альфа2-глобулинов) | Чаще положительные | Отрицательные |
| Иммунологические исследования | Обнаружение антител | Отрицательные |
| Коронарография | Без изменений | Признаки коронаросклероза |
кардиосклероза (миокардиофиброза), который часто становится исходом миокардита, вызванного вирусом Коксаки, даже при легком течении. Если имеются клинические проявления, прогноз хуже: у 10- 33% больных раз-
Некоронарогенные болезни сердца
ивается дилатационная кардиомиопатия. Неблагоприятными факторами отягощающими прогноз миокардита, считают повышение давления в левом предсердии, низкий сердечный индекс, диастолическую дисфункцию правого желудочка, развитие застойной сердечной недостаточности, тромбоэмболии, нарушения проводимости и аритмии высоких градаций. Летальный исход при миокардите обусловлен прогрессирующей застойной сердечной недостаточностью, фибрилляцией желудочков, полной AV-блокадой или тромбоэмболией легочной артерии.
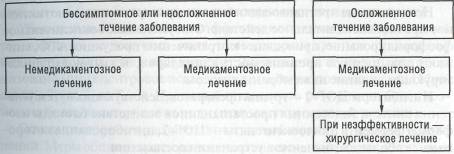
Лечение. Больные с установленным миокардитом подлежат госпитализации (схема 3).
Схема 3. Тактика ведения больных с миокардитом
К немедикаментозному лечению можно отнести устранение факторов, способных угнетать функцию миокарда, — ограничение физической активности, полноценное рациональное питание с ограничением потребления поваренной соли. В исследованиях на животных выявлено, что физическая нагрузка способствует репликации вируса, ухудшая течение миокардита.
Медикаментозное лечение миокардита предусматривает несколько направлений:
•воздействие на воспалительные, аутоиммунные и аллергические процессы, в том числе на уменьшение повреждающего действия антимиокардиальных антител;
• сокращение продукции биологически активных веществ;
восстановление и поддержание гемодинамики;
• воздействие на метаболизм миокарда;
 178
178
Некоронарогенные болезни сердца
 • активную санацию очагов инфекции.
• активную санацию очагов инфекции.
Специфического лечения миокардита в настоящее время не существует, основными направлениями лечебной тактики могут быть:
• этиотропная терапия при установленном возбудителе:
• противовирусные средства — перспективное направление,
• антибактериальные средства;
• неспецифическая противовоспалительная терапия:
• нестероидные противовоспалительные препараты;
• глюкокортикоиды;
• воздействие на аутоиммунный процесс:
•хлорохин;
• симптоматическая терапия осложнений.
Нестероидные противовоспалительные препараты оказывают активное противовоспалительное действие. Они уменьшают окислительное фосфорилирование, приводящее к ограничению продукции АТФ, снижают повышенную проницаемость капилляров, оказывают стабилизирующее влияние на мембраны лизосом.
Ингибиторы ЦОГ-2 — группа препаратов, действующих путем угнетения синтеза эндогенных простагландинов вследствие блокады изо-формы фермента циклооксигеназы — ЦОГ-2, ингибирование которого имеет большое значение в устранении воспаления.
В комплексной терапии миокардита возможно использование препаратов системной энзимотерапии.
В случаях вирусной этиологии миокардита в первые 2- 3 нед противопоказано назначение неспецифических противовоспалительных препаратов, так как в острой фазе возможно значительное ускорение репликации вирусов, увеличение повреждения миокарда под влиянием противовоспалительных препаратов, уменьшение выработки интерферона. Во многих странах нестероидные противовоспалительные препараты вообще не используются при лечении миокардитов. Их назначение оправдано при наличии признаков сопутствующего перикардита.
Убедительныхдоказательств эффективности производныхаминохино-лина (хлорохин) при хроническом течении миокардита также пока нет. В настоящее время изучаются возможности применения иммуномодуля-
Некоронарогенные болезни сердца
 ооов специфических противовирусных препаратов, моноклональных
ооов специфических противовирусных препаратов, моноклональных
нтител против антигенов Т-лимфоцитов, антитимоцитарного глобулина. Только при крайне тяжелом течении миокардита — выраженной прогрессирующей сердечной недостаточности или тяжелых нарушениях ритма, рефрактерных к антиаритмической терапии, — назначают кортикостероидные гормоны в сочетании с цитостатиками (их назначают при тяжело протекающих диффузных миокардитах, рецидивирующем течении, сопутствующих аллергозах или выраженных признаках активности воспалительного процесса, сохраняющихся при лечении нестероидными противовоспалительными препаратами). Чаще всего используют преднизолон 70-80 мг/сут и азатиоприн 150— 200 мг/сут. Лечение продолжают, как правило, 1,5 мес, в большинстве случаев — 6 мес и более (дозу преднизолона постепенно снижают).
Убедительныхдоказательств эффективности иммунодепрессивной терапии пока не получено, хотя, по некоторым данным, примерно у 60% больных отмечается улучшение. Для решения этого вопроса организовано многоцентровое исследование по лечению миокардита (Myocarditis Treatment Trial). После публикации его результатов будет возможна более полная оценка роли иммуносупрессивной терапии.
Основное внимание уделяется этиотропной терапии и лечению осложнений. Меры общего характера включают постельный режим, ингаляции кислорода и прием нестероидных противовоспалительных препаратов.
Взависимостиотэтиологиилечение миокардита имеетсвои особенности: при эпидемическом паротите, кори, краснухе назначают поддерживающую терапию, следует также проводить иммунизацию с целью первичной профилактики. При идентификации varicella zoster (ветряная оспа, опоясывающий лишай), вируса простого герпеса, вируса Эпштейна — Барр, цитоме-галовируса назначается ацикловир ( varicella zoster , простого герпеса), ган-Цикловир или фоскарнет натрий (цитомегаловирус). При инфицировании Mycoplasma pneumoniae эффективен эритромицин. При инфицировании S. aure us (до определения чувствительности к антибиотикам) назначают ван-
омицин, при заражении грибами — амфотерицин В. Если возбудителем является Cryptococcus neoformans (самый частый возбудитель), применяют
комбинацию амфотерицина В + фторцитозин. При трихинеллезе в тяжелых
 181
181
Некоронарогенные болезни сердца
 случаях показаны кортикостероиды. Эффективность мебендазола и тиабен-дазола не доказана. При идентификации Toxoplasma gondii комбинируют пириметамин + сульфадиазин, а также фолиевую кислоту для профилактики миелосупрессии. При коллагенозах в тяжелых случаях назначают кортикостероиды, при их неэффективности— иммунодепрессанты. Миокардит обычно сочетается с полисерозитом, синовитом, активным васкулитом Лечение осложнений:
случаях показаны кортикостероиды. Эффективность мебендазола и тиабен-дазола не доказана. При идентификации Toxoplasma gondii комбинируют пириметамин + сульфадиазин, а также фолиевую кислоту для профилактики миелосупрессии. При коллагенозах в тяжелых случаях назначают кортикостероиды, при их неэффективности— иммунодепрессанты. Миокардит обычно сочетается с полисерозитом, синовитом, активным васкулитом Лечение осложнений:
• Сердечную недостаточность лечат по общим правилам: ограниче
ние потребления поваренной соли, диуретики, сердечные гликозиды, до-
бутамин. Даже на фоне применения обычных доз сердечных гликози-
дов появляется высокий риск гликозидной интоксикации. Сердечная не
достаточность при миокардите отличается резистентностью к сердечным
гликозидам и диуретикам. Важно ликвидировать гипокалиемию и аци
доз. Для лечения рефрактерной сердечной недостаточности оправдано
назначение периферических вазодилататоров. Нитраты уменьшают ве
нозный возврат крови к сердцу, давление в сосудах малого круга крово
обращения, то есть преднагрузку левого желудочка, что проявляется кли
ническим улучшением. Назначение сердечных гликозидов на фоне при
менения периферических вазодилататоров позволяет добиваться
адекватной дигитализации при отсутствии токсического эффекта.
• Кардиогенный шок: внутриаортальная баллонная контрпульса
ция, вспомогательное кровообращение, трансплантация сердца.
• Нарушения ритма и проводимости: медикаментозное лечение,
электрокардиостимуляция.
• Тромбоэмболия: антикоагулянты (при отсутствии инфекционно
го эндокардита и перикардита).
Трансплантация сердца должна планироваться только на поздних стадиях заболевания, особенно с учетом высокой ранней послеоперационной летальности в результате отторжения трасплантата у пациентов, чья иммунная система исходно активирована против антигенов миоцитов.
При отторжении трансплантата, которое чаще развивается в первые 3 мес после трансплантации сердца, назначаются кортикостероиды в высоких дозах (пульс-терапия). В тяжелых случаях и при неэффективности кортикостероидов — антимоноцитарный глобулин (лимфоцитарный иммуноглобулин) и/или моноклональные антителак ОКТЗ (муронаб-СОЗ).
 №
№
Некоронарогенные болезни сердца
Таким образом, при легком течении миокардита (подозрении на мио-апдит) медикаментозная терапия не нужна; при среднетяжелом и тяжелом течении — лечение симптоматическое. И только при крайне тяжелом течении, при прогрессирующей недостаточности кровообращения и/или тяжелых аритмиях, рефрактерных к симптоматической терапии оправдана попытка применения преднизолона с азатиоприном. Наиболее часто и тяжело миокард вовлекается в патологический процесс при инфекционных заболеваниях, вызванных некоторыми вирусами, дифтерийной палочкой и трипаносомами.
ВИРУСНЫЕ МИОКАРДИТЫ
Множество вирусов могут вызывать системные инфекции, которые протекают с клиническими признаками воспалительного процесса в мио -карде. Вирусы непосредственно повреждают миокард. Достигая поверхности миокардиальной клетки, они проникают внутрь нее и взаимодействуют со структурными элементами, повреждают ее генетический аппарат, глубоко нарушают внутриклеточный белковый обмен. Образование новых вирусных частиц происходит за счет использования белковых молекул клетки, которая при этом может погибнуть. При разрушении мышечной клетки вновь образовавшиеся вирусные частицы (вирионы) высвобождаются и могут внедряться в соседние кардиомиоциты. Выделить вирус возможно лишь в острейший период болезни. В дальнейшем новые вирусные частицы уже не образуются, вирусы исчезают из клетки и органа, но продукты нарушенного белкового обмена выступают как антигены, вызывающие появление противовирусных антител. После первичной инфекции миокардит развивается через несколько недель и повреждение миокарда носит инфекционно-аллергический характер.
Следует отметить, что специальные вирусологические исследования в повседневной практике не проводятся, поэтому миокардит встречается чаще, чем регистрируется, и в ряде случаев не диагностируется, по-
скольку заболевание кратковременно, часто протекает субклинически, клиническая картина сходна с банальными респираторными инфекци-
ями. О наличии миокардита часто судят по изменениям сегмента STn
 183
183
Некоронарогенные болезни сердца
зубца Тна ЭКГ, иногда ретроспективно. Такой миокардит не требует специфического лечения, выздоровление может наступать спонтанно в течение нескольких недель, однако нарушения по данным ЭКГ и эхо кардиографии могут сохраняться в течение нескольких месяцев.
Нет единого мнения относительно применения иммуносупрессоров в лечении острых вирусных миокардитов. В тяжелых случаях высокие дозы стероидных гормонов жизненно необходимы, однако их нужно назначать с сопутствующей обычной терапией и иммуномодуляторами. Следит учитывать, что если иммунологические механизмы ослаблены, стероидная терапия может привести к летальному исходу Необходимо иметь в виду, что стероиды могут ингибировать синтез интерферона, а это в свою очередь может обострять вирусный инфекционный процесс и течение миокардита в ранней стадии репликации вируса. В ранней стадии вирусного миокардита противопоказаны нестероидные противовоспалительные препараты, так как они способствуют увеличению некроза миокарда.
Рассмотрим особенности инфекционного миокардита, вызванного различными вирусами.
Вирусы Коксаки. Впервые сообщение о причастности вирусов Кокса-ки к этиологии тяжелых, нередко фатальных заболеваний новорожденных были сделаны S.N. Janettc соавторами (1956) и J.H. Gear (1958), которые описали 10 случаев острого миокардита и менингоэнцефалита у детей грудного возраста, умерших от сосудистого коллапса. Впоследствии появились сообщения, в которых была описана роль вирусов Коксаки в этиологии миокардита у взрослых. В настоящее время распространенность миокардитов, вызванных как вирусами Коксаки группы А, так и В, достаточно велика и составляет 10- 50% всех вирусных миокардитов. Вероятно, миокард особенно восприимчив к действию этих вирусов из-за несомненного сродства рецепторов мембран миокарда к вирусным частицам. Миокардит может протекать в острой, подострой или хронической форме. В клинической картине у взрослых доминируют симптомы миалгии, плев-родинии, дисфункции верхних дыхательных путей и артралгии. Тяжелые случаи характеризуются вовлечением перикарда. У многих больных развивается застойная сердечная недостаточность.
Некоронарогенные болезни сердца
На ЭКГ, помимо изменений сегмента STn зубца Т, обнаруживается
атологический зубец Q . Нередко возникают аритмии (чаще желудоч-
"овые), нарушения атриовентрикулярной проводимости. Уровни
окардиальных ферментов в крови (глутаминово-уксусная трансами-наза креатинкиназа) могут быть нормальными или повышенными, отражая наличие или отсутствие различных степеней некротизации миокарда. На эхокардиограмме могут быть обнаружены необратимые диффузные и региональные нарушения движения стенок левого желудочка.
Прогноз в целом благоприятен, хотя могут потребоваться месяцы для возвращения ЭКГ и функции желудочков к норме. У некоторых больных через несколько лет может обнаруживаться дилатационная кардиомиопатия. Лечение симптоматическое и, несмотря на опасность образования внутрисердечных тромбов, назначения антикоагулянтов по возможности необходимо избегать из-за риска появления геморрагического перикардиального экссудата.
Цшпп. О частоте поражений миокарда при гриппе судить трудно. Однако некоторые исследователи установили наличие легких форм миокардита у 10% больных гриппом. Было показано, что во время эпидемий, вызванных вирусом А, частота возникновения миокардита составляет 9,7%, вирусом В — 6,6%. Существует мнение, что изменения миокарда, возникающие при гриппе, не являются собственно воспалительными, а отражают дегенеративные процессы вследствие токсического воздействия инфекции. Тем не менее, у трети умерших от гриппа больных выявляют активный миокардит. При аутопсии обнаруживают бивентрикулярную дилатацию с наличием субэндокардиальных и суб-эпикардиальных петехий и кровоизлияний, в тяжелых случаях — мелкие некрозы мышечных волокон и участки депаренхимизации — «поля коллапса». Результатом этих диффузных поражений сердца является быстро развивающаяся сердечная недостаточность с летальным исходом.
Обычно вовлечение миокарда происходит в течение 1-2 нед от начала заболевания, клинически проявляясь одышкой, ощущением сердцебиения, ангинозной болью в области груди, нарушениями ритма сердца (синусовой тахикардией или, реже, синусовой брадикардией) и сердечной недостаточностью. Часто в процесс вовлекается перикард.
 185
185
Некоронарогенные болезни сердца
На ЭКГ, помимо преходящих изменений сегмента STw зубца Г, обнаруживаются нарушения ритма (синусовая тахикардия, брадикардия) и проводимости вплоть до полной AV-блокады. Часто наступает внезапная смерть, обусловленная массивным геморрагическим отеком легких, тром-боэмболическими осложнениями или присоединившейся пневмонией
Для лечения применяют римантадин в течение 7 сут с момента появления симптомов. Иммунизация проводится с целью первичной профилактики. Римантадин применяют при гриппе, вызванном вирусом типа А, лечение начинают не позднее 48 ч с момента появления симптомов. В отношении вирусов гриппа типа В in vitro также активен ри-бавирин, однако его эффективность не доказана.
Полиомиелит. Миокардит отмечается у 50% больных и более, умерших от полиомиелита во время эпидемий. Поражение сердца обусловлено репликацией вируса полиомиелита в миокарде. Вовлечение миокарда обычно очаговое и минимальное по протяжению. Клиническая картина характеризуется сочетанием острой сердечной и сосудистой недостаточности (коллапс), развивающимися параллельно с возникновением бульбарного паралича.
Изменения ЭКГ неспецифичны, часто выявляются удлинение интервалов P — R и Q — T , экстрасистолы, тахикардия и фибрилляция предсердий. Нарушения проводимости возникают относительно редко. Лечение симптоматическое, включающее поддержание функции дыхания. Может требоваться проведение трахеостомии и пролонгированная искусственная вентиляция легких. Распространение заболевания в значительной мере можно ограничить путем иммунизации.
Вирусный гепатит. Характерные патологические изменения в миокарде, связанные с вирусным гепатитом, — небольшие очаги некроза изолированных мышечных пучков, окруженные лимфоцитами и диффузным серозным воспалением. Желудочки могут быть дилатированы с петехиальными кровоизлияниями в межжелудочковую перегородку, включая область проводящей системы сердца. Считается, что повреждения миокарда могут происходить опосредованно через иммуноме-диаторный механизм или быть следствием прямой вирусной инвазии.
 186
186
Некоронарогенные болезни сердца
Симптомы миокардита наблюдаются в течение 1-3 нед заболева-
ния При ЭКГ выявляют брадикардию, желудочковую экстрасистолию,
нарушения проводимости. Эти нарушения обычно преходящи и кли-
нически не проявляются. У некоторых больных может быть застойная
сердечная недостаточность, описаны случаи внезапной смерти.
БАКТЕРИАЛЬНЫЕ МИОКАРДИТЫ
Бактерии могут играть роль возбудителей воспаления в миокарде, а также являться инфекционно-токсическим и сенсибилизирующим фактором. ' Дифтерия. Поражение миокарда при дифтерии - одно из наиболее серьезных осложнений, которое отмечается у 25-65% больных и является наиболее частой причиной смерти при этом заболевании.
Дифтерией обычно заболевают неиммунизированные дети. Однако в течение последних лет это заболевание довольно часто встречается и среди взрослого населения Украины. Поражение сердца связано с высвобождением бациллой дифтерии эндотоксина, который ингибирует синтез белков, а также инвазии возбудителя в миокард. Дисфункция миокарда, вероятно, обусловлена нарушением метаболизма жиров, поскольку дифтерийный токсин вызывает значительное истощение резервов миокардиального карнитина, кофактора, требующегося для их β-оксидации.
При патоморфологическом исследовании обнаруживают дилатиро-ванное сердце с обширной внутриклеточной жировой инфильтрацией миоцитов, часто с интерстициальным воспалительным инфильтратом, миоцитолизом и гиалиновым некрозом мышечных волокон, истощение гликогена. Со временем развиваются фиброз и гипертрофия оставшихся клеток миокарда. Часто вовлекается проводящая система сердца.
Клинические признаки сердечной дисфункции в типичных случаях появляются в конце 1 -й недели болезни. Сердечная недостаточность характеризуется острым началом: развивается коллапс, обусловленный как снижением сердечного выброса, так и нарушением тонуса сосудов. Ведущими признаками могут быть протодиастолический ритм галопа, эмбриокардия и застой в легких. Иногда повышена активность сывороточных трансами-
 т
т
Некоронарогенные болезни сердца
наз (коррелирует с неблагоприятным прогнозом). Изредка может развиваться острая циркуляторная недостаточность с летальным исходом.
Поражение сердца наиболее вероятно обнаруживается по ЭКГ: наблюдаются изменения начальной и конечной частей желудочкового комплекса, расширение зубцов Р, удлинение интервала P — Q , нарушения ритма сердца (предсердные и желудочковые аритмии, парасисто-лия) и проводимости (синоаурикулярные, внутрипредсердные, внут-рижелудочковые, AV-блокады, включая полную поперечную блокаду сердца). Прогноз благоприятный, если наблюдаются только изменения сегмента ST и зубца Т при отсутствии нарушений проводящей системы. При наличии блокад правой или левой ножек пучка Гиса и полной AV-блокады летальность составляет от 50 до 80%.
Лечение малоэффективно. Для улучшения исхода заболевания необходимо экстренно ввести дифтерийный антитоксин, а затем внутривенно бензилпенициллин после проведения кожных проб (терапия антибиотиками менее ургентна). Проводится иммунизация с целью первичной профилактики.
Целесообразность применения кортикостероидов дебатируется. Обычно назначают препараты наперстянки, диуретики и антиаритмические препараты. Застойная сердечная недостаточность может быть резистентной к терапии сердечными гликозидами. Развитие полной AV-блокады является серьезным осложнением заболевания, однако успешно устраняется при использовании трансвенозного пейсмекера. Кортикостероиды для лечения нарушений проводимости не применяют. В последние годы используется парентеральное введение карнити-на, который относится к биогенным веществам (условно обозначается как витамин роста) и по природе близок к кариозину, участвующему в биохимических процессах в мышечной ткани. Применение карнити-на, возможно, снижает частоту возникновения сердечной недостаточности и риск кардиальной смерти.
Стрептококк. Наиболее частые изменения в сердце возникают после инфекции β-гемолитическим стрептококком — острый ревматический кардит, который описан в руководствах по ревматологии.
188
Некоронарогенные болезни сердца
Следует, однако, иметь в виду, что непосредственная инвазия стрептококка в сердце вызывает миокардит, который отличается от острого ревмокардита и характеризуется при гистологическом исследовании интерстициальным инфильтратом, состоящим из мононуклеарных клеток со случайными полиморфно-ядерными лейкоцитами; инфильтрат может быть фокальным или диффузным и может локализоваться в суб-эпикардиальном или периваскулярном пространстве. Иногда обнаруживаются небольшие области некроза миокарда, а также прямая бактериальная инвазия миокарда.
На ЭКГ регистрируются удлинение интервалов P — R и Q — Т, могут отмечаться нарушения ритма и проводимости. Описаны случаи внезапной смерти.
Менингококк. Поражение миокарда наблюдается часто, особенно у мужчин с менингококковой инфекцией, приведшей к смерти. Патомор-фологические находки включают геморрагические повреждения миокарда, изредка вызванные внутриклеточными организмами. Часто наблюдается интерстициальный миокардите инфильтрацией, состоящей из лимфоцитов, плазматических клеток и полиморфно-ядерных лейкоцитов, изредка с некрозом миокарда. При внезапно и быстро развивающейся менингококкемии может обнаруживаться фокальный некроз миокарда, выраженное жировое перерождение и зернистая дистрофия кардиомиоцитов. Клинически могут развиваться застойная сердечная недостаточность, выпотной перикардит, обусловливающие летальный исход. Смерть также может наступить внезапно вследствие вовлечения в патологический процесс AV-узла. У больных с менингококкемией желательно мониторирование ритма сердца.
ИНФЕКЦИИ, ВЫЗЫВАЕМЫЕ СПИРОХЕТАМИ Лептоспироз. Миокард поражается часто. Патоморфологически обнаруживаются петехиальные или более обширные очаги геморрагии, чаcTo локализованные в эпикарде. Может быть интерстициальная мио-кардиальная инфильтрация в субэндокардиальных слоях с вовлечением сосочковых мышц.
 189
189
Некоронарогенные болезни сердца
Ведущим симптомом может быть вовлечение AV-узла проводящей системы. На ЭКГ наиболее частыми признаками поражения миокарда являются предсердные и желудочковые аритмии, синусовая брадикардия нарушения проводимости. Редко наблюдаются кардиомегалия, застой в легких, перикардит и симптомы застойной сердечной недостаточности
Лаймская болезнь. Лаймская болезнь, или боррелиоз Лайма, была впервые описана A. Steere в 1975 г. как воспалительная артропатия. Позднее было доказано, что болезнь вызывается спирохетой Borrelia burgdorferi , переносчиками которой являются иксодовые клещи. В настоящее время Лаймская болезнь рассматривается как природно-очаговое, трансмиссивное, инфекционное, полисистемное заболевание, отличающееся полиморфизмом клинических проявлений и широко распространенное на всех континентах земного шара, в том числе в Украине и странах СНГ. Следует отметить, что при Лаймской болезни выявлена выраженная генетическая предрасположенность, так как она возникает в основном у носителей антигена HLA-системы. Из-за небольшого размера клеща большинство больных не замечают укуса, на месте которого возникает покраснение и папулы. У некоторых больных спирохета остается локализованной в этом участке кожи и региональных лимфатических узлах. В других случаях возбудитель гематогенным путем распределяется в организме, что клинически проявляется характерной кожной сыпью (хронической мигрирующей эритемой). Даже у нелеченых больных ранние симптомы исчезают в течение нескольких недель.
Поражение миокарда при Лаймской болезни впервые описано в 1980 г. Миокардит развивается в 5- 23% случаев в поздние сроки заболевания (через 6 мес и более после укуса клеща), что, вероятно, предполагает иммуноопосредованный механизм, возможно связанный с образованием циркулирующих иммунных комплексов. Описаны также случаи обнаружения спирохеты в миокарде (как в области инфильтратов и между мышечными волокнами, так и внутри кардиомиоцитов), что предполагает и непосредственное повреждение сердца. Клинически часто обнаруживаются различные степени AV-блокады и синкопаль-_
Некоронарогенные болезни сердца
ные эпизоды, вызванные полным блоком сердца. У трети больных с
омощью радионуклидной вентрикулографии может быть обнаруже-
а преходящая бессимптомная дисфункция левого желудочка, хотя
редко встречаются кардиомегалия или признаки застойной сердечной
недостаточности. Продолжительность миокардита обычно составляет
несколько недель, однако в тяжелых случаях описан летальный исход.
Ценность специфической терапии при Лаймском миокардите остается неясной, тем не менее, считается, что лечение ранних проявлений болезни может предотвратить развитие поздних осложнений. Хотя кожная сыпь реагирует на антибиотики тетрациклинового или пени-циллинового ряда, эффективность лечения кардита антибиотиками не установлена. Применяются цефтриаксон или бензилпенициллин.
При AV-блокаде обычно назначают салицилаты или преднизолон. У больных с высокой степенью AV-блокады или интервалом P—R более 0,3 с рекомендовано внутривенное введение бензилпенициллина в суточнойдозе 10000000-20000000 ЕД на протяжении не менее 10 дней. При полной AV-блокаде или застойной сердечной недостаточности при отсутствии улучшения состояния в результате антибактериальной терапии в течение 24 ч необходимо назначение кортикостероидов. При полной AV-блокаде может возникнуть необходимость в установке временного трансвенозного кардиостимулятора.
Дата добавления: 2019-03-09; просмотров: 213; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!