Материалы и медикаменты (расходные)
1. Ацетон 75
2. Бензин (Б-70) 1,5
3. Бура техническая
4. Вазелин медицинский 0,1
5. Воск зуботехнический для базисов
6. Воск моделировочный для мостовидных работ
7. Глицерин
8. Кислота азотная техническая 100
9. Кислота соляная 100
10. Масло вазелиновое 100
11. Мольдин 250
12. Настойка йода 10%
13. Паста полировочная для нержавеющей стали 100
14. Пемза (промытая соляной кислотой) 100
15. Пластмасса АКР-15 для базисов
16. Пластмасса для мостовидных работ 6 цветов
17. Пластмасса “Стиракрил” 1
18. Припой для нержавеющей стали 400
19. Спирт этиловый винный сырец 800
20. Тальк 500
21. Целлофан
22. Цемент-фосфат
|
|
|
Врачебно-медицинские и другие предметы
1. Ванночка медицинская эмалированная с крышкой
2. Весы аптечные
3. Кастрюля эмалированная на 2 - 3 литра
4. Лампочка спиртовая
5. Ножницы хирургические изогнутые
6. Отвертка малая типа часовой
7. Плитка электрическая на 220В с 2-мя спиралями
8. Разновес технический 2 класса миллигр.
9. Стерилизатор 34 х 17 см
10. Тазик почкообразный эмалированный
11. Банка для медикаментов на 500 мл
12. Бумага наждачная
13. Книга учета работы кабинета
14. Клеенка безтканечная
15. Стакан
16. Щетка для мытья рук
Материалы зуботехнические рассчитаны для выполнения 600 зуботехнических единиц. Врач-стоматолог и зубной техник ведут учет расхода зубопротезных материалов и периодически по необходимости пополняют во фронтовом стоматологическом отряде.
Литература
1. Пособие по стоматологической помощи в Советской армии и на Военно-Морском Флоте. - М.: Воениздат, 1974 г.
2. Положение о зуботехнической помощи в Советской Армии и на Военно-Морском Флоте (приказ Министра обороны СССР № 173 от 31 июля 1974 г..) - М.: Воениздат, 1974.
3. Указания по военно-полевой хирургии, 1981.
4. Кабанов Б.Д., Лукьяненко В.И., Аржанцев П.3. Учебное пособие по военной челюстно-лицевой хирургии, терапевтической и ортопедической стоматологии. - М.: Медицина,1980.
|
|
|
5. Военно-полевая хирургия. Учебник 1981 г. под редакцией Беркутова.
6. Фиалковский В.В. Лечение огнестрельных переломов нижней челюсти и поражений слизистой оболочки рта при лучевой болезни. - Л.: изд. ВМА им. С.М. Кирова, 1966.
7. Мухин М.В. Лечение ожогов головы, лица, шеи и их последствий. - Л.: Медицина, 1961.
8. Аржанцев П.3., Иващенко Г.М., Лурье Т.М. Лечение травм лица. - М.: Медицина, 1975.
9. Военно-полевая хирургия. Учебник под ред. А.А. Вишневского, М.Т. Шрайбер. - М.: Медицина, 1975.
10. Военно-полевая хирургия под ред. К.М. Лисицина, Ю.Г. Шапошникова. - М.:Медицина,1982
Занятие №12
Тема занятия: “Ортопедическое лечение адентий с использованием имплантатов”.
Цель занятия: Разобрать конструктивные особенности имплантатов, показания и противопоказания к применению имплантатов.
Контрольные вопросы
I Имплантат –конструктивные особенности основных видов имплантатов, требование к конструкционным материалам.
II Особенности обследования больных с частичной и полной адентией.
III Показания и противопоказания к применению имплантатов.
Содержание занятия
I. Одним из современных методов ортопедического лечения больных с частичной и полной потерей зубов является лечение с использованием имплантатов. Конструктивно в имплантате выделяют три основные части: корневую часть, шейку и головку (опорная головка). Корневую часть называют внутриальвеолярной иди внутриопорной конструкцией, шейку – пришеечной областью имплантата, шейку головку – вместе ввеальвеолярной коронковой частью имплантата. В отдельных конструкциях выделяют плечи, ножки имплантата, каркас и т.д (рис. 66).
|
|
|
Классификация имплантатов:
1. по биосовместимости материала различают биотолерантные (нержавеющая сталь, КХС), биоинертные (алюминийоксидная керамика, титан, углерод, никелид титана), биоактивные (гидроксилапатит, трикальций-фасфат, стеклокерамика с активной поверхностью);
2. по форме – цилиндрические (сплошные, полые), винтообразные, листовидные (пластинчатые), конусовидные, формы корня естественного зуба;
3. по структуре материала – беспористые, поверхностно-пористые, со сквозной пористостью, комбинированные;
4. по свойству материала – без эффекта “памяти” формы и с эффектом “памяти” формы;
5. по локализации – чрескорневые, подслизистые, поднадкосничные, внутрикостные, чрескостные, комбинированные;
|
|
|
6. по функции – замещающие, опорные, опорно-замещающие;
7. по восприятию жевательного давления – амортизатором (внекостным, внугрикостным, комбинированным), без амортизатора;
8. по конструкции внутрикостной части – разборные, неразборные;
9. по конструкции соединение имплантата с супраструктурой –неразъемное соединение с помощью магитных систем;
10. по способу изготовления – стандартные, индивидуальные.

Рис 66 . Применение разных конструкций имплантатов
1 – верхняя часть; 2 – нижняя часть; 3 – эндодонто-эндосальный имплантант (ЭЭИ); 4 – частичный субпериостальный имплантат (ЧСИ); 5 – верхнечелюстная пазуха (синус); 6 – нижнечелюстный канал; 7 – эндосальный имплантат (ЭИ); 8 – мостовидный протез; 9 – винтовой-эндосальный имплантат; 10 – индивидуальный эндосальный имплантат.
В зарубежной литературе конструкции имплантатов объединяют в системы, давая им определенные названия: СВS, диск-имплантат по Скортеччи, имплантата по Линкову, фриолит-имплантат по Шульту, АМS, IMZ по Киршу, система “Biolox” и др. Каждая система имеет свое инструментальное обеспечение.

Рис. 67. . Схемы имплантации разных типов.
а) эндодонто-эндоссальная имплантация; б) эндоссальная имплантация;
в) субпериостальная имплантация; г) инсерт-имплантация; д) субмукозная имплантация. N , S – полюса магнита.
Отечественная медицинская промышленность выпускает комплект листовидных титановых имплантатов и инструментов, который позволяет реализовать метод однофазной имплантации при частичном и полном отсутствии зубов комплект имплантатов и инструментов на основе использования пористых и беспористых сплавов титана для двухфазной имплантации разработан сотрудниками Кемеровского медицинского института и Сибирского физико-механического института. Он содержит три типа имплантатов: тип ПЦ-А – пористый цилиндрический с амортизатором, тип ПЦ-Б/А – пористый цилиндрический без амортизатора, тип ПЦ-ЭПФ – пористый цилиндрический с эффектом памяти формы системы МГИ (М.3. Миргазизов, В.Э. Гюнгер, В.И. Итин). Все три имплантата разборные. К имплантатам прилагаются конструкционные элементы (титановый винт-заглушка, культя амортизатор, культовой конус и соединительные винты), лабораторные приспособления (направляющие втулки – базисные, оттискные, коронковые, культовые штифты) и инструменты.
Имплантат типа ПЦ-А показан в тех случаях, когда имплантат как опора связан с естественными зубами. Он позволяет рационально распределить жевательную нагрузку на ткани, окружающие имплантаты. Имплантат типа ПЦ-Б/А показан тогда, когда имплантат не связан с естественными зубами. Третий тип имплантата ПЦ-ЭПФ – наиболее приемлем при значительном уменьшении высоты альвеолярного отростка. В этих случаях целесообразно устанавливать подряд несколько имплантатов для создания блока способного противостоять жевательной нагрузке при относительно неблагоприятном соотношении корневой и коронковой частей имплантатной системы.
В стоматологической имплантологии применяют большое количество материалов. Различают биоталерантные, биоинертные и биоактивные материалы. К биоталерантным относят сплавы благородных металлов, сплавы кобальта, хрома и молибдена, к биоинертным – титан и его сплавы, углерод, к биоактивным – стеклокерамика с биоактивной поверхностью, гидроксилапатит. Имплантационные материалы должны отвечать следующим требованием:
1. должны быть коррозионно-устойчивыми;
2. неканцерогенными;
3. нетоксичными;
4. не вызывать аллергические реакции;
5. обладать высокими технологическими и механическими свойствами;
6. легко стерилизоваться;
7. быть удобными в работе, эстетичными и общедоступными.
Успех имплантации при применении металлических материалов зависит от многих факторов: состава и свойства металлов, формы имплантата, свойств костной ткани, но наиболее важным свойством металлов является устойчивость их к коррозии, которая определяет электрохимическое “поведение” металлического имплантата. Такие материалы как нержавеющая сталь, сплавы на основе Со-Сr-Мо, Со-Сr-W-Ni, титан и его сплавы: Тi-6Аl-4V, ТiNi, благородные металлы и их сплавы являются коррозионно-устойчивыми. Способность этих материалов противостоять химическому и электрохимическому воздействию среды образованием на поверхности металла пленок труднорастворимых соединений, например оксидов.
Из всех перечисленных материалов самой высокой коррозионной стойкостью обладают титан и его сплавы, что позволяет осуществлять пожизненную имплантацию титановых конструкций в организм больного. Однако среди всех известных сплавов титана особое положение занимает никелид титана, обладающий термомеханической памятью – эффектом памяти формы. Сплавы на основе никелида титана отвечают трем основным требованиям, без соответствия которым ни один материал не может считаться пригодным для введения в организм человека. Это, во-первых высокая антикоррозионная устойчивость; во-вторых, отсутствие токсичности, канцерогенности; в-третьих, наличие механических свойств, близких к свойствам живых тканей, что позволяет с высокой надежностью осуществлять лечение больных.
II. Обследование больных направленных на имплантацию проводят по традиционной схеме (жалобы, анамнез, осмотр, пальпация, перкуссия и лабораторно-инструментальные исследования), но с учетом следующих особенностей. Опрос больных следует проводить таким образом, что бы выявить общие показания и противопоказания к имплантации. Так, может быть предложена следующая схема опроса пациентов:
Ф.И.О.
Возраст
Перенесенные заболевания; имеются ли заболевания кроветворной или эндокринной систем?; болели ли вирусным гепатитом, бывают ли гнойные воспалительные процессы на лице?; как заживают раны, порезы; когда удалили последний зуб и какова причина его удаления?; имеется ли у вас повышенная чувствительность к лекарствам?; пользовались ранее зубными протезами (съемными, несъемными); связана ли работа с профессиональной вредностью.
На основании данных и последующего обследования можно определить общее состояния организма и возможную реакцию на имплантат. Из инструментально-лабораторных исследований зубочелюстной систем обязательными являются обзорная рентгенография, ортопантомография или телерентгенография лицевого черепа. Снимки должны быть получены в стандартных условиях и пригодны для проведения измерений с целью определения вертикальных размеров от альвеолярного гребня до носовой полости и верхнечелюстных пазух на верхней челюсти и до нижнечелюстного канала – на нижней.
Ряд методов исследования используют для оценки функционирования имплантатов: пробу Шиллера-Писарева для оценки состояния десны у оставшихся зубов и вокруг имплантата – измерение глубины десневой бороздки у имплантата; измерение количества тканевой жидкости с подсчетом количества лейкоцитов; при динамическом наблюдении за больным используют рентгенологические методы. Снимки получают сразу после имплантации, через 3, 6 и 12 месяцев.
III. Показания и противопоказания
В отсутствии общих и местных противопоказаний ортопедическое лечение с использованием имплантатов показано следующим больным:
1. с концевыми (односторонними и двусторонними) дефектами зубного ряда;
2. с полным отсутствием зубов, когда традиционными способами протезирование невозможно обеспечить удовлетворительное функционирование полных съемных протезов;
3. с обширными включенными дефектами зубного ряда.
Отказ больного от частичного съемного протеза, желание его иметь несъемную конструкцию с использованием имплантатов, не следует рассматривать как некий каприз. В каждом случае врачу необходимо выяснить причины отказа от съемных конструкций и тщательно оценить возможность использование имплантации.
Противопоказания к имплантации делятся на общие и местные. К общим относят болезни сердечно-сосудистой системы, крови, печени (цирроз), почек (хроническая почечная недостаточность), заболевания нервно-психической сферы, инфекционные, аллергические, новообразования, иммунологические состояния. В группу местных противопоказаний включают болезни слизистой оболочки полости рта, остеомиелит челюстных костей, заболевания ВНЧС, невралгические заболевания, выраженные аномалии прикуса, макроглоссию, парафункции, неблагоприятные анатомо-топографические условия, состояния после радиотерапии челюстно-лицевой и шейной областей. Некоторые из этих местных противопоказаний носят относительных характер и по мере их устранения теряют свою силу.
Абсолютные противопоказания к внутрикостной имплантации – заболевания соединительной ткани, болезни крови, аллергические заболевания, пародонтоз, близкое расположение нижнечелюстного канала и близком расположении верхнечелюстных пазух к вершине альвеолярного гребня.
Разъяснение противопоказаний к имплантации больным необходимо проводить продуманно, со строгим соблюдением деонтологических принципов. Но врачу необходимо помнить, как только круг противопоказаний сужается, а круг показаний расширяется, процент успеха резко снижается.
Литература
1. Копейкин В.Н. Руководство по ортопедической стоматологии. – М., 1998. (С. 404-443).
2. Методические рекомендации. Восстановление малых дефектов зубных рядов во фронтальном участке при помощи внутрикостных имплантатов. – Киев, 1989. – 17 с.
Занятие № 13
Тема занятия: «Методы имплантации».
Цель занятия: изучить показания и разобрать методы имплантации.
Контрольные вопросы по теме занятия
I Непосредственный метод имплантации.
II Одноэтапный метод имплантации.
III Двухэтапный метод имплантации.
IV Критерии оценки состояния имплантатов.
Содержание занятия
I. Существующие методы имплантации могут быть объединены по следующим признакам (рис. 68):
1. по сроку имплантации: а), непосредственно после удаления зуба (имплантация в свежую лунку зуба), б) отсроченные (после заживления лунки зуба);
2. по признаку сообщения с полостью рта в период приживления имплантата: а) сообщающееся (одно фазная имплантация), б) несообщающиеся (двухфазная методика с “закрытым” приживлением корневой части имплантата в первой фазе).
 Под непосредственным протезированием зубов с использованием имплантатов следует понимать способ, предусматривающий непосредственную, на операционном столе, фиксацию заранее изготовленного зубного протеза на естественных зубах и имплантатах. Этот способ можно применять при одномоментной методике имплантации и чрезвычайно точном совпадении параметров опор, сконструированных на гипсовых моделях челюстей, параметрами опор, полученными после имплантации. При непосредственном протезировании зубов с использованием имплантатов они немедленно подключаются к функциональной нагрузке. Процессы перестройки костной ткани и слизистой оболочки протекают в условиях механических нагрузок. Метод непосредственной имплантации целесообразно применять для замещения передних зубов, при изготовлении мостовидньгх протезов с опорой на имплантаты и естественные зубы. Он противопоказан после удаления зубов при заболеваниях пародонта.
Под непосредственным протезированием зубов с использованием имплантатов следует понимать способ, предусматривающий непосредственную, на операционном столе, фиксацию заранее изготовленного зубного протеза на естественных зубах и имплантатах. Этот способ можно применять при одномоментной методике имплантации и чрезвычайно точном совпадении параметров опор, сконструированных на гипсовых моделях челюстей, параметрами опор, полученными после имплантации. При непосредственном протезировании зубов с использованием имплантатов они немедленно подключаются к функциональной нагрузке. Процессы перестройки костной ткани и слизистой оболочки протекают в условиях механических нагрузок. Метод непосредственной имплантации целесообразно применять для замещения передних зубов, при изготовлении мостовидньгх протезов с опорой на имплантаты и естественные зубы. Он противопоказан после удаления зубов при заболеваниях пародонта.
Классическим примером непосредственной импланетации являются тюбингенские непосредственные имплантаты (Frialit) из алюминийоксидной керамики ступенчато-цилиндрической формы с лакунами по всей коре поверхности. В пришеечной области этих имплантатов имеется гладко отполированная бороздка для десны. Головка имплантата разборная, она фиксируется в корневой части после введения ее в костное ложе.
Тюбингенские имплантаты показаны для замещения резцов, клыков и премоляров, подлежащих удалению вследствие травмы, периодонтита и других причин, кроме системных заболеваний пародонта.
II. Методика однофазной имплантации состоит в том, что корневую часть имплантата устанавливают в костном ложе, а головка при этом выступает в полость рта Пришеечная часть имплантата вступает в контакт со слизистой оболочкой. Этот способ прост и доступен для широкого применения, требует сложных разборных конструкций имплантатов. Однако при его применении высока вероятность осложнений, поскольку регенеративные процессы происходят при наличии сообщения с полостью рта. Последовательность клинических и лабораторных этапов непосредственного протезирования зубов после однофазной имплантии.
После обследования больного с целью установления показаний к имплантации и проведение дополнительных исследований (получение диагностических моделей, рентгенография зубов и челюстей) выбирают тип имплантата (ПЦ-А, ПЦ-Б/А, ПЦ-ЭПФ), определяют его размер и местоположения на челюсти.
Изготовление базисной пластинки с направляющими втулками, воспроизводящими пространственное положение имплантатов.
Далее изготавливают мостовидный протез по современной технологии. Затем приступают к непосредственной имплантации. Иссечение и отслаивание слизисто-надкостничного лоскута. Создание косного ложа, введение имплантата в костное ложе. Фиксация мостовидного протеза на имплантатах естественных зубах.
III. Методика двухфазной имплантации предусматривает приживление сначала только корневой части имплантата в условиях изоляции от полости рта, лишь после успешного решения этой задачи происходит соединение корневой части имплантата с головкой. Классическим примером двухфазной методики имплантации является система Бронемарка, применяемая при полном отсутствии зубов когда, недостаточная фиксация полных съемных протезов из-за выраженной атрофии альвеолярных отростков, неспособность больного к съемным протезам независимо от степени их фиксации.
С целью установления показаний к имплантации проводят клиническое обследования больного (получение диагностических моделей, рентгенография зубов и челюстей), функциональные исследования, санация полости рта. Анализ полученных результатов.
Оперативные вмешательства проводят в два этапа (фазы):
Первая фаза – введение корневой части имплантата состоит из ряда последовательных манипуляций: 1) иссечение, отслаивание слизисто-надкостничного лоскута до обнажения альвеолярного отростка; 2) выравнивание альвеолярного гребня в зоне расположения имплантата; 3) определение местоположения имплантатов; 4) создание костного ложа для имплантата; 5) расширение и подготовка костного ложа для корневой части имплантата; 6) введение корневой части имплантата в костное ложе; 7) ушивание раны; 8) послеоперационное ведение больного.
Вторую фазу проводят после заживления – через 3-4 месяца на нижней челюсти и 5-6 на верхней. Для установления опорных головок, т.е. внеальвеолярной части производят иссечение слизистой оболочки над имплантатом. Удаляют винты-заглушки, заменяя на опорные головки. Операционное поле закрывают на одну неделю защитной каппой.
Протезирование начинают через 2 недели после операции по установке опорных головок.
Изготовление зубных протезов осуществляется по общепринятой методике последующей фиксацией на опоры (рис.69 ).
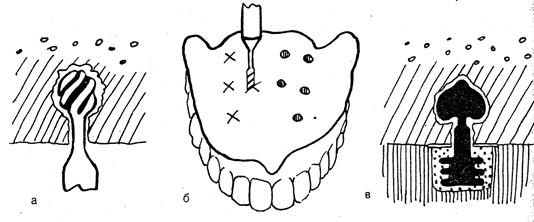
Рис. 69. . Схема применения инсерт-имплантации.
а) подготовка ложа в слизистой оболочке; б) подготовка углублений в съемном протезе; в) взаимоотношения ИИ со слизистой оболочкой после установки протеза.
Методика, двухфазной имплантации используется при ортопедическом лечении больных как с частичным, так и с полным отсутствием зубов. Преимущество этого способа состоит в том, что репаративные процессы в первой фазе происходят в условиях изоляции от среды полости рта и без функциональных нагрузок на имплантат. Продолжительность первой фазы связана с процессами минерализации костной ткани. Длительность второй фазы небольшая, поскольку слизистая оболочка заживает значительно быстрее.
В имплантологии наиболее широко используют нержавеющую сталь, КХС, титан, никелид-титан, серебряно-палладиевый сплав. Перспективными материалами являются титан и его сплавы, сапфир, гидроксилапатит.
IV. В работах М.3. Миргазизова и В.Н. Олесовой (1985, 1986) прослежены закономерности образования связей с костью пористого имплантата из NiTi с памятью формы. Реакция костной ткани на имплантацию этого материала заключается в активных процессах костеобразования. Через три месяца после имплантации пористого никилида титана вновь образованная костная ткань на некоторых участках границы с имплантатом повторяет рельеф сплава, прослеживается в поверхностных порах имплантата. В то же время на других участках границы имплантат-кость образуется плотная соединительная капсула. В дальнейшем поровые пространства имплантата все глубже заполняются вновь образованной костной тканью. Через 6 мес. после имплантации происходит формирование костных балок и постепенное замещение их остеонными структурами, характерными для зрелой пластической кости. Через 9 месяцев наблюдается картина полного прорастания имплантата.
Оценка имплантатов может быть осуществлена с помощью показателей функционирования имплантата (ПФИ) по Миргазизову МЗ.:
1 – имплантат не подвижен или подвижен в пределах физиологической податливости тканей, воспаление десны и остный карман отсутствуют;
0,75 – наблюдается периодически возникающая подвижность имплантата 1-2 степени, появление и исчезновение десны, костный карман отсутствует (стадия компенсации);
0,5 – постоянная подвижность имплантата 1-2 степени, образования костного кармана (стадия субкомпенсации);
0.25 – подвижность имплантата 3 степени, выраженный костный карман (стадия декомпенсации);
0 – полное исчезновение окружающей имплантат костной ткани и выталкивание его из челюсти грануляциями.
Литература
1. Леонард Линков. Без зубных протезов /Пер. с англ. И.А. Щевинской – СПб.: ТИТ «Комета, 1993. (С. 59-123).
2. О.Н. Суров. Зубное протезирование на имплантатах. – М.:? Медицина, 1993. (С. 19-109).
Занятие № 14
Тема занятия: «Особенности ортопедического лечения при хронических заболеваниях слизистой оболочки полости рта».
Цель занятия: ознакомить студентов с особенностями консервативного и комплексного лечения, особенностями ортопедического лечения при хронических заболеваниях слизистой оболочки полости рта.
Контрольные вопросы
I Роль консервативного и комплексного лечения заболеваний слизистой оболочки полости рта.
II Обоснование и возможности ортопедического лечения.
Содержание занятия
I. Среди заболеваний слизистой оболочки полости рта, на которые врачу-ортопеду необходимо обратить особое внимание, необходимо выделить лейкоплакию, ангулярный хейлит («заеда») и красный плоский лишай.
Лейкоплакия – хронический стоматит, протекающий с утолщением и ороговением покровного эпителия слизистой оболочки полости рта.
Консервативное лечение заключается в устранении раздражающих факторов, прекращении курения, санации полости рта. Относительно эффективно применение витамина А как местно в виде аппликаций, так и внутрь по 10-20 капель 2 раза в сутки в течение 20-30 дней, поливитаминов. В случае безуспешности терапевтических мероприятий применяют хирургические методы, такие, как криохирургия, радиохирургия или лазерная апиляция очагов веррукозной или эрозивной лейкоплакии. При подозрении на озлокачествление необходимы биопсия и последующее гистологическое исследование.
Ангулярный хейлит или «заеда» проявляется в возникновении в углах рта эрозии и затем легко кровоточащих трещин.
Консервативное лечение ангулярного хейлита состоит в следующем:
применение нистатина по 250 000 ЕД 6 раз в день и нистатиновой мази (100 000 ЕД на 1 г основы), поливитамины, смазывание очагов поражения 15% раствором буры в глицерине. Учитывая, что грибок может внедряться в поры внутренней поверхности пластмассового протеза, последний должен быть полностью изъят у больного. Следует также помнить, что кандидоз контагиозен и больные представляют опасность для окружающих. Поэтому большое значение имеет соблюдение строгого санитарно-гигиенического режима при протезировании таких пациентов.
Красный плоский лишай – хроническое воспалительно-дистрофическое заболевание, возникающее на коже и видимых слизистых оболочках. Этиология до настоящего времени остается невыясненной.
Консервативное лечение необходимо провести тщательную санацию полости рта. При типичной, гиперкератотической (если есть жалобы на жжение и боль при приеме пищи) и экссудативно-гиперемической формой назначают седативные препараты, местно кератопластическне мази, десенсибилизирующую и лазеротерапию. При эрозивно-язвенной и буллезной формах наилучший эффект дает комбинированный метод лечения: применяют делагил (1-2 таблетки в сутки) с метилурацилом (1 таблетка 3 раза в сутки), противовирусные средства. При положительных результатах исследования на дисбактериоз назначают противогрибковые препараты общего и местного действия. Выполняют также физиотерапевтические процедуры (лазеротерапия, ингаляции, фонофорез с лекарственными веществами на десневой край), проводят общеукрепляющую и десенсибилизирующую терапию.
Больные с веррукозной формой лейкоплакии, красным плоским лишаем вначале получают консервативное лечение. Если в течение 3 недель это лечение не дает заметного эффекта, показано хирургическое удаление очагов поражения (иссечение, криодеструкция или электрокоагуляция патологически измененных тканей).
II. Обычно при наличии заболеваний слизистой оболочки пользование зубными протезами ведет к обострению процесса, который труднее поддается лечению.
Пластиночные протезы опирающиеся на слизистую оболочку, могут в свою очередь так же вызвать различные патологические процессы. При заболевании слизистой оболочки полости рта (лейкоплакия, лейкокератоз, красный плоский лешай и т.д.) план лечения должен составляться строго индивидуально для каждого пациента. При планировании конструкции ортопедического протеза нужно учитывать, что пораженная поверхность должна быть полностью изолирована от механического и токсического его воздействия. Части протеза прилегающие к пораженному участку, должны иметь хорошо отполированную поверхность, кламмера должны быть скрытыми или широкими, плотно охватывать опорные зубы.
Посредством оптимального восстановления высоты прикуса и объемного моделирования базисов протезов, правильной ориентации окклюзионной плоскости можно предупредить ущемление слизистой оболочки, а также прикусывание губ или щек(особенно там, где имеются очаги поражения).
Участки слизистой оболочки, пораженные лейкокератозом, не могут быть ложем для зубного протеза.
Учитывая слабую теплопроводность пластмассы, необходимо предупредить больных об отрицательном эффекте от приема горячей пищи. С особой тщательностью при изготовлении протезов для больных с лейкоплакией следует полировать и отшлифовывать протезы и заблаговременно устранять зоны повышенного давления под протезами и в пределах их краев. Важное значение имеет постоянное диспансерное наблюдение за больными, страдающими лейкоплакией.
Литература
1. Аллергия и другие виды непереносимости в стоматологии (этиология, патогенез, принципы лечения). Под ред. проф. Воложина А.И. Метод. пособие. - Москва, 1994. (С.6-85).
2. Боровский Е.В. Атлас заболеваний слизистой оболочки полости рта. – М.: Медицина, 1981, (С. 156-180).
3. Гаврилов Е.И., Оксман И.М.. Ортопедическая стоматология. - М., «Медицина», 1978. (С. 207-212).
4. Калинина Н.В.. Протезирование при полной потере зубов. - М., «Медицина», 1979. (С. 85-92).
Занятие № 15
Тема занятия: «Патологические изменения в состоянии организма, тканей и органов полости рта, связанные с наличием зубных протезов.
Цель занятия: научить студентов методам диагностики, лечения и профилактики заболеваний полости рта, вызванных наличием зубных протезов.
Контрольные вопросы
I. Этиология, патогенез, клиника, диагностика аллергии.
II. Этиология, патогенез, клиника, диагностика парестезии.
III. Этиология, патогенез, клиника, диагностика явлений гальванизма.
IV. Онкологическая настороженность при пользовании протезами.
Содержание занятия
I. Возникновение непереносимости связывают с комбинированным воздействием эндогенных и экзогенных факторов, особое значение придается химико-токсическогму и аллергическому раздражению слизистой оболочки протезного ложа пластинчатыми протезами из акрилата.
Контактная аллергия может быть сообщена организму только путем пересадки клеток тканей гиперергически реагирующих на определенное вещество. Вещества, вызывающие контактную аллергию, по природе не антигены. Такие вещества называют гаптенами. Соединяясь химически с белками тканей организма, они могут приобретать антигенные свойства.
Патогенез. В механизме развития аллергических реакций главную роль играют химергические реакции с участием различных биологических активных веществ, освобождающихся из клеток в результате реакции антиген-антитело. В результате этой реакции выявлено, что происходят реактивные изменения всех тканей протезного ложа, в том числе нервных проводников и их окончаний. При этом обнаруживается фрагментация и распад нервных волокон, варикозное утолщение и разволокнение безмякотных.
Клиника. Аллергическое воспаление, протекающее по типу контактного стоматита, проявляется на слизистой оболочке языка, губ, щек, альвеолярных отростков и особенно не небе. Оно резко ограничено и по величине соответствует базису протеза. Слизистая оболочка ярко-красного цвета, блестящая.
Диагностика. Кожная проба Шварцмана: скальпелем соскабливают на предплечье часть эпидермиса кожи и посыпают этот участок измельченным порошком, приготовленным из материала базиса протеза. При аллергических состояниях через 24-48 часов на обработанном участке проявляется покраснение кожи. Прекратить пользование протезом.
Стоматологический и аллергический анамнез имеет важное значение в диагностике данного заболевания. Широкое применение получили экспозиционная и провокационная пробы. Суть этих проб в том, что исчезновение патологических симптомов после удаления протеза из полости рта и их возобновление после введения указывает на аллергизирующее влияние протеза. Для диагностики аллергических стоматитов применяют лейкопеническую и тромбоцитопеническую пробы, заключающиеся в уменьшении количества лейкоцитов и тромбоцитов не менее чем на 1000 и 40000 (соответственно) при аллергической природе непереносимости.
Специфическими методами диагностики являются прямые тесты на коже и слизистой с целью провоцирования микроаллергической реакции посредством создания плотного контакта между кожей (или слизистой), содержащей антитела или сенсибилизированные лимфоциты, к предполагаемым аллергенам развивается локальная аллергическая реакция.
Тест химического серебрения - применяется с целью дифференциальной диагностики токсического и аллергического стоматитов от механического раздражения. Иммунологические методы исследования - для выявления сенсибилизации организма: реакция бластной трансформации лимфоцитов, тест повреждения нейтрофилов по В.А. Фрадкину, количественное определение IgE, непрямая реакция Shelly - тест дегрануляции базофилов, специфические реакции обнаружения сенсибилизированных клеток (лимфоцитов, макрофагов), реакция бластной трансформации лимфоцитов (РБТЛ), реакция торможения миграции лейкоцитов (РТМЛ), реакция торможения миграции макрофагов (РТММ), реакция специфической агломерации лейкоцитов (РСАЛ).
Для диагностики гипосаливации - рН слюны, покрывающейязык. Вспомогательный метод диагностики - инцизионная биопсия.
II. Этиология. Причинным, провоцирующим фактором при возникновении парастезии является протез в полости рта, жалобы являются лишь симптомами какого-либо соматического заболевания. Причинами могут быть механическая травма шероховатой поверхностью протеза и давление базиса протеза, сопротивляемость слизистой оболочки полости рта.
Патогенез. Исследования, проведенные по изучению механизма развития парастезии, выявили реактивными изменения всех тканей протезного ложа, в том числе нервных проводников и их окончаний. При этом обнаруживаются фрагментации и зернистый распад мякотных нервных волокон, варикозное расширение и разволокнение безмякотных.
Клиника. Жалобы на жжение, пощипывание и сухость и боли в слизистой оболочке протезного оболочке протезного ложа, появившиеся до пользования протезом, сразу или через некоторое время после наложения протеза на фоне нормальной слизистой оболочки. Малейшее раздражение любого характера слизистой оболочки при наложении протеза может вызвать обильное слюноотделение и рвоту.
Диагностика. Больные нуждаются в комплексном лечение и обследовании. Стоматолог подробно выясняет жалобы, анамнез заболевания, историю болезней. Это дает возможность установить перенесенное заболевание в прошлом и выявить или заподозрить существующие. Важно выяснить этиологический фактор.
III. Этиология. При наличии разнородных металлических включений в полости рта происходит постоянная смена электролитов с низкими и высокими потенциалами. Гальванические токи оказывают на организм разнообразное влияние.
Патогенез. Продукты электролиза всасываются в слизистую оболочку полости рта и, попадая в ЖКГ, оказывают общее влияние на организм. Гальванические микротоки влияют на различные физиологические процессы, протекающие в полости рта. Они воздействуют на рецепторный аппарат, нарушают процессы возбудимости и адаптации, изменяя и извращая нормальную функцию, на мембранный потенциал клеток, нарушая их проницаемость и ионный обмен в клетках. Гальваномикротоки способствуют выходу ионов хрома, меди, никеля с различными потенциалами в слюну. Ионы хрома и меди легко проникают в поврежденную слизистую оболочку, а ионы никеля могут депонироваться в тканях. Хром,как и все тяжелые металлы, в повышенных количествах может оказывать неблагоприятные процессы в тканях. Длительное воздействие ионов металлов вызывает сенсибилизацию и аллергические реакции.
Клиника. Металлический привкус, извращение вкусовой чувствительности. Ощущение во рту кислого, соленого, жжение или пощипывание языка, обильное слюнотечение или сухость во рту. Ощущения выражены по утрам, особенно после приема острой и соленой пищи.
Диагностика. Накожная проба 0,5% р-ром хромокислого калия для носителей протезов из нержавеющей стали; для измерения силы тока, разности потенциалов между металлическими включениями применяются миллиамперметр или милливольтметр.
IV. С возрастом подвергается атрофии эпителиальный слой слизистой оболочки полости рта» она становится чувствительной, легко ранимой, нарушается процесс заживления ран. Даже в случае незначительных повреждений слизистой оболочки полости рта протезами у пожилых людей с ослабленной трофикой тканей протезного ложа образуются болезненные, долго не заживающий декубитальные язвы. У лиц преклонного возраста отмечается выраженная тенденция к развитию пшерпластических, диспластических и опухолевых процессов в тканях челюстно-лицевой области.
Больные, пользующиеся съемными протезами, не чувствуют боли даже при значительных травмах полости рта, что следует иметь в виду и предупредить больного о необходимости регулярного врачебного контроля.
Особую настороженность вызывают пациенты, имеющие хронические заболевания слизистой оболочки полости рта (лейкоплакия). На фоне хронических травм от протезов плоская форма лейкоплакии может перейти в веррукозную, являющуюся предраковым состоянием, или образоваться хроническая, очень болезненная язва, плохо заживающая и часто рецидивирующая (эрозивно-язвенная форма лейкоплакии).
Конструирование протезов при лейкоплакии имеет свои особенности. Прежде всего необходимо предупредить возможность травмирующих моментов.
Посредством оптимального восстановления высоты прикуса и объемного моделирования базисов протезов, правильной ориентации окклюзионной плоскости и создания бугрового перекрытия можно предупредить ущемление слизистой оболочки, а также прикусывание губ или щек(особенно там, где имеются очаги поражения).
Учитывая слабую теплопроводность пластмассы, необходимо предупредить больных об отрицательном эффекте от приема горячей пищи. С особой тщательностью при изготовлении протезов для больных с лейкоплакией следует полировать и отшлифовывать протезы и заблаговременно устранять зоны повышенного давления под протезами и в пределах их краев Важное значение имеет постоянное диспансерное наблюдение за больными, страдающими лейкоплакией, с целью ранней диагностики возможной при этом заболевании малигнизации.
Дата добавления: 2018-11-24; просмотров: 395; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
