Протезы при дефектах челюстей и лица
По месту фиксации:
Внутриротовые (одно-челюстные, двучелюстные, межчелюстные)
Внеротовые
Внутри-внеротовые (верхнечелюстные, нижнечелюстные)
По лечебному назначению:
Основные (имеющие самостоятельное лечебное значение: фиксирующие, исправляющие и т.д.)
Вспомогательные (служащие для успешного выполнения кожнопласти-ческих или костнопластических операций)
По конструкции:
Стандартные Индивидуальные (простые и сложные)
По способу изготовления:
Лабораторного изготовления Внелабораторного изготовления
По материалам:
Пластмассовые Металлические Комбинированные
Иммобилизирующие аппараты применяют при лечении тяжелых переломов челюстей, недостаточном количестве или отсутствии зубов на отломках. К ним относятся:
а) шины из проволоки (Тигирштедта, Баронова, Айви, Вильга, Гейкина, Васильева, Степанова, Попудренко) (рис. 29, 30);
б) шины на кольцах, коронках (с крючками для вытяжения отломков);
в) шины-каппы (металлические - литые, штампованные, паеные; пластмассовые – по Марею, Фригофу, Кельману, Егорову, Маркину и др.);
 г) съемные шины Порта, Гунинга, Лимберга, Вебера, Ванкевича, Степанова и др.
г) съемные шины Порта, Гунинга, Лимберга, Вебера, Ванкевича, Степанова и др.
 Репонирующие аппараты, способствующие репозиции костных отломков, применяются также при застарелых переломах с тугоподвижными отломками челюстей. К ним относятся:
Репонирующие аппараты, способствующие репозиции костных отломков, применяются также при застарелых переломах с тугоподвижными отломками челюстей. К ним относятся:
|
|
|
а) репонирующие аппараты из проволоки с эластическими межчелюстными тягами, а также шины по Урбанской, Понрою и Псому и др.;
б) аппараты с внутри- и внеротовыми рычагами (Бруна, Понроя и Псома, Курляндского, Катца, Шура, Оксмана);
 в) репонирующие аппараты с винтом и отталкивающей площадкой (Курляндского, Грозовского);
в) репонирующие аппараты с винтом и отталкивающей площадкой (Курляндского, Грозовского);
г) репонирующие аппараты с пелотом на беззубый отломок (Курляндского и др.) (рис.31 );
д) репонирующие аппараты для беззубых челюстей (шины Гунинга-Порта, Ванкевича и др.).
Фиксирующими называют аппараты, способствующие удержанию отломков челюсти в определенном положении. Они подразделяются на внеротовые, внутриротовые и комбинированные (рис. 32):
Внеротовые: стандартная подбородочная праща с головной шапкой, праща по Померанцевой-Урбанской, стандартная шина по Збаржу, Орлову, Петрову и др.;
Внутриротовые:
Назубные шины:
а) проволочные алюминиевые (Тигирштедта, Баронова, Айви, Вильга, Гейкина и др.);
б) паяные шины на кольцах, коронках;
в) пластмассовые шины (по Марею, Фригофу, Кельману, Егорову, Маркину и др.);
г) фиксирующие назубные аппараты (Оксмана, Курляндского и др.).
Убонадесневые шины:
|
|
|
Шины Вебера и др.
Надесневые шины:
Шины Гунинга, Порта, Лимберга, Ванкевича, Степанова (рис. 33).
 Направляющими (коррегирующими) называются аппараты, которые обеспечивают костному отломку челюсти определенное направление при помощи наклонной плоскости, пелота, скользящего шарнира и др.
Направляющими (коррегирующими) называются аппараты, которые обеспечивают костному отломку челюсти определенное направление при помощи наклонной плоскости, пелота, скользящего шарнира и др.
Для проволочных алюминиевых шин направляющие плоскости выгибают одновременно с шиной из того же куска проволоки в виде ряда петель.
К штампованным коронкам и каппам наклонные плоскости изготавливают из плотной металлической пластинки и припаивают их.
Для литых шин плоскости моделируют из воска и отливают вместе с шиной.
На шинах из пластмассы направляющую плоскость можно смоделировать одновременно с шиной как единое целое.
При недостаточном количестве или отсутствии зубов на нижней челюсти применяются шины по Понрою и Псому, Ванкевичу, Степанову.
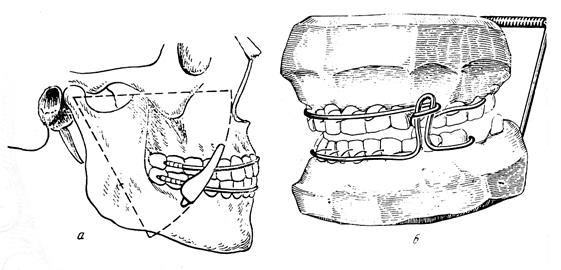
Рис 34. . Ортопедические аппараты со скользящими шарнирами.
а) по Шредеру; б) стальная проволочная шина со скользящим шарниром
(по З. Н. Померанцевой-Урбанской)
Формирующими называются аппараты, являющиеся опорой пластического материала (кожа, слизистая оболочка), создающие ложе для протеза в послеоперационном периоде и препятствуют образованию рубцовых изменений мягких тканей и их последствий (смещение фрагментов за счет стягивающих сил, деформаций протезного ложа и др.).
|
|
|
По конструкции аппараты могут быть очень разнообразными в зависимости от области повреждения и ее анатомо-физиологических особенностей. В конструкции формирующего аппарата выделяют формирующую часть и фиксирующие приспособления (рис. 35, 36,37)..
К формирующим аппаратам относят: формирующий аппарат по Бетельману на нижнюю и верхнюю челюсти, формирующие аппараты на нижнюю челюсть по Курляндскому, Оксману, для верхней челюсти формирующий аппарат по Шуру с пальцевыми отростками в задней его части и др.

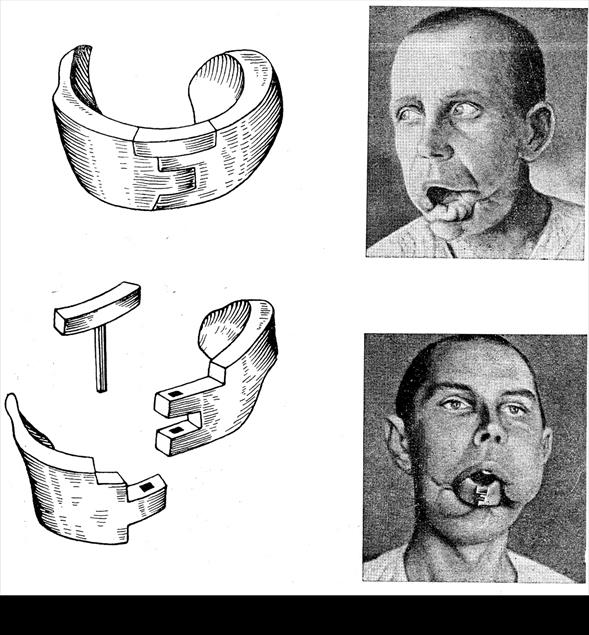
Резекционными(замещающими) называются аппараты, замещающие дефекты зубного ряда, образовавшиеся после удаления, зубов, заполняющие дефекты челюстей, частей лица, возникшие после травмы операций. Цель аппарата – восстановить функцию органа, а иногда удержать отломки челюсти от смещения или мягкие ткани лица от западения.
Протезы, используемые в челюстно-лицевой ортопедии, делятся на зубоальвеолярные, челюстные, лицевые, комбинированные. При резекции челюстей применяют протезы, которые называются пострезекционными. Различают непосредственное, ближайшее и отдаленное протезирование. В связи с этим протезы подразделяют на операционные и постоперационные.
|
|
|
К замещающим аппаратам так же относят ортопедические приспособления, применяемые при дефектах неба: защитные пластинки, обтураторы и др.
Комбинированными называются аппараты, имеющие несколько назначений и выполняющие различные функции, например: закрепление отломков челюсти и формирование протезного ложа или замещение дефекта челюстной кости и одновременно формирование кожного лоскута. Типичным представителем этой группы является каппово-штанговый аппарат комбинированного последовательного действия по Оксману при переломах нижней челюсти с дефектом кости и наличием достаточного количества устойчивых зубов на отломках.
Протезы при дефектах лица и челюстей изготовляются в случае противопоказаний к оперативным вмешательствам или же в случае упорного нежелания больных проводить пластические операции.
В случае, если изъян захватывает ряд органов одновременно: нос, щеки, губы, глаза и т.д., лицевой протез изготавливают таким образом, чтобы восстановить все утраченное. Протезы лица можно фиксировать с помощью очковой оправы, зубного протеза, стальной часовой пружины и др. приспособлений (рис. 38, 39).
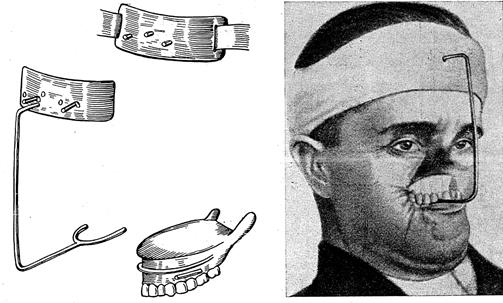
Рис.38. Детали протеза Шура Рис. 39. Протез Шура наложен на
челюсть и укреплен на головной повязке
IV. Шины и аппараты лабораторного изготовления. Ортопедическое лечение переломов челюстей с тугоподвижными смещенными отломками требует большего времени, чем при лечении свежих переломов.
При тугоподвижных смещенных отломках нижней челюсти для сокращения периода лечения широко применяется кровавая репозиция. Отломки челюсти при этом вновь становятся подвижными, как при свежих повреждениях челюсти. Закрепление их осуществляется наложением проволочных алюминиевых шин одночелюстных или двучелюстных (Тигирштедта, Баронова, Айви, Вильга, Гейкина, Васильева, Степанова, Попудренко, Урбанской, Понроя и Псома и др.).
Для репозиции тугоподвижных отломков применяют аппараты, укрепленные на зубах посредством коронок или капп с внеротовыми и внутриротовыми рычагами. К таким аппаратам относятся репонирующий аппарат Бруна, Катца, Понроя и Псома, Курляндского и др.
Первый состоит из наложенных на моляры бандажных колец и привязанных к ним с вестибулярной стороны репонирующих рычагов, выходящих из полости рта; рычаги могут быть припаяны к коронкам или каппам. Концы рычагов перекрещиваются. На крючки надевают резиновое кольцо. Сокращение резинового кольца является действующей силой аппарата.
Аппарат Катца состоит из колец, укрепленных цементом на зубах отломка челюсти, гильз овальной формы, припаянных к щечной поверхности колец и рычагов, берущих начало в гильзах и выступающих из полости рта. Посредством выступающих частей рычага можно вполне успешно регулировать отломки челюсти в любой плоскости и устанавливать их в правильное положение. Принцип действия этого аппарата может быть использован для вправления отломков верхней и нижней челюсти.
При переломах в пределах зубного ряда с тугоподвижными отломками на нижней челюсти можно применить шину с внутриротовыми рычагами по Понрою и Псому или пружинящую дугу по Курляндскому. Пружинящую дугу устанавливают в круглые трубки, которые припаивают к коронкам или каппам. Дуга обладает постоянной действующей силой. При удалении дуги отломки удерживают в правильном положении штифтами, вводимыми в трубки.
В некоторых случаях при переломах нижней челюсти с дефектом кости при наличии зубов на обоих отломках для репозиции их показано применение каппового аппарата с плечевыми отростками (площадками) и отталкивающим винтом. Такими аппаратами в достаточно короткий срок (4-5 дней) удается провести полную некровавую репозицию тугоподвижных отломков. К ним относятся репонирующие аппараты по Грозовскому, Курляндскому (рис. 40).
При наличии одного беззубого отломка на нижней челюсти можно применять съемные винтовые приспособления: с одной стороны на шине-каппе, с другой – на пелоте для беззубого отломка. После достаточного разведения отломков съемное винтовое приспособление удаляют, а отломки фиксируют заранее подготовленной дугой.
При застарелых отломках и тугоподвижных отломках З.Я. Шур предложил пользоваться аппаратом последовательного действия. При этом методе производится постепенное вытяжение отломка. Показанием к применению этого аппарата является преимущественно переломы со стойким смещением отломка при наличии дефекта кости в области угла и ветви нижней челюсти, а также переломы при полных односторонних дефектах ее и тугоподвижности отломков.
При наличии тугоподвижного смещенного отломка верхней челюсти целесообразно применять репонирующий аппарат со встречными внеротовыми рычагами и внутриротовым креплением по Шуру. Внутриротовая часть его состоит из паяной шины в виде коронок или колец с плоскими втулками, припаянными к их щечной поверхности. Во втулки вводят металлические стержни, которые выходят у углов рта по наружной поверхности щеки и далее направляются кверху к височной области навстречу другим стержням, идущим сверху вниз от головной гипсовой повязки. Перемещением встречных рычагов регулируют положение отломка верхней челюсти.
|
|
|
|
|
|
|
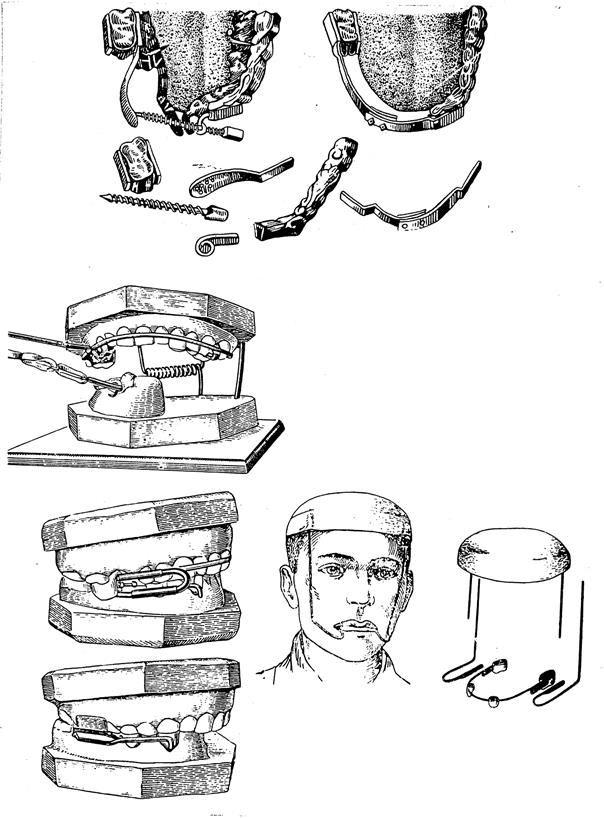
Следует помнить, что при тугоподвижных отломках верхней и нижней челюсти с резким наклоном отломков орально и к средней линии, слепок для изготовления аппаратов нужно снимать частями с каждого отломка отдельно. Модели отломков челюстей устанавливаются в положение центральной окклюзии с моделью антагонирующей челюсти, скрепляют их и загипсовывают в артикулятор в правильном положении отломков, поскольку такое же положение отломков должен создать аппарат после его изготовления и наложения на челюсть.
Литература
1. В.Ю. Курляндский. Ортопедическая стоматология. 1969, (С. 412 – 486).
2. В.Ю. Курляндский. Ортодонтия, травматология, челюстно-лицевое протезирование. Атлас. Т. 2, 1970, (С. 238 -319).
3. В.И. Гаврилов, И.М. Оксман. Ортопедическая стоматология. 1968, (С. 426-455).
4. Б.Д. Кабаков, В.И. Лукьяненко, П.З. Аржануев. Учебное пособие по военной челюстно-лицевой хирургии, терапевтической и ортопедической стоматологии. 1980, (С. 86-172).
5. В.Н. Копейкин. Ортопедическая стоматология. 1988, (С. 446 -470).
6. В.Н. Копейкин. Руководство по ортопедической стоматологии. 1993, (С. 444-457).
7. А.С. Щербаков, Е.И. Гаврилов, В.Н. Трезубов, Е.Н. Жулев. Ортопедическая стоматология. 1994, (С. 476-491).
Занятие № 8
Тема занятия: “Ортопедическое лечение при неправильно сросшихся переломах челюстей, ложных суставах, контрактурах, микростомии”.
Цель занятия: изучить возможные последствия переломов челюстей, их профилактику и лечение, разобрать особенности протезирования неправильно сросшихся переломов, ложном суставе и микростомии. Определить факторы, обусловливающие возникновение нижнечелюстных контрактур и микростомии; рассмотреть способы профилактики и лечения.
Контрольные вопросы по теме занятия
I Неправильно сросшиеся переломы. Этиология, клиника; лечение.
II Ложный сустав. Этиология. Клиника; особенности ортопедического лечения.
III Контрактуры челюстей. Этиология. Клиника, профилактика и методы лечения.
IV Микростомия. Этиология. Клиника. Лечение;
Содержание занятия
I. Неправильно сросшиеся переломы являются следствием травматического повреждения челюстей. Причинами их могут быть:
- несвоевременное оказание специализированной помощи;
- длительное использование временных лигатурных шин;
- неправильная репозиция отломков;
- недостаточная фиксация или раннее снятие фиксирующего аппарата.
 Имеет значение также характер самой травмы и общее состояние больного. В зависимости от степени смещения отломков и деформации прикуса могут нарушаться функции жевания, движения нижней челюсти, речь. При резких смещениях отломков возможно ограничение открывания рта, асимметрия лица, нарушение функции дыхания.
Имеет значение также характер самой травмы и общее состояние больного. В зависимости от степени смещения отломков и деформации прикуса могут нарушаться функции жевания, движения нижней челюсти, речь. При резких смещениях отломков возможно ограничение открывания рта, асимметрия лица, нарушение функции дыхания.
Неправильно сросшиеся отломки могут быть смещены по вертикали или трансверзали.
Лечение подобных больных, прежде всего, направлено на восстановление анатомической целостности челюстей, установление отломков в правильном прикусе, устранение ограничения открывания рта, восстановление функции жевания и речи.
Применяют хирургические (рис.41), ортопедические и комплексные методы лечения неправильно сросшихся переломов. Наиболее радикальным является хирургический, заключающийся в рефрактуре (т.е. искусственном нарушении целостности кости по линии бывшего перелома) и установлении отломков в правильном прикусе.
Если больному по тем или иным причинам противопоказаны хирургические вмешательства (заболевания сердца, престарелый возраст и т.д.) или имеется сравнительно небольшое нарушение прикуса, или больной отказывается от хирургической операции, проводят ортопедическое лечение с целью восстановления жевательной функции, т.е. протезирование.
При небольших смещениях отломков по вертикали и трансверзали отмечается незначительное нарушение множественного контакта между зубами. В этих случаях исправления деформации прикуса достигают сошлифовыванием зубов или применением несъемных протезов (коронок, мостовидных протезов, металлических и пластмассовых капп).
При значительных смещениях отломков нижней челюсти в горизонтальном направлении (внутрь) челюсть резко сужается и зубы неправильно смыкаются с зубами верхней челюсти. Такое взаимоотношение между бугорками боковых зубов затрудняет процесс дробления и пережевывания пищи. В таких случаях межокклюзионные взаимоотношения между зубами верхней и нижней челюсти восстанавливают путем изготовления зубонадесневой пластинки с двойным рядом зубов в боковых участках.
При неправильно сросшихся отломках с незначительным дефектом зубных рядов во фронтальном отделе можно изготовить несъемные протезы, также с двойным зубным рядом. В этих случаях, в связи с увеличением нагрузки на опорные зубы, в конструкцию мостовидного протеза необходимо включить дополнительные опорные зубы.
При неправильно сросшихся отломках с незначительным дефектом во фронтальном отделе, когда отломки смещены к средней линии и зубы наклонены в язычную сторону, З.Я. Шур предлагает делать съемный протез с многозвеньевыми кламмерами и седловидным базисом в области дефекта.
При неправильно сросшихся переломах челюстей и малом количестве оставшихся зубов, находящихся вне окклюзии, изготавливают съемные протезы с дублированным зубным рядом. Оставшиеся зубы используют для фиксации протеза с помощью опорно-удерживающих кламмеров.
При деформации зубной дуги нижней челюсти вследствие наклона в язычную сторону одного или нескольких зубов протезирование дефекта зубного ряда съемным пластиночным или дуговым протезом затруднительно, т.к. смещенные зубы мешают его наложению. В этом случае конструкцию протеза изменяют таким образом, чтобы в области смещенных зубов часть базиса или дуги была расположена на вестибулярной, а не на язычной стороне. На смещенные зубы накладывают опорно-удерживающие кламмера или окклюзионные накладки, позволяющие передать жевательное давление от протеза на опорные зубы и предупредить их дальнейшее смещение в язычную сторону.
При неправильно сросшихся переломах с укорочением протяженности зубной дуги и челюсти (микрогения) изготавливают частичный съемный протез с дублирующим рядом искусственных зубов, создающим правильную окклюзию с антагонистами. Смещенные естественные зубы, как правило, используют лишь для фиксации протеза.
II. К последствиям челюстно-лицевой травмы относятся также переломы челюстей или ложный сустав (псевдоартроз). Наиболее характерным признаком несросшегося перелома является подвижность отломков челюсти. Во время ВОВ по данным некоторых авторов (Жаков) около 10% переломов нижней челюсти заканчивались образованием ложного сустава. Это были переломы преимущественно с дефектом кости.
Причины образования ложного сустава могут быть общие и местные.
К общим относятся заболевания: туберкулез, сифилис, болезни обмена, дистрофия, авитаминоз, заболевания желез внутренней секреции, сердечно-сосудистой системы и т.д.
 К местным факторам относятся: несвоевременная или недостаточная иммобилизация отломков челюсти, переломов челюсти с дефектом костной ткани, попадание между отломками мягких тканей (слизистой или мышц), остеомиелит челюсти.
К местным факторам относятся: несвоевременная или недостаточная иммобилизация отломков челюсти, переломов челюсти с дефектом костной ткани, попадание между отломками мягких тканей (слизистой или мышц), остеомиелит челюсти.
Механизм образования ложного сустава в свое время был раскрыт Б.Н. Быниным. На основе морфологических исследований Бынин установил, что процесс срастания костных отломков челюсти, в отличие от срастания трубчатых костей, проходит только две стадии – фибробластическую и остеобластическую, минуя хондробластическую, т.е. хрящевую. Таким образом, при задержке какой-либо из стадий развития костной мозоли на челюсти, процесс останавливается на фибробластическом срастании отломков, не переходя в хрящевую, что ведет к подвижности отломков.
Радикальным и единственным лечением ложного сустава является хирургическое – путем остеопластики (непрерывность кости восстанавливается костной пластинкой, после чего следует зубное протезирование). Многие больные по ряду причин не могут или не желают подвергаться хирургическим вмешательствам, но нуждаются в зубном протезировании. Протезирование при ложном суставе имеет свои особенности. Зубной протез, независимо от фиксации (т.е. съемный или несъемный), на месте ложного сустава должен иметь подвижное соединение (лучше шарнирное) (рис. 42).
В начале ВОВ протезирование при ложном суставе довольно широко проводилось мостовидными протезами, т.е. путем жесткого соединения отломков челюсти (рис. 43). Непосредственные результаты были очень хорошие: отломки челюсти скреплялись, функция жевания восстанавливалась в достаточной мере. Но в первые три месяца, а иногда и в первые дни ломалась промежуточная часть протеза. Если же ее укрепляли дугой или изготавливали более толстой, расцементировались коронки или расшатывались опорные зубы.
А.Я. Катц объяснял это тем, что при открывании рта отломки все равно смещаются, при закрывании отломки совершают обратное перемещение и занимают первоначальное положение. Опорные зубы при этом вывихиваются, или происходят структурные изменения в металле, его “усталость” и тело мостовидного протеза ломается. Для ликвидации этих осложнений И.М. Оксман предложил применять не монолитные, а шарнирные мостовидные протезы. Шарнир размещается на месте ложного сустава. При этом следует знать, что мостовидные протезы показаны, если ложный сустав расположен в пределах зубного ряда и на каждом отломке имеется по 3-4 зуба. Дефект кости при этом не должен превышать 1-2 см. Опорные зубы должны быть устойчивыми. Выбираются обычно по два зуба с каждой стороны дефекта. Изготовление мостовидного протеза обычное, с той лишь разницей, что его промежуточная часть разделена по линии ложного сустава на 2 части, соединенные шарниром. Шарнир (в виде “гантели”) вводится в восковую композицию перед ее отливкой из металла. Такая конструкция обеспечивает микроэкскурсию протеза в вертикальном направлении.
Если же на отломках имеется всего лишь по 1-2 зуба или есть беззубые отломки, или дефект кости превышает 2 см, то следует применять съемные зубные протезы с подвижным соединением. Предложено несколько видов подвижных соединений. И.М. Оксман предлагает 1-но и 2-х суставное соединение. Вначале изготавливается обычный съемный протез, затем по протезу отливается модель (как при починке протеза), на месте ложного сустава базис распиливается на две части. В большую из них с помощью самотвердеющей пластмассы вваривается стержень с головкой, а в меньшую - металлическая коробочка (гильза), заполненная свежеприготовленной амальгамой. Протез устанавливается на челюсть, и в течение 15-20 мин пациент делает всевозможные движения нижней челюстью. В это время шарик в амальгаме формирует путь, соответствующий смещению отломков челюсти.
При более выраженной подвижности в ложном суставе целесообразно делать протез с 2-суставным шарниром. Технология изготовления такая же, как и 1-суставного.
Б.В. Вайнштейн вместо шарнира предлагает вварить пружину, Е.И. Гаврилов проволочный шарнир.
Следует помнить, что шарнирные протезы показаны лишь при подвижности отломков только в вертикальной плоскости, встречающейся весьма редко. Гораздо чаще наблюдается смещение отломков в язычную сторону по горизонтали. В этих случаях показаны не шарнирные соединения, а обычные съемные протезы, при изготовлении которых необходимо проводить функциональное формирование всей внутренней поверхности базиса, и особенно в зоне дефекта челюсти, с устранением участков наибольшего давления. Это позволяет отломкам смещаться при наличии в полости рта протеза так же, как и без него, что исключает травмирование отломков нижней челюсти базисом протеза и обеспечивает успешное пользование им. Нужно помнить, что объединять протезом следует только те отломки, которые примерно близки по протяженности. Такие условия создаются при наличии перелома нижней челюсти в области передних зубов. Если же линия перелома проходит в области бывших коренных зубов, особенно за вторым или третьим моляром, конструирование съемного протеза в пределах обоих отломков нерационально, ибо малый отломок оказывается смещенным за счет мышечной тяги внутрь и вверх. В таких случаях рекомендуется располагать протез только на большом отломке при обязательном использовании в конструкции протеза системы опорно-удерживающих кламмеров с шинирующими элементами. Однако, методика изготовления таких протезов несколько иная. Общая методика - снятие слепка при широко открытом рте, не может быть применена, т.к. при открывнии рта отломки челюсти смещаются по горизонтали (друг к другу).
И.М. Оксман предлагает следующую методику протезирования:
1) снимают частичные слепки с каждого фрагмента, на котором изготавливают базис с кламмерами и наклонной плоскостью или зубо-надесневую шину с наклонной плоскостью;
2) припасовывают частичные базисы к отломкам челюсти так, чтобы наклонная плоскость удерживала их при открывании рта, затем гипсом, который вводят без ложки, заполняют область дефекта челюсти с обеих сторон (вестибулярной и оральной).
По этому слепку готовят целый протез, который является как бы распоркой между отломками нижней челюсти, препятствуя их сближению при открывании рта (наклонные плоскости при этом удаляют).
На жестком пластмассовом базисе определяют центральную окклюзию, после чего изготавливают протез обычным путем.
Следует отметить, что шарнирные протезы не восстанавливают жевательную функцию в той мере, как обычные протезы. Функциональная ценность протезов будет значительно выше, если их сделают после остеопластики. Радикальное лечение ложного сустава является только хирургическое, путем остеопластики.
III. Это ограничение или отсутствие движений нижней челюсти. Различают суставные и внесуставные контрактуры.
Суставные (или артрогенные) обусловлены внутрисуставными изменениями, ведущими к неподвижности в суставе, т.е. анкилозу. Они не подлежат консервативному лечению.
Внесуставные контрактуры делятся на рубцовые и рефлекторно-мышечные. Рубцовые контрактуры связаны с рубцеванием мягких тканей, механически препятствующих движениям нижней челюсти, поэтому они могут быть названы механическими. В зависимости от характера рубцовой ткани различают миогенную, дерматогенную, смешанные и т.д. контрактуры. Внесуставные рубцовые контрактуры по степени раскрывания рта делятся на тяжелые (раскрывание рта до 1 см), средние (на 1-2 см), легкие (на 2-3 см).
Рефлекторно-мышечные контрактуры возникают рефлекторно вследствие воздействия раздражителя на рецепторный аппарат, что приводит к мышечной гипертонии.
Рубцовые же контрактуры могут возникать вследствие:
а) неправильной первичной обработки ран (на края раны мягких тканей не накладывались первичные или вторичные швы);
б) длительной межчелюстной фиксации отломков челюсти (2 недели);
в) несвоевременного применения лечебной гимнастики.
Профилактика рубцовых контрактур в основном сводится к предупреждению развития грубых рубцов, вызывающих функциональные нарушения. Это достигается своевременной обработкой раны, максимальным сближением краев раны, ранней иммобилизацией отломков челюсти, применением лечебной гимнастики.
Челюстно-лицевая гимнастика может быть начата с первых дней после травмы, если к этому нет противопоказаний. Противопоказаниями являются:
а) инфекционные болезни;
б) гнойная инфекция (абсцесс, флегмона);
в) костные отломки или осколки снаряда, расположенные вблизи крупных, сосудов;
г) плохая иммобилизация отломков и т.д.
Челюстно-лицевая гимнастика бывает активной и пассивной. Активная состоит в упражнениях губ, щек, языка. Пассивная – когда движения губ, щек, языка осуществляются руками, пальцами врача или больного, или с помощью аппаратов.
Активная лечебная гимнастика дает хорошие результаты, если применяется до рубцевания раны, т.е. в первые 12-15 дней после травмы. Она вызывает гиперемию тканей, повышает их тонус, рубцы делает более нежными.
Если по какой-то причине лечебная гимнастика не применялась, то рубцы остаются грубыми, массивными, в результате чего резко ограничиваются движения нижней челюсти. В таких случаях начинать с лечебной гимнастики уже поздно. Следует применять механотерапию. Механотерапия предусматривает активные и активно-пассивные движения нижней челюсти при помощи аппаратов.
Наиболее простыми средствами механического раскрывания являются пробки, клинья, дренажные трубки, сложенные вдвое или втрое и т.д., которые вводятся между зубами (на 2-3 часа с паузами покоя). Однако следует помнить, что эти средства являются грубыми, небиологическими, действующими только на группу отдельных зубов, что может привести к перенагрузке этих зубов и их повреждению. Эти аппараты составляют I группу аппаратов для механотерапии. Лучшие результаты достигаются при помощи II группы аппаратов, построенных на принципе одномоментного действия на всю зубную дугу, на принципе активных и пассивных движений нижней челюсти.
Впервые такой аппарат был предложен Дарсисаком. Это аппарат индивидуального пользования, т.е. изготовляется он по слепкам челюсти, в чем его неудобство, т.к. при ограниченном открывании рта снять оттиск трудно. И.М. Оксман модифицировал аппарат Дарсисака, сделав его стандартным. А.А. Лимберг также предложил аппарат стандартного типа - качающиеся ложки. К.С. Ядрова предложила весьма простой конструкции два аппарата из дерева, также стандартного типа. Максимально сближенные ложки или дощечки вводятся в полость рта, а затем внеротовые части аппарата разводятся (аппараты Лимберга, Ядровой) или сближаются резиновой тягой (аппараты Дарсисака, Оксмана) и нижняя челюсть пассивно отодвигается от верхней (пассивное открывание рта). Закрывание рта производит сам больной с аппаратом во рту, но без участия аппарата (активное движение нижней челюсти).
Механотерапию следует проводить после физиопроцедур. Ее можно применять и для растягивания углов рта, рубцов приротовой области, приводящих к микростоме. Лечебная гимнастика вместе с массажем, механотерапией и физиолечением восстанавливает функцию периферической нервной системы, способствует улучшению лимфо- и кровообращения в тканях поврежденного органа, благодаря чему рубцовая ткань становится более мягкой, эластичной, растяжимой. Таким образом функция органу восстанавливается.
IV. Микростомия– сужение ротовой щели, относится к тяжелым последствиям челюстно-лицевой травмы. Она может возникнуть после ранения тканей приротовой области, после операций (особенно в области переднего участка нижней челюсти опухоль или остеомиелит), после ожога лица или системной склеродермии.
Ротовая щель бывает сужена до 3 см. При этом ткани ротовой щели теряют эластичность, углы нередко бывают стянуты мощными келлоидными рубцами. Как правило, в таких случаях пластические операции мало помогают. Рубцы дают рецидивы. Микростома остается. Протезирование при микростоме иногда бывает очень затруднительно из-за суженной ротовой щели, а также из-за распространения рубцов на слизистую протезного ложа или сочетания микростомии с дефектами альвеолярного отростка, или вторичной деформации зубного ряда под действием келлоидных рубцов.
Поэтому следует остановиться на специальной методике протезирования таких больных. Трудность возникает прежде всего при снятии оттиска введение и выведение слепка с оттискной ложкой. Полагается слепки снимать специальными разборными ложками, но так как их чаще не бывает у практического врача, то приходится разрезать обычную стандартную металлическую ложку на две части. Оттиск снимается сначала с одной половины челюсти и, не выводя его изо рта, выводится только одна ложка. Вводят вторую половину ложки с гипсом для снятия другой половины челюсти. Оттиск изо рта выводится по частям путем раскалывания его.
Центральную окклюзию следует определить или с помощью гипсовых валиков или стенсовых, но не восковых, т.к. при выведении они деформируются.
Конструкция готового протеза также необычная. Чаще всего они складные или разборные (шарнирные).
Складной протез состоит из двух боковых частей, соединяющихся при помощи шарнира и фронтальной части. В полости рта он раздвигается, устанавливается на челюсти и укрепляется фронтальной частью. Последняя представляет собой передние зубы, базис и штифты, которые попадают в трубки, расположенные в толще половины протеза.
Разборные протезы состоят из отдельных частей (рис. 45). В полости рта их составляют и скрепляют в единое целое при помощи штифтов и трубок. Можно делать обычный протез, но для облегчения введения и выведения его изо рта через суженную ротовую щель следует сузить зубную дугу протеза, применяя при этом телескопическую систему крепления, как наиболее надежную.
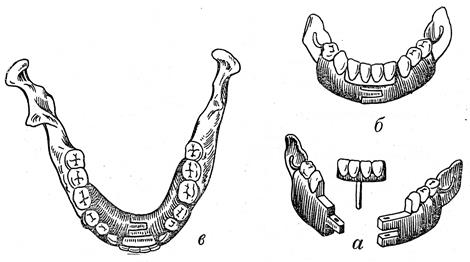
Рис. 45. Разборный протез.
а) детали протеза; б) протез в собранном виде, видна вестибулярная часть;
в) протез на модели, видна оральная часть.
Литература
1. Е.И. Гаврилов, И.М. Оксман. Ортопедическая стоматология. 1968, (С. 452-459 466-469).
2. В.Ю. Курляндский. Ортодонтия, травматология, челюстно-лицевое протезирование. Атлас. Т. 2, 1970, (С. 369-374, 387-388).
3. В.Ю. Курляндский. Ортопедическая стоматология. 1977, (С. 436-441).
4. С.И. Криштаб. Ортопедическая стоматология. 1986, (С. 404-407,408-410).
5. Б.К. Костур, В.А. Миняев. Челюстно-лицевое протезирование. 1985, (С. 47-49 52-53).
6. В.Н. Копейкин. Руководство по ортопедической стоматологии. 1993, (С. 465-470 476-477).
Занятие № 9
Тема занятия: «Ортопедические методы лечения при дефектах твердого и мягкого неба».
Цель занятия: ознакомить студентов с клиникой, диагностикой врожденных и приобретенных дефектов твердого и мягкого неба. Разобрать особенности протезирования при данной патологии.
Контрольные вопросы
I Этиология, клиника и классификация дефектов твердого и мягкого неба.
II Лечение дефектов твердого неба первой группы.
III Лечение дефектов твердого неба второй группы.
IV Лечение дефектов твердого неба третье группы.
V Лечение дефектов мягкого или твердого и мягкого неба.
Содержание занятия
I. Дефекты твердого и мягкого неба по этиологии разделяются на врожденные (пороки эмбрионального развития) и приобретенные (огнестрельные, травма, следствие оперативных вмешательств, осложнения заболеваний).
Врожденные дефекты неба образуются вследствие несращения костей верхней челюсти в период эмбрионального развития ребенка. Эти дефекты более подробно рассматриваются в учебниках по стоматологии детского возраста.
Приобретенные дефекты неба имеют различную локализацию и форму, они могут располагаться в области твердого или мягкого неба, или в том и другом месте одновременно. Эти дефекты, в отличие от врожденных, сопровождаются рубцовыми изменениями слизистой оболочки, изменениями альвеолярного отростка и дефектами костной ткани верхней челюсти.
Специфическую картину имеют дефекты твердого неба сифилитического происхождения. Обычно они располагаются в центральной части костного неба, имеют более или менее округлые очертания, по краю их иногда наблюдаются тонкие лучистые рубцы и сообщаются с полостью носа. При этом нередко патологическим процессом поражается сошник. В некоторых случаях отмечается западание носа (седловидный нос). Если дефект захватывает область мягкого неба, то язычок разрушен и рубцы распространяются на небно-язычные и небно-глоточные дужки, а так же на заднюю стенку глотки. Следует отметить, что при сифилитических поражениях мягкого неба пальпация этих участков, а так же глотки не вызывает рвотного рефлекса. Этот момент следует учитывать при снятии слепков.
Дефекты неба после огнестрельной травмы не имеют ни строгой локализации, ни каких-либо строгих очертаний, т.к. они зависят от формы ранящего снаряда.
При дефектах твердого и мягкого неба ярко выражены функциональные нарушения. Сообщение между полостью рта и полостью носа нарушает акты приема пищи и дыхания, значительно страдает речь. При глотании жидкие частицы пищи попадают в полость носа, в результате развивается хроническое катаральное состояние дыхательных путей. Нарушения речи выражаются в гнусавости и неправильности звукообразования.
Гнусавость является следствием постоянного выхода воздуха через расщелину в носовую полость; этому способствует и недоразвитие мышц неба и глотки. Нарушения звукообразования возникают из-за отсутствия давления воздуха в полости рта, опоры для языка, необходимых для формирования различных звуков.
 При дефектах и укорочении мягкого неба в результате травмы возможно изменение слуха, т.к. мышца, напрягающая мягкое небо (m. tensor veli palatini), начинающаяся от хрящевой и перепончатой части слуховой трубы, способствует прохождению воздуха в барабанную полость. Повреждение этой мышцы приводит к зиянию слуховой трубы, что и является причиной хронического воспаления внутреннего уха и как следствие этого – снижения слуха.
При дефектах и укорочении мягкого неба в результате травмы возможно изменение слуха, т.к. мышца, напрягающая мягкое небо (m. tensor veli palatini), начинающаяся от хрящевой и перепончатой части слуховой трубы, способствует прохождению воздуха в барабанную полость. Повреждение этой мышцы приводит к зиянию слуховой трубы, что и является причиной хронического воспаления внутреннего уха и как следствие этого – снижения слуха.
Все повреждения верхней челюсти с дефектами неба следует подразделять на 4 группы: (классификация проф. Курляндского В.Ю.) (рис. 46) :
I группа - дефекты твердого неба при наличии опорных зубов на обеих половинках верхней челюсти.
Подгруппы: а) средний дефект неба;
б) боковой дефект неба;
в) фронтальный дефект неба.
II группа - дефекты твердого неба при наличии опорных зубов на одной половине верхней челюсти.
Подгруппы: а) средний дефект неба;
б) полное отсутствие одной половины челюсти при наличии 1-2 зубов на другой половине ее.
III группа - дефекты неба при отсутствии зубов на верхней челюсти.
Подгруппы: а) средний дефект неба;
б) отсутствие одной половины челюсти;
в) полное отсутствие верхней челюсти с нарушением края орбиты.
IV группа - дефект мягкого неба или твердого и мягкого неба.
Подгруппы: а) рубцовое укороченное и смещение мягкого неба
б) дефект мягкого и твердого неба при наличии зубов на обеих половинах или одной половине челюсти
в) дефект твердого и мягкого неба при отсутствии зубов на верхней челюсти.
Каждая группа имеет свои особенности, существенные для эффективности последующего протезирования.
Лечение приобретенных дефектов неба возможно хирургическими, ортопедическими и комбинированными методами. Хирургические вмешательства состоят в закрытии дефекта путем пластической операции. Ортопедические вмешательства состоят в закрытии или возмещении дефекта искусственным протезом. Протезы имеют в своей конструкции обтурирующую часть, называемую обтураторами.
Задачей протезирования при дефектах твердого неба является:
1. Разобщение полости рта от полости носа.
2. Поддержание тканей, потерявших костную опору.
3. Восстановление актов речи, жевания и глотания.
II. Лечение дефектов первой группы (дефекты неба при наличии опорных зубов на обеих половинах верхней челюсти).
Больные с небольшими дефектами твердого неба, располагающимися в его средней части, при наличии достаточного количества опорных зубов для кламмерной фиксации, протезируются дуговыми протезами. Дуга протеза несет на себе обтурирующую часть, закрывающую дефект неба, несколько заходя за его края.
 Когда условия для фиксации дугового протеза отсутствуют или имеется обширный дефект твердого неба, применяют съемный пластиночный протез (разобщающая пластинка). Этот протез укрепляется на челюсти с помощью удерживающих кламмеров (опорные кламмеры применять не следует, чтобы не препятствовать погружению протеза), которые располагают поперечно или по диагонали. Этот протез должен плотно прилегать к краям дефекта, создавая надежное разобщение полости рта от полости носа. Наиболее плотное закрывание дефекта неба удается получить образованием на небной стороне базисной пластинки – валика 0,5-1 мм, располагающегося вокруг дефекта, отступая от него на 2-3 мм (рис. 47.). Таким образом, погружаясь в слизистую оболочку, создается замыкающий клапан по периферии дефекта.
Когда условия для фиксации дугового протеза отсутствуют или имеется обширный дефект твердого неба, применяют съемный пластиночный протез (разобщающая пластинка). Этот протез укрепляется на челюсти с помощью удерживающих кламмеров (опорные кламмеры применять не следует, чтобы не препятствовать погружению протеза), которые располагают поперечно или по диагонали. Этот протез должен плотно прилегать к краям дефекта, создавая надежное разобщение полости рта от полости носа. Наиболее плотное закрывание дефекта неба удается получить образованием на небной стороне базисной пластинки – валика 0,5-1 мм, располагающегося вокруг дефекта, отступая от него на 2-3 мм (рис. 47.). Таким образом, погружаясь в слизистую оболочку, создается замыкающий клапан по периферии дефекта.
При истонченной неподатливой слизистой оболочке или наличии рубцов по краю дефекта для создания плотного прилегания протеза по периферии изъяна можно использовать подкладку из эластической пластмассы.
Оттиски с верхней челюсти снимают эластическими оттискными материалами с предварительной тампонадой изъяна марлевыми салфетками.
При фронтальных дефектах твердого неба протезирование производится съемными пластиночными протезами, основным методом фиксации которых являются кламмерные приспособления. На двух из оставшихся зубов с каждой стороны накладываются коронки, к которым по экватору накладывается проволока: к первой – с вестибулярной стороны, к другой - с небной стороны. Кламмеры в протезе конструируются так, что плечо одного расположено с вестибулярной стороны, а второго – с небной. Такая двойная фиксация протеза препятствует отвисанию его в переднем отделе. В переднем отделе пластинки целесообразно изготавливать опорный валик, который улучшает фиксацию и исключает возможность попадания пищи в дефект.
Боковые дефекты твердого неба могут быть различной величины. Небольшие дефекты могут возникнуть при удалении боковых зубов с перфорацией гайморовой пазухи. Для разобщения гайморовой пазухи и полости рта применяют малые седловидные протезы с кламмерной фиксацией или телескопическими коронками.
Большие боковые дефекты закрываются на основе тех же принципов, что и средние дефекты, с образованием валика на разобщающей пластинке (отступая на 2-3 мм от края дефекта).
III. Лечение дефектов второй группы (при наличии опорных зубов на одной половине верхней челюсти).
При средних дефектах неба для увеличения фиксации протеза следует использовать оставшуюся силу адгезии, что достигается образованием внутреннего (валик вокруг дефекта) и периферического клапанов.
|
При дефекте одной половины верхней челюсти основой фиксации протеза является кламмерное крепление. Но обычные кламмеры не дают достаточной фиксации. Поэтому следует применять искусственные коронки (3-4 коронки со специальными укрепительными приспособлениями: с небной стороны припаиваются вертикальные трубки (рис. 48), соответственно им в протезе устанавливают штифты). С вестибулярной стороны по экватору напаивается проволока или выдавливается валик, за который должен заходить кламмер. Дополнительная фиксация и большая герметичность достигается образованием вестибулярного валика. Если оставшиеся зубы недостаточно устойчивы следует прибегать к дополнительному вертикальному укреплению протеза с помощью поддерживающей пружины. Поддерживающая пружина должна быть съемной. Фиксация пружины на нижней челюсти может быть решена двумя методами: установлением ее на съемных протезах или на коронках со специальными приспособлениями.
В случае наличия малого количества зубов на оставшейся неповрежденной челюсти, добиться достаточной фиксации протеза довольно трудно. При этом получение слепка проводят поэтапно. Вначале получают отпечаток сохранившейся части верхней челюсти, на которую изготовляют базисную пластинку со всеми необходимыми приспособлениями (кламмеры, штифты и т.д.). Кроме того, пластинку обращенную в сторону дефекта, дополняют рядом металлических петель. После тщательной припасовки изготовленной части протеза постепенно наслаивают на петли термопластическую массу, которую заменяют пластмассой.
IV. Лечение дефектов Ш группы (дефекты неба при отсутствии зубов на верхней челюсти).
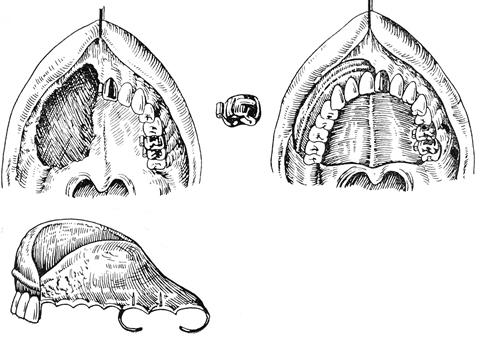
Основной трудностью при протезировании больных этой группы является фиксация протеза, т.к. при такой патологии создать отрицательное давление под протезом невозможно. Поэтому здесь большое значение имеет топография дефекта. С ортопедической точки зрения следует различать два места расположения дефекта (рис. 49):
 а) Срединный дефект неба, когда при конструировании протеза можно рассчитывать на адгезивное укрепление его путем образования системы клапанов – внутреннего и периферического.
а) Срединный дефект неба, когда при конструировании протеза можно рассчитывать на адгезивное укрепление его путем образования системы клапанов – внутреннего и периферического.
б) Боковой или передний дефект неба, когда никаких расчетов на возможное присасывание протеза быть не может и требуется установление поддерживающих пружин (или отталкивающих магнитов).
Заслуживает внимание способ фиксации таких протезов описанный Kelly, а позднее Э.Я. Варесом. Вначале изготавливают обтуратор, похожий на пробку. Внутренняя часть его входит в дефект и располагается в полости носа, несколько выходя за пределы дефекта. Она выполнена из мягкой пластмассы. Наружная часть сделана из твердой пластмассы и закрывает дефект в виде контура со стороны полости рта. Затем больного протезируют полным съемным протезом по обычной методике.
V. Лечение дефектов IV группы (дефекты мягкого неба или твердого и мягкого неба).
При рубцовом укорочении мягкого неба ортопедическое вмешательство нецелесообразно. Главным методом лечения должна быть операция, направленная на удлинение мягкого неба.
 При дефекте или полном отсутствии мягкого неба применяются протезы-обтураторы (рис. 50). Они состоят из двух частей: фиксирующей, расположенной в пределах твердого неба и обтурирующей, закрывающей дефект мягкого неба. Фиксирующая часть обтуратора может быть в виде небной пластинки с удерживающими или опорно удерживающими кламмерами.
При дефекте или полном отсутствии мягкого неба применяются протезы-обтураторы (рис. 50). Они состоят из двух частей: фиксирующей, расположенной в пределах твердого неба и обтурирующей, закрывающей дефект мягкого неба. Фиксирующая часть обтуратора может быть в виде небной пластинки с удерживающими или опорно удерживающими кламмерами.
При сокращении небно-глоточной мышцы задняя часть обтуратора касается валика мышцы (валик Пассавана), поднимающей мягкое небо, и закрывает вход в полость носа. При этом струя воздуха направляется в полость рта и восстанавливается ясность речи.
По способу соединения фиксирующей и обтурирующей части обтураторов они подразделяются:
а) обтураторы с неподвижным соединением (по Сюерсену);
б) обтураторы с подвижным соединением (по Шильдскому, Померанцевой-Урбанской, Ильиной - Маркосян и д.р.);
в) плавающие обтураторы (по Кезу, Часовской и д.р.) – не имеют фиксирующей части, располагаются в области дефекта и удерживаются там благодаря точному соответствию их краев краям окружающих тканей.
При изолированном дефекте мягкого неба и при наличии зубов на челюсти можно применять обтуратор, фиксированный на зубах с помощью телескопических коронок или опорно-удерживающих кламмеров. Эти коронки или кламмеры соединены дугой, от которой отходит отросток с сторону мягкого неба, на отростке укрепляют обтурирующую часть из жесткой или эластичной пластмассы.
Сочетанные дефекты твердого и мягкого неба закрываются съемными протезами, которые подвижно или неподвижно соединяются с обтуратором мягкого неба. Базис протеза в месте прилегания к краю дефекта твердого неба должен иметь замещающий клапан.
Литература
1. В.Ю. Курляндский. Ортопедическая стоматология. - М., 1969. (С. 459 – 467).
2. В.Ю. Курляндский. Атлас, т. II, М., 1970. (С. 334 - 335, 340 – 349).
3. Е.И. Гаврилов, И.М. Оксман. Ортопедическая стоматология. - М., 1968. (С. 477- 482).
4. И.М. Оксман. Челюстно-лицевая ортопедия. - М., 1957. (С. 179-188, 191-197, 226-230).
5. С.И. Криштаб. Ортопедическая стоматология. - К. 1986. (С. 410-414).
6. Б.К. Костур, В.А. Миняева. Челюстно-лицевое протезирование. - М., 1985. (С. 11-42).
7. В.Н. Копейкин. Руководство по ортопедической стоматологии. - М., 1993. (С. 461-463).
8. А.С. Щербаков и соавт. Ортопедическая стоматология. - М., 1994. (С. 513 – 518).
Занятие № 10
Тема занятия: “Методика изготовления протезов при оперативных вмешательствах, конструкции формирующих аппаратов”.
Цель занятия: ознакомить студентов с методом непосредственного протезирования после частичной и полной резекции верхней и нижней челюстей. Изучить формирующие аппараты.
Контрольные вопросы
I Понятие о непосредственном и последующем челюстном протезировании после резекции челюстей. Преимущества непосредственного протезирования.
II Протезирование после резекции (частичной и полной) верхней челюсти. Методика изготовления резекционного протеза на верхнюю челюсть (Оксман).
III Протезирование после резекции нижней челюсти (подбородочной области, половины и всей челюсти). Последовательность этапов изготовления резекционного протеза.
IV Формирующие аппараты. Показания к применению, требования и принципы изготовления.
Содержание занятия
I. Одной из причин образования дефектов челюстей в мирное время являются оперативные вмешательства на челюстях. Операция – резекция челюстей – в настоящее время чаще проводится по поводу новообразований сопровождается деформацией лица, типичными функциональными нарушениями, сообщением полости рта и полости носа (при резекции верхней челюсти), рубцовыми стяжениями. Протезы, применяемые после резекции челюстей называются резекционными.
Существует два метода протезирования после резекции челюстей – непосредственное и последующее. Непосредственный протез готовят до операции, а фиксируют его сразу после резекции челюсти (на операционном столе). Последующий протез готовят в различные сроки после операции. И.М. Оксман делит последующее протезирование на ближайшее, которое проводят в ближайший срок после операции и отдаленное – через 3-4 месяца после операции.
Преимущество остается за непосредственным протезированием, что обусловлено тем, что рубцевание послеоперационной раны происходит вокруг протеза в соответствии с его формой и способствует образованию протезного ложа, а это улучшает фиксацию протеза, на оставшейся после резекции здоровой части челюсти. При отсутствии резекционного протеза заживление мягких тканей идет произвольно, образующиеся массивные рубцы мешают фиксации протеза, изготовленного в отдаленные сроки. Неудовлетворительная фиксация резекционного протеза способствует быстрому расшатыванию оставшихся на челюсти зубов и их потере. Протез, наложенный непосредственно после операции, способствует остановке капиллярного кровотечения, поддерживает тампоны, предотвращает смещение оставшегося фрагмента, нормализует прием пищи и речи, устраняет (до некоторой степени) западение мягких тканей и тем самым деформацию лица. При непосредственном протезировании после резекции челюсти не угнетена психика больного ощущения появившегося дефекта лица.
Протезирование (непосредственное) после резекции верхней челюсти по методике, предложенной И.М. Оксманом, проводится в три этапа (рис. 51):
1-й этап – изготовление фиксирующей части базиса протеза, покрывающего здоровую часть челюсти. Эту часть протеза вместе с фиксирующими элементами (кламмерами, телескопическими коронками и т.п.) тщательно приспасовывают в полости рта больного до операции.
2-й этап – к фиксирующей части резекционного протеза приваривают замещающую. Это временный протез.
3-й этап – изготовление обтурирующей части протеза, превращении его из временного в постоянный.
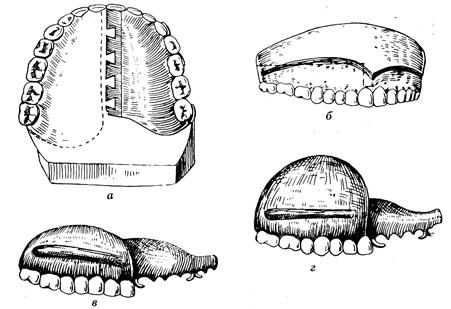
Рис 51.. Резекционный протез:
а) подготовка протеза к изготовлению обтурирующей части; б) обтурирующая часть; в, г) протезы обтурирующей части разной высоты
Последовательность изготовления резекционного протеза по методике И.М. Оксмана на верхнюю челюсть:
1. Изготовление коронок на опорные зубы здоровой части челюсти (на коронках необходимо изготовить напайки со щечной стороны) и их припасовка.
2. Снятие слепка с верхней челюсти вместе с опорными коронками, для изготовления пластмассовой фиксирующей пластинки с кламмерами.
3. Припасовка на верхней челюсти фиксирующей пластинки с кламмерами и снятие слепка ( с фикс. Пл. на челюсти) для изготовления резекционной части протеза.
4. Модели верхней и нижней челюсти гипсуются в окклюдатор в положении центральной окклюзии. На модели верхней челюсти отмечают границу резекции, причем один гипсовый зуб на границе с опухолью срезают на уровне шейки, чтобы в дальнейшем протез не мешал покрыть резекционную кость лоскутом слизистой оболочки, все остальные гипсовые зубы на стороне резекции срезают полностью с вестибулярной стороны на уровне основания альвеолярного отростка, а с небной – до средины неба.
5. На небной поверхности фиксирующей пластинки делают нарезки и вновь укладывают на модель.
6. На модели верхней челюсти моделируется из воска резекционная часть базиса протеза. Поверхность протеза, обращенная к щеке, моделируется валиком, который способствует лучшему образованию протезного ложа и протез лучше фиксируется мягкими тканями щеки. Воск замещается пластмассой (как при изготовлении съемного пластиночного протеза).
7. Фиксирующая часть резекционного протеза соединяется с резекционной. Протез готов, но он временный, его накладывают непосредственно после операции (на операционном столе).
8. Изготовление обтурирующей части резекционного протеза.
Через 20-30 дней (наступает грануляция раны) приступают к изготовлению обтурирующей части резекционного протеза верхней челюсти. На небную поверхность протеза укладывают слепочную массу (масса Вайнштейна, стомальгин, эластик, гипс густой) и снимают слепок с верхней челюсти. Протез с полученным слепком гипсуют в кювету таким образом, чтобы протез перешел в основание кюветы (после открытия кюветы протез остается в контрштампе).
Полость образовавшуюся после удаления слепочной массы в модели выстилают тонким слоем пластмассы (можно самотвердеющей) заполняют песком (влажный, речной). Поверхность песка покрывают слоем пластмассы. Края протеза “освежают” (обрабатывают фрезой) и укладывают на модель. Затем производят полимеризацию протеза. Из готового протеза его обтурирующей части удаляют песок (через отверстие, которое после удаления песка устраняют с помощью самоотвердеющей пластмассы) и протез по конструкции становится пустотелым, более легким.
Обтурирующую часть следует готовить в максимально короткие сроки (в течение суток), т.к. без протеза операционная полость быстро сокращается. И.М. Оксман рекомендует изготавливать два резекционных протеза, в случае поломки одного, его можно заменить другим.
При полной резекции верхней челюсти З.Я. Шур предлагает придавать задней части базиса протеза форму конусовидных отростков. По этим отросткам в задних отделах слизистой оболочки щеки путем свободной пересадки кожи по Тиршу во время операции, создаются карманы (ниши). Благодаря конусовидным отросткам протез лучше фиксируется в полости рта больного. Основная фиксация протеза достигается посредством специального стержня, укрепленного к головной гипсовой повязке. В дальнейшем, образовавшиеся рубцы вокруг протеза способствуют фиксации протеза на челюсти.
При резекции подбородочной части нижней челюсти и наличии зубов на обеих сторонах оставшейся челюсти показаны протезы с многокламмерной фиксацией. Сначала изготавливают фиксирующую часть, для изготовления которой снимают слепки с челюстей и загипсовывают модели в окклюдатор в положении центральной окклюзии. На модели обозначают границу фиксирующей части съемного протеза или по модели изготавливают на опорные зубы (2-3 с каждой стороны), на модели зуб, стоящий на границе остеотомии срезают на уровне шейки, а в области опухоли – на уровне основания альвеолярного отростка. Далее по подготовленной модели готовят резекционный протез.
Дата добавления: 2018-11-24; просмотров: 1977; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
