Гематоэнцефалический барьер, его структура, функции
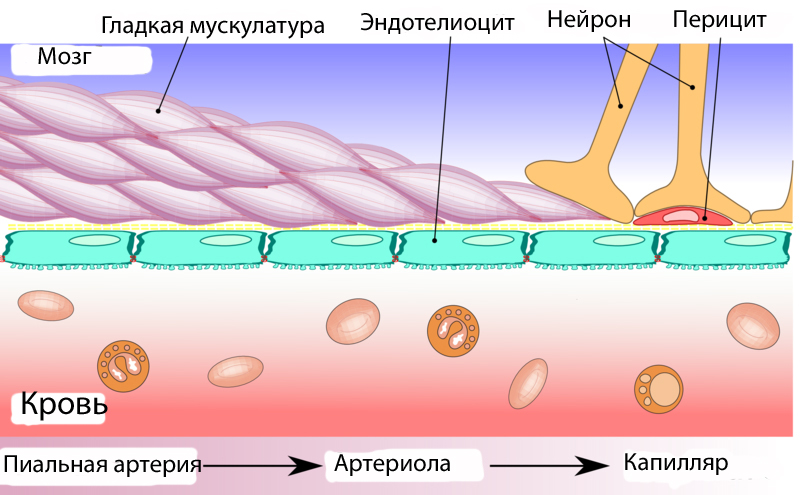 Гемато-энцефалический барьер -физиологический барьер между кровеносной системой и центральной нервной системой.
Гемато-энцефалический барьер -физиологический барьер между кровеносной системой и центральной нервной системой.
Структура
1. Эндотелий
2. Базальная мембрана мозговых капилляров
3. Интерстициальные элементы и гликокаликс,
4. Астроциты нейроглии, охватывающие своими ножками всю поверхность капилляров
5. Перициты - способны к сокращению, регулированию функций эндотелия и макрофага́льной активностью
 Эндотелиальные клетки образуют непрерывную стенку. В местах контакта наружные слои эндотелиальных клеток сливаются, образуя так называемые «плотные контакты».
Эндотелиальные клетки образуют непрерывную стенку. В местах контакта наружные слои эндотелиальных клеток сливаются, образуя так называемые «плотные контакты».
Транспортные системы:
1. эндотелия капиллярных стенок, включающие везикулярный транспорт веществ (пино- и экзоцитоз),
2. транспорт через каналы с участием или без участия белков-переносчиков
3. ферментные системы, модифицирующие или разрушающие поступающие вещества.
4. специализированные транспортные системы воды, использующие белки-аквапорины AQP1 и AQP4. Последние формируют водные каналы, регулирующие образование цереброспинальной жидкости и обмен воды между кровью и тканью мозга.
Функции
· Главная функция ГЭБ — поддержание гомеостаза мозга.
· Защищает нервную ткань от циркулирующих в крови микроорганизмов, токсинов, клеточных и гуморальных факторов иммунной системы, которые воспринимают ткань мозга как чужеродную.
· Функция высокоселективного фильтра, через который из артериального русла в мозг поступают питательные, биоактивные вещества; в направлении венозного русла с лимфатическим потоком выводятся продукты жизнедеятельности нервной ткани.
|
|
|
Дегенеративно-дистрофические заболевания позвоночника. Остеохондроз поясничного отдела позвоночника. Основные клинические синдромы.
Дегенеративно-дистрофические заболевания позвоночника– полифакториальные дегенеративные заболевание позвоночно-двигательного сегмента, поражающее первично межпозвонковый диск, а вторично — другие отделы позвоночника, опорно-двигательного аппарата и нервную систему.
Термин объединяет:остеохондроз межпозвонковых дисков, спондилоартроз и спондилез
Патогенез
 Начинается с дегенерации пульпозного ядра - деполимеризации полисахаридов. Ядро обезвоживается, теряет упругость и распадается на отдельные фрагменты. Фиброзное кольцо становится хрупким, в нем возникают радиальные разрывы
Начинается с дегенерации пульпозного ядра - деполимеризации полисахаридов. Ядро обезвоживается, теряет упругость и распадается на отдельные фрагменты. Фиброзное кольцо становится хрупким, в нем возникают радиальные разрывы
Провоцирующие факторы: экзогенные (травматизация, переохлаждение, инфекции, интоксикации) и эндогенные факторы (врожденные дефекты, обменные нарушения, функциональная недостаточность нервно-мышечного и костно-связочного аппаратов, гемодинамические расстройства в области позвоночника).
|
|
|
Клинико-патогенетическая классификация
1. Стадия внутридискового патологического процесса («хондроза») - внутридисковое перемещение пульпозного ядра. Происходит раздражение нервных окончаний и развиваются болевые ощущения.
2. Стадия нестабильности - динамическое смещение вышележащего позвонка по отношению к нижележащему. В этот период могут формироваться синдром нестабильности, компрессионные синдромы.
3. Стадия формирования грыж межпозвонковых дисков в связи с нарушением целостности фиброзного кольца (протрузии или пролапса), которые могут сдавливать корешок спинномозгового нерва.
4. Стадия фиброза межпозвонкового диска и формирования краевых костно-хрящевых разрастаний тел позвонков, эти костные разрастания, как и грыжи дисков, могут сдавливать прилежащие нервно-сосудистые образования.
Клиника. Процесс чаще односторонний и рецидивирующий. Боли в пояснице и ноге, преимущественно по ходу седалищного нерва.Боль ощущается и в состоянии покоя, однако особенно усиливается при движениях, противоболевой сколиоз. Возможны вегетативно-трофические нарушения в виде похолодания, побледнения (реже цианоз) кожных покровов конечности, гипергидроз, ослабления пульсации на артериях тыла стопы.
|
|
|
Клиническая картина зависит от локализации грыжи диска поражаемого корешка.
Синдром 5-ого поясничного корешка
· Стреляющие боли в верхней части ягодицы, наружной поверхности бедра, голени, тыльной поверхности стопы до большого пальца.
· Чувство онемения, покалывания, снижение чувствительности в этих же зонах.
· Слабость и гипотрофия мышц разгибателей 1 пальца
· Отсутствует рефлекс длинного разгибателя большого пальца стопы. Больной не может стоять на пятках.
Синдром 1-ого крестцового корешка
· Боли в заднее-ягодичной области, задненаружной поверхности бедра и голени, наружном крае стопы, в области пятки, подошвы и мизинца.
· Чувство онемения, покалывания, снижение чувствительности в этих же зонах.
· Отмечаются гипотрофия и слабость задних групп мышц голени и бедра (парез сгибателей I пальца стопы). Пациент не может стоять на цыпочках.
· Снижен или отсутствует ахиллов рефлекс.
 При компрессии грыжей конского хвоста возникают острейшие боли, на фоне которых развиваются паралич стоп, анестезия промежности и нарушения функции сфинктеров тазовых органов.
При компрессии грыжей конского хвоста возникают острейшие боли, на фоне которых развиваются паралич стоп, анестезия промежности и нарушения функции сфинктеров тазовых органов.
|
|
|
Диагностика:
6. Глубокая пальпация паравертебральных мышц (между поперечными отростками нижнепоясничных позвонков) болезненна
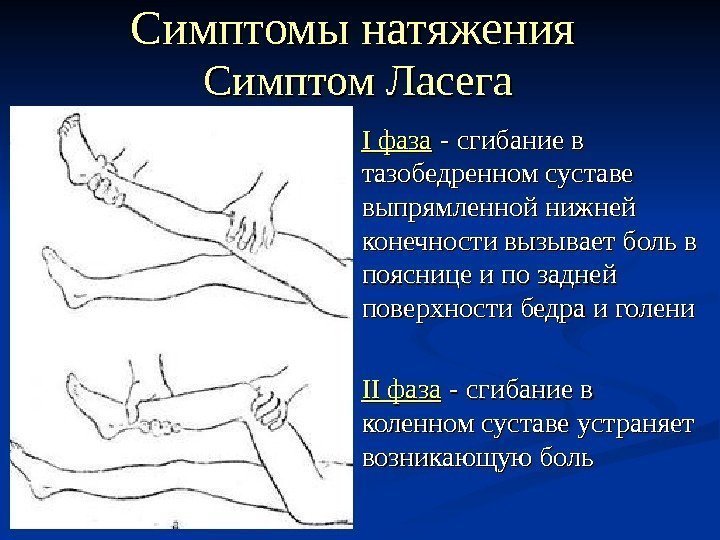
7. Выявляются симптомы натяжения:
симптом Ласега, Нери (боль в поячнице при форсированном наклоне головы), Дежерина(боль в пояснице при чихании, натуживании)
8. КТ и МРТ четко визуализируют точные размеры выбухания диска в позвоночный канал (протрузия диска - если выбухание до 2 мм, и грыжа диска - более 2 мм).
9. Рентгенография позвоночника - отмечаются уплощение поясничного лордоза, сужение межпозвонковой щели, склероз замыкательных пластинок тел смежных позвонков.
10. Люмбальная пункция - белково-клеточная диссоциация с умеренным повышением количества белка (0,4-0,9 г/л).
| В остром периоде | Во вне приступа |
| 7. Покой, корсет, местное тепло 8. НПВС (селективные: целекоксиб, милоксикам) 9. Местно мази с НПВС (финалгон) 10. Миорелаксанты (мидокалм, расслабляют скелетную мышечную ткань, тем самым устраняя болевой синдром, связанный со спастическими явлениями.) 11. Противоотечные 12. Витаминки - Мильгамма | 3. Хондропротекторы (структум, терафлекс) 4. Физиотерапия, лечебная физ-ра! Вытяжение, тракция |
| Блокады: подкожные и паравертебральные (с новокаином, преднизолоном, анальгином+В12) В места повышенного напряжения (паравертебральные точки с 2-х сторон) |
Лечение
Гиперкинетический синдром. Этиология, виды гиперкинезов
Гиперкинетический синдром — расстройство, характеризующееся нарушением внимания, двигательной гиперактивностью и импульсивностью поведения.
Этиология: Единой причины синдрома нет.Может быть вызвано различными факторами:
· Травматическими
· Обменными,
· Токсическими
· Инфекционными
· Психосоциальные факторы, стрессы, связанные с разными формами насилия
· Генетические
· Конституциональные
Виды гиперкинезов:
· Атетоз – тонический в виде медленных червеобразных движений
· Торзионная дистония – медленные тонические вращательные движения мышц туловища, гипрелордоз. Спастическая кривошея – сокращение и ротация мышц шеи, отклонение головы в противоположную сторону.
· Хореический гиперкинез – быстрые неритмичные движения в дистальных/проксимальных отделах конечностей, лица, туловища
· Миоклония – быстрые, ритмичные сокращения в отдельных мышцах
· Гемибаллизм – крупные, размашистые движения в конечностях (чаще руки «бросок мяча»)
· Тремор – ритмичный гиперкинез в дистальных отделах конечностей
· Писчий спазм – судорожные сокращения в мышцах кисти (при письме)
· Лицевой гемиспазм – периодические судороги половины лица
· Блефароспазм – судорожные сокращения круговой мышцы глаза
· Тики – быстрые, непроизвольные сокращения мышц.
Дата добавления: 2018-04-04; просмотров: 519; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
