Список рекомендуемой литературы
1. Баркаган З.С., Момот А.П., Тараненко И.А., Шойхет Я.Н. Основы пролонгированной профилактики и терапии тромбоэмболий антикоагулянтами непрямого действия (показания, подбор доз, лабораторный мониторинг): Методические указания. – М.: РКИ Соверо пресс, 2006. – 48 с.
2. Бунин Ю.А. Лечение неотложных состояний в кардиологии. Часть I. Практическая кардиология – М.: Прогресс-Традиция, 2005 – 200 с.
3. Бунин Ю.А. Лечение неотложных состояний в кардиологии. Часть II. Практическая кардиология – М.: Прогресс-Традиция, 2005 – 240 с.
4. Диагностика и лечение острой сердечной недостаточности // Кардиоваскулярная терапия и профилактика – 2006. №5 (6), Приложение 1.
5. .Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST ЭКГ // Кардиоваскулярная терапия и профилактика – 2007. - № 6 (8), Приложение 1.
6. Закирова А.Н., Карамова И.М., Шамаев А.Г., Кильдибекова Р.Н. Неотложные состояния в кардиологии: Учебное пособие – Уфа: Изд-е БГМУ, 1997 – 104 с.
7. Котельников М.В., Волков В.В. Тромбоэмболия легочной артерии. Современные подходы к диагностике и лечению: Методические рекомендации. – М.: РКИ Соверо пресс, 2005. – 32 с.
8. Лечение оральными антикоагулянтами: Рекомендации Всероссийской ассоциации по изучению тромбозов, геморрагий и патологии сосудов имени А. А. Шмидта – Б. А. Кудряшова. – М.: РКИ Соверо пресс, 2005. - 40 с.
9. Мазур Н.А. Практическая кардиология – М.: ИД «Медпрактика-М», 2007 – 400 с.
|
|
|
10. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений: Руководство. // Флебология. – 2010. - №1. – стр. 3-37.
11. Ольбинская Л.И., Цветкова О.А., Лакшина Н.А. Диагностика, дифференциальная диагностика и подходы к лечению тромбоэмболии легочной артерии: Руководство. – М.: 2000. – 59 с.
12. Сердечно-сосудистая хирургия: Руководство / Под ред. В. И. Бураковского и Л. А. Бокерия. – 2-е изд., доп. – М.: Медицина, 1996. – 768 с.
13. Справочник-путеводитель практикующего врача: Неотложные состояния от А до Я. / пер. с англ. / Под ред. А.Л. Верткина. — М.: ГЭОТАР-МЕД, 2003. - 352 с.
14. Шляхто Е.В., Конради А.О. Лечение гипертонического криза: взгляд с позиций доказательной медицины. // Качественная Клиническая Практика. — 2002. — № 2. — стр. 75-79.
15. (Guidelines on the diagnosis and management of acute pulmonary embolism: the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC). Eur Heart J. 2008 Sep;29(18):2276-315.
ТЕСТОВЫЕ ЗАДАНИЯ
(выберите один правильный ответ)
1. ПРИЧИНОЙ ВНЕЗАПНОГО ВОЗНИКНОВЕНИЯ СЕРДЕЧНОЙ АСТМЫ ИЛИ ОТЁКА ЛЁГКИХ У БОЛЬНОГО С ПАНСИСТОЛИЧЕСКИМ ШУМОМ СКОРЕЕ ВСЕГО ЯВЛЯЕТСЯ
1) разрыв свободной стенки левого желудочка
2) разрыв межжелудочковой перегородки
|
|
|
3) разрыв папиллярной мышцы
4) все ответы правильные
2. ПРИ КАРДИОГЕННОМ ШОКЕ НАИМЕНЕЕ ВЫРАЖЕННОЕ УМЕНЬШЕНИЕ КРОВОТОКА ОТМЕЧАЕТСЯ В СОСУДАХ
1) почек
2) скелетных мышц
3) мозга
4) кожи
5) примерно одинаково снижается кровоснабжение всех пере численных органов и тканей.
3. ОСНОВНЫМИ ПРИЗНАКАМИ ПРАВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ ЯВЛЯЕТСЯ
1) слабость
2) одышка
3) приступы сердечной астмы
4) венозный застой в большом круге кровообращения
5) все перечисленное
4. ПРИ ВОЗНИКНОВЕНИИ ОТЁКА ЛЁГКИХ У БОЛЬНЫХ С ИНФАРКТОМ МИОКАРДА ПОКАЗАНО НАЗНАЧЕНИЕ ВСЕХ ПЕРЕЧИСЛЕННЫХ ПРЕПАРАТОВ, КРОМЕ
1) морфина
2) нитроглицерина
3) преднизолона
4) фуросемида
5. ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ У БОЛЬНЫХ ИНФАРКТОМ МИОКАРДА ЧАЩЕ РАЗВИВАЕТСЯ
1) в первые 1,5-2 часа от начала заболевания
2) на 2-3 сутки от начала заболевания
3) на 7-10 сутки от начала заболевания
|
|
|
4) нет связи между частотой развития фибрилляции желудочков и временем от начала заболевания
6. В ОСНОВЕ ПАТОГЕНЕЗА ИСТИННОГО КАРДИОГЕНННОГО ШОКА ПРИ ИНФАРКТЕ МИОКАРДА ЛЕЖИТ
1) резкое снижение сократительной функции левого желудочка
2) стрессовая реакция на боль
3) артериальная гипотония
4) гиповолемия
7. КАКИЕ ИЗ ПЕРЕЧИСЛЕННЫХ МЕТАБОЛИТОВ КАТЕХОЛАМИНОВ ОПРЕДЕЛЯЮТСЯ В МОЧЕ ПРИ ДИАГНОСТИКЕ ФЕОХРОМОЦИТОМЫ
1) пировиноградная кислота
2) ванилилминдальная кислота
3) гамма- оксимаслянная кислота
4) фенилпировиноградная кислота
5) все перечисленные
8. К ПРЕПАРАТАМ, ГИПОТЕНЗИВНЫЙ ЭФФЕКТ КОТОРЫХ В ОСНОВНОМ СВЯЗАН С ВЛИЯНИЕМ НА АКТИВНОСТЬ СИМПАТО-АДРЕНАЛОВОЙ СИСТЕМЫ, ОТНОСЯТСЯ ВСЕ ПЕРЕЧИСЛЕННЫЕ, КРОМЕ
1) клофелина
2) урапидила
3) эналаприлата
4) фентоламина
5) эсмолола
9. ДЛЯ ЛЕЧЕНИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА ПРИ ФЕОХРОМОЦИТОМЕ НАИБОЛЕЕ ЭФФЕКТИВНЫМ ЯВЛЯЕТСЯ ВНУТРИВЕННОЕ ВВЕДЕНИЕ
|
|
|
1) фентоламина /реджитина/
2) пентамина
3) клофелина
4) дибазола
10. У БОЛЬНЫХ С АРТЕРИАЛЬНОЙ ГИПЕРТОНИЕЙ И СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ ДЛЯ СНИЖЕНИЯ АД УЕЛЕСООБРАЗНО ИСПОЛЬЗОВАТЬ
1) клофелин
2) эсмолол
3) изиптин
4) эналаприлат
5) дибазол
11. НАИБОЛЕЕ ЧАСТЫМИ СОСТОЯНИЯМИ, ПРИ КОТОРЫХ ВОЗНИКАЕТ ТРОМБОЭМБОЛИЯ ЛЁГОЧНОЙ АРТЕРИИ ЯВЛЯЮТСЯ ВСЕ ПЕРЕЧИСЛЕННЫЕ, КРОМЕ
1) травмы костей таза и нижних конечностей
2) злокачественных новообразований
3) заболеваний венозной системы
4) оперативных вмешательств
5) острых вирусных инфекций
12. ПРИ ТРОМБОЭМБОЛИИ ЛЁГОЧНОЙ АРТЕРИИ НА ЭКГ
1) в 111 отведении появляется зубец Q
2) появляются высокие зубцы Р во 11, 111, aVF отведениях
3) имеются признаки неполной блокады правой ножки пучка Гиса
4) все ответы правильные.
13. К РАЗВИТИЮ ТРОМБОЭМБОЛИИ ЛЁГОЧНОЙ АРТЕРИИ ПРЕДРАСПОЛАГАЕТ
1) длительный постельный режим
2) истощающие заболевания
3) избыточный вес
4) сердечная недостаточность
5) все перечисленное
14. БОЛЕВЫЕ ОЩУЩЕНИЯ, ТРУДНО ОТЛИЧИМЫЕ ОТ СТЕНОКАРДИИ, МОГУТ БЫТЬ ПРИ
1) расслоении аорты
2) тромбоэмболии легочной артерии
3) остром панкреатите
4) всем перечисленном
15. ОСНОВНОЙ МЕХАНИЗМ ВОЗНИКНОВЕНИЯ ОТЁКА ЛЁГКИХ ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕ
1) повышение гидростатического давления
2) повышение сосудистой проницаемости
3) снижение коллоидно-осмотического давления
4) гипоксия, гипоксемия
15. ЛАБОРАТОРНЫЕ МЕТОДЫ КОНТРОЛЯ ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ НЕФРАКЦИОНИРОВАННОГО ГЕПАРИНА
1) снижение протромбинового индекса менее 40%
2) удлинение тромбинового времени в 2,5 раза
3) удлинение тромбинового времени в 5 раз
4) удлинение частично активированного тромбопластинового времени в 2 раза
16. АНТИАГРЕГАНТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ ОСТРОГО КОРОНАРНОГО СИНДРОМА
1) ацетилсалициловая кислота
2) клопидогрел
3) дипиридамол
4) комбинация ацетилсалициловой кислоты и клопидогрела
5) комбинация ацетилсалициловой кислоты и дипиридамола
17. ПРЕПАРАТОМ ВЫБОРА ДЛЯ КУПИРОВАНИЯ БОЛЕВОГО СИНДРОМА У БОЛЬНОГО ОКС В СОЧЕТАНИИ С ОТЁКОМ ЛЁГКИХ ЯВЛЯЕТСЯ
1) морфин
2) промедол
3) анальгин
4) фентанил
18. ПРИ ОСТРОЙ ПРАВОЖЕЛУДОЧКОВОЙ НЕДОСТАТОЧНОСТИ НА ФОНЕ ТЭЛА ПОКАЗАНО ПРИМЕНЕНИЕ
1) прямых антикоагулянтов и тромболитиков
2) диуретиков всех больных
3) сердечных гликозидов у всех больных
4) вазодилататоров у всех больных
Ответы
| Тест №1.Ответ: 2 |
| Тест №2.Ответ: 3 |
| Тест №3.Ответ: 4 |
| Тест №4.Ответ: 3 |
| Тест №5.Ответ: 1 |
| Тест №6.Ответ: 1 |
| Тест №7.Ответ: 2 |
| Тест №8.Ответ: 3 |
| Тест №9.Ответ: 1 |
| Тест №10.Ответ: 4 |
| Тест №11.Ответ: 5 |
| Тест №12.Ответ: 4 |
| Тест №13.Ответ: 5 |
| Тест №14.Ответ: 4 |
| Тест №15.Ответ: 1 |
| Тест №16.Ответ: 4 |
| Тест №17.Ответ: 1 |
| Тест №18.Ответ: 1 |
Ситуационные задачи.
Синуационная задача №1
Мужчина, 57 лет, обратился к Вам с жалобами на дискомфорт в груди. Из анамнеза известно, что страдает артериальной гипертензией, в крови выявлена гиперлипидемия. Постоянно принимает атенолол. При физикальном обследовании предъявляет жалобы на умеренный дискомфорт. Температура тела в норме, частота сердечных сокращений — 68 уд/мин, частота дыхания — 18 в мин, артериальное давление — 157/79 мм рт. ст. При обследовании сердца ослабление 1-го тона на верхушке, акцент второго тона над аортой. Аускультация легких без особенностей.
Вопросы
1. Какой наиболее вероятный диагноз?
2. Какие изменения выявлены на ЭКГ?
3. Какое оптимальное лечение для этого пациента?

Ответы
1. Наиболее вероятный клинический диагноз — острый коронарный синдром.
2. На ЭКГ в 12 отведениях регистрируется синусовый, изменения сегмента S Т и зубца Т позволяют предположить ишемию миокарда . Ранние признаки острого инфаркта миокарда могут быть минимальны и ограничиваться незначительным увеличением амплитуды зубца Т над очагом ишемии. Зубцы Т могут становиться более высокими, симметричными и заостренными. Эти изменения зубца Т могут быть представлены в течение короткого времени после начала ишемии и обычно следуют за изменениями сегмента SТ.
3. Пациенту следует назначить гепарин, антиагрегантную терапию и статины. Если боль в груди сохраняется или выявляется повышение биохимических показателей острого инфаркта миокарда, может быть показана коронарная ангиография. Наличие в анамнезе больного ревматического заболевания сердца, дилатации левого предсердия и гипертрофии правого желудочка, по данным ЭКГ, может быть следствием митрального стеноза, поэтому нуждается в дальнейшей оценке.
Ситуационная задача №2
Мужчина, 49 лет, находится в отделении неотложной терапии с жалобами на давящую боль за грудиной. При физикальном обследовании жалуется на умеренную боль, температура тела в норме, частота сердечных сокращений — 85 уд/мин, артериальное давление — 158/98 мм рт. ст.
В плане обследования — ЭКГ в 12 отведениях.
Вопросы
1. Какие изменения обнаружены на ЭКГ?
2. Как следует лечить пациента?
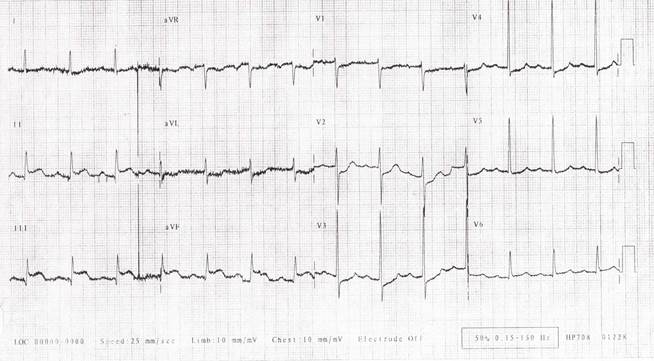
Ответы
1. На ЭКГ в 12 отведениях регистрируются синусовый ритм, острый инфаркт миокарда нижней стенки левого желудочка, изменения сегмента SТ и зубца Т, предполагающие повреждение миокарда.
2. Для пациентов с подъемом сегмента SТ на ЭКГ в 12 отведениях реперфузионная терапия должна быть начата как можно раньше до ожидания результатов сердечных биомаркеров. Этого пациента предпочтительнее отправить в лабораторию катетеризации сердца для первичной ангиопластики. Если такой возможности нет и время транспортировки составляет больше 60 мин, должны быть назначены фибринолитики. Первичная чрескожная коронарная ангиопластика должна проводиться пациентам при инфаркте миокарда с подъемом сегмента 5Т (включая инфаркт миокарда в нижней стенке левого желудочка) или инфаркте миокарда с впервые возникшей или предположительно новой блокадой левой ножки пучка Гиса (LВВВ) не позднее 12 ч после появления симптомов инфаркта, если манипуляция выполняется врачом, владеющим навыками этой процедуры в своевременном режиме (раздувание баллона в пределах 90 мин после начала манипуляции).
Ситуационная задача №3
Мужчина, 33 лет, направлен к Вам с жалобами на боли в груди. Из анамнеза известно, что недавно помогал своей подруге переезжать и поднял несколько тяжелых ящиков. В грудной клетке с обеих сторон было ощущение тупой боли. Других жалоб не предъявляет, заболеваний сердца нет. При осмотре больной выглядит спокойным без каких-либо острых расстройств. Температура тела в пределах нормы, частота сердечных сокращений — 70 уд/мин, частота дыхания — 12 в мин, артериальное давление — 112/72 мм рт. ст. При аускультации сердца выслушиваются звучные тоны, патологических шумов нет. При аускультации легких хрипов нет.
Вопросы
1. Какие изменения регистрируются на ЭКГ?
2. Какая тактика ведения больного является оптимальной?
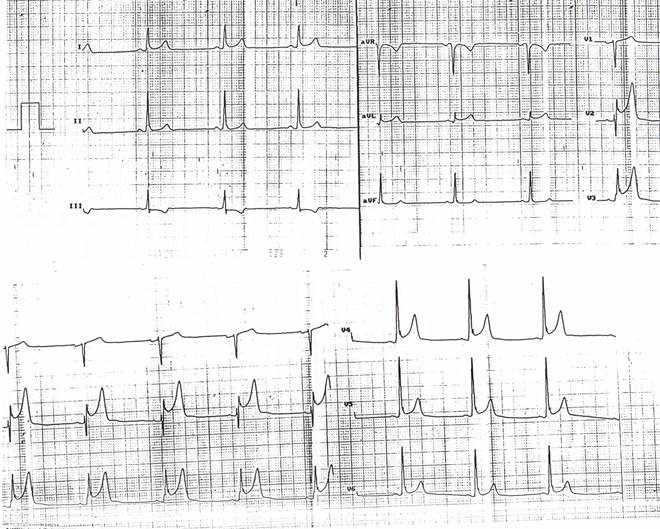
Ответы
На ЭКГ в 12 отведениях регистрируется нормальный синусовый ритм с синдромом ранней реполяризацией желудочков, который может имитировать повреждение миокарда. Это может происходить вследствие поздней деполяризации или быть вариантом нормы, даже при подъеме амплитуды зубцов Т до 3—4 мм. Обычно ЭКГ-признаки ранней реполяризации уменьшаются с увеличением числа сердечных сокращений, тогда как ише-мический подъем сегмента 5Т увеличивается. Другим отличительным признаком этого синдрома является провисание поверхности подъема сегмента SТ в V4-6. 2. Пациенту следует отдать копию ЭКГ в 12 отведениях и предупредить о необходимости носить ЭКГ с собой. Если впоследствии у больного появится боль в груди, оценка ЭКГ в динамике позволит отвергнуть диагноз острого инфаркта миокарда.
Ситуационная задача №4
Мужчина, 79 лет, поступил в реанимационное отделение с жалобами на слабость, усталость и чувство тяжести в груди. Из анамнеза известно, что страдает ИБО, перенес стентирование правой коронарной артерии. При физикальном обследовании выглядит вялым. Температура тела в пределах нормы, частота сердечных сокращений —52 уд/мин, частота дыхания —14 в мин, артериальное давление — 79/44 мм рт. ст. При аускультации сердца выслушивается систолический шум
В плане обследования — ЭКГ в 12 отведениях.
Вопросы
1. Какие изменения обнаружены на ЭКГ?
2. Какое оптимальное лечение для этого пациента?

Ответы
1. На ЭКГ в 12 отведениях зарегистрированы атриовентрику лярный ритм, признаки острого инфаркта миокарда нижней стенки левого желудочка с подъемом сегмента 5Г в отведениях II, III, аVR .
2. Больным с подъемом сегмента 5Т на ЭКГ в 12 отведениях необходимо как можно раньше назначить реперфузионную терапию до появления результатов биохимических маркеров сердечной мышцы. Желательно направлять таких пациентов для проведения первичной ангиопластики. Если такой возможности нет и вероятное время транспортировки больного в стационар — больше 60 мин, должны быть назначены фибринолитики. Первичная чрескожная коронарная ангиопластика должна проводиться пациентам при инфаркте миокарда с подъемом сегмента 5Т (включая инфаркт миокарда в нижней стенке левого желудочка) или инфаркте миокарда с впервые возникшей или предположительно новой блокадой левой ножки пучка Гиса (LВВВ) не позднее 12 ч после появления симптомов инфаркта, если манипуляция выполняется врачом, владеющим навыками этой процедуры в своевременном режиме (раздувание баллона в пределах 90 мин после начала манипуляции). Этот пациент имеет симптоматическую брадикардию, поэтому нуждается в установке временного трансвенозного водителя ритма.
Ситуационная задача № 5
Женщина, 33 лет, поступает в реанимационное отделение с жалобами на боль в груди, которая началась 3 дня назад. Она недавно перенесла инфекцию верхних дыхательных путей, в остальном здорова. Дискомфорт в грудной клетке усиливается при дыхании. При физикальном обследовании частота сердечных сокращений — 106 уд/мин, частота дыхания — 14 в мин, артериальное давление — 139/84 мм рт. ст. При аус-культации сердца выявляется грубый шум над левым краем грудины.
В плане обследования — ЭКГ в 12 отведениях.
Вопросы
1. Какие изменения обнаружены на ЭКГ?
2. Какое оптимальное лечение для этой пациентки?
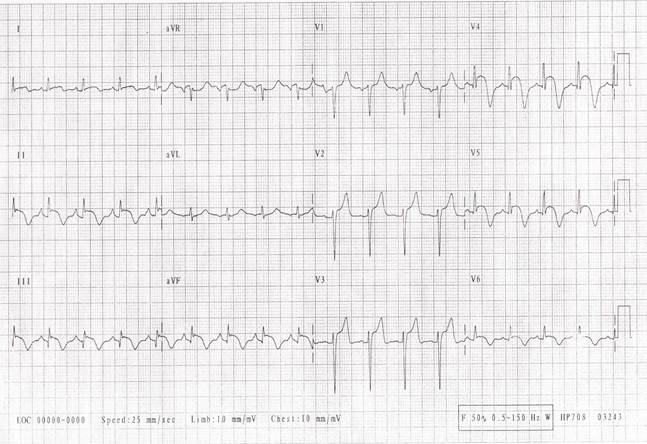
Ответы
1. На ЭКГ в 12 отведениях обнаружены диффузный подъем сегмента 5Т, исключая отведения аVR и VI (обычно пониженные), двухфазные зубцы Т в отведениях с подъемом сегмента SТ и отклонение сегмента РQ, противоположное полярности зубца Р, что согласуется с диагнозом острого перикардита и синусовой тахикардией.
2. Лечение перикардита направлено на устранение причины, вызвавшей заболевание. Для пациентов с идиопатическим или вирусным перикардитом, таким как у нашей пациентки, терапия нестероидными противовоспалительными препаратами направлена на уменьшение симптомов.
Приложение 1
Выявление группы высокого риска при инфаркте миокарда
 |  |
Осложнённое течение: Неосложнённое течение
-
 Повторный ИМ
Повторный ИМ - СН/артериальная гипотония
- Неэффективный тромболизис
-


 Рецидивирующая ишемия
Рецидивирующая ишемия - Возможный механический дефект
- ЖТ спустя 48 ч от начала ИМ
 | |||||
 |  | ||||
ИМ средних размеров Мелкоочаговый
или обширный ИМ
 | |||
 | |||
ЭхоКГ
 ФВ ≤ 40% ФВ > 40%
ФВ ≤ 40% ФВ > 40%


Проба с ограниченной
 физической нагрузкой
физической нагрузкой

 |  |  |
 КАГ, затем БКА Ишемия Нет ишемии
КАГ, затем БКА Ишемия Нет ишемии
или КШ
Медикаментозное лечение.
Нагрузочная проба через
4-8 недель
Приложение 2
Гипертонические кризы
| Вид криза | Клинические состояния | Тактика | Примечания |
| Неосложнённый гипертонический криз (нежизнеугрожающий, некритический, неотложный) | Предоперационная и послеоперационная артериальная гипертония. Стресс-индуцированная, боль-индуцированная, алкоголь-индуцированная артериальная гипертония. Некоторые случаи катехоламиновой артериальной гипертонии: - синдром отмены клонидина, β-адреноблокаторов, метилдофы; - пища или препарат, взаимодействующий с ингибиторами моноаминоксидазы; - применение эритропоэтина, циклоспорина, метоклопрамида. | 1. Госпитализация не требуется. 2. Возможно внутривенное, сублингвальное и пероральное применение препаратов. 3. Снижение АД на 25% от исходного в первые 2 часа терапии. 4. Достижение целевого АД (160/90 мм рт. ст.) в течение нескольких часов от начала терапии. 5. Полной нормализации АД добиваются в течение нескольких суток (24-48 часов). | 1. При частых кризах показана госпитализация в кардиологическое или терапевтическое отделение. 2. Тяжёлая АГ (АД > 240/120 мм рт. ст.) без клинических проявлений, так же относится к жизнеугрожающим состояниям (критическое повышение АД). |
| Осложнённый гипертонический криз (жизнеугрожающий, критический, экстренный) | Острое нарушение мозгового кровообращения (ишемический, геморрагический МИ, субарахноидальное кровоизлияние) Острая гипертоническая энцефалопатия. Острая левожелудочковая недостаточность (отёк лёгких) Острый коронарный синдром (нестабильная стенокардия, острый инфаркт миокарда). Расслаивающая аневризма аорты. Эклампсия. Острая почечная недостаточность. Криз при феохромоцитоме. Криз при травме головы. Криз у послеоперационных больных с несостоятельностью сосудистого шва (угроза кровотечения). Криз с тяжёлыми кровотечениями (в т.ч. носовыми). Криз на фоне приёма амфетаминов, кокаина и др. симпатомиметиков. | 1. Госпитализация в отделение неотложной кардиологии или палату интенсивной терапии кардиологического или терапевтического отделения. 2. Парентеральное введение гипотензивных препаратов. 3. Снижение АД до 25% от исходного в течение 1-2 часов. 3. Целевой уровень АД устанавливают индивидуально (чаще 160/100 мм рт. ст.). Добиваются снижение АД до этого уровня в течение 2-6 часов. | 1. При ОНМК госпитализация в палату интенсивной терапии неврологического отделения или нейрореанимацию. 2. При ОНМК повышение АД чаще носит компенсаторный характер. Требует снижения АД >200/130 мм рт. ст. Целевой уровень АД устанавливают совместно с неврологом (не ниже 180/100 мм рт. ст.). 2. При расслаивающей аневризме аорты: - снижение САД на 25% от исходного за 5-10 мин; - достижение целевого САД (100-110 мм рт. ст.) добиваются в течение не более 20 мин. 3. При ОКС - лечение основного заболевания. 4. У больных, находящихся на программном гемодиализе, может потребоваться проведение ультрафильтрации. |
Условные сокращения: АД – артериальное давление; САД – систолическое артериальное давление; ОНМК – острое нарушение мозгового кровообращения; МИ – мозговой инсульт; ОКС – острый коронарный синдром.
Приложение 3
Препараты, используемые для купирования
неосложнённых гипертонических кризов.
| Препарат | Доза, применение | Начало/ продолжительность действия | Примечания |
| Каптоприл | 12,5 – 25,0 мг под язык или внутрь | под язык: 15-30 мин/2-6 ч внутрь: 15-60 мин/6-8 ч | Купирование преимущественно ренин-зависимого криза. Возможно чрезмерное снижение АД при гиповолемии, гипонатриемии. При двухстороннем стенозе почечных артерий (особенно у пожилых) возможно развитие острой преренальной почечной недостаточности. |
| Карведилол | 12,5- 25,0 мг внутрь | 30-60 мин/6-12 ч | Используется преимущественно для купирования катехоламинового криза. Возможно развитие АВ-блокады, бронхообструкции. Начало терапии с указанных доз противопоказано при декомпенсации ХСН. |
| Фуросемид | 40 – 80 мг внутрь | 30-60 мин/4-8 ч (диуретический эффект) | Используется для купирования натрий-объёмзависимого криза. Применяется в основном при ХСН с признаками застоя. Возможно назначение в дополнение к другим препаратам. Противопоказан при преренальной ОПН, гипокалиемии. |
| Клонидин | 0,075-0,150 мг внутрь | 30-60 мин/8-16 ч | Применяется при катехоламиновом кризе с психомоторным возбуждением. Противопоказан при алкоголь-индуцированном кризе. |
Условные сокращения: АД – артериальное давление; АВ-блокада - атриовентрикулярная блокада; ХСН – хроническая сердечная недостаточность; ОПН – острая почечная недостаточность.
Приложение 4
Препараты, используемые для купирования
осложнённых гипертонических кризов.
| Препарат | Содердание препарата в 1 мл | Доза, способ введения | Начало/ продолжительность действия | Примечания |
| Эналаприлат | 1,25 мг препарата | 1,25-5,0 мг. Болюс 1,25 мг в течение 5 мин каждые 6 ч до 5,0 мг | 15-30 мин/ 8-24 ч | Показан при ХСН, ОЛЖН. Противопоказан при беременности, двухстороннем стенозе почечных артерий. При гиповолемии, у пожилых больных возможно чрезмерное снижение АД. |
| Нитроглицерин | 0,1% р-р (в 1 мл – 1 мг) | В\в инфузия со скоростью 2-8 мг/ч (33-133 мкг/мин) | 2-5 мин/2-5 мин | Показан при ОКС, острой левожелудочковой недостаточности (отёк лёгких). |
| Фуросемид | 40 мг | В/в болюс 40-100 мг | 5 мин/2-3 ч | Показан при ОЛЖН (отёке лёгких) в комбинации с нитратами. В остальных случаях применять с осторожностью из-за опасности усугубления гиповолемии |
| Сульфат магния | 25% р-р (1 мл – 250 мг), 20% р-р (1 мл – 200 мг) | В/в болюс 1000 – 2500 мг с последующей инфузией 1-2 г/ч | 15-25 мин/2-3 ч | Показан при преэклампсии. При струйном введении опасность угнетения дыхательного центра. Специфический антидот - глюконат кальция 1 г в/в. При проведении инфузии проводится контроль диуреза и глубоких сухожильных рефлексов. |
| Урапидил (эбрантил) | 5 мг | Болюс 25 мг в/в медленно, при необходимости повтор ч-з 2 мин 25 мг с последующей инфузией до 2 мг/мин | 5 мин/2-3 ч | ά – адреноблокатор с незначительной β - адреноблокирующей активностью (не вызывает рефлекторную тахикардию). Показан при феохромоцитоме. Может использоваться для управляемой гипотонии. |
| Проксодолол (альбетор) | 10 мг (1% р-р) | В/в болюс 10-20 мг в течение 1 мин, повторно с интервалом 5 мин до макс. 50-100 мг (5-10 мл), или инфузия со скоростью 0,5 мг/ мин | 5 мин/4 ч | Неселективный ά и β – адреноблокатор. Показан при катехоламиновых кризах, в т. ч. феохромоцитоме. |
| Нитропруссид натрия | В/в инфузия со скоростью 0,25-10,0 мкг/кг/мин | Немедленное /2-5 мин | Показан для большинства неотложных состояний с повышением АД |
Приложение 5
Дата добавления: 2020-12-12; просмотров: 50; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
