Лечение нефротического синдрома.
Режим больного в стационаре должен быть дозировано двигательным (т.к. недостаток движения способствует развитию тромбозов) и включать ЛФК, гигиену тела, санацию очагов инфекции.
Диету при нормальной функции почек назначают бессолевую, богатую калием с увеличенной квотой белка до 1,5-2,0 г/кг массы тела. Объем принимаемой за сутки жидкости не должен превышать объема диуреза + 200-300 мл.
Внутривенное введение белковых растворов применяют главным образом с целью усиления диуреза. Наиболее целесообразно введение обессоленного альбумина и реополиглюкина.
При НС применяют:
1) Глюкокортикоиды (преднизолон, преднизон, полькортолон, урбазон, дексазон, триамсинолон и др.). Преднизолон назначают в дозе 1 мг/кг веса в сутки (без учета веса отеков) дробно до 4-6 недель с последующим медленным снижением. В случае положительного эффекта поддерживающая доза остается до 1,5 лет.
2) Цитостатики (азатиоприн из расчета 2-4 мг/кг веса, циклофосфамид и лейкеран - 0,2-0,4 мг/кг сроком на 6-8 мес и более) назначают при наличии противопоказаний к кортикостероидам либо при их неэффективности.
3) Антикоагулянты - гепарин по 10-60 тыс. ед. в сутки внутривенно капельно или подкожно в область передней брюшной стенки в течение 6-8 недель, нередко в сочетании с дезагрегантом курантилом в дозе 220-330 мг в сутки. При уменьшении дозы гепарина добавляют антикоагулянты непрямого действия (пелентан, фенилин и др.) для профилактики гиперкоагуляционного криза.
|
|
|
4) Противовоспалительные препараты (производные фенилуксусной кислоты: ортофен, диклофенак и т.п.) в дозе 2-3 мг/кг в сутки.
Эффективность всех методов лекарственной терапии примерно 25%. Из симптоматических средствбольшая роль принадлежит диуретикам. Салуретики (гипотиазид, фуросемид, триампур, бринальдикс) назначают в сочетании с альдактоном или верошпироном.
Хронические гломерулонефриты. Этиология. Патогенез. Клиника. Методы диагностики.
Хронический гломерулонефрит – хронически протекающее иммунное воспаление почек с длительно персистирующим или рецидивирующим мочевым синдромом (протеинурия и/или гематурия) и постепенным ухудшением почечной функции.
Этиология. Гломерулонефрит чаще всего развивается после стрептококковых инфекций (примерно у 50% больных), около 10% ГН вызываются вирусом гепатита В. Кроме того в возникновении заболевания, могут играть роль некоторые лекарства и тяжелые металлы. Возможно развитие нефрита после введения (особенно повторного) сыворотки или вакцины, а также вследствие индивидуальной непереносимости ряда химических веществ, пыльцы растений, яда насекомых.
Патогенез..
|
|
|
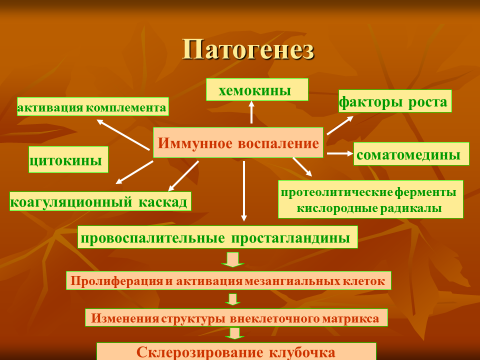
На сегодняшний день хорошо изучена роль нарушений гуморального звена иммунитета с повреждающим действием антител к базальной мембране клубочков и ЦИК. В ответ на попадание в организм антигена (чужеродного белка бактериального или небактериального происхождения) образуются антитела, которые, соединяясь со стрептококковым антигеном и комплементом (чаще С3 фракция), образуют иммунные комплексы. Эти комплексы вначале циркулируют в крови, затем заносятся в клубочки и там осаждаются, происходит повреждение базальной мембраны и запускается аутоиммунный процесс.
В норме ИК выводятся через систему фагоцитирующих макрофагов, однако, при постоянном поступлении антигена или несоответствии иммунного ответа или неэффективном фагоцитозе происходят отложение ИК в клубочках и их повреждение, кроме того, базальная мембрана клубочков (БМК) повреждается моноцитами-макрофагами и Т-лимфоцитами. Активированные моноциты-макрофаги выделяют в клубочках биологически активные вещества - протеазы, фибринолизин, коллагеназу, перекись водорода, которые повреждают ткани, разрушают БМК, повышают сосудистую проницаемость, выделяют факторы, стимулирующие пролиферацию клеток клубочка.
|
|
|
Пролиферация клеток и отложение фибрина в клубочках ведут к неуклонному прогрессированию заболевания, облитерации клубочков, микронекрозам и склерозу почечной ткани, изменению нефронов с замещением клубочков и канальцев соединительной тканью. При этом огромную роль играют также комплемент, вазоактивные амины, кинины, простагландины, наличие гиперкоагуляции, внутрисосудистой коагуляции, локальное отложение фибрина и образование микротромбов в клубочках почек.
Неиммунные механизмы.
Изменения гемодинамики
Гиперлипидемия
Интеркуррентные рецидивирующие инфекции мочевых путей
Тубулоинтерстициальные изменения
Клиническая картина.
Мочевой синдром
- Протеинурия
- Гематурию
- Лейкоцитурию
- Цилиндрурию
Нефротический синдром
- Протеинурия
- Гиперхолестеринемия
- Гипоальбуминурия
- Отеки
Гипертензионный синдром
Мочевой синдром. Наличие мочевого синдрома указывает на поражение почек и мочевых путей, более того большая часть нефрологических заболеваний длительное время проявляется только мочевым синдромом, т.к. имеет латентное течение (Н.А. Мухин. 1997). Основными проявлениями мочевого синдрома являются гематурия, протеинурия и цилиндрурия. Протеинурия может быть массивной и немассивной. Под массивной протеинурией понимают потерю белка с мочой, превышающую 3,0 - 3,5 г в сутки. Такая протеинурия обычно свойственна нефротическому синдрому. С мочой обычно выводятся низкомолекулярные белки (альбумины, которые составляют до 70%).
|
|
|
Гематурия. Как и протеинурия, гематурия относится к наиболее важным и частым признакам различных заболеваний почек и мочевых путей. Появление стойкой микрогематурии у больных с острым и хроническим гломерулонефритом связано с повышением проницаемости базальных мембран клубочковых капилляров. Макрогематурия наиболее часто встречается при опухолях, туберкулезе почек, геморрагическом васкулите, передозировке антикоагулянтов, после приступа почечной колики.
Отечный синдром. Механизм отеков обусловлен несколькими факторами: задержкой в организме натрия и воды (за счет увеличения его реабсорбции в канальцах), снижением клубочковой фильтрации, гиперсекцией альдостерона надпочечниками и вазопрессина. Альдостерон увеличивает реабсорбцию натрия в почечных канальцах. АДГ способствует задержке жидкости. Отеки - почти постоянное проявление нефротического синдрома. Отечная жидкость обычно образуется из плазмы крови, которая в патологических условиях под влиянием различных факторов не в состоянии удерживать воду в сосудистом русле, и вода в избыточном количестве скапливается в тканях. В физиологических условиях существует равновесие между гидростатическим и онкотическим давлением крови. Изменение уровня гидростатического и онкотического давления, нарушение физиологического равновесия между ними является одним из патогенетических факторов образования отеков.
Гипертонический синдром. Патогенез гипертензионного синдрома обусловлен задержкой натрия и воды; активацией прессорной (ренин-ангиотензин-альдостероновой) и снижением функции депрессорной (простагландиновой и калликреиновой) систем.
Нефротический синдром. включает в себя массивную протеинурию, гипоальбуминемию, гиперхолестеринемию и отеки.
Программа обследования
Общий анализ крови, мочи, кала
Ежедневное измеренее суточного диуреза и количества выпитой жидкости
Исследование мочи по Зимницкому и Нечипоренко
БАК: мочевина, креатинин, общий белок, белковые фракции, холестерин, β-липопротеин, сиаловые кислоты, фибрин, серомукоид.
Проба Реберга-Тареева
ИИ крови: иммуноглобулины, активность комплемента, иммунные комплексы, антинейтрофильные цитоплазмотические антитела, волчаночные клетки, В- и Т-лимфоциты.
Иммунофлюоресцентное исследование биоптатов почек
Исследование глазного дна
ЭКГ
УЗИ почек.
Дата добавления: 2019-11-25; просмотров: 176; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
