ОСОБЕННОСТИ РАЗВИТИЯ И СТРОЕНИЯ ПОЛОВЫХ ОРГАНОВ ЖЕНЩИНЫ В РАЗНЫЕ ВОЗРАСТНЫЕ ПЕРИОДЫ.
Формирование репродуктивной системы начинается в антенатальном периоде.
Различают следую щие периоды полового развития девочки:
• новорожденности (до 10 дней);
• «нейтрального» детства (до 7 лет);
• препубертатный (до года менархе);
• пубертатный (от года менархе до 16 лет);
• подростковый (16-18 лет).
В периоды новорожденности и детства идет рост организма и формирование всех уровней регуляции репродуктивной сис темы.
Период полового созревания включает препубертатный, пубертатный, подростковый периоды, по времени занимает около 10 лет (возрастные границы - 7 - 18 лет). В течение этого времени созревает репродуктивная система, заканчивается фи зическое развитие организма (рост тела в длину, окостенение зон роста трубчатых костей), формируется «женский тип». Ме нархе (первая менструация) наступает в 11 - 15 лет. Менархе и первая овуляция являются кульминацией периода полового созревания, но половую зрелость еще не означают. Половая зрелость наступает только к 16 - 18 годам, когда и репродуктивная система, и весь организм сформированы и готовы к зачатию, беременности, родам, вскармливанию ново рожденного. Репродуктивный период (половой зрелости) зани мает около 30 лет, с 16 - 18 до 45 лет (официально он исчисля ется от 15 до 49 лет).
Менопауза - остановка или прекращение менструаций у женщин в возрасте 45-55 лет. Пременопаузальный период предшествует менопаузе и длится 1-2 года. После менопаузы наступает постменопаузальный период, продолжающийся до конца жизни женщины. Основные перестройки в организме совершаются в течение 1-2 лет до и после менопаузы, в перименопаузальный период (переходный, или климактерический).
Все периоды становле ния, функционирования и затухания репродуктивной системы обусловлены генетически. Однако различные факторы (вне шней среды, социальные и др.), заболевания могут оказывать отрицательное воздействие на этот процесс, поэтому фельд шер-акушер должен проводить пропаганду здорового образа жизни среди населения, активно участвовать в профилакти ческой работе.
НАРУЖНЫЕ И ВНУТРЕННИЕ ПОЛОВЫЕ ОРГАНЫ. МОЛОЧНЫЕ ЖЕЛЕЗЫ.
К наружным половым органам относятся: лобок, большие и малые половые губы, преддверие влагалища, клитор. Границей между наруж- ными и внутренними половыми органами является девственная плева. Лобок (mons pubis) – кожное возвышение, богатое подкожным жиром; расположен над лонным сочленением. Кожа лобка покрыта во- лосами, верхняя граница которых имеет горизонтальную линию. Большие половые губы (labia majora pudendi). Это две симметрич- ные складки кожи, ограничивающие с боков половую щель. Соединяясь между собой вверху, они образуют переднюю спайку, а кзади, соединя- ясь по средней линии, образуют заднюю спайку. Под кожей находится жировая клетчатка, в которой проходят сосуды, нервы, располагаются большие железы преддверия. Пространство между большими половыми губами называется половой щелью (rima pudenda). Малые половые губы (labia minoria pudendi). Это вторая пара про- дольных симметричных складок кожи, которые располагаются кнутри от больших половых губ. Спереди малые половые губы сливаются с большими. Клитор (clitoris) образован из двух пещеристых тел. Клитор богат кровеносными сосудами и нервами и рассматрива- ется как орган полового чувства. Преддверие влагалища (vestibulum vaginae) Это пространство, ко- торое сверху ограничено клитором, снизу – задней спайкой больших половых губ, по бокам – малыми половыми губами. Границей преддве- рия является девственная плева. Ниже клитора расположено наружное отверстие мочеиспускательного канала и выводные протоки параур- етральных желез. В преддверии влагалища располагаются большие же- лезы преддверия (бартолиновы железы). Они продуцируют секрет с ха- рактерным запахом, который увлажняет поверхность преддверия и вхо- да во влагалище. Внутренние половые органы. К внутренним половым органам от- носятся: влагалище, матка, маточные трубы и яичники. Влагалище (vagina или colpos). Это мышечно-эластический орган длиной до 9см, растяжимый, шириной 2-3см. Сверху в просвет влага- лища выступает влагалищная часть шейки матки. В верхней трети вла- галище расширяется, образуя влагалищные своды: передний, задний и боковые. Передняя стенка влагалища граничит с мочевым пузырем, а задняя – с прямой кишкой. В верхней части задняя стенка влагалища соприкасается с прямокишечно-маточным углублением (exavatio rectouterina – Дугласов карман). С боков влагалище отделено от таза клет- чаткой и мышцами. В клетчатке проходят кровеносные и лимфатиче- ские сосуды, и нервы. Стенка влагалища состоит из 2-х слоев: слизисто- го и мышечного. Слизистая влагалища покрыта многослойным плоским эпителием. В слизистой оболочке желез нет. Мышечная оболочка со- стоит из внутреннего слоя, содержащего циркулярные волокна и наружного, состоящего из продольных волокон, богатого эластически- ми элементами. На передней и задней стенках влагалища имеется много попереч- ных складок, которые определяют растяжимость влагалища. Это имеет значение во время родов. Содержимое влагалища имеет кислую реак- цию, из-за молочной кислоты, которая образуется из гликогена, содер- жащегося в клетках эпителия под влиянием продуктов жизнедеятельно- сти влагалищных бацилл (палочки Додерляйна). Молочная кислота препятствует размножению патогенных микроорганизмов. Таким обра- зом, происходит процесс «самоочищения влагалища». Матка (uterus) – орган, имеющий грушевидную форму (рис. 2.1). Различают дно (fundus uteri), тело (corpus uteri), перешеек (istmus uteri) и полость матки (cavum uteri). Несколько ниже дна от боковых поверх- ностей матки отходят широкие связки, в толще которых проходят ма- точные трубы. Кпереди от них идут круглые связки. А на том же уровне собственные связки яичников. Место перехода полости матки в канал шейки матки называется перешейком. Шейка матки имеет влагалищную часть, находящуюся в верхней трети влагалища, и надвлагалищную, лежащую выше места прикрепления влагалищных сводов. Шейка матки у девочек и нерожавших молодых женщин имеет коническую форму, у рожавших – цилиндрическую. Матка расположена в малом тазу между мочевым пузырем и прямой кишкой. В норме матка наклонена кпереди (anteversio). А тело матки и шейка находятся под уг- лом, открытым кпереди на 70-900 . Подвешивающий аппарат матки: крестцово-маточные, широкие маточные и круглые связки. Это парные, покрытые брюшиной образо- вания. В матке различают три слоя: слизистая оболочка (endometrium), мышечная оболочка (myometrium), серозный покров матки (perimetrium). Слизистая оболочка покрыта однослойным цилиндриче- ским мерцательным эпителием, под которым располагается строма, со- держащая сосуды, нервы и железы.
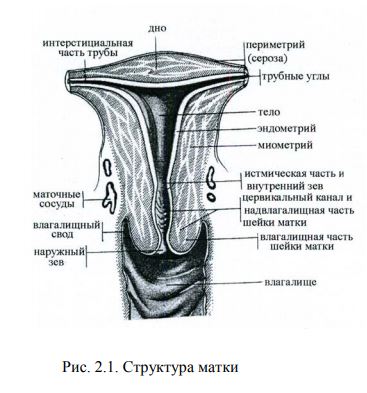
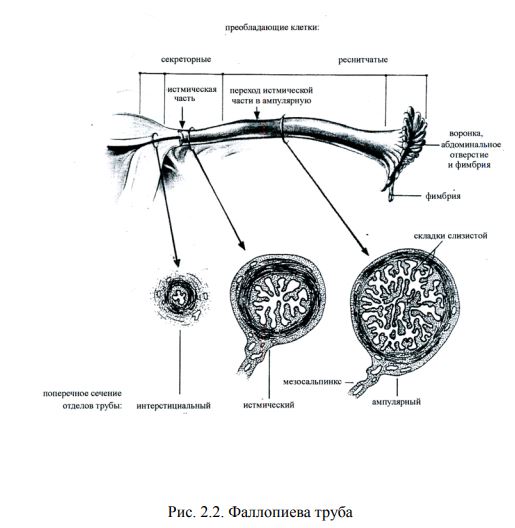
Слизистая оболочка состоит из 2-х слоев: функционального, кото- рый подвергается циклическим изменениям и базального, прилегающе- го к мышечному. Мышечный слой наиболее толстый. В миометрии раз- личают 3 вида мышечных волокон: наружный – продольный, средний – циркулярный – (наиболее мощный) и внутренний (подслизистый) – продольный. Матка является органом, выполняющим менструальную и дето- родную функцию. Менструальная функция возникает в 11-16 лет и продолжается до 45-50 лет. Маточные трубы (tubae uterinae)– парный орган (рис. 2.2). Они отходят от дна матки и идут между листками широких связок. Одним концом маточная труба открывается в матку, а другим – в брюшную по- лость вблизи яичников. В трубе имеются следующие отделы: интерсти- циальная часть – в стенке матки, перешеечная или истмическая часть и ампулярный отдел трубы – расширенная часть трубы, заканчивающаяся воронкой, свободный край которого имеет многочисленные бахромки (фимбрии). Бахромки примыкают к яичнику и участвуют в передвиже- нии яйцеклетки. Труба обладает способностью к перистальтическим движениям за счет сокращения мускулатуры. Это способствует передвижению яйце- клетки в сторону матки.
Яичники (ovaria). Парная женская половая железа внутренней сек- реции, определяющая половые особенности женщин. Яичник находится на боковой стенке таза в яичниковой ямке. Его средние размеры: длина 3-4см, ширина 2-2,5см, толщина 2,0-2,5см. Вес 6 гр. Яичник с одной стороны подвижно соединен с маткой собственной связкой. С другой стороны прикреплен к боковой стенке таза воронкотазовой связкой. Одним краем яичник прикреплен к заднему листку широкой связки, ду- пликатура которой охватывает яичник по брюшинному краю. Через этот участок в яичник попадают сосуды и нервы, поэтому его называют во- ротами яичника. Вся остальная поверхность брюшиной не покрыта. Яичник покрыт эпителием, а также имеет белочную оболочку, корко- вый слой и мозговой слой (рис. 2.3).
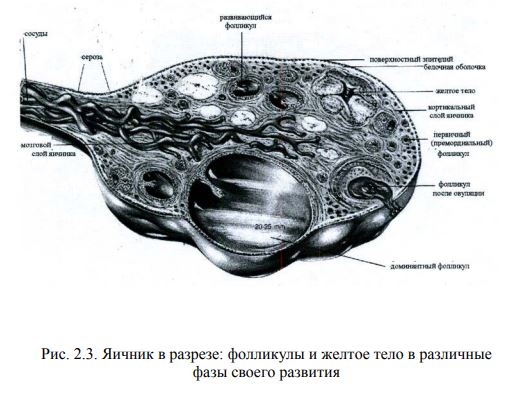
Белочная оболочка состоит из плотной соединительной ткани. В корковом слое находятся многочисленные примордиальные фолликулы, фолликулы последующих стадий развития, фолликулы в стадии атрезии и желтые тела на разных этапах развития. Их окружает строма. Мозговой слой яичника состоит из соединительно-тканной стромы и мышечных волокон. В строме проходят многочисленные со- суды и нервы. Основные функции яичников: секреция стероидных гормонов (эстрогенов, прогестерона), обусловливающих появление и формирова- ние вторичных половых признаков, наступления менструации, а также созревание способных к оплодотворению яйцеклеток, обеспечивающих репродуктивную функцию женщины. Известны следующие фракции эстрогенных гормонов: эстрадиол (самая активная фракция), эстрон и эстриол. Эстрогены способствуют развитию вторичных половых признаков, матки и других отделов поло- вой системы в период полового созревания. Под влиянием эстрогенов усиливается синтез сократительного мышечного белка, увеличивается количество гликогена и фосфорных соединений. Это способствует по- вышению тонуса, возбудимости и сократительной деятельности матки. В желтом теле яичника образуется гормон прогестерон. Прогестерон Рис. 2.3. Яичник в разрезе: фолликулы и желтое тело в различные фазы своего развития 27 вызывает изменения в организме, способствующие возникновению и развитию беременности. Во время беременности прогестерон образует- ся в плаценте. Угасающая функция регрессирующего желтого тела бе- ременности постепенно заменяется плацентой. Синтез эстрогенов и прогестерона в яичниках происходит под влиянием гонадотропных гормонов гипофиза: фолликулостимулирующего, лютеинизирующего и лютеотропного. Между гипофизом и яичниками существует сложная связь.
Молочные железы (mammae) - парный орган, развитие которого происходит в период полового созревания. Железа состоит из паренхимы и стромы. Паренхима имеет дольчатое строение. Дольки (всего 15-20) имеют выводные протоки, свя занные с мелкими протоками множества альвеол, выстланных секреторным эпителием. Каждый проток имеет расширение (собирательную цистерну) в проекции околососкового круж ка и выходит на поверхность соска самостоятельно. Строма представлена соединительной тканью с включениями жира и эластических волокон. Вся молочная железа покрыта кожей, нежной и пигментированной в области соска и ареолы. Сосок обычно цилиндрической формы, реже - плоский и втянутый. В нем располагается большое количество нервных рецепторов и гладких мышечных волокон. Полного развития железа дости гает в период половой зрелости. У пожилых женщин молочная железа претерпевает жировое перерождение. Кровоснабжение молочной железы происходит из одно именной артерии и ветвей подмышечной артерии. Функционирование молочной железы - результат сложных рефлекторных и гормональных взаимодействий. Процесс об разования молока регулируется гормоном передней доли гипо физа - пролактином, действие которого проявляется после пре кращения гормональной функции фетоплацентарной системы. Пролактин регулирует секрецию молока после подготовки па ренхимы молочной железы в период беременности эстрогенами (развитие выводных протоков) и прогестероном (пролиферация и секреция в альвеолах). Раздражение тактильных рецепторов соска и околососковой ареолы приводит к рефлекторному вы бросу окситоцина гипофизом. Окситоцин вызывает сокраще ние гладкой мускулатуры матки и миоэпителиальных клеток молочных желез, «изгоняя» тем самым накопленное молоко в крупные протоки и собирательные цистерны. В целях профилактики онкологических заболеваний аку шерке рекомендуется обследовать молочные железы при каж дом обращении женщины, проводить санитарно-просветитель ную работу по самообследованию молочных желез.
Дата добавления: 2019-07-15; просмотров: 368; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
