Областей, поверхностного (4) и глубокого (5) пространства околоушно- жевательной и щечной (6) области, подвисочной ямки (7)
И височной области (8,9,10,11).
Н.А. Груздев (1978) считает обоснованным употребление термина "остеофлегмона", от- нося его к флегмоне, сопутствующей остеомиелиту; термин "аденофлегмона" обозначает флегмону, осложнившую гнойный лимфаденит, который может быть не связан с заболеванием зубов, под "одонтогенной флегмоной" понимают флегмону, которая развилась на почве перио- донтита и периостита, при этом виде воспаления изменения в кости носят обратимый характер. И.Н. Муковозов (1982) указывает на целесообразность разделения всех гнойных процес-
сов челюстно-лицевой области на абсцессы и флегмоны, а последних, в свою очередь, - на ос- теофлегмоны, аденофлегмоны и одонтогенные флегмоны.
274
А.А. Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
В зависимости от источника инфекции гнойно-воспалительные процессы челюст- но-лицевой области и шеи Ю.И. Вернадский (1985) делит на 8 групп: одонтогенные - причи- ной их возникновения являются гангренозные зубы и их корни; интраоссальные - возникают вследствие периоститов, остеомиелитов, затрудненного прорезывания зубов мудрости, гаймо- ритов, кист и др.; гингивальные - их развитие связано с наличием пародонтита, гингивита; муко- стоматогенные - обусловлены наличием стоматитов, глосситов; саливаторные - возникают в результате сиалодохитов, сиалоаденитов; тонзиллярно-глоточные; риногенные и отогенные.
|
|
|
По моему мнению, все абсцессы и флегмоны челюстно-лицевой области и шеи достаточно разделить в зависимости от источника их возникновения на две группы: одонтогенные и н еодонтогенные. При одонтогенном пути проникновения инфекции ос- новной причиной служат заболевания твердых тканей зуба, пародонта и костной ткани. При не- одонтогенных гнойно-воспалительных процессах начало заболевания связано с механической травмой, инфицированием тканей во время проведения анестезии, тонзиллитом, отитом, рини- том и др.
По тяжести течени я болезни больных с флегмонами условно делят на три группы: 1-я группа (легкая) - больные с флегмонами, локализованными в одной анатомической области; 2-я (средней тяжести) - больные с флегмонами, локализованными в двух и бо- лее анатомических областях; 3-я - тяжелобольные с флегмонами мягких тканей дна по- лости рта, шеи, половины лица, а также сочетание флегмоны височной области с подви- сочной и крылонёбной ямками.
Клинически при возникновении абсцессов наблюдается уплотнение тканей, которое со- провождается появлением припухлости лица и шеи. Над областью гнойника нередко появляет- ся гиперемия кожи. Если гнойный процесс расположен в глубоких участках челюстно-лицевой области (крыловидно-нижнечелюстное и окологлоточное пространства, крылонёбная и подви- сочная ямка и др.), то воспалительные изменения со стороны кожных покровов отсутствуют.
|
|
|
Важным признаком абсцесса является симптом флюктуации, или зыбления. Он возникает в результате наличия гноя, заключенного в полость с эластичными стенками, которые передают толчок от одной стенки по всем направлениям. Этот симптом отсутствует при локализации абс- цесса на большой глубине, особенно под слоем мышц.
При ограниченном гнойном воспалении мягких тканей челюстно-лицевой области и шеи клинические симптомы интоксикации выражены обычно умеренно, а при вяло развивающемся процессе они могут отсутствовать. Это является особенностью абсцесса как гнойного процесса, отграниченного от окружающих тканей пиогенной мембраной - внутренней стенкой гнойника, выстланной грануляционной тканью. Пиогенная оболочка отграничивает гнойно- некротический процесс и продуцирует экссудат. Способность окружающих мягких тканей создавать грануляци- онный вал является проявлением нормальной защитной реакции организма, направленной на изо- лирование гнойного воспаления, а также является проявлением неспецифической реактивности, которая определяется нормальным состоянием физиологических систем здорового организма. В тканях челюстно-лицевой области пиогенная мембрана тонкая и не везде чётко определяется.
|
|
|
Одонтогенные абсцессы чаще локализуются в подглазничной, щечной, скуловой, около- ушной, подподбородочной и поднижнечелюстной областях, крыловидно-нижнечелюстном про- странстве, крылонёбной ямке, челюстно- язычном желобке и реже в других участках околоче- люстных мягких тканей. В отличие от абсцесса, при флегмоне происходит разлитое распро- странение воспалительного процесса. Одонтогенные флегмоны характеризуются такими же местными и общими симптомами, какие наблюдаются и при одонтогенных абсцессах, только в более выраженной степени. К местным признакам относятся: обширная припухлость мягких тканей, гиперемия кожных покровов и разлитой, плотный, болезненный инфильтрат. В даль- нейшем появляется флюктуация. Самопроизвольная боль усиливается, наблюдается повыше- ние местной температуры. Нарушается функция глотания, жевания и речи, а в некоторых слу- чаях и дыхания. Выраженность местных симптомов зависит от остроты воспалительного про- цесса и локализации гнойного очага.
|
|
|
А.А. Максименко и П.Ю. Столяренко (1976) указывают на нарушение функции внешнего дыхания у больных гнойно- воспалительными заболеваниями мягких тканей, степень которого зависит от локализации и распространения воспалительного процесса. Так, при локализации гнойника в подбородочной, подглазничной и скуловой областях нарушенная функция внешнего дыхания восстанавливается через 1-2 суток после вскрытия гнойного очага; подвисочной и кры- лонёбной ямках, височной области - 5 суток; крыловидно-нижнечелюстном пространстве и поднижнечелюстной области - через 5-7 суток.
В.А. Ольшевский и соавт. (1982) отметили изменение кровообращения мягких тканей у больных острыми одонтогенными процессами в зоне патологического очага: снижение скорости кровотока, ухудшение венозного оттока. Через сутки после операции вскрытия гнойника веноз-
275
10. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ
ный застой увеличивается в результате усиливающегося оттока тканей. Улучшение всех рео- графических показателей происходит на 7-е сутки после операции.
Одонтогенные абсцессы и флегмоны часто сопровождаются выраженной интоксикацией ор- ганизма: высокая температура тела (до 39-40(С), лейкоцитоз, нейтрофильный сдвиг влево, эозино- пения (анэозинофилия), высокие цифры СОЭ (до 55 мм/час) и др. Согласно данным И.А. Быковой и соавт. (1987), анемия при гнойно-воспалительных процессах лица и шеи, более чем у половины больных не связана с дефицитом железа сыворотки крови. Снижение числа эритроцитов и концен- трации гемоглобина обусловлено угнетением скорости эритропоэза в условиях интоксикации.
При аденофлегмоне развитие воспалительного процесса происходит более медленно и характеризуется нарастанием инфильтрации тканей и образованием гнойного экссудата. Если возникновению воспалительного процесса предшествует предварительная микробная сенси- билизация организма больного к стафилококку, стрептококку, кишечной палочке и другим мик- роорганизмам, то развитие аденофлегмоны происходит быстро и характеризуется агрессивно- стью течения, что усложняет проведение дифференциальной диагностики аденофлегмоны с одонтогенной флегмоной.
Дифференциальная диагностика отграниченных и разлитых воспалительных процес- сов в ранней стадии воспаления представляет довольно трудную задачу, так как в началь- ный период своего развития абсцесс и флегмона имеют наибольшее сходство по клиниче- ским симптомам и лабораторным показателям крови. Мы применяем следующий способ дифференциальной диагностики абсцессов и флегмон: вначале одновременно берем каплю крови из пальца, центра воспалительного инфильтрата и на его границах, затем оп- ределяем в каждой пробе количество лейкоцитов, содержащихся в 1 мкл крови, а также го- товим мазки для подсчета формулы крови, которые окрашиваем по Романовскому-Гимзе, и на определение ЩФ лейкоцитов (для выявления активности ЩФ лейкоцитов). При одновре- менном увеличении числа нейтрофильных гранулоцитов (более чем в 2,2 раза) и показате- ля активности щелочной фосфатазы лейкоцитов (на 30 условных единиц) как в центре вос- палительного очага, так и на его границах (на фоне местного лейкоцитоза),по сравнению с пробой крови, взятой из пальца, устанавливаем диагноз разлитого воспалительного процес- са - флегмоны (авт. свид. N412012 от 1986). Это дает возможность уточнить диагноз и свое- временно назначить адекватное лечение (А.А. Тимофееву983).
Симптоматика неодонтогенных абсцессов и флегмон челюстно-лицевой области практически не отличается от клинических проявлений этих процессов одонтогенного проис- хождения, что затрудняет дифференциальную диагностику. Большую роль в установлении правильного диагноза играет тщательно собранный анамнез. В первую очередь необходимо выяснить, не предшествовало ли воспалительному процессу заболевание зубов и тщатель- но осмотреть полость рта для выявления состояния зубов и наличия различных одонтоген- ных очагов инфекции (патологические зубо-десневые карманы, свищи на альвеолярном от- ростке, перикоронит, болезненное утолщение альвеолярного отростка, инфильтрат по пере- ходной складке, пародонтит и др.). Особое внимание необходимо уделить рентгенологиче- скому исследованию челюстей, проводимому для определения патологических изменений в кости, связанных с заболеванием зубов. Следует проводить дифференциальную диагности- ку абсцессов и флегмон одонтогенного происхождения с фурункулами и карбункулами лица, рожистым воспалением, острыми воспалительными заболеваниями слюнных желез, нагно- ившимися кистами мягких тканей.
При фурункуле развивается острое гнойно-некротическое воспаление волосяного фол- ликула и окружающей соединительной ткани. Карбункул является разлитым гнойно- некротическим воспалением кожи и подкожной жировой клетчатки, исходящим из нескольких волосяных фолликулов и сальных желез. Следовательно, основным отличием фурункулов и карбункулов от одонтогенных флегмон является отсутствие одонтогенных очагов и наличие гнойно-некротических стержней (рис.10.2.1).
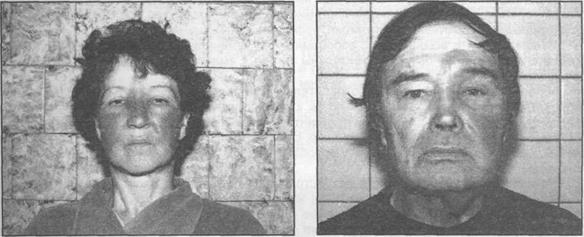
При рожистом воспалении лица воспалительный процесс захватывает только слои кожи, а связи с одонтогенным источником нет. На коже лица появляется участок выраженной гиперемии с четкими границами, который возвышается над уровнем здоровой кожи. Своими очертаниями рожистое воспаление напоминает рисунки "языков пламени", могут поражаться симметричные участки кожи лица (рис.10.4.2).
Симптомами, которые отличают одонтогенную флегмону от калькулезных и некальку- лезных сиалоаденитов, являются: выделение при сиалоадените из протоков желез гноя, при наличии слюнного камня в протоке больших слюнных желез его можно определить пальпатор- но, рентгенография мягких тканей дна полости рта вприкус позволяет выявить слюнные камни в поднижнечелюстной железе.
276
А.А. Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
Отличие нагноившихся кист мягких тканей от одонтогенных флегмон заключается в том, что при нагноившихся кистах из анамнеза можно установить, что воспалительному про- цессу предшествовало появление образования мягкоэластической консистенции. При пункции кисты можно получить жидкое содержимое. В полости рта одонтогенный источник воспаления не обнаруживается.
В литературе имеются сведения о том, что наряду с давно признанными аэробными и факультативными возбудителями абсцессов и флегмон челюстно-лицевой области, такими как стафилококк, стрептококк, грамотрицательные бактерии и другие микроорганизмы, все чаще в роли этиологического фактора возникновения этих заболеваний выступают анаэробные некло- стридиальные микробы - бактероиды, вейлонеллы, пептококки и др.
А) б)
Рис.10.4.2. Внешний ви д больных с эритематозной формой рожистого воспаления лица (а -двухсторонним, б - односторонним)
По мнению А.Г. Тышко и соавторов (1984), бактероидная инфекция заслуживает особого внимания клиницистов не только из-за высокого удельного веса в патологии человека, но и ввиду многообразия клинических проявлений, обусловленных локализацией процесса, видо- вым составом возбудителей и состоянием организма больного.
На основании проведения нами микробиологических исследований установлено, что из одонтогенных очагов наиболее часто высевались монокультуры золотистого (47,6%) и эпидер- мального (33,3%) стафилококков, реже - стрептококк (19,1%).
Микроорганизмы , которы е высеяны из гнойных очаго в у больных одонтогенными абсцессами были представлены как аэробной (94,5%), так и анаэробной (5,5%) микрофлорой. Монокультуры бактерий встречались чаще (в 92,7%), чем их ассоциации (в 7,3%), Среди аэро- бов наиболее часто встречались золотистый (52,9%) и эпидермальный (19,7%) стафилококки, реже - стрептококк (11,8%), кишечная (5,9%) и синегнойная (5,9%) палочки, протей (3,8%). Гра- мотрицательные анаэробы (вейлонеллы, бактероиды) и грамположительные анаэробы (эубак- терии) находились только в ассоциативных связях с аэробными микробами.
У больных одонтогенными флегмонами в гнойных очагах обнаружены не только аэро- бы (в 78,8%), но и анаэробы (21,2%). Микроорганизмы были как в монокультуре - 67,5% (аэробы - 56,7%, анаэробы - 8,8%), так и в ассоциациях- 32,5% (аэробов - 20,0%, анаэробов - 2,5%, аэро- бов и анаэробов -10,0%). Аэробы представлены золотистым и эпидермальным стафилококка- ми, кишечной палочкой, гемолитическим стрептококком, энтерококком, протеем и диплококком. Среди анаэробов встречались грамотрицательные (бактероиды, вейлонеллы) и грамположи- тельные (пептострептококки, эубактерии). В монокультуре высевали золотистый и эпидермаль- ный стафилококки, вейлонеллы, пептострептококки и эубактерии.
Таким образом, у больных с ограниченными одонтогенными гнойно-воспалительными процессами мягких тканей в гнойных очагах наиболее часто были обнаружены монокультуры аэробных микроорганизмов, которые представлены, в основном, грамположительной микро- флорой (золотистый и эпидермальный стафилококки, стрептококки) и редко - грамотрицатель- ными микроорганизмами (кишечной и синегнойной палочками, протеем). Анаэробы, при ограни- ченных гнойно-воспалительных процессах мягких тканей, всегда находились в ассоциациях с аэробами. Больные, у которых из гнойных очагов высеяны ассоциации аэробных и анаэробных микроорганизмов, отличались особой тяжестью течения заболевания, выраженностью общей и
277
10. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ
местной клинической симптоматики. При разлитых гнойных процессах мягких тканей, которые располагались в одной анатомической области (чаще аденофлегмоны) выявлены монокульту- ры микроорганизмов, а у больных с флегмонами, занимавших две и более анатомических об- ластей (дна полости рта, половины лица) - монокультуры анаэробов, ассоциации только ана- эробов, ассоциации различных видов аэробов, а также анаэробных и аэробных микробов.
Определение антибиотикочувствительности показало, что монокультуры стафилококков, высеянных у больных ограниченными одонтогенными гнойно- воспалительными заболевания- ми мягких тканей проявляют чувствительность к большинству из исследуемых антибиотиков. В группе препаратов пенициллина они были устойчивы к калиевой и натриевой соли пенициллина и имели чувствительность к полусинтетическим пенициллинам (метициллину, ампициллину, ок- сациллину, карбенициллину), а также к противостафилококковым антибиотикам резерва (эрит- ромицин, олеандомицин, линкомицин, ристомицин). Проявляли малую чувствительность к ами- ногликозидным антибиотикам (гентамицин, неомицин, мономицин, канамицин).
Стафилококки в ассоциации с аэробами мало изменяли свою антибиотикочувствитель- ность, а с анаэробами - были чувствительны только к аминогликозидным препаратам, цефа- лоспоринам и тиенаму.
У больных разлитыми гнойно-воспалительными процессами мягких тканей монокультуры стафилококков проявляли чувствительность к аминогликозидным препаратам, цефалоспори- нам тиенаму и в меньшей степени - к полусинтетическим пенициллинам и противостафилокок- ковым антибиотикам резерва. В ассоциациях с аэробами антибиотикочувствительность стафи- лококков значительно снижалась, а с анаэробами - стафилококки были устойчивы ко всем ан- тибиотикам, кроме тиенама.
Рассматривая вопросы патогенеза острых одонтогенных воспалительных заболеваний мягких тканей, мы попытались выяснить где же образуется гной, который мы обнаруживаем в околочелюстных мягких тканях. В литературе существует различное мнение. Принципиальная возможность механического распространения гноя из лунки зуба в костномозговое пространст- во нижней челюсти и околочелюстные мягкие ткани подтверждались экспериментальными исследованиями А.Н. Василенко (1966). Однако этим механизмом трудно объяснить, почему в большинстве случаев признаки острого воспалительного процесса в околочелюстных мягких тканях появляются почти одновременно с признаками острого воспалительного процесса в па- родонте. ГА. Васильев (1973) считает, что инфекционный процесс распространяется от одон- тогенного очага в мягкие ткани по лимфатическим сосудам. По мнению же М.М. Соловьева и И. Худоярова (1979), формирование гнойника в мягких тканях вокруг челюсти связано не с прорывом гноя под надкостницу через костный дефект, а с образованием в патологическом очаге "собственного" гноя под влиянием микроорганизмов, бактериальных токсинов и продуктов тканевого распада, проникших сюда вдоль сосудов, проходящих в каналах компактного вещества кости.
Для выяснения механизма образования гноя нами изучен морфологический его состав у больных данной патологией. Цитологическими исследованиями состава гнойного экссудата установлено, что при гнойных лимфаденитах и аденофлегмонах он состоит из деге- неративно измененных сегментоядерных нейтрофилов, лимфоцитов, моноцитов, макрофагов, единичных эозинофилов, базофилов и плазматических клеток. Значительное число типичных и атипичных форм лимфоцитов (до 20-26 шт. на 100 подсчитанных клеток в мазке) указывает на то, что гнойник происходит из лимфатического узла. У больных одонтогенными абсцессами в гнойном содержимом встречаются дегенеративно измененные сегментоядерные нейтрофилы, моноциты, макрофаги, а также единичные клетки лимфатического ряда, эозинофилы, плазма- тические клетки. Гнойный экссудат больных одонтогенными флегмонами был представлен поч- ти одними дегенеративно измененными сегментоядерными нейтрофилами. В мазке находили единичные моноциты, макрофаги и лимфоциты. Отмечена закономерность, что чем тяжелее протекал флегмонозный процесс, тем меньше сопутствующих дегенеративно измененных сег- ментоядерных нейтрофильных клеток мы встречали (вплоть до их полного отсутствия).
Таким образом выяснено , что гнойны й экссудат больных острыми одонтогенными гнойно- воспалительными процессами мягких тканей представлен только клетками кро- ви. Костномозговых клеток, в отличие от Е.К. Зеленцовой (1948), в гнойном содержимом мы не обнаружили. Этот факт, по моему мнению, подтверждает правильное предполо- жение М.М. Соловьева и И. Худоярова (1979) о том, что при острых одонтогенных воспа- лительных процессах в околочелюстных мягких тканях формируется "собственный" гной и его образование не связано с механическим "прорывом" (распространением) из лунки зуба в костномозговое пространство нижней челюсти и околочелюстные мягкие ткани.
278
А.А. Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
Отмечено, что наличие в ране смешанной инфекции благоприятствует развитию ана- эробных бактерий, так как аэробы, поглощая кислород, способствуют развитию анаэробов (И.Г. Руфанов, 1948; М.И. Кузин и соавт., 1981; В.И. Стручков и соавт., 1984).
Клиническа я картина заболеваний, вызванных анаэробной инфекцией, отличается особой тяжестью и отсутствием положительной динамики процесса даже при достаточном дре- нировании воспалительного очага. Она характеризуется быстрым нарастанием симптомов ин- токсикации, у больных появляются тахикардия, расстройства микроциркуляции. К общим про- явлениям инфекции, вызванной аспорогенными анаэробами, относится субъиктеричность склер и желтушность кожных покровов, анемия, значительный лейкоцитоз и высокое СОЭ. При- знаками участия в инфекционном процессе анаэробов можно считать неприятный запах экссу- дата, обилие некротизированных тканей в гнойных очагах, грязно-серый цвет гнойного содер- жимого с наличием в нем капелек жира. Размножение бактероидов может сопровождаться вы- делением газов, которые способствуют более легкому проникновению бактерий за пределы воспалительного очага. Увеличение давления в тканях патологического очага еще больше на- рушает кровообращение, способствуя гипоксии и развитию анаэробных микроорганизмов. По- сле проведенной операции из раны отделяется небольшое количество зловонного ихорозного гноя. Мышцы имеют вид вареного мяса. При участии в гнойно-воспалительном процессе бакте- роидов вида меланиногеникус отделяемое ран часто имеет темный или бурый оттенок. Обычно применяемые для лечения антибактериальные препараты малоэффективны.
Опасным проявлением анаэробной инфекции является септический шок, который обу- словливает крайне высокую (50-70%) летальность (Ю.Г. Шапошников, 1984). Отмечается раз- витие септических флеботромбозов не только вблизи очага инфекции, но и в отдаленных мес- тах - в легких, мозге, печени, суставах и других областях.
По клинической картине не всегда удается отличить инфекцию, вызванную анаэробной микрофлорой от гнилостной аэробной инфекции, вызванной кишечной палочкой, протеем и другими микроорганизмами (Е.А. Решетников, 1984). Во всех случаях тяжелого течения острого воспалительного процесса необходимо взять кусочек некротизированных тканей для бактерио- скопического и бактериологического исследования.
С.Н. Ефуни и соавторы (1981) считают, что производить забор отделяемого и тканей, ча- ще мышц, из очага поражения следует на предметные стекла. Затем стекла нужно высушивать над пламенем горелки, охладить и в течение минуты окрасить мазки метиленовым синим. По- сле их промывания и повторного высушивания автор рекомендует производить микроскопию препарата. Наличие небольшого количества "грубых" палочек, расположенных среди мышеч- ных фрагментированных волокон, является подтверждением участия анаэробных микроорга- низмов в воспалительном процессе. Забор гнойного содержимого для выявления анаэробов производят в специальные транспортные среды (А.Г. Тышко и соавт., 1984).
Мно ю изучено состояние местной и общей неспецифической резистентности организма больных данной патологией. Выявлено, что при острых одонтогенных лимфаденитах имеется некоторое снижение только уровня лизоцима в смешанной слюне на фоне неиз- мененной общей неспецифической резистентности, а также секреции смешанной слюны, больших и малых слюнных желез. Абсцедирование лимфатических узлов происходит при дальнейшем снижении содержания лизоцима в смешанной слюне и уже в крови, а также секреции смешанной слюны. Одонтогенные абсцессы развиваются при еще большем снижении как местного иммунитета - лизоцима смешанной слюны, так и общей неспецифи- ческой резистентности - лизоцима крови, а также снижении количества и секреторной функции малых слюнных желез, секреции смешанной слюны. Одонтогенные флегмоны наблюдаются у больных при значительном снижении уровня лизоцима смешанной слюны и крови, дальнейшем понижении секреции смешанной слюны и больших слюнных желез, а также количества и функции малых слюнных желез (А.А. Тимофеев, 1988).
После проведенного медикаментозного лечения уровень лизоцима в смешанной слюне и крови восстанавливается не ранее, чем через 2-4 недели после выписки больных (в зависимо- сти от тяжести заболевания).
Следовательно, авторо м выявлено, что гнойно- воспалительные заболевания мягких тканей протекают на фоне временного иммунодефицита - пониженного содержания лизоцима слюны и крови, который не устраняется традиционным медикаментозным лечением и требует назначения иммунокоррегирующей терапии.
Нам и определена фармакокинетика антибиотика в кровь и ткани воспалительного очага челюстно-лицевой области и шеи при его внутримышечном введении больным острыми одонтогенными воспалительными заболеваниями. Установлено, что у всех лиц уже через 4-6 часов после введения препарата создается терапевтическая концентрация в крови. В воспалительно измененные мягкие ткани патологического очага антибиотик
279
10. ОДОНТОГЕННЫ Е ВОСПАЛИТЕЛЬНЫ Е ЗАБОЛЕВАНИ Я МЯГКИ Х ТКАНЕЙ
н е проника л совсем ил и там создавалас ь такая концентрация, которая значительно ниже минимальной подавляющей дозы. Это указывает на недостаточный эффект общей антибио- тикотерапии при лечении больных данной патологией. Поэтому перед нами встал вопрос о це- лесообразности назначения антибиотиков у больных острыми серозными одонтогенными лим- фаденитами, воспалительными инфильтратами и ограниченными гнойно-воспалительными за- болеваниями мягких тканей. Тем более, что антибиотики, как мы выяснили, дополнительно уг- нетают неспецифическую резистентность организма. Поэтому при лечении все наши мероприя- тия были направлены на повышение защитных сил организма больного (Тимофеев А.А., 1988) путем проведения иммунокоррегирующий терапии лизоцимом.
Дата добавления: 2018-11-24; просмотров: 211; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
