Гиповолемический шок
1. В настоящее время между клиницистами достигнуто четкое согласие в определении понятия «шок». С клинико-терапевтических позиций под шоком понимают прогрессирующую недостаточность тканевого кровообращения (перфузии). Она может быть результатом гиповолемии (гиповолемический шок с абсолютной гиповолемией — геморрагический, ожоговый и др.), нарушения распределения крови с патологическим ее депонированием (распределительный, дистрибутивный шок с относительной гиповолемией — септический, анафилактический), кардиогенный с первичной неадекватностью сердечного оттока и др. Шок может быть вызван сочетанием этиопатогенетических факторов, например травматический — гиповолемический и болевой.
2. Гиповолемический шок возникает в результате потери массы крови, которая может уменьшаться вследствие кровотечения (геморрагический, травматический шок), плазмопотери (ожоговый шок, шок при перитоните, низкой кишечной непроходимости), потери воды и электролитов из плазмы (ангидремический шок).
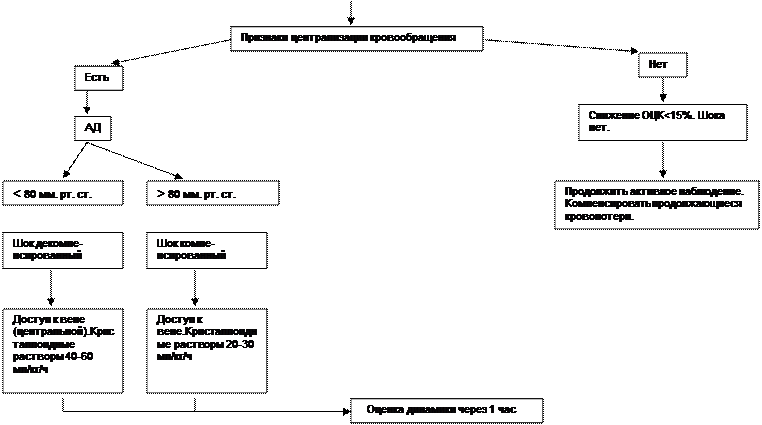
3. Клиническая картина гиповолемического шока имеет достаточно прямой параллелизм с патогенетическими стадиями, причем у детей она четко коррелирует с величиной дефицита объема циркулирующей крови (табл. 6.5.1) (см. Приложение).
Таблица 6.5.1. Стадии нарушения гемодинамики при шоке
| Стадия нарушения кровообращения | Дефицит ОЦК | Клиническая характеристика |
| Централизация кровообращения | 25% от возрастной нормы — 15 мл/кг | Проявляется тахикардией в сочетании с нормальным или несколько повышенным артериальным давлением, бледностью или «мра-морностью» кожи, холодными, «ледяными» конечностями, пепельно-цианотичной окраской губ и ногтевых лож, олигурией |
| Переходная | 35% от возрастной нормы — 25 мл/кг | Ребенок заторможен. Систолическое АД<80 мм рт.ст. Пульс нитевидный, тахикардия до 150% от возрастной нормы. Тахипноэ. Резкая бледность кожи, отчетливый акроцианоз. Олигурия |
| Децентрализация кровообращения | >45% от возрастной нормы — 35 мл/кг | Систолическое АД<60 мм рт.ст., распространенный цианоз кожи и слизистых, положительный симптом «замедленного наполнения капилляров ногтевого ложа», прижизненные «гипостазы». Клинические проявления метаболического ацидоза и синдрома ДВС III |
| Терминальная стадия | Клиника агонального состояния |
|
|
|
4. Основой лечения гиповолемического шока является трансфузионно-инфузионной терапия. Выбор характера кровезаменителя зависит от этиологии шока, тяжести нарушений гемодинамики и условий оказания неотложной помощи. Принципиально восполнение ОЦК лучше проводить трансфузионной средой, аналогичной теряемой: трансфузией крови или эритроцитарной массы при геморрагическом шоке, переливанием плазмы и альбумина при плазморагии, инфузией кристаллоидов при ангидремическом шоке. Однако при централизации кровообращения у пострадавшего, особенно если ему оказывают первую неотложную помощь, в подавляющем большинстве случаев с успехом могут быть использованы кристаллоидные растворы (натрийсодержащие растворы — изотонический натрия хлорида, р-р Рингера, р-р Рингер-лактата) особенно в условиях неотложной помощи. Кроме рутинных методов контроля инфузионной терапии при шоке (ЦВД, диурез, гематокрит, уровни общего белка и натрия сыворотки крови), ориентиром для оценки эквивалентных объемов кровезаменителей могут быть данные, приведенные в табл. 6.5.2.
|
|
|
Таблица 6.5.2. Кровезаменители и объем плазмы
| Инфузионная среда | Увеличение ОЦП в мл при дозе 1 л | Продолжительность эффекта в часах |
| Р-р Рингер-лактата | ||
| 5% р-р альбумина | ||
| 20% р-р альбумина (100мл) | ||
| Реополиглюкин | ||
| Полиглюкин | ||
| 6% р-р оксиэтилкрахмала | до 72 | |
| 10% р-р оксиэтилкрахмала |
Среди рутинных методов контроля особо следует выделить учет почасового диуреза как одного из самых простых и эффективных методов оценки эффективности тканевой перфузии. Диурез менее 0,5 мл/кг/ч свидетельствует о том, что централизация кровообращения сохраняется.
|
|
|
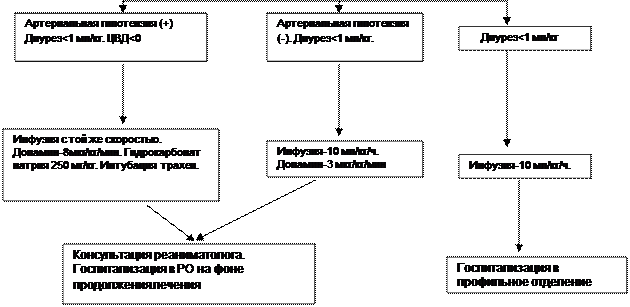
Так как для сохранения функции почек после ликвидации декомпенсированной артериальной гипотензии необходимо добиться повышения АД за 2 ч, то скорость трансфузии в этом случае должна быть около 20 мл/кг/ч (гиповолемии — 45%). Если при подобной скорости к концу первого часа не получен эффект, то необходимо продолжить инфузию и одновременно назначить допамин (5-8 мкг/кг/мин) и оттитровать его дозу по уровню АД.
6. Если у пострадавшего имеется метаболический ацидоз, то действие допамина будет ослаблено. В этих случаях ребенку необходимо добавить внутривенно 3% раствор гидрокарбоната натрия в дозе 200 мг/кг или на основе расчета по дефициту оснований (BE — base excess).
7. Непременным компонентом противошоковой терапии должна быть оксигенотерапия, если пострадавшему в течение 1 ч не удается ликвидировать артериальную гипотензию, то это является показанием к переводу его на ИВЛ с FiO2=0,5. 8. В зависимости от конкретного вида гиповолемического шока пострадавшим обеспечивают дополнительное лечение: остановку кровотечения при геморрагическом шоке, обезболивание и иммобилизацию — при травматическом, обезболивание и первичную обработку ожоговой поверхности — при ожоговом, антибиотикотерапию — при ангидремическом шоке.
|
|
|
 | |||||
 | |||||
 |
Дата добавления: 2015-12-20; просмотров: 21; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
