Причины артериальной гипотензии
1. Артериальная гипотензия может быть расценена как состояние, непосредственно угрожающее жизни ребенка, когда снижение артериального давления само по себе может привести к недостаточному кровоснабжению мозга и сердца. Считают, что уровень АД в этом случае должен быть ниже5-го возрастного центиля (см. Приложение), а для систолического АД — по крайней мере не выше 60 мм рт.ст. Для ориентировки в экстренных условиях при расчете уровня АД в мм рт.ст. у здорового ребенка часто используют следующий принцип:
• минимальное систолическое — 70+(2 х возраст ребенка в годах);
• минимальное диастолическое — 2/3 систолического АД.
2. Патогенетически острую артериальную гипотензию обусловливает комплекс взаимосвязанных факторов, однако на раннем этапе развивающихся расстройств на системном уровне из них можно выделить ведущий:
• низкий венозный приток к сердцу (гиповолемические состояния);
• первично неэффективный сердечный отток (аритмии, заболевания миокарда, тампонада перикарда);
• первичная недостаточность периферического кровотока (ИТШ, отравления, перегрев, глубокая кома);
• сочетанное воздействие (гипоксия, асфиксия, метаболический ацидоз).
3. Выяснение взаимосвязи патогенетических расстройств и этиологических факторов, вызвавших недостаточность кровообращения, является одной из важнейших задач терапии, так как помогает выбрать приоритет в лечении (активная внутривенная инфузия, инотропная поддержка или использование вазоактивных препаратов). На раннем этапе в неотложной помощи еще сохраняется возможность подобного понимания. В последующем по мере формирования порочных гемодинамических кругов этот выбор можно обосновать только с помощью инвазивного мониторинга состояния кровообращения.
|
|
|
Системная артериальная гипотензия требует активного лечения в тех случаях, когда ее уровень недостаточен для обеспечения адекватного тканевого кровотока, т.е. он ниже 60 мм рт.ст. Для того чтобы в последующем У больного не было отрицательных последствий низкой перфузии внутренних органов (прежде всего почек), де компенсированную артериальную гипотензию желательно ликвидировать в течение 2 ч.
5. Информация, позволяющая определить причину артериальной гипотензии, может быть получена из анамнеза и данных физикального обследования ребенка: окраска кожи и слизистых оболочек, величина и взаимоотношения систолического, диастолического АД и ЧСС, наличие и характер сердечной аритмии, оценка венозного пульса, наличие признаков перегрузки большого и малого кругов кровообращения, гепатомегалии, характеристика сознания больного (пострадавшего).
|
|
|
Условные обозначения, используемые в алгоритме.
4. Наружное или внутреннее кровотечение.
5. Политравма.
6. Ожог или перитонит.
7. Эксикоз.
8. Сепсис.
9. Анафилаксия.
10. Острая ишемия миокарда.
11. Спинальная травма.
 | ||||||||
 | ||||||||
 | ||||||||
 | ||||||||
 | ||||||||
| Кислород FiCyH. Интубация трахеи, ИВЛ |
| Срочная консультация хирурга |
| III степень AV- блока |
| Признаки или симптомы СМСВ |
| Повторно атропин изадрин 1-2 мкг/кг/мин |
 | |||
 |
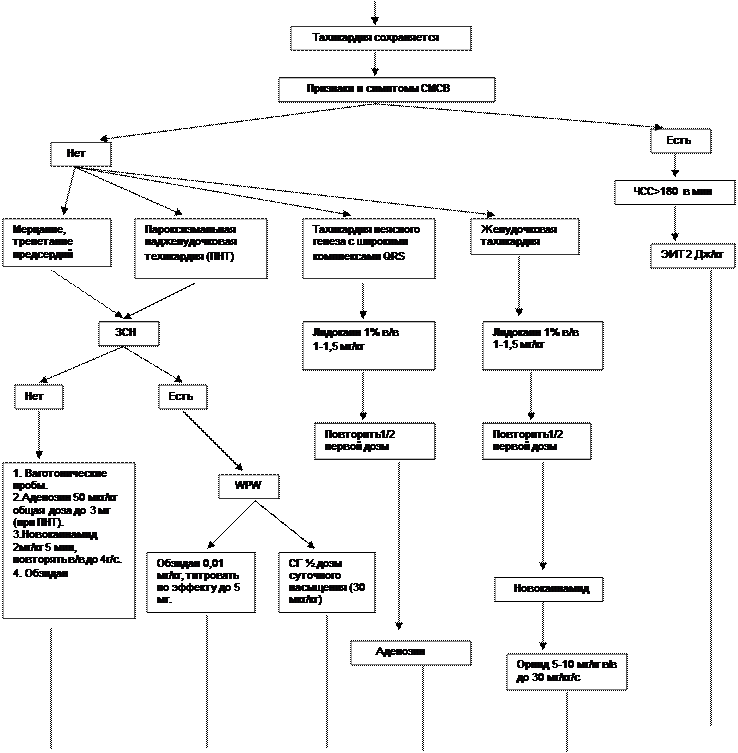
БРАДИКАРДИЯ
1. Под брадикардией понимают урежение ЧСС на 20% от возрастной нормы. R. Wetzel и соавт. (1995)* приводят следующие нижние границы нормального возрастного уровня ЧСС.
• Для детей старше 5 лет — 60.
• До 5 лет — 80.
• Дети 1-го года жизни — 100.
• Дети 1-й нед жизни — 95.
2. При ЧСС на 20% ниже этих величин развивается СМСВ, требующий экстренной коррекции. При оценке синусовой брадикардии надо также учитывать, что она, прежде всего может быть маркером жизнеугрожаюших заболеваний и состояний (миокардит, ВЧГ, острые отравления седативными средствами, β-блокаторами, СГ).
3. Синусовая брадикардия с бессимптомным течением может играть положительную роль, предупреждая возникновение желудочковых аритмий и снижая потребление 02 миокардом. Тем не менее в этих случаях необходимо корригировать сопутствующие гипоксию, ацидоз, гипотермию, ВЧГ.
|
|
|
4. Целью лекарственной терапии брадиаритмий является увеличение ЧСС до уровня, при котором нет угрозы СМСВ. К препаратам первого назначения всегда относят атропин в сочетании с β1-миметиками (изадрином). Исключение составляет только синдром слабости синусового узла (СССУ), при котором лекарственная терапия тахикардии может привести к угрожающей жизни брадикардии. В этих случаях продолжающееся медикаментозное лечение должно сопровождаться временной интравенозной кардиостимуляцией.
5. Причиной брадикардии при AV-блокаде может быть как выпадение отдельных сокращений, так и низкая частота замещающего ритма (атриовентрикулярного или идиопатического). Из всех разновидностей AV-блока наибольшего контроля и активной терапии (интравенозной кардиостимуляции) требует AV-блок II степени I типа (по типу Мобитц I), при которой сердечный комплекс выпадает внезапно и нет постепенного увеличения интервала Р—Q, как при II степени II типа (тип Мобитц II).
|
|
|
6. Полный поперечный атриовентрикулярный блок (III степень) обычно более стабилен и при наличии клинических проявлений требует первоначального проведения лекарственного лечения.
I


 * R.Wetzel et al. Dysrhythmias and their management / In book: eds. M. Rogers, A/ Helfaer. 2nd ed. - Baltimore,Williams & Wikins, 1995, Ch.9, p. 274-305.
* R.Wetzel et al. Dysrhythmias and their management / In book: eds. M. Rogers, A/ Helfaer. 2nd ed. - Baltimore,Williams & Wikins, 1995, Ch.9, p. 274-305.
| |||
 |
ТАХИКАРДИЯ
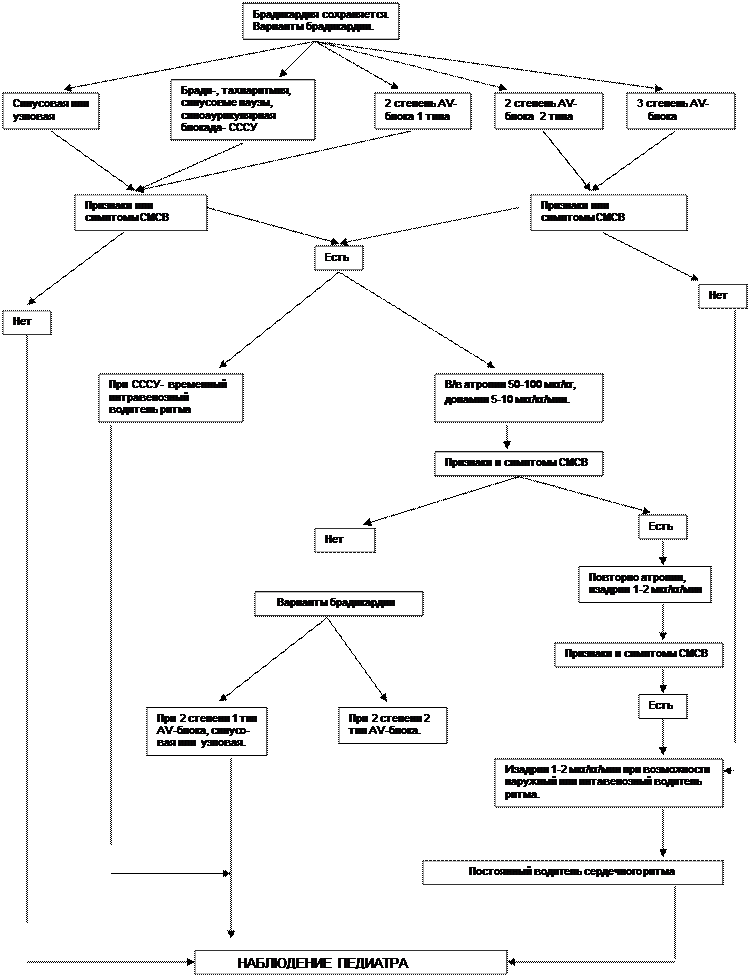
1. Под тахикардией понимают учащение ЧСС на 20% от возрастной нормы. Тахикардия становится опасной в тех случаях, когда она чрезмерна, то есть диастола, за счет укорочения которой организм обеспечивает увеличение ЧСС, уменьшается настолько, что полости сердца не успевают адекватно заполняться притекающей кровью и вторично падает сердечный отток. Возрастные частоты сердечных сокращений, при которых развивается СМСВ, точно не установлены, но они близки к критическим частотам Венкенбаха (180-220 сокр/мин). Однако прежде чем возникает СМСВ, могут появиться признаки ЗСН из-за неэффективной «перекачивающей» способности сердечной помпы.
2. Показаниями к лечению тахикардии являются симптомы СМСВ или ЗСН. Кроме того, считается, что длительная тахикардия сама по себе истощает запасы макроэргов в миокарде и должна быть корригирована еще до появления признаков декомпенсации.
3. Это положение справедливо не только по отношению к патологическим, но и к симптоматическим синусовым тахикардиям, которые чаще всего обусловлены гиповолемией, гипертермией, болью, гиперкапнией, ацидозом, электролитными расстройствами (гипо- и гиперкальциемия, гипомагниемия), гипогликемией. Прежде чем переходить к лекарственному лечению нужно проводить терапию этих нарушений при всех тахикардиях.
4. При лечении патологических тахикардии важно различать три их разновидности:
• наджелудочковые с нормальным комплексом QRS;
• с широким комплексом QRS;
• желудочковые.
Лечебно-тактические решения для этих ситуаций представлены в алгоритме 6.3.1.
5. Ваготонические рефлекторные пробы (используют только при наджелудочковой пароксизмальной тахикардии с нормальными QRS-комплексами):
а) для детей старше 3 лет — проба Ашнера (сильное надавливание наглазные яблоки до ощущения ребенком боли); проба Вальсальвы (форсированный выдох, одновременно плотно зажимают рот и нос);
б) для детей раннего возраста — опрыскивание лица «ледяной» водой,чтобы вызвать рефлекс ныряльщика.
6. Одним из показаний к назначению СГ у детей считают ЗСН на фоне наджелудочковых пароксизмальных тахикардии. Однако дигитализация противопоказана при WPW-синдроме, так как стимуляция добавочных проводящих путей в этих случаях может вызвать фибрилляцию желудочков сердца.
| См. алг. 4.6 |
| |||||
 | |||||
 |
|
|
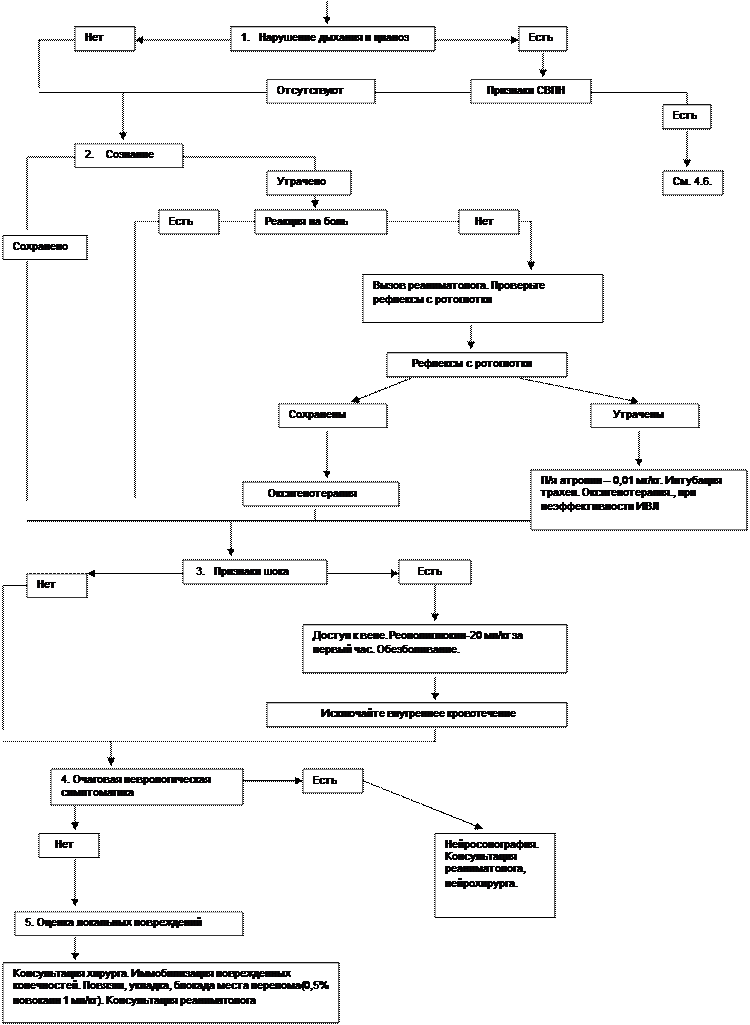
ПОЛИТРАВМА
1. Сочетанная и множественная травма (политравма) — самый тяжелый вид повреждений у детей. Это одна из основных причин летальных исходов при несчастных случаях. Чаще всего они возникают как результат транспортных происшествий, падения с высоты. Диагностика сочетанных повреждений трудна, так как клиническая картина травмы одной локализации затушевывается другой, что наиболее ярко проявляется при сочетанных черепно-мозговых поражениях. Вместе с тем в задачу врача, оказывающего первую помощь, входит не столько топическая диагностика отдельных повреждений, сколько выделение ведущей травмы и патологического синдрома.
2. Оказание первой врачебной помощи ребенку с политравмой должно являться классическим примером проведения в жизнь принципа приоритетности, т.е. последовательного исключения, а при необходимости борьба с наиболее угрожающим синдромом, который может раньше других привести к летальному исходу. Последовательность лечебно-диагностических шагов в этих случаях должна быть следующей:
• остановка наружного кровотечения;
• обеспечение проходимости верхних дыхательных путей и оксигенации;
• диагностика и неотложная терапия:
- синдрома внутригрудного напряжения (пневмоторакс, пневмогемоторакс);
- глубины комы для выбора метода поддержания свободной проходимости ВДП и предупреждения возможной аспирации;
- декомпенсированного шока с началом его лечения;
- открытой или закрытой черепно-мозговой травмы для решения вопроса об экстренности нейрохирургического вмешательства.
Признаками ЧМТ с возможным внутричерепным кровотечением являются очаговая симптоматика, рвота, нарушения сознания, кровотечение и ликворея из носовых и ушных ходов.
 | |||
 |
Дата добавления: 2015-12-20; просмотров: 17; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
