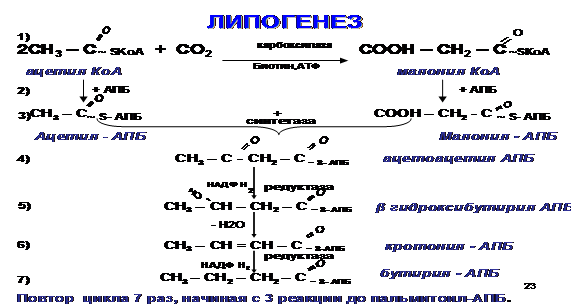
Синтез высших жирных кислот (липогенез). Особенности. Регуляция.
Липогенезнаиболее активно происходит в цитозоле клеток печени, кишечника, жировой ткани, в состоянии покоя или после еды. Особенности:
1) Протекает в цитоплазме.
2) У человека происходит синтез только пальмитиновой кислоты.
3) Принимает участие АПБ (ацилпереносящий белок) – полиферментный комплекс из 6 ферментов.
4) Необходимо участие реакций карбоксилирования, СО2, АТФ, НАДФ∙Н2.
Удлинение пальмитиновой кислоты происходит с участием ацетил-КоА, с образованием стеариновой кислоты. В печени и в тканях мозга из стеариновой кислоты образуются ВЖК с длинной углеродной цепью от С20 до С24, необходимых для образования глико- и сфинголипидов. Из ненасыщенных жирных кислот в организме синтезируется только олеиновая в результате дегидрирования стеариновой кислоты (десатурация) – под влиянием ферментов десатураз, которые могут образовывать двойные связи только у 9 углеродного атома, ω-3 и ω-6 не синтезируются в организме и обязательно должны поступать с пищей.
Гормональная регуляция.Ключевым ферментом синтеза ВЖК явл. карбоксилаза, активность которого регулируется:
1) Глюкагон, адреналин по мембранному механизму вызывают её фосфорилирование, она становится неактивной и липогенез тормозится.
2) Инсулин вызывает дефосфорилирование карбоксилазы, которая становится активной, и стимулируется липогенез: по внутриклеточному механизму инсулин - индуктор синтеза карбоксилазы.
Синтез нейтральных жиров.
Нейтральные жиры – в их состав входит 3хатомный спирт глицерин и ВЖК: олеиновая кислота 55%, пальмитиновая 20%, линолевая 10%.


Ожирение. Первичное и вторичное. Причины.
Ожирение – полигенное заболевание, сопровождающееся накопление ТАГ в адипоцитах, которое явл. фактором риска развития инфаркта миокарда, инсульта, СД, гипертонической и желчнокаменной болезни.
1) Первичное – оно развивается в результате алиментарного дисбаланса – избыточное калорийное питание по сравнению с расходованием энергии. Причины:
- генетические нарушения до 80% - состав и количество потребляемой пищи
- система питания в семье - уровень физической активности
- психологические факторы
Генетические факторы в развитии ожирения. Метаболические различия между тучными и худыми людьми. У людей, склонных к ожирению, вероятно, имеется более прочное сопряжение дыхания и окислительного фосфорилирования, т.е. более эффективный метаболизм. Возможно разное соотношение аэробного и анаэробного гликолиза. Анаэробный гликолиз (как менее эффективный) «сжигает» гораздо больше глюкозы, в результате снижается переработка в жиры.
У человека обнаружен ген ожирения. Продуктом экспрессии этого гена служит белок лептин, который содержит 167 аминокислотных остатков, взаимодействует с рецептором гипоталамуса, в результате снижается секреция нейропептида У, стимулируя пищевое поведение. У 80% больных концентрация лептина в крови тучных людей больше в 4 раза чем у нормы. У 80% лиц с первичным ожирением гипоталамус нечувствуителен к лептину, у 20% - дефект стуктуры лептина.
2) Вторичное ожирение – ожирение в результате основного заболевания, чаще эндокринного.
· Болезнь Иценко-Кушинга – гиперф-я глюкокортикоидов. Гипергликемия, снижение толерантности к глюкозе, обусловленные стимуляцией глюкогеногенезе («стероидный диабет»), усиление катаболизма белков, уменьш. мыш. масса, своеобразное отложение жира (лунообразное лицо, выступающий живот). Гипернатриемия, гипокалиемия, гипертензия, истончение кожи.
· Микседема – гипофун-я щит. железы. Слиз. отёк, пат. ожирение, резкое снижение основного обмена, выпадение волос и зубов, псих. расстройства, сухая кожа, гипергликемия, t снижена, агрессия.
· СД 2-го типа.
· Болезни гипофиза, гипоталамуса.
Дата добавления: 2018-05-30; просмотров: 2063; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
