Осмотическая активность плазмы крови
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ С.Д.АСФЕНДИЯРОВА
Специальность: Общая медицина
Направление подготовки: «Хирургия» 7 курс
Название дисциплины: Анестезиология, реаниматология и интенсивная терапия в онкологии с маммологией
СИЛЛАБУС
Тема: Особенности интенсивной терапии онкологических больных. Инфузионная терапия. Парентеральное питание. Болевой синдром.
Алматы 2016 г.
Силлабус составлен: Абдымолдаевой Ж. А., согласно инструктивного письма №10 на основании ТУП интернатуры (2011 г.), разработанной в соответствии с ГОСО РК 2006 г. и Рабочей программы по специальности «Хирургия»
Обсужден и утвержден на заседании кафедры, протокол № от «___» _________2016 г.
Зав. кафедрой, д.м.н., профессор _____________________ Исраилова В. К.
| Сведения о преподавателях: список, степени и должности, приоритетные научные интересы |
| №№ | ФИО | Степень | Должность | Приоритетные научные интересы, достижения |
| 1 | 2 | 3 | 4 | 5 |
| 1. | Исраилова В. К. | зав. кафедрой, профессор | д.м.н. | Специалист в области анестезиологии и реанимации |
| 2. | Джолдыбеков Т. С. | доцент | к.м.н. | Специалист в области анестезиологии и реанимации |
| 3. | Бердалина Г.С. | доцент | к.м.н. | Специалист в области анестезиологии и реанимации |
| 4. | Утегенова Ж.А. | доцент | к.м.н. | Специалист в области анестезиологии и реанимации |
| 5. | Мухамадиев Б.Т. | ассистент | к.м.н. | Специалист в области анестезиологии и реанимации |
| 6. | Сулейменов Б.К. | ассистент | д.м.н. | Специалист в области анестезиологии и реанимации |
| 7. | Абдымолдаева Ж.А. | ассистент | Специалист в области анестезиологии и реанимации | |
| 8. | Юлдашев А.А. | ассистент | Специалист в области анестезиологии и реанимации | |
| 9. | Зрячев В.М. | ассистент | Специалист в области анестезиологии и реанимации | |
| 10. | Джаркенбекова Д. С. | ассистент | Специалист в области анестезиологии и реанимации | |
| 11. | Камалова Г.Т. | ассистент | Специалист в области анестезиологии и реанимации | |
| 12. | Шмыгалева А.А. | ассистент | Специалист в области анестезиологии и реанимации |
|
|
|
| 2. | Контактная информация: место нахождения кафедры (адрес, корпус, аудитория), телефоны, электронный адрес |
| Наименование кафедры | Адрес | Аудитория | Телефоны Электронный адрес |
| Кафедра анестезиологии и реаниматологии | г. Алматы, Казыбек би, №96 ГКП на ПХВ ГБСНП | - | - |
| 3. | Темы занятий и объем учебных часов |
| № | Тема | Форма проведения | Продолж. в часах |
| 1 | 2 | 3 | 4 |
| 1 | Особенности организма онкологического больного. Оценка функционального состояния больных. Опухоль и организм. | Практическое занятие. Курация пациента, интерпретация клинико-лабораторных данных, клинический разбор, ведение мед. документации | 6 |
| 2 | Особенность анестезиологического обеспечения онкологических больных. Предоперационная подготовка больного. Операционный и анестезиологический риск. | Практическое занятие. Курация пациента, интерпретация клинико-лабораторных данных, клинический разбор, ведение мед. документации | 6 |
| 3 | Особенность интенсивной терапии онкологических больных. Инфузионная терапия. Парентеральное питание. Болевой синдром. | Практическое занятие. Курация пациента, интерпретация клинико-лабораторных данных, клинический разбор, ведение мед. документации | 6 |
| 4 | Реанимация и интенсивная терапия в раннем послеоперационном периоде. Профилактика осложнений. | Практическое занятие. Курация пациента, интерпретация клинико-лабораторных данных, клинический разбор, ведение мед. документации | 6 |
| 5 | Особенность организма пациентов с онкопатологией молочной железы. Функциональное состояние больного. Компенсации соматических расстройств. | Практическое занятие. Курация пациента, интерпретация клинико-лабораторных данных, клинический разбор, ведение мед. документации | 6 |
| ВСЕГО: | 30 |
|
|
|
|
|
|
НАРУШЕНИЯ МЕТАБОЛИЗМА, ВОДНО-ЭЛЕКТРОЛИТНОГО
БАЛАНСА И КИСЛОТНО-ОСНОВНОГО СОСТОЯНИЯ
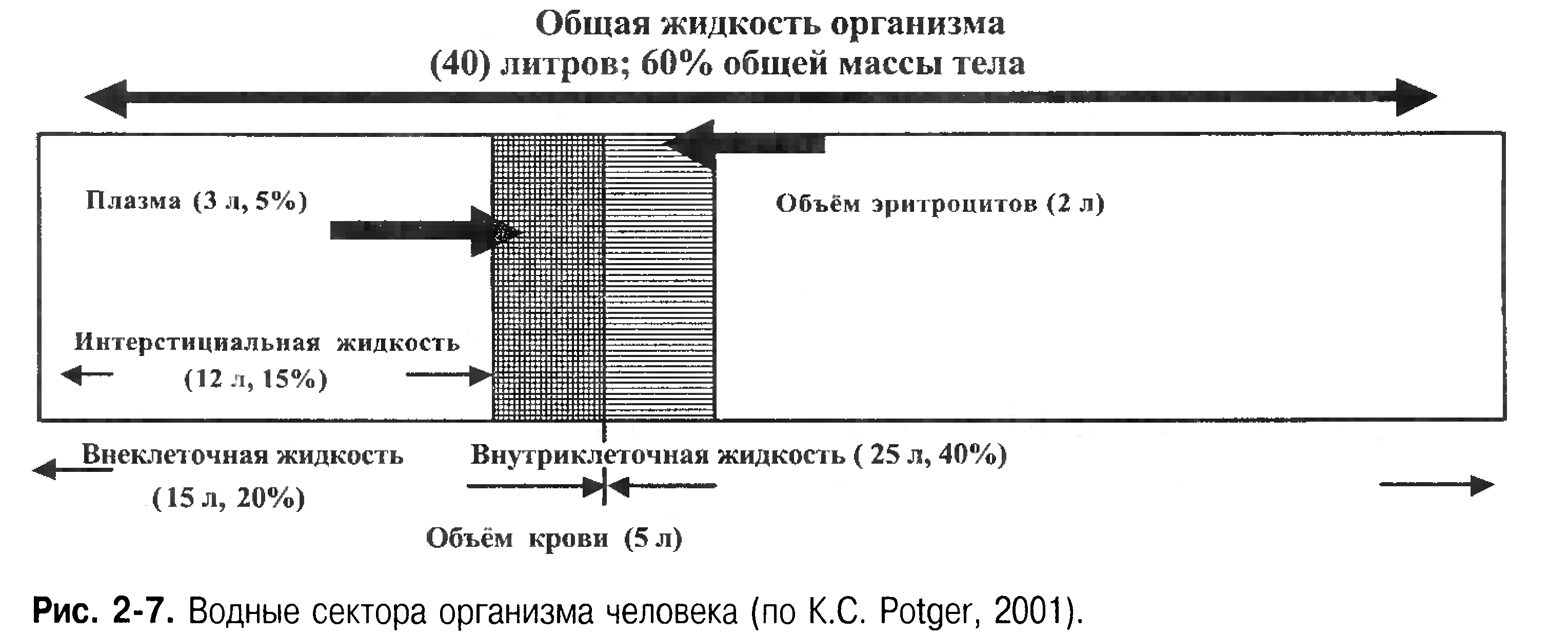
Водные сектора организма
ОПРЕДЕЛЕНИЕ Водные сектора — различные структуры организма, разделённые биологическими полунепроницаемыми мембранами (принимают участие в перераспределении воды между этими структурами).
КЛАССИФИКАЦИЯ
Вся вода, находящаяся в организме человека, распределена между двумя водными компартментами.
• Внутриклеточная жидкость составляет примерно 40% общей массы тела (25 л).
• Внеклеточная жидкость — 20% массы тела (15 л).
Составляющие внеклеточной жидкости.
• Интерстициальная жидкость — 15% общей массы тела (или 12 л).
• Внутрисосудистая жидкость — плазма — составляет примерно 5% массы тела
(или 3 л).
• Трансцеллюлярная жидкость.
• Лимфа.
Общее содержание воды в организме зависит от возраста и конституции человека.
Общее содержание воды в организме новорождённых составляет 80% массы тела, у взрослого мужчины или женщины средних лет — 60% и 50% массы тела соответственно. В пожилом возрасте происходит уменьшение общего содержания воды: у мужчин до 51%, у женщин — до 45% массы тела.
|
|
|
Водный баланс
В организм здорового человека жидкость попадает с употребляемой им пищей или водой. В результате обменных процессов, происходящих в организме, также образуется вода. Количество жидкости, поступающее при питье, составляет 1500 мл (примерно 60% всей жидкости, попадающей в организм в течение суток), с пищей — 750 мл (30%). Количество метаболической воды, образующейся в человеческом организме, как правило, не превышает 250 мл (10%). В норме потеря жидкости составляет 2500 мл в сутки. Выделение воды из организма происходит с мочой — 1500 мл (60%), через кожу (неощутимые потери) и посредством перспирации через лёгкие — 700 мл (28%), с потом — 200 мл (8%) и калом - 100 мл (4%) (рис. 2-7).
Осмотическая активность плазмы крови
Осмотическую активность биологической жидкости определяет концентрация биологически активных веществ — диссоциирующих электролитов (имеют относительно высокую молекулярную концентрацию и незначительную молекулярную массу) и недиссоциирующих соединений. Данную активность (соответствующую 1 л раствора) выражают в миллиосмолях (моем); один моем соответствует одному миллиэквиваленту (мэкв) одновалентных ионов, при этом отношения мэкв/л и ммоль/л равны. Общая концентрация плазмы составляет 285-295 мосм/л. Осмотическую концентрацию обозначают терминами «осмолярность» и «осмоляльность».
• Осмолярность — число осмолей растворённого вещества, содержащегося в 1 л раствора. Единицы измерения осмолярности — мосм/л.
• Осмоляльность — число осмолей растворённого вещества, содержащегося в 1 кг растворителя. Осмоляльность измеряют в мосм/кг воды. Примерно половину величины (50%) осмотического давления плазмы крови создают присутствующие в ней ионы натрия (Na). Вклад ионов хлора (С1 ) почти в два раза меньше (30% осмотического давления плазмы крови).
| Уравнение для расчёта осмоляльности плазмы крови Опл = 2 х [Ыа1 + [С6Н12061 + [мочевина], где Опл — осмоляльность плазмы крови (мосм/кг); [Na^] — концентрация ионов натрия в плазме крови (мосм/л); [C6HI2OJ — концентрация глюкозы в плазме крови (мосм/л); [мочевина] — концентрация мочевины в плазме крови (мосм/л). При токсемии осмоляльность плазмы возрастает в результате возможного присутствия в ней таких веществ, как этанол и этиленгликоль, сложных углеводов и недифференцируемых «неизмеряемых осмолей». Коллоидно-осмотическое давление плазмы Коллоидно-осмотическое давление плазмы (КОД) — осмотическое давление, создаваемое белками плазмы крови: альбуминами, глобулинами и фибриногеном. В норме величина КОД составляет 25 мм рт.ст. (3,4 кПа). КОД зависит от молекулярной массы растворённого вещества и его концентрации. Альбумины создают 80% КОД плазмы, глобулины — до 16-18%, а белки свёртывающей системы крови — не более 2%. Соотношение коллоидно-осмотического и гидростатического давления определяет процессы фильтрации и реабсорбции, происходящие в организме (закон Старлинга см. главу 2.6). Уменьшение альбумина в плазме крови (ниже 30 г/л) и снижение КОД (менее 14-16 мм рт.ст.) являются независимыми факторами неблагоприятного исхода. Регуляция водно-электролитного обмена Снижение объёмов жидкости и увеличение осмолярности плазмы вызывают жажду и повышенную секрецию антидиуретического гормона (АДГ) гипоталамо-гипофизарной системой. АДГ воздействует на мозговой слой почек, стимулируя резорбцию воды. В результате, взаимодействуя с ренин-ангиотензин- альдостероновой (РААС) системой в ответ на снижение жидкостного циркулирующего объёма, АДГ восстанавливает его. Совместное действие этих двух систем обусловливает сбалансированную задержку натрия и воды. При снижении осмолярности плазмы секреция АДГ снижается. При этом происходит выделение избыточной воды и увеличение осмолярности плазмы до нормальных значений. Неадекватная повышенная секреция АДГ приводит к задержке воды в организме и снижению концентрации натрия во внеклеточной жидкости. Одной из возможных причин нарушений водно-электролитного баланса считают надпочечниковую недостаточность. ИНФУЗИ0НН0-ТРАНСФУЗИ0ННАЯ ТЕРАПИЯ ВВЕДЕНИЕ Инфузионная терапия — одно из основных инструментов анестезиолога- реаниматолога и может дать оптимальный лечебный эффект только при соблюдении двух непременных условий: врач должен чётко понимать цель применения препарата и иметь представление о механизме его действия. Основные задачи ИТТ: • восстановление и поддержание объёма и состава всех водных секторов организма (сосудистого, интерстициального, клеточного); • оптимизация параметров центральной, регионарной гемодинамики и микроциркуляции; • коррекция параметров гомеостаза: ионного и кислотно-щелочного равновесия; <о- осмолярности и онкотического давления; • обеспечение адекватного транспорта кислорода к органам и тканям (главное условие адекватной ИТТ); • профилактика реперфузионных повреждений. Обязательный компонент интенсивной терапии критических состояний — использование трансфузионных методов коррекции дефицита клеточных и плазменных компонентов крови, приобретённого больным в результате заболевания, в процессе цитостатической терапии, при кровопотере вследствие травмы или оперативного вмешательства. ИНТЕНСИВНАЯ ПОСЛЕОПЕРАЦИОННАЯ ТЕРАПИЯ БОЛЬНЫХ, ПЕРЕНЁСШИХ МАССИВНУЮ ИНТРАОПЕРАЦИОННУЮ КРОВОПОТЕРЮ Специфика лечения больных, перенёсших массивную и сверхмассивную интра- операционную кровопотерю, приобрела актуальность в связи с развитием агрессивной хирургии и расширением показаний к оперативному лечению рака, особенно его местно распространённых форм. Среди больных ОРИТ 20% составляют пациенты после онкохирургических вмешательств с кровопотерей от 60% и выше; максимально 700% ОЦК. Массивными и сверхмассивными кровопотерями сопровождаются в основном оперативные вмешательства, выполняемые по поводу: • рака почки с опухолевым тромбом, распространяющимся по нижней полой вене (17%); • опухоли забрюшинного пространства (16%); • опухоли костей и мягких тканей (15%); • рака толстой кишки (8%); • рака желудка (6%); • кардиоэзофагеального рака (5%); • рака поджелудочной железы (5%). В зависимости от объёма интраоперационной кровопотери ИТТ различна. • При кровопотере до 100% ОЦК показатели системной гемодинамики на приемлемом уровне, для восстановления, как правило, достаточно использования адекватных объёмов ИТТ. • При кровопотере 100-200% ИТТ ведут кристаллоидными растворами (130- 150% от объёма кровопотери) и коллоидами (50-70%), которые на 30-35% состоят из СЗП, на 20-50% из синтетических коллоидов, главным образом, гидроксиэтилкрахмалов. • Кровопотеря свыше 100-200% ОЦК требует помимо массивной ИТТ применения кардиовазотоников для создания централизации кровообращения и сохранения перфузии жизненно важных органов. Необходимость применения кардиовазотоников в ранний послеоперационный период чаще сохраняется у больных, перенёсших кровопотерю в объёме более 200% ОЦК. • Для стабилизации системы гемостаза при массивной интраоперационной кровопотере 600-700% ОЦК требуется СЗП в объёме не менее 30% от объёма крови у больных с развившимся острым ДВС-синдромом. Достаточный объём вводимых эритроцитов (донорских + аутотрансфузируемых) составляет 20-30% объёма крови. Ранние осложнения массивной кровопотери и применения кардиовазотоников. • Лактат-ацидоз. • Нарушения в системе гемостаза, обусловленные гемодилюционной коагулопатией и острым ДВС-синдромом у больных, перенёсших кровопотерю более 100% ОЦК. Тактика применения компонентов крови в ранний послеоперационный период, в частности СЗП или эритроцитарной массы, зависит от необходимости применения противошоковой, гемостатической терапии при продолжающемся кровотечении или синдроме ДВС. Онкологические больные, перенёсшие тяжёлую операционную травму, массивную интраоперационную кровопотерю, геморрагический шок, острый синдром ДВС и массивную ИТТ, составляют особую группу риска развития органной и ПОН, в том числе ОПЛ/ОРДС. Построить программу ИТТ и поддержать адекватный баланс жидкости в организме в ранний послеоперационный период у больных с массивной интраоперационной кровопотерей очень сложно. Врачу необходимо учитывать противоречие между необходимостью адекватно восполнить кровопотерю и предотвратить перегрузку объёмом жидкости, которая ведёт к развитию некардиогенного ОЛ и ОСН, в первые сутки послеоперационного периода назначают не более 2-2,5 л жидкости больным, поступившим в ОРИТ со стабильными показателями кровообращения. Профилактика гипергидратации основана на точном подсчёте баланса жидкости, избыток которой не должен превышать 80 мл/кг, что достигается применением диуретиков (фуросемид 10-15 мг). Необходимо поддерживать КОД плазмы крови на уровне 20-25 мм рт.ст. О достаточной гидратации на фоне диуретической терапии свидетельствуют нормонатриемия, степень гемодилюции 28-30%, данные коагулограмм, а также стабильные показатели гемодинамики, не требующие введения кардиовазотоников. У больных, поступивших в ОРИТ с геморрагическим шоком, инфузионную программу следует строить таким образом, чтобы способствовать поддержанию КОД в пределах нормальных значений, поскольку к концу операции выявляют не только низкие значения КОД, но и существенную задержку жидкости в организме. Объём вводимых коллоидных растворов должен превышать инфузию кристаллоидов в среднем в 1,5 раза. Это положение наряду с применением диуретической терапии и достижением отрицательного баланса жидкости на этапе наблюдения больных в ОРИТ — профилактические меры против ОПЛ/ОРДС. ПОСЛЕОПЕРАЦИОННЫЕ КРОВОТЕЧЕНИЯ Диагностика послеоперационного кровотечения в ранние сроки не вызывает трудности лишь при активном избыточном выделении крови по дренажу (более 200 мм/ч) или наличии сгустков в геморрагической жидкости с большой примесью гемоглобина. Однако иногда дренажные трубки даже большого диаметра при интенсивном кровотечении забиваются сгустками крови. В таком случае гиповолемию, снижение АД и ЦВД, тахикардию, олигурию, резкую бледность кожных покровов, несмотря на адекватную ИТТ, следует расценивать как признаки кровотечения. Необходимо проводить ИТТ, направленную на коррекцию системного гемостаза и гемодинамических нарушений, одновременно с активным поэтапным наблюдением хирурга и исследованием системы гемостаза. Даже умеренные изменения коагулограммы у больных с послеоперационным кровотечением с большой долей достоверности свидетельствуют о необходимости дополнительного хирургического гемостаза. Неблагоприятным признаком считают гипофибриногенемию (менее 1 г/л) на фоне высокого уровня D-димера, что наблюдают у больных с тяжёлым геморрагическим шоком. Причины послеоперационного продолжающегося кровотечения, требующего консервативной терапии. • Гемодилюционная коагулопатия характеризуется умеренной гипокоагуляцией, а также отсутствием или низким уровнем маркёров ДВС. Больному назначают консервативную терапию с восполнением факторов свёртывания. • Острый ДВС-синдром после оперативных вмешательств, осложнившихся массивной кровопотерей и гиповолемическим шоком, характеризуется: тяжёлой гипокоагуляцией (АЧТВ 120-180 с), обусловленной дефицитом факторов свёртывания крови как за счёт потребления, так и за счёт гемодилюции; о тромбоцитопенией (50 тыс. в 1 мкл и ниже) с полным отсутствием способности тромбоцитов к агрегации, высоким уровнем маркёров внутрисосудистого свёртывания крови. Желудочно-кишечные кровотечения из острых язв, так называемые стрессовые кровотечения, наблюдают в более поздние послеоперационные сроки. Генез стрессовых кровотечений многофакторный; ключевую роль отводят нарушению микроциркуляции в ЖКТ. Активация или нейтрализация потенциально повреждающих факторов (ионы водорода, жёлчные кислоты, пепсин) за счёт повышения секреции бикарбоната и увеличения образования слизи связаны с адекватным кровообращением слизистой оболочки желудка и двенадцатиперстной кишки. Нарушения оксигенации (сочетание ишемии тканей и ацидоза) выступают отправным моментом снижения активности защитных факторов, в результате которого происходит увеличение числа кислородных и водородных радикалов, повреждение клеток слизистой оболочки ЖКТ и развитие эрозивно-язвенных кровотечений. Основную группу риска составляют больные, перенёсшие шок различного генеза, сепсис, пациенты с дыхательной, острой печёночной и почечной недостаточностью. Диагностика основана на снижении гемоглобина при динамическом наблюдении и выявлении окрашенного кровью или цвета кофейной гущи желудочного содержимого, появлении мелены. При сохранении данной симптоматики свыше 12 ч или развитии гемодинамических изменений (снижение давления, тахикардия, снижение гемоглобина) следует провести гастроскопию. Основные задачи профилактики: • обеспечение достаточной оксигенации и восстановление местного кровообращения; • адекватная терапия дыхательной недостаточности; • достаточное объёмозамещение и своевременное устранение нарушений кровообращения внутренних органов препаратами с позитивным инотропным действием и другими вазоактивными агентами; • борьба с инфекционными осложнениями; • предупреждение стрессовых ситуаций с помощью анальгетиков и седативных препаратов, что снижает число случаев кровотечения. Среди средств медикаментозной профилактики стрессовых язв особый интерес вызывает омепразол, который ингибирует протонный насос и обладает максимальным тормозящим действием на кислотную секрецию. При распространённом повреждении остановку диффузного кровотечения проводят с помощью орошения поверхности гемостатическими растворами. Если виден повреждённый сосуд, наиболее эффективно его клипирование, а также инъекции растворов для компрессии участка кровотечения и вазоконстрикции (физиологический раствор хлорида натрия с добавлением адреналина). Появление препарата эптаког альфа (новосевен*) (рекомбинантного активированного VII фактора свёртывания), открыло новые возможности для лечения неконтролируемых кровотечений после различных оперативных вмешательств. Механизм действия эптакога альфа основан на локальной инициации гемостаза в месте повреждения, препарат формирует комплексы с тканевым фактором повреждённых тканей. Особенности механизма действия препарата, характеризующиеся локальным эффектом, объясняют безопасность его применения, абсолютных противопоказаний для использования не существует. Методы обезболивания и мониторинга, используемые в онкологии |
·
Конец формы
| Анестезиологам приходится исходить из того, что показания к операции у больного раком всегда являются абсолютными, поэтому даже при наличии у него выраженных расстройств, связанных с основным или сопутствующими заболеваниями, следует стремиться провести хирургическое лечение. Это согласуется с существующей современной тенденцией к расширению показаний для хирургического лечения в связи с совершенствованием анестезиологической и хирургической техники. Больным со сниженными функциональными резервами дыхания и кровообращения, других органов и систем показаны методы анестезии, обеспечивающие адекватный операционной травме уровень анестезии и арефлексии, предотвращающие патологические реакции кровообращения в ответ на операционную травму и не оказывающие нежелательных побочных эффектов. В последнее время общая анестезия базируется на принципе многокомпонентности, когда необходимые составляющие анестезий (выключение сознания, анестезия, арефлексия, вегетативная стабилизация, миорелаксация) достигаются комбинацией компонентов с избирательными свойствами (центральный анальгетик, транквилизатор, гипнотик, нейролептик, миорелаксант). Существенный вклад в обеспечение анестезии и арефлексии при онкологических вмешательствах вносит регионарная анестезия, однако при больших внутриполостных операциях она может быть использована только в составе комбинированной общей анестезии с искусственной вентиляцией легких. Значительную часть больных онкологического стационара составляют люди пожилого и старческого возраста, у которых помимо рака имеются инволютивные органические и функциональные изменения, а нередко и тяжелые сопутствующие заболевания с той или иной степенью недостаточности функций органов и систем. Следует также учитывать нарушения, развившиеся в результате предоперационной лучевой и химиотерапии. Все это диктует необходимость проведения специальных мероприятий по предоперационной коррекции нарушений в оптимальные сроки. Современный уровень оперативного лечения, проведения лечебных и диагностических манипуляций выдвигает перед анестезиологической службой ряд задач. В первую очередь к ним необходимо отнести обеспечение безопасности и психологического комфорта больному, надежное обезболивание, предотвращение патологических реакций кровообращения, надежную проходимость дыхательных путей, уменьшение побочных эффектов и, конечно, — создание оптимальных условий для работы хирурга. Выбор метода анестезиологического пособия обусловлен несколькими обстоятельствами: необходимостью согласования с пациентом метода анестезии при любой, даже небольшой, опасности для него (например, согласие на регионарную анестезию); возможностью снижения вредного воздействия анестетических агентов на анестезиолога и персонал операционной; созданием оптимальных условий для работы хирурга. На выбор метода анестезиологического пособия оказывают влияние также следующие факторы: длительность операции; · зона операции; · необходимость релаксации; · «полный» желудок; · исходное состояние пациента и сопутствующая патология; · возраст; · постоперативная фаза: стационарная или амбулаторная. Критерий «длительность операции». При продолжительности операции до 30 мин может быть проведен масочный или внутривенный наркоз, опасность — аспирация желудочного содержимого. Увеличение продолжительности операции свыше этого срока является показанием для эндотрахеальной анестезии. Альтернатива: ларингеально-масочная и регионарная анестезия (когда это возможно). Критерий «зона операции». Операции на органах грудной и верхнем этаже брюшной полостей выполняются в условиях эндотрахеальной анестезии или при комбинации ее с регионарной анестезией. При положении больного на животе показана интубация трахеи, альтернатива — регионарная анестезия. Операции на нижнем этаже брюшной полости, органах малого таза и конечностях могут быть выполнены в условиях регионарной, масочной, ларингеально-масочной, эндотрахеальной и комбинированной анестезии. Критерий «необходимость релаксации». Достаточная релаксация необходима в: · абдоминальной хирургии; · торакальной хирургии; · гинекологии при абдоминальном доступе; · урологии при абдоминальных и ретроперитонеальных вмешательствах. Особенно надежная релаксация необходима в: · нейрохирургии при интракраниальных вмешательствах; · глазной хирургии. Критерий «полный желудок». Все пациенты с «полным желудком» должны быть интубированы в условиях защиты от аспирации по правилу ведения анестезии при кишечной непроходимости. К больным с «полным желудком» относятся пациенты: · у которых со времени последнего приема пищи прошло менее 6 ч; · с кишечной непроходимостью; · со стенозами верхних отделов желудочно-кишечного тракта (пищевод, желудок, двенадцатиперстная кишка); · с опухолями брюшной полости больших размеров (высокое стояние диафрагмы, нарушение пассажа пищи); · в бессознательном состоянии. Критерий «исходное состояние и сопутствующая патология». Ключевые моменты: · Заболевания легких: предпочтительно использование ингаляционной или регионарной анестезии, с осторожностью вводятся все медикаменты, угнетающие дыхание (опиоиды, фентанил). · Заболевания сердца: необходимо соблюдать осторожность при индукции анестезии, интубации трахеи, при дозировании ингаляционных анестетиков, учитывать кардиодепрессивное действие препаратов для анестезии. · Заболевания мышц: возможно проведение операции без использования мышечных релаксантов или с минимальными дозами деполяризующих релаксантов, необходимо соблюдение осторожности при применении опиоидов. · Заболевания печени: следует по возможности избегать применения ингаляционных анестетиков, альтернативой может служить использование нейролептаналгезии, атаралгезии и регионарной анестезии. · Заболевания почек: так как почти все мышечные релаксанты выводятся почками, дозы их должны быть снижены, а предпочтение отдано недеполяризующим релаксантам средней продолжительности действия. Критерий «возраст». У пожилых пациентов следует иметь в виду возможность сочетания регионарной и общей анестезии. Критерий «постоперативная фаза — стационарная или амбулаторная». При амбулаторных операциях доминирует общая анестезия с использованием лицевой и ларингеальной масок, с применением короткодействующих внутривенных анестетиков, анальгетиков и гипнотиков. Применение регионарной анестезии в амбулаторной практике дискутабельно в связи с продолжительностью действия и возможными ее побочными действиями и осложнениями. Необходимо помнить о том, что в онкоанестезиологии дозы лекарственных препаратов должны быть снижены на 15-20%. Операции в онкологии, как правило, отличаются большой травматичностью и длительностью, а чем обширнее и длительнее оперативное вмешательство, тем больше вероятность развития осложнений и неблагоприятного исхода. На фоне ограниченных функциональных возможностей организма онкологического пациента оперативное вмешательство создает экстремальные условия для деятельности всех органов и систем, а особенно сердечно-сосудистой, дыхательной, выделительной. Одной из основных задач анестезиолога является обеспечение безопасности больного, находящегося в анестезии. Для этого необходима система эффективного контроля жизненно важных функций организма во время анестезии и операции. Американским обществом анестезиологов приняты стандарты интраоперационного мониторинга, которые могут дополняться по мере необходимости каждым анестезиологом. При использовании сложных технических методов мониторинга следует учитывать показания, противопоказания, осложнения, которые могут возникнуть при их применении, а также экономическую целесообразность. Ввиду того что состояние больного в ходе анестезии быстро меняется, присутствие анестезиолога необходимо на протяжении всего времени анестезии, несмотря на наличие мониторинга. Следует обязательно проводить мониторинг: кровообращения; дыхания. По показаниям применяется мониторинг: центральной нервной системы; температуры тела; диуреза. Мониторинг кровообращения. Неинвазивный мониторинг артериального давления. Абсолютные показания — общая или регионарная анестезия. Методика и частота измерения зависят от вида хирургического вмешательства и состояния больного. Инвазивный мониторинг артериального давления показан при управляемой гипотензии, возможном значительном колебании артериального давления, необходимости мониторинга газов артериальной крови. Электрокардиография представляет большую диагностическую ценность у всех оперируемых больных. Современные мониторы дают возможность автоматического анализа ЭКГ, в том числе сегмента ST, что позволяет диагностировать ранние признаки ишемии миокарда. По звуковому сигналу анестезиолог может распознать изменения в частоте сердечных сокращений, ритме сердца, однако работа электрохирургического оборудования ограничивает возможности интраоперационного анализа аритмий. С целью мониторинга центрального венозного давления и обеспечения инфузионно-трансфузионной терапии осуществляется катетеризация центральных вен. Катетеризация легочной артерии плавающим катетером Свана-Ганца позволяет определить преднагрузку левого желудочка, диагностировать воздушную эмболию, ишемию миокарда, а также получить образцы смешанной венозной крови. Существуют катетеры со встроенными электродами для регистрации внутриполостной ЭКГ и кардиостимуляции, а также с термисторами для измерения сердечного выброса. При применении этого исследования следует иметь в виду возможность таких грозных осложнений, как разрыв легочной артерии и нарушения ритма сердца. Мониторинг дыхания. Пульсоксиметрия является одним из стандартов обязательного интраоперационного мониторинга, а тем более у онкологических пациентов пожилого возраста при ограниченных функциональных возможностях. Пульсоксиметрия предназначена для неинвазивного измерения насыщения периферической крови кислородом, оценки перфузии тканей (по амплитуде пульса) и измерения частоты сердечных сокращений. Это метод позволяет быстро распознать развивающуюся гипоксию и оценить адекватность доставки кислорода жизненно важным органам, а в послеоперационном периоде — контролировать развитие гиповентиляции, ателектазов и бронхоспазма. Капнография дает возможность осуществить мониторинг дыхания, кровообращения и герметичности дыхательного контура. Метод позволяет быстро и точно диагностировать ошибочную интубацию пищевода, перегиб эндотрахеальной трубки или другого воздуховода, а также негерметичность дыхательного контура. Другие виды мониторинга. Интраоперационный мониторинг центральной нервной системы (электроэнцефалография, вызванные потенциалы) проводят при вмешательствах с риском повреждения ЦНС (опухоль головного мозга, аневризма аорты, каротидная эндартерэктомия и т.д.), при использовании управляемой гипотензии, аппарата искусственного кровообращения для оценки адекватности оксигенации головного мозга. Мониторинг температуры тела желателен при длительных операциях под общей анестезией и обязателен при проведении сеансов общей гипертермии при комплексном лечении онкологических больных. Мониторинг диуреза позволяет косвенно оценить состояние почек, системы кровообращения, водного баланса и объема циркулирующей крови. Вы слышали об использовании литотерапии в онкологии? Искусные восточные целители умеют готовить из особого "камня утренней зари" волшебный эликсир для лечения онкологических заболеваний. |
Адаптационный к стрессу синдром. Болевой стресс В развитие общего адаптационного синдрома включаются не только стрессорные (в частности, симпатико-адреналовые и кортикостероидные), но и антистрессорные механизмы. Данные механизмы на разных уровнях ограничивают степень симпатико-адреналового возбуждения, уменьшают высвобождение АКТГ и глюкокортикоидов при действии на организм стрессорных агентов. В ЦНС антистрессорные механизмы представлены ГАМК-ергическими и серотонинергическими нейронами, которые ослабляют симпатические влияния и уменьшают высвобождение кортиколиберина. В периферических органах ограничение высвобождения из нервных окончаний норадреналина и уменьшение эффективности его действия обусловлены нейромедиатором ацетилхолином, некоторыми простагландинами, возможно, аденозином и другими факторами. Неспецифичность общего адаптационного синдрома является относительной. Например, реакция эндокринной и других систем организма на охлаждение, включающее обязательное участие гормонов щитовидной железы, отличается от реакции на гипоксию, при которой выработка тиреоидных гормонов может ослабляться. Преувеличение роли условий действия стрессорного агента (так называемых кондициональных факторов) в формировании особенностей ответа организма и даже характера возникающих при этом патологических процессов необоснованно. Если встать на данную точку зрения, то оказывается, что свойства самого стрессорного агента (особенно его природы) и свойства организма (его реактивности) будто бы не имеют существенного значения в приспособлении организма или в возникновении патологических процессов. Особенности стресса во многом зависят от индивидуальных свойств организма, в частности от степени его адаптированности к данному агенту; долговременная адаптация к стрессу является важным фактором предупреждения его повреждающего действия. Болевой стресс — это общее напряжение организма, связанное с возникновением боли, которая формируется обычно при действии повреждающих ткань агентов. Боль может выступать в качестве решающего патогенетического компонента ряда патологических состояний, в развитии которых существенное значение имеют изменения деятельности мозга под влиянием чрезмерной болевой афферентации, например шока. Боль (лат. dolor, греч. nocens) в узком смысле представляет собой неприятное по характеру субъективное ощущение, сопровождающееся связанными между собой эмоциональными, вегетативными и локомоторными реакциями. Как при любом другом, при болевом стрессе происходит активация симпатико-адреналовой и гипофизарно-надпочечниковой систем, принимающих участие в формировании указанных выше реакций. В настоящее время боль рассматривается как психофизиологическое состояние, возникающее чаще всего при действии на организм разрушающих агентов, при котором наряду с субъективным ощущением негативного характера действует ноцицептивная система, обеспечивающая устранение данного ощущения.
Дата добавления: 2018-04-15; просмотров: 685; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
