Диагностика и лечение в амбулаторно –поликлинических условиях больных с острым бронхитом.
Острый бронхит (ОБ) - остро возникшее воспаление бронхов, основным клиническим признаком которого является кашель (сухой или с мокротой), продолжающийся не более 3 нед.Как правило, ОБ сопровождается симптомами интоксикации и симптомами инфекции верхних дыхательных путей (ИВДП).
Этиология
Вирусы гриппа, парагриппа, респираторный синцитиальный вирус, человеческий метапневмовирус и др. (коронавирусы, аденовирусы и риновирусы чаще поражают верхние дыхательные пути) являются причиной болезни в 85-90% случаев. Микоплазмы (M. pneumoniae) обнаруживаются у 1% больных. Хламидии (Chl. pneumoniae) выявляются у 5% заболевших. Бордетеллы коклюша (B. Pertussis, В. раrаpertussis) высеваются у иммунизированных взрослых лиц. Острый бронхит бактериальной этиологии встречается крайне редко и возможен при интубации, наличии трахеостомы или бактериальной суперинфекции.
Причиной острого бронхита могут быть и различные факторы, оказывающие раздражающее действие на слизистую бронхов: физические (горячий, сухой или холодный воздух, табачный дым, большая влажность) и химические (кислоты, щелочи, кремний и др.), но они рассматриваются как часть общего токсического поражения (например, ожоговый бронхит при ожоговой болезни).
Факторами риска, способствующими развитию ОБ, являются респираторные вирусные заболевания, очаги хронической инфекции в носоглотке, иммунодефицитные состояния, пожилой и детский возраст, рефлюкс-эзофагит, ХОБЛ, хронический синусит, переохлаждение, алкоголизм, курение
|
|
|
Патогенез
Этиологические факторы, инициирующие воспалительный процесс, вызывают повреждение бронхиального эпителия, что приводит к его гибели и оголению подлежащих слоев. Это вызывает активацию клеток иммунного ответа и выделение ими медиаторов воспаления, ко-
торые вновь активируют иммунокомпетентные клетки, создавая так называемый воспалительный порочный круг (рис. 2).
Все это приводит к активации ирритативных рецепторов и С-волокон, что способствует запуску кашлевого рефлекса. Таким образом, в основе кашля при ОБ лежит воспалительный процесс в слизистой бронхов. В результате изменяется и рецепторный профиль респираторного тракта: увеличивается активность a-адренорецепторов и снижается активность β-адренорецепторов, что приводит к отеку и повышенной секреции слизи.
Классификация
По этиологическому фактору различают:
1) инфекционные (вирусные, микоплазменные, хламидийные и т.д.) бронхиты;
2) неинфекционные (от воздействия химических и физических агентов, например токсический и ожоговый);
3) смешанные острые бронхиты (сочетание факторов).
|
|
|
По локализации воспалительного процесса выделяют:
1) проксимальный (ОБ крупных и средних бронхов);
2) дистальный (ОБ мелких бронхов);
3) бронхиолит (поражение бронхиол).
По характеру воспалительного процесса различают:
1) катаральный;
2) гнойный;
3) геморрагический;
4) фибринозный;
5) гнилостный;
6) гнойно-некротический.
По функциональной характеристике:
1) необструктивный;
2) обструктивный.
Клиника
Симптомы поражения слизистой дыхательных путей. Основной жалобой больных с ОБ является остро возникший кашель, сначала сухой (или с отделением небольшого количества слизистой мокроты), приобретающий у некоторых больных надсадный, мучительный характер, затем продуктивный, со слизистой, а позднее и слизисто-гнойной мокротой. Возможны ощущение саднения за грудиной, одышка.
Вирусы, вызывающие ОБ, могут поражать и слизистую верхних дыхательных путей, поэтому у больных могут наблюдаться симптомы ИВДП: насморк, боль в горле, охриплость голоса. При одновременном поражении глотки и гортани (обычно при парагриппе) возможна осиплость голоса. При поражении аденовирусом возможны симптомы фарингита и конъюнктивита. Одышка при остром бронхите может возникать при поражении мелких бронхов и как усугубление фоновой патологии легких или сердца.
|
|
|
Также ОБ сопровождается и общими симптомами интоксикации: слабостью, потливостью, ознобом, головными болями, болями в спине и мышцах. Температура тела при ОБ обычно ниже 38 °С.
При аускультации легких выслушивается везикулярное дыхание с удлиненным выдохом, выслушиваются диффузные сухие свистящие и жужжащие хрипы. Иногда могут иметь место и влажные хрипы, но в отличие от пневмонии они не обнаруживаются над определенным фокусом поражения.
Диагностика
Диагноз ОБ является первым, который необходимо подтвердить или исключить у взрослых с остро возникшим кашлем продолжительностью не более 3 нед независимо от наличия мокроты и при отсутствии очевидных признаков пневмонии или хронического заболевания легких.
Рентгенологическое и лабораторные исследования проводятся для исключения других заболеваний при продолжающемся кашле и при подозрении на пневмонию. Бактериологическое (посев мокроты) и бактериоскопическое исследования, определение антител к вирусам, хламидиям и микоплазмам помогают уточнить этиологию ОБ и используются для оценки эпидемиологической обстановки и в тяжело протекающих случаях.
|
|
|
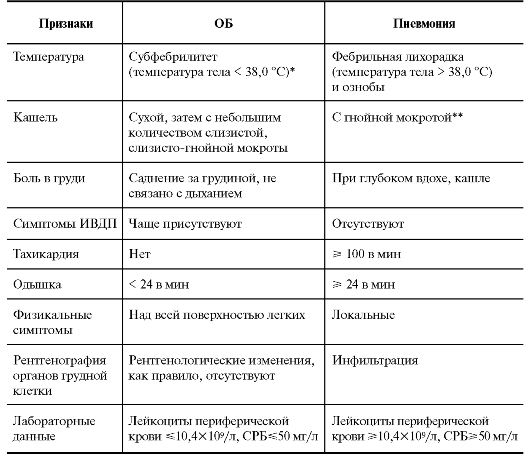
Дифференциальная диагностикаПри дифференциальной диагностике необходимо исключить следующие заболевания: пневмонию коклюшную инфекцию,
Лечение
В подавляющем большинстве случаев лечение ОБ осуществляется в амбулаторных условиях. Госпитализация при ОБ показана при тяжелом течении (обычно при развитии бронхиолита или обострении сопутствующих заболеваний) и необходимости проведения дифференциальной диагностики.
Немедикаментозное лечение:
1. Устранение воздействия факторов окружающей среды - отказ от курения, в том числе и устранение пассивного курения, проветривание и уборка помещения.
2. Применение средств, уменьшающих кашель и улучшающих отделение мокроты (горчичники, растирания, паровые ингаляции, ингаляции ментола, эвкалипта).
Медикаментозное лечение:
1. Антибактериальная терапия
Антибиотикотерапия при неосложненном ОБ не показана, поскольку часто он имеет вирусную этиологию. Неоправданная антибиотикотерапия неэффективна и приводит к росту лекарственной устойчивости микроорганизмов и повышению затрат на лечение.
Лишь у ограниченного числа больных при подозрении на хламидийную или микоплазменную этиологию ОБ (молодой возраст, наличие сухого кашля, указание на заболевание хламидиозом в семье или на работе) возможно назначение современных макролидов (кларитромицин, азитромицин) сроком на 10-14 дней; при подозрении на коклюш (при указании на контакт с больным у иммунизированных лиц) назначают эритромицин 1-2 г в сутки сроком на 7-14 дней.
2. Противовирусная терапия
С учетом вирусной этиологии ОБ в течение первых двух дней возможно назначение противовирусных средств (амантадин, ремантадин, занамивир, озельтамивир на 3-5 дней) с осторожностью назначают занамивир у больных с ХОБЛ, так как препарат может снизить бронхиальную проходимость.
3. Противовоспалительная терапия
Основной причиной кашля при ОБ является воспалительный процесс. Противовоспалительный препарат фенспирид (эреспал) назначают в дозе 80 мг 2-3 раза в сутки сроком на 7-10 дней.
4. Противокашлевые средства
Назначают в первые дни заболевания при мучительном сухом кашле; возможно назначение средств центрального (синекод по 1 драже 2 раза в день) или периферического (либексин по 0,1 г 3-4 раза в день) действия. Однако при наличии мокроты эти средства могут препятствовать ее отхождению.
5. Отхаркивающие средства
Показаны для облегчения отхождения мокроты, улучшения ее реологических свойств и восстановления мукоцилиарного транспорта.
При длительности заболевания более 1 мес и отсутствии эффекта от проводимой терапии необходимо исключить другие причины затяжного кашля
Дата добавления: 2020-04-25; просмотров: 155; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
