Дифференциальный диагноз обструктивного синдрома при хроническом бронхите и бронхиальной астме. Эмфизема легких. Этиология. Патогенез.
Эмфизема легких – патологическое изменение легочной ткани, наступающее в результате снижения эластических свойств ткани легких.
Этиология. В возникновении заболевания имеет значение: вдыхание агрессивных токсичных аэрозолей и поллютантов, табачного дыма; заболевания органов дыхания с поражением мелких бронхов и терминальных бронхиол (бронхиальная астма, хроническая обструктивная болезнь легких, затяжная пневмония); нарушение функции дыхательного центра в регуляции вдоха и выдоха (контузии и сотрясения головного мозга); профессиональные факторы (гипертвентиляция у стеклодувов, музыкантов).
Классификация. По патогенезу различают первичную (врожденную, наследственную) энфизему и вторичную, развивающуюся на фоне других заболеваний органов дыхания (хронической обструктивной болезни легких, бронхиальной астмы). По распространенности эмфизема легких делится на диффузную и локализованную.
Клиника. Клиническими проявлениями эмфиземы легких являются признаки синдрома повышенной воздушности легких. Вторичная эмфизема сочетается с симптомами основного заболевания (чаще с обструктивным синдромом.).
Основной жалобой больных с эмфиземой легких является одышка, которая является субъективным признаком дыхательной недостаточности. В начале заболевания она может появляться только после физической нагрузки. Затем одышка начинает беспокоить больных при обычной нагрузке и в покое. Усиливается одышка при перемене погоды, особенно в осенне-зимнее время.
|
|
|
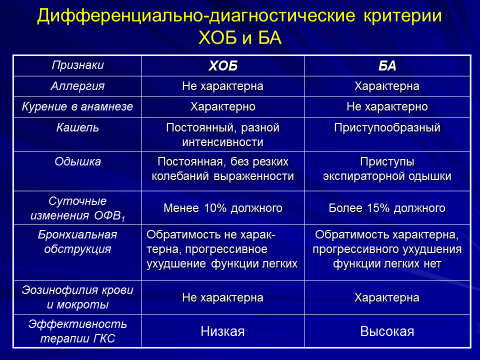
Характер одышки при первичной эмфиземе легких чаще всего смешанный, при вторичной – экспираторный. Когда одышка становится постоянной, больной к ней привыкает и иногда перестает ее ощущать, хотя объективные признаки нехватки воздуха сохраняются (больной часто переводит дыхание при разговоре). Признаками дыхательной недостаточности могут быть психические изменения: беспокойное поведение, эйфоричность, сонливость, заторможенность, неадекватное поведение.
При общем осмотре выявляется центральный цианоз, одутловатость лица и набухание вен шеи.
Осмотр грудной клетки уже на ранних стадиях развития эмфиземы легких выявляет бочкообразную форму грудной клетки. При динамическом осмотре – уменьшение глубины дыхания, тахипное.
При пальпации грудной клетки отмечается ослабление голосового дро-жания, снижение эластичности.
При аускультации определяется ослабленное везикулярное дыхание.
Лабораторно-инструментальная диагностика. Общий анализ крови: эритроцитоз, увеличение гемоглобина, замедление СОЭ.
ЭКГ: признаки гипертрофии правого желудочка и правого предсердия.
|
|
|
Рентгенологическое исследование грудной клетки: увеличение прозрачности легочных полей, ослабление сосудистого рисунка, низкое расположение диафрагмы, ее уплощение и ограничение подвижности, каплевидная форма сердца с более выраженным вертикальным положением, выбухание конуса легочной артерии.
Спирограмма: уменьшение жизненной емкости легких (ЖЕЛ), при хронической обструктивной болезни легких – форсированной жизненной емкости легких (ФЖЕЛ), индекса Тиффно.
Лечение. Терапия первичной эмфиземы легких симптоматическая. Лечение вторичной эмфиземы легких проводится в рамках основного заболевания.
Пневмонии: причины возникновения, клиника, диагностика, классификации. Дифференциальный диагноз бронхита и пневмонии, долевой пневмонии и экссудативного плеврита.
ПНЕВМОНИЯ - острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации, выявляемой при физикальном и/или инструментальном исследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией.
Этиология
Европейское респираторное общество в 1993 г. предложило рабочую группировку, пневмоний, основанную на клинико-патогенетическом и эпидемиологическом принципах:
|
|
|
I. Внебольничная (домашняя, внегоспитальная) пневмония.
II. Внутрибольничная (госпитальная или нозокомиальная) пневмония.
III. Пневмония при иммунодефицитных состояниях.
IV. Атипично протекающая пневмония.
Этиология внебольничных пневмоний:
Внебольничной называется пневмония, возникшая во внебольничных, бытовых условиях. С практической точки зрения под внебольничной пневмоний следует понимать острое инфекционное заболевания нижних дыхательных путей, возникшее во внебольничных условиях, проявляющееся лихорадкой, кашлем, отделением мокроты, возможно гнойной, болью в груди, одышкой при наличии рентгенологических признаков «свежих» очагово-инфильтративных изменений в легких и отсутствии диагностической альтернативы.
Домашнюю пневмонию вызывают следующие возбудители:
•Streptococcus pneumoniae — грамположительные диплококки, самые частые возбудители пневмо-нии во всех возрастных группах. По данным различных авторов, пневмококк является возбудителем внебольничной долевой и очаговой пневмонии у 50-70% больных. •Haemophilus influenzae — грамотрицательная палочка, занимает второе по значимости место среди возбудителей пневмонии. У взрослых гемофильная палочка ответственна за развитие пневмонии в 1 - 3% случаев.
|
|
|
•Mycoplasma pneumonias, Chlamydia pneumoniae - грамотрицательные микроорганизмы, являющиеся исключительно внутриклеточными патогеннами. Они способны воспроизводиться (реплицироваться) внутри клеток макроорганизма, лишены внешней мембраны, что обусловливает их достаточно высокую природную устойчивость. На долю атипичных возбудителей приходится от 8% до 25% случаев заболевания.
•Klebsiella pneumoniae. Возбудитель пневмоний у лиц, имеющих вторичные иммунодефицитные состояния. Встречается в 3%-5% случаев ВП, преимущественно у алкоголиков.
•Moraxella (Branhamella) cаtarralis — грамотрицательная коккобацилла, нечастый возбудитель пневмонии (у 1-2% больных).
Этиология госпитальных пневмоний:
К госпитальным относят пневмонии, развивающиеся через 48-72 ч после госпитализации при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар.
Микробный спектр возбудителей госпитальных пневмоний разнообразен и включает грамположительную, грамотрицательную флору и анаэробов. Различают раннюю госпитальную пневмонию (до 5 суток пребывания в стационаре) и позднюю - (после 5 суток). В первом случае возбудители характерны для внебольничных пневмоний, во втором - флора меняется на внутрибольничную. Таким образом, пациенты, заболевшие в стационаре в ранние сроки госпитализации, лечатся как лица с внебольничными пневмони-ями. Основные возбудители госпитальных пневмоний – синегнойная палочка, кишечная палочка, протей, клебсиелла, энтеробактер. Грамположительная группа представлена золотистым стафилококком, частота встречаемости которого достигает 20–40%.
Патогенез
1. Проникновение возбудителей пневмонии в легочную ткань.
В настоящее время выделяют четыре основных пути попадания микроорганизмов в легкие: микроаспирация из носо- и ротоглотки (пневмококки, гемофильная палочка); воздушно-капельный с вдыхаемым воздухом (легионеллы, микоплазма, хламидии); гематогенный; контагиозный путь (из соседних инфицированных участков). Первые два пути проникновения инфекции имеют наибольшее значение, что сочетается с повреждением барьерных систем легочной защиты.
Микроаспирация секрета ротоглотки является физиологическим феноменом и наблюдается у 70% здоровых людей во время сна. При нормальном функционировании механизмов «самоочищений» трахеи и бронхов аспирированный инфицированный секрет удаляется и не вызывает развития пневмонии. Причина - разрушения фибронектина, обусловленное повышением протеолитической активностью слюны. Фибронектин - это гликопротеид клеточных мембран, который обеспечивает адгезию грамположительной микрофлоры ротоглотки на эпителиальных клетках. По мере его разрушения на поверхности эпителия обнажаются рецепторы к грамотрицательным аэробным палочкам. Аэрозольный механизм. Частицы диаметром 3 -5 мкм и менее беспрепятственно проходят верхние дыхательные пути бронхи и проникают в бронхиолы и альвеолы. Такие частицы образуются при высыхании капель и состоят из одной, реже двух микробных клеток. За счет малого размера они не оседают под действием силы тяжести и подолгу находятся в воздухе во взвешенном состоянии, откуда и попадают в легкие.
Гематогенный - третий путь проникновения инфекции в легкие из внелегочного очага. Он наблюдается при сепсисе, эндокардите трикуспидального клапана (группа риска инъекционные наркоманы), септическом тромбофлебите тазовых вен, катетерных инфекциях.
2. Нарушение системы местной бронхопульмональной защиты.
Несмотря на то, что во вдыхаемом воздухе и ротоглотке содержится большое количество бактерий, нижние дыхательные пути остаются практически стерильными. Это обеспечивается фильтрацией воздуха в полости носа, защитными рефлексами, восходящим током слизи, а также фагоцитозом и гуморальными защитными факторами а альвеолах.
Микроорганизмы, осевшие в преддверии полости носа на многослойном плоском эпителии, удаляются при чихании. Микроорганизмы, осевшие за порогом полости носа, на многорядном мерцательном эпителии, уносятся с током слизи в носоглотку и далее либо заглатываются, либо откашливаются. Рефлекторное закрытие входа в гортань во время глотания и кашлевой рефлекс защищают нижние дыхательные пути. Наиболее значимой частью механической очистки является мукоцилиарный клиренс на уровне бронхов и бронхиол. Клиренс обеспечивается слизистым секретом, состоящим из 95% воды, 3% липидов, 1% гликопротеидов с небольшим объемом минералов. Секрет вырабатывается железами подслизистого слоя бронхов, бокаловидными клетками и клетками Клара эпителия бронхов. Слизистая трахеи и крупных бронхов очищается посредством восходящего тока слизи. Большое значение при этом имеет биение ресничек реснитчатых клеток. Трахея и крупные бронхи высланы многорядным мерцательным эпителием, на 80% состоящим из реснитчатых клеток. На свободной поверхности каждой реснитчатой клетки расположены около 200 ресничек. Биение этих ресничек включают быстрое движение по направлению к носоглотке вверх и медленное в обратном направлении. Реснички покрыты пленкой слизи, в которой различают наружный более плотный, слой – гель, и внутренний, более жидкий слой - золь. В геле оседают взвешенные в воздухе частицы, а в золе движутся реснички. Двигаясь вперед, реснички упираются верхушками в гель и толкают его в сторону носоглотки, обратно же они движутся только в пределах золя. Биение реснички каждой клетки, а также прилегающих друг другу клеток координированы таким образом, что пленка слизи перемещается в одном направлении – ротоглотки.
Микроорганизмы, которые, минуя эти защитные механизмы, попали в альвеолы, уничтожаются фагоцитами или гуморальными факторами. Барьер между альвеолярным воздухом и кровью (аэрогематический барьер) образован эндотелиальными клетками и базальной мембраной капилляров, прослойками интерстициальной ткани базальной мембраной альвеолярного эпителия, альвеолоцитами и альвеолярной жидкостью. Альвеолярная жидкость содержит сурфактант, фибронектин и Ig G. Последние способны опсонизировать, а в присутствие комплемента разрушать бактериальные клетки. На поверхности альвеолярного эпителия и в просвете альвеол находятся альвеолярные макрофаги, лимфоциты и единичные нейтрофилы. Фагоцитоз осуществляют в основном альвеолярные макрофаги. Захваченные микроорганизмы разрушатся в них под действием активных форм кислорода, лизосомальных ферментов и катионных белков. Макрофаги уносят заключенных в них возбудителей либо в дыхательные пути и оттуда током слизи в ротоглотку, либо по лимфатическим сосудам в региональные лимфоузлы. Кроме того, цитокины запускают воспалительную реакцию, обеспечивая активацию альвеолярных макрофагов, хемотаксис нейтрофилов, синтез и секрецию других медиаторов воспаления. С появлением воспалительного экссудата возникают местные (уплотнение легочной ткани) и общие (лихорадка, озноб, миалгия, недомогание) проявления пневмонии.
3. Нарушения в системе микроциркуляции легких.
Микроциркуляторные нарушения в легких играют важную роль в патогенезе пневмонии, так как способствуют развитию ишемических изменений и поддержанию воспалительного процесса в легких. Нарушения в системе микроциркуляции характеризуются повышением агрегации тромбоцитов и формированием множественных микротромбов.
Таким образом, пневмония - результат нарушения механизмов защиты трахеобронхиального дерева и (или) снижения резистентности макроорганизма.
Развитию пневмонии способствуют:
1. Снижение или отсутствие кашлевого рефлекса.
2. Повреждение мукоцилиарного аппарата (нарушение и деструкция цилиарного эпителия).
3. Нарушение фагоцитоза и бактерицидных свойств альвеолярных макрофагов.
4. Отек легких и застойные легкие.
5. Скопление секрета в дыхательных путях (бронхиальная обструкция).
Дата добавления: 2019-11-25; просмотров: 256; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
