Микоплазмозы. Характеристика возбудителей респираторных и мочеполовых микоплазмозов.
Микоплазмы – самые мелкие свободноживущие бактерии, размер которых 0,3-0,8 мкм.
Морфологические и тинкториальные свойства.
Это прокариотические микроорганизмы, которые имеют лишь одну липопротеиновую мембрану, содержащую стеролы. Поскольку они лишены клеточной стенки, то для них характерен полиморфизм, осмотическая чувствительность, а также нечувствительность к антибиотикам, нарушающим синтез клеточной стенки.
Зачастую имеют палочковидную или кокковидную форму, по Граму не окрашиваются. Спор и капсул не образуют.
Культуральные свойства.
Микоплазмы – факультативные анаэробы, температурный оптимум – 37 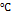 , очень требовательны к питательным средам. Растут на сложных средах, содержащих сыворотку, углеводы, стеролы, экстракт мозговой ткани и сердца. Микоплазмы растут медленно.
, очень требовательны к питательным средам. Растут на сложных средах, содержащих сыворотку, углеводы, стеролы, экстракт мозговой ткани и сердца. Микоплазмы растут медленно.
На плотных питательных средах образуют мелкие округлые колонии с приподнятым центром, напоминающим яичницу-глазунью.
Факторы патогенности.
1. Полярные адгезионные комплексы (белки P40, P90), которые опосредуют прикрепление микоплазм к клетке хозяина;
2. Перикись водорода и перикисные радикалы образуют микоплазмы для более тесного слияния с мембраной клетки хозяина;
3. Экзотоксин – микоплазмы часто выделяют нейротоксин, поэтому нередкое осложнение микоплазменной инфекции – поражение ЦНС;
4. Эндотоксины – оказывают повреждающее действие на эпителий респираторного тракта;
|
|
|
5. Гемолизины – опосредуют гемолиз эритроцитов человека;
6. Ферменты защиты и агрессии: фосфолипаза, АТФ-аза, протеаза, нейраминидаза.
Мочеполовой микоплазмоз
Возбудителями являются Mycoplasma genitalium, Mycoplasma hominis и Mycoplasma urealyticum.
Эпидемиология.
Источник инфекции – больной человек. Основной путь передачи – половой. Возможно заражение при прохождении плода через родовые пути матери.
Патогенез и клиническая картина.
Входными воротами является слизистая оболочка урогенитального тракта. Поражается уретра, цервикальный канал, простата, а также другие органы мочеполового тракта.
Прикрепляясь к слизистой оболочке, микоплазмы способствуют развитию воспалительных процессов, что может привести к выкидышам (у женщин), бесплодию.
Микробиологическая диагностика.
Материалом для исследования служат соскобы из уретры, канала шейки матки, у мужчин – секрет предстательной железы, сперма (при подозрении на бесплодие).
Возможно применение бактериологического исследования (следует помнить, что микоплазмы очень требовательны к питательным средам). Наиболее часто применяют среду Хейфлика.
|
|
|
Принято считать, что микоплазмы причастны к развитию воспалительного процесса, если их титр свыше 104 КОЕ/мл.
Антигены обнаруживают с помощью прямой РИФ. Антитела с помощью РПГА и ИФА.
Возможна постановка ПЦР.
Лечение.
Тетрациклины и фторхинолоны.
Профилактика.
Неспецифическая – соблюдение профилактических мер.
Респираторный микоплазмоз
Основной возбудитель – M. pneumoniae.
Эпидемиология.
Источник инфекции – больные или бессимптомные носители. Основной путь передачи – воздушной-капельный. Особенностью возбудителей респираторного микоплазмоза является низкая контагиозность, поэтому нередко возникают бессимптомные или лёгкие формы инфекции.
Патогенез и клиническая картина.
Различают 2 основные клинические формы респираторного микоплазмоза:
- 1-я форма – ограниченная инфекция верхних дыхательных путей (ОРЗ);
- 2-я форма – первичная пневмония, протекающая по типу атипичной (характерны глубокие поражения респираторного тракта).
После адгезии микоплазма на реснитчатом эпителии происходят соответствующие изменения: периваскулярные воспалительно-инфильтративные процессы, деструкция ресничек, а также нарушение мукоцилиарного клиренса. В дальнейшем возможна диссеминация возбудителя, с током крови он попадает в ЦНС, суставы, костный мозг и т.д.
|
|
|
Микробиологическая диагностика.
Материалом для исследования являются мазки из носоглотки, мокрота, ла-важная жидкость, кровь.
Применяют бактериологическое исследование.
Антигены обнаруживают с помощью РИФ, антитела – с помощью РПГА и ИФА. В последних двух реакциях исследуют парные сыворотки, взятые с интервалом в 10-14 дней. Диагностическим считается нарастание титра антител в 4 и более раз.
Подтверждение диагноза возможно с помощью ПЦР.
Лечение.
Фторхинолоны и тетрациклины.
Профилактика.
Неспецифическая, подобная при прочих респираторных инфекциях.
Дата добавления: 2019-09-13; просмотров: 287; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
