Бартонеллёз. Характеристика возбудителей. Микробиологическая диагностика.
Бартонеллёзы – заболевания, вызываемые бактериями, относящиеся к семейству Bartonellaceae, род Bartonella.
Морфология.
Грамотрицательные палочки, имеют жгутик или пучок жгутиков на одном конце.
Культуральные и биохимические свойства.
Культивируются на сложных питательных средах, содержащих кровь, при температуре 37 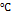 , 5% CO2, в течение 7 суток.
, 5% CO2, в течение 7 суток.
Протеолитическая и сахаролитическая активность не выражены.
Факторы вирулентности.
Изучены недостаточно. Бартонеллы являются эритроцитарными паразитами, а основные клетки-мишени – эритроциты и эндотелий сосудов. Для проникновения в эритроциты бартонеллы выделяют растворимую фракцию – деформин-фактор, который способствует деформации и инвагинации мембраны эритроцитов. B. bacilliformis обладает гемолитической активностью.
Эпидемиология.
Источник инфекции – больной или носитель. Для развития заболевания необходимо попадание бактерии в кровоток, что возможно при нарушении целостности кожных покровов (укусы кошек, царапание, укусы кровососущих насекомых).
Клиническая картина.
Зависит от возбудителя.
B. henselae попадает в организм человека при укусах и царапаниях кошек, при этом в патологический процесс вовлекаются кожные покровы и локальные лимфоузлы с развитием лимфаденопатии.
B. quintana – возбудитель волынской лихорадки. Возбудитель попадает при расчёсах через фекалии платяных вшей. Клиническая картина: лихорадка, сыпь, неврологические расстройства.
|
|
|
B. bacilliformis – возбудитель болезни Корриона, которая распространена в Южной Америке. Болезнь протекает в двух клинических формах:
- лихорадка Оройя – сопровождается тяжёлой анемией;
- перуанская бородавка – характеризуется появлением на коже множественных кровоточащих папул.
Резервуаром B. bacilliformis являются грызуны, а переносчики – москиты.
Диагностика.
Три основных метода:
1. Бактериологический (в острый период болезни осуществляют посев крови);
2. Серологический – с использованием ИФА, РПГА (обнаружение антител в крови);
3. Гистологический – окрашивание срезов тканей по Романовскому-Гимзе, при этом бартонеллы выявляются в виде ярко-красных цепочек.
Лечение.
Антибиотики тетрациклинового ряда или фторхинолоны.
Профилактика.
Специфическая отсутствует.
Неспецифическая – ветеринарный и санитарный контроль за кошками, санация очагов насекомых (москиты, вши, блохи).
Сыпной тиф. Характеристика возбудителя. Микробиологическая диагностика. Специфическая профилактика.
Риккетсии – облигатные внутриклеточные паразиты.
|
|
|
Семейство: Rickettsiaceae;
Роды: Rickettsia и Orientia;
Виды: R. prowazeki, R. typhi, O. tsutsugamushi
Морфологические и тинкториальные свойства.
Это грамотрицательные мелкие палочки, спор и капсул не образуют, жгутиков нет.
Плохо воспринимают анилиновые красители, наиболее часто используют окраску в модификации по Здродовскому, при этом риккетсии окрашиваются в рубиново-красный цвет.
Культуральные свойства.
Здесь такая же ситуация, как и у хламидий. Это микроорганизмы, которые используют метаболизм клетки-хозяина, поэтому их можно культивировать:
- в желточном мешке куриного эмбриона;
- в культуре клеток
Особенности физиологии риккетсии следующий. Вне клеток хозяина они синтезируют АТФ за счёт окисления глутамата. В клетке хозяина достаточно АТФ, и этот макроэрг ингибирует ферменты окисления глутамата.
Антигенная структура.
- термостабильный липополисахаридный комплекс;
- rOmpA;
- rOmpB
Последние два белка являются протективными.
Сыпной тиф
Возбудителем сыпного тифа является R. prowazeki.
Эпидемиология.
Выделение сыпного тифа в самостоятельную нозологическую форму произошло в 1812 году, а разделение брюшного и сыпного тифов осуществил Боткин в 1867 году.
|
|
|
В 1909 году Гамалея доказал роль вшей в переносе риккетсий, а Мочутковский осуществил самозаражение: втёр кровь больного в разрез на предплечье, при этом болезнь проявилась на 18-й день в тяжёлой форме.
Человек представляет эпидемиологическую опасность с конца инкубационного периода и далее в течение 7-8 дней вплоть до нормализации температуры тела, после чего, хотя реконвалесцент и может содержать в себе риккетсии, опасности не несёт.
Основной механизм передачи – трансмиссивный, причём наиболее часто с платяными вшами. Риккетсии попадают в организм человека с фекалиями вшей в месте расчёсов кожи.
Патогенез и клиническая картина.
Заболевание характеризуется возникновением лихорадки, появлением сыпи в виде розеол, петехий, резко изменение функций ЦНС, а также нарушение работы сердечно-сосудистой системы. Характерно появление тифозного статуса (резкая заторможенность, нарушение сознания, бред).
Описанные выше клинические проявления – результат патогенетических взаимодействий риккетсий с организмом хозяина. Риккетсии размножаются в клетках хозяина, далее попадают в регионарные лимфоузлы, а через них – в системный кровоток. Усиленное их размножение в эндотелиальных клетках приводят к кровоизлияниям, что и приводит к формированию сыпи на коже. Повреждение эндотелия приводит к тромбоваскулитам, существенно нарушается кровообращение многих органов, в т.ч. ЦНС, отсюда возникновение тифозного статуса (кроме того, характерны кровоизлияния в ткань мозга с некротическим поражением нейронов).
|
|
|
Микробиологическая диагностика.
Наиболее часто при риккетсиозах обнаруживают антитела в сыворотке (учитывая тот факт, что риккетсии диссеминируют с током крови). Используют следующие методы:
- РСК (реакция связывания комплемента). Положительным считается такой результат, при котором отсутствует гемолиз эритроцитов барана, сенсибилизированных антителами;
- РНГА – очень чувствительный метод для определения IgM, которые являются маркёрами острой риккетсиозной инфекции и которые быстро исчезают после элиминации возбудителя. Данную реакцию проводят в лунках: если к сыворотке добавить эритроцитарный антигенный диагностикум, то положительной считается реакция образования «перевернутого зонтика»;
- РНИФ (реакция непрямой иммунофлюоресценции) – золотой стандарт в диагностике риккетсиозов.
Также применяют ПЦР.
Лечение.
Фторхинолоны и тетрациклины.
Профилактика.
Для специфической профилактики используют вакцину Кронтовской-Маевского, которая представляет собой взвесь убитых R. prowazeki, которые культивируют в лёгких белых мышей. Вакцину вводят подкожно в дозе 0,5-1 мл с перерывами в 6 дней.
Прививки проводят только, по эпидемическим показаниям в наиболее угрожаемых группах населения: медицинский персонал инфекционных отделений, участковый медицинский персонал, дезинфекторы, работники транспорта, бань, прачечных, парикмахерских. Прививки полностью не гарантируют от заболеваемости сыпным тифом, но у привитых она значительно снижается.
Дата добавления: 2019-09-13; просмотров: 189; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
