ТРИКУСПИДАЛЬНАЯ РЕГУРГИТАЦИЯ (ТР)
Наиболее частой патологией трикуспидального клапана (ТК) является его недостаточность. Небольшая степень трикуспидальной регургитации (ТР) наблюдается у 60-80% здоровых лиц. Однако при этом максимальная скорость обратного тока крови не превышает 1 м/с. ТР может развиваться вследствие непосредственного поражения ТК, однако чаще она возникает вторично на фоне заболеваний, затрагивающих ПЖ (легочное сердце, митральный стеноз, первичная легочная гипертензия и др.). Поэтому органические изменения створок самого клапана, как правило, отсутствуют. При одномерном и двухмерном сканировании можно выявить лишь косвенные признаки наличия ТР:
Ø Дилатация и гипертрофия ПЖ и ПП вследствие их объемной перегрузки
Ø Парадоксальное движение МЖП
Ø Систолическая пульсация нижней полой вены.
Достоверным методом обнаружения ТР является допплеровская эхокардиография (рис 76, 77). Степень ее тяжести оценивается при цветовом допплеровском картировании по глубине проникновения в полость ПП аналогично оценке митральной регургитации.
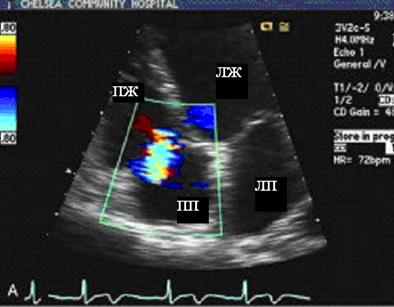
Рис. 76. Эхокардиограмма, демонстрирующая поток ТР из четырехкамерной апикальной позиции.
А 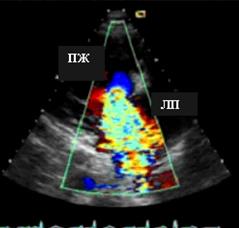 Б
Б 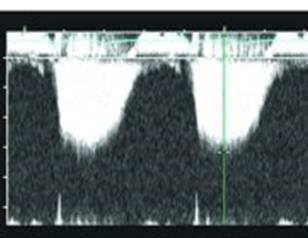
Рис. 77. А - Цветное доплеровское картирование, ТР III степени. Б – непрерывноволновое исследование, поток ТР направлен книзу от базовой линии.
С помощью непрерывноволнового допплеровского исследования ТР можно количественно оценивать давление в легочной артерии (ЛА) и выявлять легочную гипертензию. С этой целью определяют транстрикуспидальный градиент давления по скорости ТР используя модифицированное уравнение Бернулли Р=4V2.
|
|
|

Рис. 78. Скорость трикуспидальной регургитации в режиме непрерывноволнового
допплера составила 4 м/с, транстрикуспидальный градиент давления равен 64 мм рт.ст., систолическое давление в ПЖ равно 74 мм рт.ст.
При отсутствии стеноза ЛА систолическое давление в ЛА (СДЛА) равно СДПЖ. Величина СДПЖ равна сумме транстрикуспидального градиента давления и систолического давления в ПП. При градиенте давления меньше 50 мм рт.ст. давление в ПП обычно можно принять за 5 мм рт.ст., от 50 до 85 мм рт.ст. – за 10 мм рт.ст., а при градиенте более 85 мм рт.ст. – за 15 мм рт.ст. Кроме того, давление в ПП принимают равным 5 мм рт.ст., если в субкостальной позиции нижняя полая вена после глубокого вдоха спадается более чем на 50%. Если на вдохе нижняя полая вена не спадается или спадается менее чем наполовину, давление в ПП принимают за 15 мм рт.ст. Систолическое давление в ЛА в норме составляет не более 30-35 мм рт.ст.
Классификация легочной гипертензии по степени тяжести
|
|
|
| Cтепень | Максимальное СДла, мм рт.ст. |
| умеренная | 30-50 |
| значительная | 50-80 |
| Выраженная | > 80 |
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ (ИЭ)
Наиболее частым эхокардиографическим признаком ИЭ является обнаружение вегетаций на клапанах, если их размеры превышают 2-3 мм. При М-модальном исследовании выявляются высокочастотные низкоамплитудные систолические вибрации, связанные с повреждением створок клапанов. Вегетации представляются в виде дополнительных эхосигналов, которые «размывают» изображение створок клапана («лохматые» створки). При двухмерном исследовании вегетации выглядят как подвижные образования вытянутой формы, одним концом связанные с клапаном, а другой конец свободно перемещается в кровотоке (рис. 79, 81). Вегетации могут быть неподвижными и представлять собой утолщения на створках клапана (рис. 80).
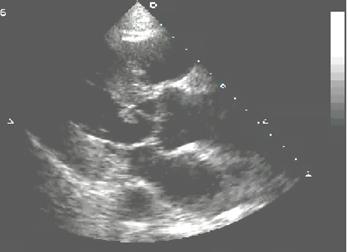
Рис. 79. Эхокардиограмма больного с ИЭ, парастернальная позиция по длинной оси
ЛЖ. Подвижные вегетации на аортальном клапане.
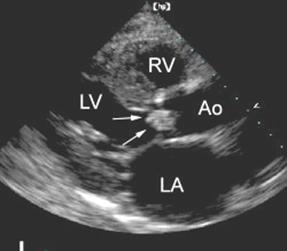
Рис. 80. Эхокардиограмма больного с ИЭ, парастернальная позиция по длинной оси
ЛЖ. Вегетации на аортальном клапане большого размера.
А 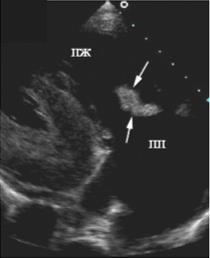 Б
Б 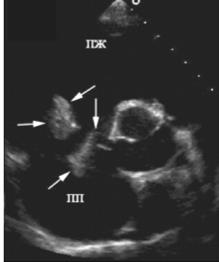
Рис. 81. Эхокардиограмма больного с ИЭ. Подвижные вегетации на трикуспидальном
|
|
|
клапане большого размера. А – апикальная позиция, правые отделы сердца.
Б - парастернальная позиция по короткой оси на уровне корня аорты.
Наличие вегетаций часто приводит к неплотному смыканию створок клапана и развитию недостаточности. Значительно реже вегетации могут вызвать обструкцию кровотока на клапане, симулируя стеноз клапана.
ПРОТЕЗЫ КЛАПАНОВ
Эхокардиография незаменима при оценке функционирования клапанных протезов. В настоящее время существует множество различных моделей клапанов и для каждого разработаны эхокардиографические показатели нормальной функции. Механические протезы за счет содержащихся в них металлических конструкций отражают ультразвуковые волны, вследствие чего за изображением протеза имеется акустическая тень, что существенно затрудняет визуализацию (рис. 82).
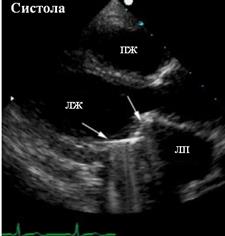

Рис. 82. Протез St. Jude в митральной позиции, за створками протеза акустическая тень.
Биологические протезы таких помех не создают. При эхокардиографии они больше похожи на нативные клапаны сердца (рис 83).
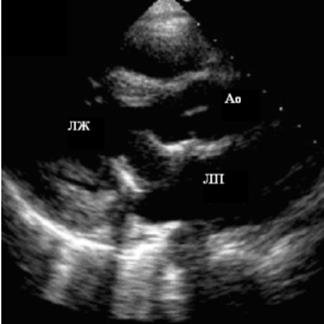
Рис. 83. Биологический свиной клапанный протез в митральной позиции.
Видны опорные стойки протеза. Створки клапана не визуализируются.
|
|
|
В норме на протезах клапанов сердца может наблюдаться незначительная регургитация. Патологическими являются нецентральные или околоклапанные потоки (рис.84)
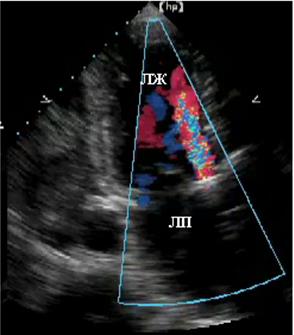
Рис. 84. Регургитация на механическом протезе аортального клапана.
Нормальные допплеровские показатели для протезов клапанов широко варьируют в зависимости от типа и размера клапана. Все протезы создают небольшой стеноз по сравнению с собственными клапанами сердца. На эхокардиографии можно выявить такие осложнения после протезирования клапанов, как инфекционный эндокардит с наличием вегетаций, абсцесса (рис. 85). В этих клапанах могут возникать различные варианты фистул.
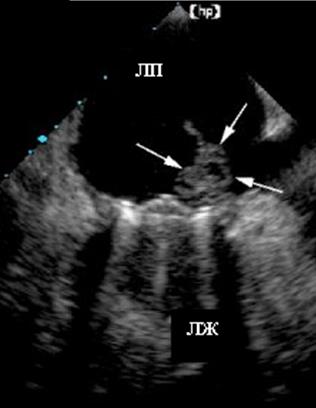
Рис. 85. Чреспищеводная эхокардиограмма. Вегетации большого размера на
клапанном протезе St. Jude в митральной позиции.
ЗАБОЛЕВАНИЯ ПЕРИКАРДА
Эхокардиография является методом выбора для диагностики большей части патологии перикарда. Правильно проведенное эхокардиографическое исследование позволяет обнаружить любой выпот в полости перикарда и определить его гемодинамическую значимость. Эхокардиография менее надежна для диагностики утолщения листков и констрикции перикарда, но и при этих состояниях ее использование часто приносит успех.
Выпот в полости перикарда
Перикард состоит из двух листков – фиброзного париетального и серозного висцерального, между которыми в полости перикарда в норме содержится около 30 мл жидкости. С увеличением разрешающей способности современных эхокардиографов все чаще удается обнаружить незначительное разделение листков перикарда, соответствующее физиологическому количеству жидкости между листками. В норме этот феномен наблюдается только в систолу. При наличии патологического выпота в полости перикарда на эхокардиограмме образуется эхонегативное пространство чаще всего сначала за задней стенкой ЛЖ. Причем диагностическое значение имеет диастолическая сепарация листков перикарда. Движение париетального листка при этом исчезает или уменьшается, тогда как экскурсия эпикардиальной поверхности сердца возрастает. Количественная оценка объема жидкости в полости перикарда с помощью эхокардиографии затруднена, так как не всегда можно визуализировать весь выпот, кроме того, он может располагаться неравномерно (осумкованная жидкость). Незначительное количество жидкости (до 100 - 150 мл) можно обнаружить только за задней стенкой ЛЖ. При этом величина сепарации листков перикарда не превышает 3 мм (рис. 86).
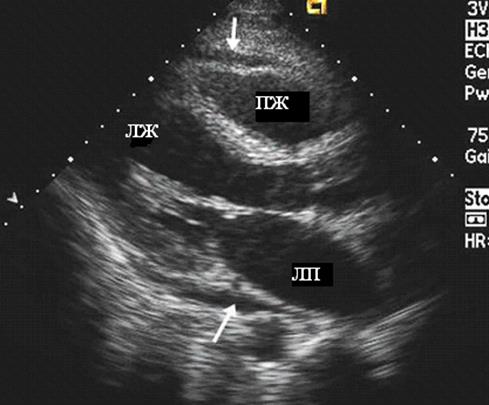
Рис. 86. Эхокардиограмма, демонстрирующая незначительное количество жидкости в
полости перикарда.
При умеренном количестве выпота величина эхонегативного пространства достигает 4-8 мм. Жидкость обнаруживается за ЛЖ и ЛП (рис. 87).
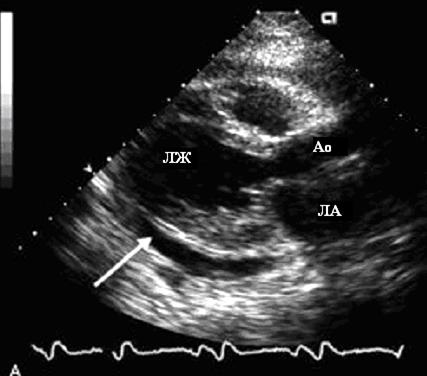
Рис. 87. Эхокардиограмма, демонстрирующая умеренное количество жидкости в
полости перикарда.
Значительное количество выпота сопровождается появлением эхонегативного пространства (более 9 мм) как сзади, так и спереди камер сердца (рис. 88).
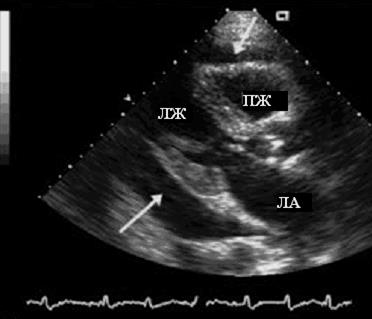
Рис. 88. Эхокардиограмма, демонстрирующая значительное количество жидкости в
полости перикарда.
При умеренном и большом количестве жидкости в полости перикарда сердце совершает «качающиеся» движения («swinging heart»): в систолу движется вперед, МЖП совершает патологическое переднее движение. При этом уменьшается объем камер сердца (рис. 89).
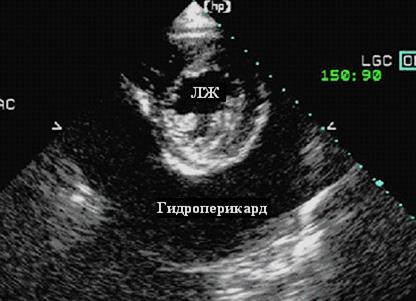
Рис. 89. Эхокардиограмма в парастернальной позиции по короткой оси на уровне папиллярных мышц, демонстрирующая большое количество жидкости в полости перикарда.
Констриктивный перикардит
Констриктивный перикардит часто является исходом экссудативного за счет фиброза и кальциноза перикарда. Жидкость постепенно реабсорбируется, а листки перикарда покрываются слоем фибрина и кальцифицируются (рис. 90). Процесс может заканчиваться формированием плотной неподвижной капсулы, окружающей сердце («панцирное сердце»). При этом нарушается диастолическая функция и наполнение желудочков, что лежит в основе прогрессирования сердечной недостаточности. При эхокардиографии выявляется утолщение и значительное уплотнение листков перикарда. Пространство между листками заполнено слоистой негомогенной массой. Выявляются признаки нарушения наполнения сердца в диастолу и сократимости миокарда:
ü Раннее диастолическое парадоксальное движение МЖП внутрь полости ЛЖ с последующим развитием ее гипо- и акинезии.
ü Уплощение диастолического движения задней стенки ЛЖ (М-режим).
ü Уменьшение размеров полостей желудочков.
ü Уменьшение степени коллабирования нижней полой вены на вдохе.
ü Уменьшение УО, ФВ и других показателей систолической функции.
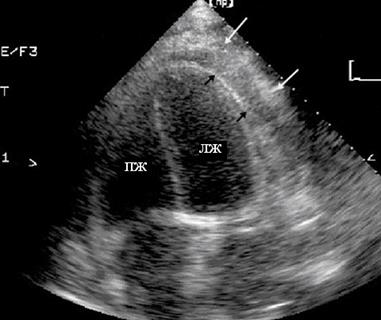
Рис. 90. Эхокардиограмма в апикальной четырехкамерной позиции у пациента
с перикардитом воспалительной этиологии. Черными стрелками указан
висцеральный листок перикарда, белыми – париетальный. Перикардиальное
пространство заполнено эхонегативным веществом, представляющим собой
организующийся выпот.
КАРДИОМИОПАТИИ (КМП)
Кардиомиопатии определяются как гетерогенная группа заболеваний миокарда, ассоциированных с механической и/или электрической дисфункцией, обычно сопровождающихся гипертрофией миокарда или дилатацией камер сердца и развивающихся вследствие различных причин, но чаще имеющих генетическую природу.
Гипертрофическая кардиомиопатия (ГКМП) является одним из наиболее частых генетически детерминированных заболеваний человека и, по современным эпидемиологическим данным, встречается примерно у 0,2 % населения. ГКМП характеризуется выраженной гипертрофией миокарда ЛЖ. Наиболее распространенной формой является асимметрическая ГКМП с преимущественным поражением МЖП, толщина которой может быть больше толщины задней стенки ЛЖ в 1,5 раза и более (рис. 91, 92). В патологический процесс могут вовлекаться только базальные отделы МЖП, средняя ее часть, апикальный отдел, а также вся МЖП. У некоторых пациентов выявляется гипертрофия боковой стенки ЛЖ, гипертрофия ПЖ. Встречается и симметричная (концентрическая) гипертрофия миокарда ЛЖ.
А 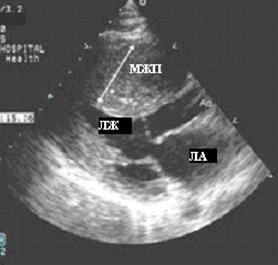 Б
Б 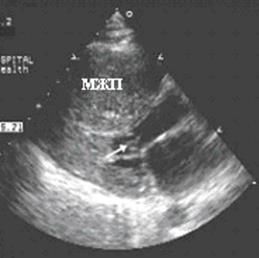
Рис. 91. Эхокардиограмма больного ГКМП с асимметрической гипертрофией ЛЖ в
парастернальной позиции по длинной оси ЛЖ, максимально гипертрофированный
участок – МЖП; А – диастола, Б – систола.
А 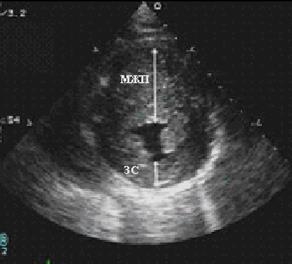 Б
Б 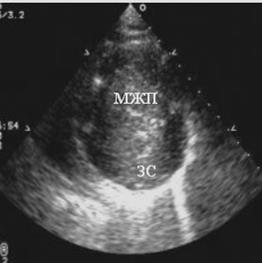
Рис. 92. Эхокардиограмма того же больного в парастернальной позиции по короткой
оси ЛЖ на уровне папиллярных мышц; А – диастола, Б – систола.
В систолу наблюдается облитерация полости ЛЖ
Выделяют 2 формы ГКМП в зависимости от наличия феномена обструкции выносящего тракта ЛЖ (ВТЛЖ):
Ø обструктивная форма ГКМП
Ø необструктивная форма ГКМП
Эхокардиографические признаки обструкции ВТЛЖ:
- Переднесистолическое движение створок МК (ПСДМК) (рис. 93):
При выраженной гипертрофии проксимального отдела МЖП повышается скорость кровотока в ВТЛЖ, что создает зону низкого давления и присасывающий эффект (эффект Вентури), благодаря которому передняя створка МК сближается с МЖП. Кроме того, при ГКМП наблюдается относительное удлинение створок МК по отношению к уменьшенному объему ЛЖ, благодаря чему их смыкание в систолу происходит не по краям, а более медиально. Свободный же край створок МК заталкивается струей крови в ВТЛЖ.
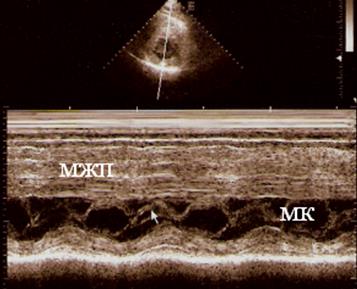
Рис. 93. Эхограмма больного ГКМП в М - режиме, демонстрирующая ПСДМК (стрелка)
- Прикрытие аортального клапана в середине систолы (рис 94):
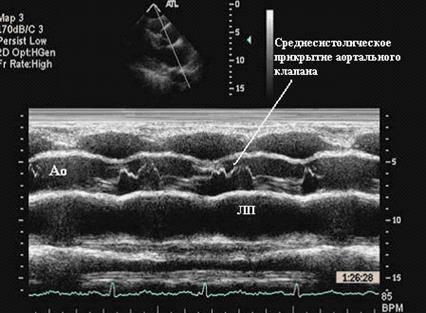
Рис. 94 Эхограмма больного ГКМП в М-режиме, демонстрирующая прикрытие в
середине систолы аортального клапана.
- Увеличение скорости кровотока в ВТЛЖ и систолического градиента давления между ЛЖ и аортой. Причем градиент давления в ВТЛЖ является величиной динамической.
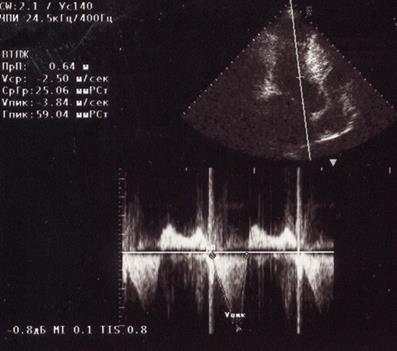
Рис. 95. Эхограмма больного ГКМП, демонстрирующая форму потока
в ВТЛЖ при обструктивной ГКМП. Максимальный градиент давления
составил 59 мм рт.ст.
- Наличие турбулентного потока в ВТЛЖ при цветовом допплеровском картировании.
Иногда встречается ГКМП с мидвентрикулярной обструкцией ЛЖ. Она наблюдается, когда максимально гипертрофированным участком является средний отдел МЖП и обструкция возникает не в выносящем тракте, а в средней части полости ЛЖ.
А 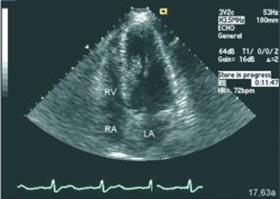 Б
Б 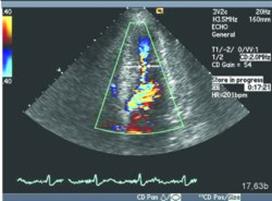
Рис. 96. Эхокардиограмма больного ГКМП с мидвентрикулярной обструкцией ЛЖ. А – апикальная четырехкамерная позиция, левые отделы справа, видна выраженная гипертрофия средней части МЖП; Б - режим цветового допплеровского картирования. Виден турбулентный («пестрый») поток в средней части полости ЛЖ.
При ГКМП на эхокардиограмме часто можно увидеть дилатацию полости ЛП, митральную регургитацию различной степени тяжести. Диастолическая функция при ГКМП нарушена, причем чаще всего наблюдается I тип диастолической дисфункции – нарушение релаксации.
При дилатационной кардиомиопатии (ДКМП)поражение сердечной мышцы носит диффузный характер. На эхокардиографии выявляется:
- Значительное увеличение полостей сердца (рис. 97, 98).
- Резкое снижение сократительной способности миокарда ЛЖ (ФВ около 20-30%).
- Нарушение диастолической функции ЛЖ. На поздних стадиях заболевания по мере роста конечно-диастолического давления в ЛЖ наблюдается псевдонормализация диастолического потока, постепенно переходящая в рестриктивный его тип, что обычно является плохим прогностическим признаком.
- Склонность к образованию пристеночных тромбов, развитию тромбоэмболических осложнений. В связи с резким снижением сократительной способности ЛЖ кровоток в его полости резко замедляется, что проявляется на эхокардиограмме в виде эффекта спонтанного контрастирования. При этом наблюдается снижение прозрачности кровотока в виде спиралевидного, похожего на дым облака. В дальнейшем прогрессирование этого явления приводит к тромбообразованию (рис. 99).
- Быстрое развитие признаков сердечной недостаточности.
Рис. 97. Эхокардиограмма больного ДКМП, парастернальная позиция по длинной оси ЛЖ. Дилатация полости ЛЖ, ЛП, при этом толщина стенок ЛЖ нормальная.
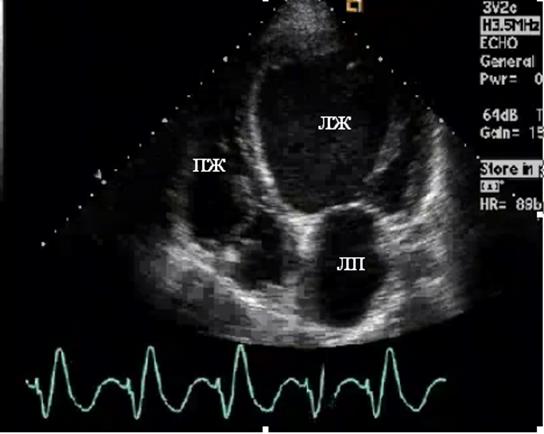
Рис. 98. Эхокардиограмма больного ДКМП, апикальная четырехкамерная позиция. ЛЖ значительно дилатирован, имеет сферическую форму, что свидетельствует о далеко зашедшем патологическом процессе.
А 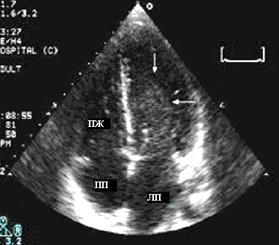 Б
Б 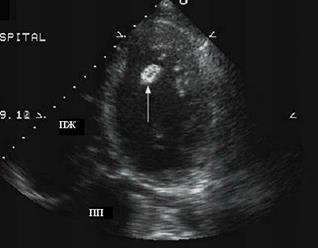
Рис. 99. Эхокардиограммы больных ДКМП, апикальная четырехкамерная позиция. А – стрелками указан эффект спонтанного контрастирования в полости ЛЖ, Б – подвижный тромб в полости ЛЖ.
Дата добавления: 2019-07-15; просмотров: 1179; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
