ПРОЛАПС МИТРАЛЬНОГО КЛАПАНА (ПМК).
Это одна из наиболее распространенных клапанных патологий, представляющая собой систолическое выбухание створок митрального клапана в полость ЛП. Лучшим инструментом для выявления ПМК является двухмерная эхокардиография (рис. 68), в то время как М-режим (рис. 67) обладает существенно меньшей чувствительностью и дает большой процент ложноотрицательных результатов. ПМК может выявляться как у здоровых людей (например, в результате врожденного удлинения хорды одной из створок клапана) так и при различных заболеваниях сердца: при дисплазии соединительной ткани, остром инфаркте миокарда, хронических формах ИБС, кардиомиопатиях и др. На двухмерной эхокардиограмме из парастернального доступа по длинной оси ЛЖ или из апикальной четырехкамерной позиции выявляется систолическое провисание одной или обеих створок МК в полость ЛП (рис. 68). Может также наблюдаться утолщение и деформация створок. Различают три степени ПМК в зависимости от глубины провисания створок:
Ø I степень – от 3 до 6 мм (провисание менее 3 мм не является ПМК)
Ø II степень – от 6 до 9 мм
Ø III степень – более 9 мм
Часто пролапс митрального клапана сопровождается митральной регургитацией.
А 
Б 
Рис. 67. Эхокардиограмма в М-режиме больного с ПМК. Стрелками показано
систолическое провисание створок МК
А  Б
Б 
Рис 68. Двухмерные эхокардиограммы в парастернальной позиции по длинной оси
|
|
|
ЛЖ, демонстрирующие пролабирование обеих створок МК.
АОРТАЛЬНЫЙ СТЕНОЗ (АС)
В норме площадь аортального клапана составляет 2,5 – 3,5 см2 . Максимальная скорость потока через аортальный клапан колеблется от 1,0 до 1,7 м/с, в среднем – 1,35 м/с. При этом максимальный градиент давления между аортой и ЛЖ составляет в среднем 5 мм рт.ст. (не более 10 мм рт.ст.). При АС в М-режиме выявляется уменьшение степени расхождения створок аортального клапана во время систолы ЛЖ, уплотнение и неоднородность структуры створок клапана (рис. 69). В норме систолическое раскрытие створок АК составляет 13-20 мм. Однако этот показатель не является надежным признаком АС, поскольку зависит от величины УО. При мерцательной тахиаритмии, сердечной недостаточности и других состояниях, сопровождающихся уменьшением сердечного выброса, степень расхождения створок АК также уменьшается.



Рис. 69. Систолическое раскрытие створок АК в норме (А) и при АС (Б).
При двухмерном исследовании из парастернального доступа по длинной оси сердца можно выявить более достоверные признаки АС (рис.70, 71):
- Створки АК располагаются под углом друг к другу.
- Гипертрофия миокарда ЛЖ при отсутствии увеличения его полости. Дилатация ЛЖ развивается уже в далеко зашедших случаях АС.
- Иногда выявляется постстенотическое расширение аорты, что обусловлено значительным увеличением скорости кровотока через суженное отверстие клапана. Струя крови с большой силой ударяет о стенку аорты, что постепенно приводит к ее расширению.
- Кальциноз створок АК и корня аорты.
|
|
|
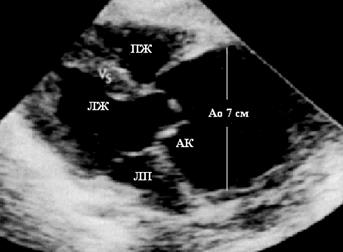
Рис. 70. Эхокардиограмма больного АС. Створки АК расположены под
углом друг к другу, наблюдается постстенотическое расширение аорты.

Рис. 71. Эхокардиограмма больного АС. А - парастернальная позиция по длинной оси сердца. Имеется кальциноз створок АК и корня аорты, что сопровождается увеличением интенсивности эхосигналов от створок, гипертрофия миокарда ЛЖ. В – парастернальная позиция по короткой оси на уровне АК. В связи с выраженным кальцинозом не удается отдельно дифференцировать створки АК.
Допплерографическое исследование является самым надежным способом выявления АС и определения степени его тяжести. При АС скорость потока крови через АК существенно выше, чем в норме. Степень сужения клапанного отверстия оценивается по величине градиента давления между ЛЖ и аортой. Исследование проводится из апикальной пятикамерной позиции в режиме непрерывноволнового допплера (рис. 72).
|
|
|

Рис. 72. Непрерывноволновая допплерограмма больного с умеренным АС.
Максимальная скорость потока через АК составляет 2,6 м/c, что соответствует
систолическому градиенту давления 30 мм рт.ст.
Критерии оценки аортального стеноза
| Степень стеноза | Площадь клапанного отверстия | Максимальный градиент давления |
| Незначительный | 1,3-2 см2 | < 30 мм рт. ст. |
| Умеренный | 0,75 - 1,3 см2 | 30-50 мм рт.ст. |
| Выраженный | < 0,75 см2 | > 50-60 мм рт.ст. |
АОРТАЛЬНАЯ РЕГУРГИТАЦИЯ (АР)
У здорового человека может наблюдаться незначительная регургитация (физиологическая) на всех клапанах, кроме аортального. Наличие АР свидетельствует о патологическом процессе. При исследовании в М-режиме и двухмерном сканировании достоверных прямых признаков аортальной регургитации, как правило, не выявляется. На одномерной эхокардиограмме можно выявить диастолическое дрожание передней створки МК, который выявляется лишь в случае, когда регургитирующая струя крови направлена в сторону данной створки (рис. 73).
А  Б
Б 
Рис. 73. А – схема, поясняющая механизм дрожания передней створки МК;
Б – эхокардиограмма в М-режиме, демонстрирующая диастолическое дрожание
|
|
|
створки МК при АР
На двухмерной эхокардиограмме, как правило, выявляется расширение ЛЖ.
Допплеровское сканирование обладает наибольшей информативностью в диагностике АР и определении степени ее тяжести. При исследовании в непрерывноволновом режиме поток регургитации обнаруживается выше базовой линии, так как он направлен в сторону датчика (рис. 74):
| |


Рис. 74. Непрерывноволновое допплеровское исследование у пациента с АР. Поток регургитации располагается выше базовой линии и направлен в противоположную сторону по отношению систолическому потоку крови из ЛЖ в аорту.
По данным непрерывноволнового исследования возможно количественное определение степени АР, которое основано на измерении времени полуспада (Т1/2) диастолического градиента давления между аортой и ЛЖ (рис. 74). Давление между левым желудочком и аортой быстрее выравнивается (Т1/2 короче) при большом объеме регургитации, что. При тяжелой АР Т1/2 меньше 200 мс. Если Т1/2 больше 400 мс, имеется малая степень АР.
При цветовом доплеровском сканировании АР выглядит как пестрый поток, начинающийся от аортального клапана и проникающий в полость ЛЖ. (рис. 75):

Рис. 75. Цветное доплеровское картирование. А – парастернальная позиция по длинной оси ЛЖ; B – апикальная пятикамерная позиция. Поток АР направлен из аорты в ЛЖ, имеет пестрый вид.
По глубине проникновения струи регургитации в полость ЛЖ можно судить о степени АР. При легкой степени АР поток регургитации занимает не более 25% выносящего тракта ЛЖ, при умеренной – от 25 до 45%, при АР средней тяжести – от 46 до 64%, при тяжелой - более 65%.
Дата добавления: 2019-07-15; просмотров: 142; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
