ПРИНЦИП ПОЛУЧЕНИЯ УЛЬТРАЗВУКОВОГО ИЗОБРАЖЕНИЯ И ИССЛЕДОВАНИЕ СЕРДЦА В М-РЕЖИМЕ
В диагностике сердечно-сосудистых заболеваний ультразвуковая техника впервые была использована в режиме одномерной эхокардиограммы в М-режиме. Название М-модального режима происходит от английского слова «motion» - движение, так как он позволяет регистрировать колебания различных структур сердца, которые пересекает ультразвуковой луч, не меняющий своего направления. По вертикальной оси откладывается расстояние от той или иной структуры сердца до ультразвукового датчика, а по горизонтальной оси – время. В зависимости от положения курсора на экране, можно получить вытянутый во времени график колебания серии точек, расположенных вдоль курсора, т.е. проследить за колебанием этих точек в систолу и в диастолу. Традиционно исследование в М-режиме проводят в парастернальной позиции у левого края грудины. Если провести курсор М-режима через центр корня аорты на уровне конца створок аортального клапана (рис. 35, I) , то мы получим эхокардиограмму, показанную на рис 36.
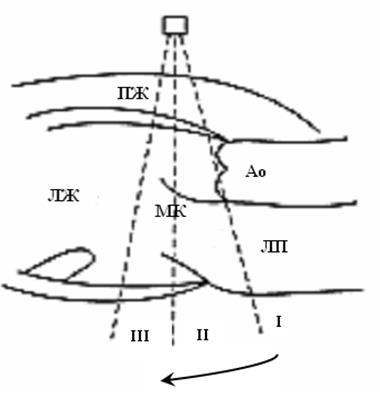
Рис. 35. Схема, демонстрирующая направление ультразвукового луча для получения
изображений в М-режиме. I – движение корня аорты и створок АК, II – движение
створок МК, III – движение стенок ЛЖ.
|
|
|
 |

Рис. 36. Форма движения корня аорты, створок АК и стенок ЛП в М-режиме. Вверху – эхограмма, внизу – схема. 1 – ЭКГ; 2, 3 – передняя и задняя стенка аорты; 4 – закрытие створок АК в диастолу; 5,6 – открытие створок АК в систолу.
|
|
|
На графике можно проследить за колебанием стенки ПЖ, передней и задней стенок аорты, створок аортального клапана, ЛП. Форма движения створок аортального клапана в систолу напоминает «коробочку», в диастолу они закрыты и представлены в виде линейного эхосигнала, движущегося параллельно стенкам аорты. Как правило, в М-режиме можно проследить за движением правой коронарной и некоронарной створок.
Если поместить курсор на конец створок митрального клапана (рис. 35, II), то на графике сверху отображается колебание стенки ПЖ, ниже расположена его полость (рис. 37). За ней находится МЖП, полость ЛЖ, ЗСЛЖ, париетальный листок перикарда. В полости ЛЖ можно увидеть движение створок митрального клапана. Движение передней створки клапана на графике напоминает букву М, а задней створки – букву W. В систолу створки митрального клапана закрыты, с началом диастолы они открываются, и кровь устремляется из ЛП в ЛЖ. Происходит быстрое диастолическое наполнение. В точке Е давление между камерами выравнивается, и створки начинают закрываться, происходит медленное диастолическое наполнение. Затем происходит систола предсердий, створки вновь открываются, и происходит изгнание остаточного объема крови в ЛЖ (пик А). Эта фаза называется поздним диастолическим наполнением или систолой предсердий и характерна для пациентов с синусовым ритмом.
|
|
|


Рис. 37. Форма движения створок МК и стенок ЛЖ и ПЖ в М-режиме. Вверху – эхограмма, стрелками показано движение передней створки МК; внизу – схема. 1 – ЭКГ, 2 – стенка ПЖ, 3 – МЖП, 4 – расстояние Е – МЖП, 5 – форма движения передней створки МК, 6 – форма движения задней створки МК, 7 – ЗСЛЖ, 8 – париетальный листок перикарда.
В настоящее время М-режим применяется как вспомогательный при проведении эхокардиографического исследования – преимущественно для измерений. В том случае, когда в парастернальной позиции курсор М-режима располагается строго перпендикулярно изображению сердца, измерения могут быть проведены с большой точностью (рис. 38). Если изображение сердца и курсор расположены под углом, все размеры камер сердца будут значительно завышены и могут быть неправильно истолкованы. В этом случае измерения нужно приводить в В-режиме в конце диастолы. Во многих современных эхокардиографах существует возможность менять направление курсора М-режима (анатомический М-режим).
|
|
|


Рис. 38. Эхокардиограмма в М-режиме (вверху) и схема (внизу), демонстрирующая движение стенок ЛЖ и проведение измерений. 1 – ЭКГ, 2 – стенка ПЖ, 3 – МЖП, 4 – ЗСЛЖ, 5 – париетальный листок перикарда; КСР – конечно-систолический размер ЛЖ, КДР – конечно-диастолический размер ЛЖ.
ДОППЛЕРОВСКОЕ ИССЛЕДОВАНИЕ
Допплеровская эхокардиография представляет собой методику для регистрации характера движения крови в сердечно-сосудистой системе. В основу исследования положен эффект Допплера, названный по фамилии автора, его описавшего.[*] Если источник звука неподвижен, то длина волны и частота звука, исходящие от этого источника, являются постоянными. Если источник движется по направлению к уху, то длина волны снижается, а частота повышается. Если источник звука удаляется от уха, то длина волны увеличивается, а частота уменьшается (рис. 39).

Рис. 39. Схема, иллюстрирующая эффект Допплера. Когда источник звука неподвижен (А), длина волны (l) и частота (f) постоянны. Если источник звука приближается к уху (В), то длина волны снижается, а частота повышается. Когда источник звука удаляется от уха (С), то длина волны увеличивается, а частота снижается.
|
|
|
Классическим примером этого феномена является звук свистка от движущегося поезда. Когда поезд движется в направлении человека, звук, исходящий от свистка поезда, повышается по высоте тона (частоте). Когда же поезд удаляется от человека, высота тона свистка (частота) снижается. При допплеровском исследовании интересуются получением информации от движущихся мишеней. В большинстве случаев в организме человека этими мишенями являются эритроциты.

Рис. 40. Схема, иллюстрирующая эффект Доплера при отражении звука от мишени. А – мишень неподвижна. Когда мишень движется к датчикам (В), частота отраженного звука (fr) больше, чем частота переданного звука (ft). Когда мишень движется от датчиков (С), отраженная частота меньше, чем переданная.
На рис. 40 показано, как можно использовать отраженный звук для определения движения мишени. Изображены два датчика - передающий (Т) и принимающий (R), ультразвуковой луч направлен на мишень. Принимающий датчик может регистрировать отраженные мишенью эхосигналы. Если мишень неподвижна, то частота переданного ультразвукового луча и частота отраженного ультразвукового луча идентичны (А). Если мишень движется по направлению к датчикам (В), то частота ультразвукового луча искажается, и принимаемая частота увеличивается. Обратная ситуация наблюдается при движении мишени прочь от датчиков. При этих условиях частота принимаемого ультразвукового луча (fr) меньше, чем передаваемая частота (ft). Допплеровский сдвиг (fd), или частота, представляет собой разность между принимаемой и передаваемой частотами. Математическая связь между скоростью движения мишени и допплеровской частотой выражается формулой (рис. 41):


Рис. 41. Определение скорости движения мишени с помощью допплеровского исследования; с – скорость звука в исследуемой среде, θ – угол между ультразвуковым лучом и направлением движения мишени, fd - допплеровский сдвиг, ft - передаваемая частота.
Так как скорость звука в среде известна и достаточно постоянна, а также известна передаваемая частота, то скорость есть функция допплеровской частоты и косинуса угла. Если угол равен 20◦ и менее, то косинус близок к единице. При этих условиях влияние угла можно не учитывать. Если угол равен 90◦, то косинус равен 0; тогда, согласно формуле, нет допплеровского сдвига. Таким образом, самую лучшую допплеровскую информацию получают, когда ультразвуковой луч параллелен движущейся мишени. А это условие как раз противоположно условию визуализации в М-режиме или двухмерной эхокардиографии, где изображения наилучшего качества получают, когда объекты перпендикулярны ультразвуковому лучу. Следовательно, обычно трудно получить одновременно отличную допплеровскую информацию и отличное изображение сердца. Из формулы также видно, что скорость есть функция передаваемой частоты. Высокую скорость легче зарегистрировать, используя датчик с более низкой частотой, т.е. хорошая информация может быть получена с помощью низкочастотных датчиков. Данная ситуация вновь противоположна исследованиям в М-режиме и двухмерной эхокардиографии, где лучшее качество изображения можно получить, используя высокочастотные датчики.
На эхокардиограмме при допплеровском исследовании кровоток, направленный в сторону датчика, регистрируется выше изолинии, а кровоток, направленный от датчика – ниже изолинии. Таким образом, систолический аортальный поток и митральная регургитация отображаются ниже изолинии, а аортальная регургитация и диастолический поток через митральный клапан – выше изолинии (рис. 42).

Рис. 42. Схема направления потоков при доплеровском исследовании: А – аортальный
поток в норме, Б – митральный поток в норме, В - поток при аортальном стенозе (АС)
и аортальной регургитации, Г – поток при митральном стенозе (МС) и митральной
регургитации (МР).
Непрерывноволновой допплер (continuous wave Doppler – CW- Doppler) был самым первым использовавшимся методом допплеровской эхокардиографии. Принцип его работы показан на рис. 40. При исследовании в этом режиме датчик непрерывно посылает ультразвуковые импульсы и работает как излучатель и приемник одновременно. Отраженный ультразвуковой сигнал принимается независимо от того, когда он был послан. Таким образом, исследуется кровоток вдоль всего ультразвукового луча, а не на конкретной выбранной глубине. Главное достоинство непрерывноволнового допплеровского исследования состоит в том, что с его помощью может быть измерена любая скорость кровотока. Но на самом деле при непрерывноволновом исследовании ультразвуковые сигналы посылаются не совсем непрерывно, а в виде отдельных импульсов. Изменение частоты повторения импульсов меняет масштаб допплеровского спектра. Частота повторения импульсов при непрерывноволновом исследовании ограничена только техническими средствами. Современные эхокардиографы в принципе позволяют измерять скорости кровотока, достигающие 12 м/с, что выходит далеко за пределы возможного, так что с помощью непрерывноволновой допплер-эхокардиографии можно измерять любую скорость кровотока. Главный недостаток непрерывноволнового допплеровского исследования — невозможность точной локализации исследуемого кровотока, так как невозможно узнать положение отдельной мишени относительно датчика и определить, существует ли более одной движущейся мишени. Область применения этого метода – исследование кровотока в периферических сосудах, анализ атриовентрикулярного и аортального кровотока (рис. 43).

Рис. 43. Непрерывноволновая допплерограмма у больного с аортальным стенозом (поток, направленный вниз от базовой линии) и недостаточностью аортального клапана (поток, направленный вверх)
.
При импульсно-волновомисследовании датчик прибора попеременно работает как излучатель и как приемник отраженных сигналов. Это позволяет регулировать глубину, на которой происходит измерение скорости потока, т.е. выбирать так называемый «контрольный» или «стробирующий» объем. Контрольным объемом (sample volume) называется область пересечения передающего и приемного луча, в которой анализируется допплеровский спектр эхо-сигналов. Возможность изучения скоростей кровотока в ограниченной области — главное достоинство импульсного допплеровского исследования. На рис. 44 контрольный объем установлен на уровне конца створок митрального клапана (показан стрелкой), что позволяет измерить скорость трансмитрального потока.

Рис. 44. Трансмитральный диастолический поток в режиме импульсного
допплеровского исследования.
Однако при этом режиме допплеровского исследования существует предел глубины и максимальной скорости потока, которую можно измерить без заметных искажений. Она определяется частотой повторения импульсов. Это частота, с которой посылаются серии ультразвуковых сигналов. Чем больше частота повторения импульсов, тем более быстрый кровоток может быть исследован. Предельная скорость кровотока (верхний предел частоты), которая поддается измерению методом импульсной допплер-эхокардиографии, называется пределом Найквиста. Этот предел равен половине частоты повторения импульсов. При превышении этой частоты происходит наложение спектров или aliasing-эффект (рис. 45).

Рис. 45. Импульсно-волновая допплерограмма, демонстрирующая наложение
спектров или aliasing-эффект.
Цветное допплеровское картирование (ЦДК, Color Dopple r ) — относительно недавнее достижение эхокардиографической техники. Суть этого метода состоит в наложении закодированных разными цветами скоростей кровотока на двумерное изображение сердца. С помощью основных цветов, красного и синего, обозначаются направление движения, средняя скорость, турбулентность потока в каждом контрольном объеме и наличие искажения допплеровского спектра. Установлено для всех эхокардиографических систем, что красный цвет соответствует кровотоку по направлению к датчику, синий — от датчика (рис. 46).

Рис. 46. Эхокардиограмма в парастернальной позиции по длинной оси ЛЖ,
демонстрирующая кровоток в режиме ЦДК. Синим цветом отображены потоки,
направленные от датчика, красным – к датчику.
Светлые оттенки красного и синего цветов соответствуют более высоким средним скоростям движения эритроцитов вплоть до предела Найквиста. Если скорости превышают этот предел, то возникает искажение допплеровского спектра, и в нем появляются цвета, обозначающие противоположное направление движения, поток приобретает «пестрый» вид. С появлением цветного сканирования увеличилась чувствительность и сократилось время, необходимое для выявления патологических потоков в сердце. Цветное сканирование представляет в каждой точке изображения средние скорости кровотока, поэтому появление всякого патологического потока сопровождается искажением спектра; в удобном для восприятия виде видны внутрисердечные шунты, клапанные стенозы и струи регургитации (рис. 47).

Рис. 47. Митральная регургитация в режиме ЦДК представлена пестрым потоком,
направленным из ЛЖ в ЛП.
Главное достоинство цветного допплеровского сканирования состоит в том, что оно позволяет быстро определить пространственную ориентацию потоков. Цветное сканирование хорошо дополняет непрерывноволновое исследование, так как позволяет точнее направить ультразвуковой луч или внести коррекцию при невозможности направить луч параллельно потоку.
Дата добавления: 2019-07-15; просмотров: 370; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
