Патологические изменения в межпозвоночных дисках.
Узурация,спондилоартроз,глыжа Шморля.
Артрит
Прямыми признаками артрита служат сужение рентгеновской суставной щели и деструктивные очаги. Последние чаще обнаруживают как мелкие узуры в местах прикрепления суставной капсулы и связок к костной части эпифиза. Контуры замыкающих пластинок обоих эпифизов становятся неровными, местами истончаются, местами склерозируются. Очаги разрушения вызывают нарушение питания участков эпифиза, которые омертвевают (некросты) и отделяются секвестры.
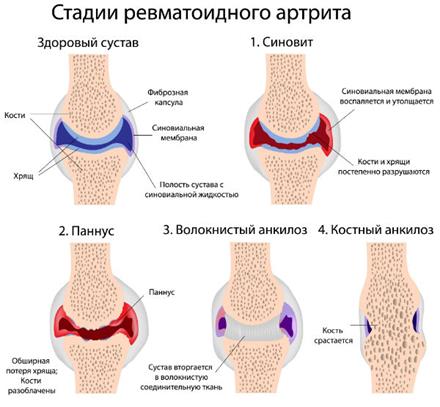
Ревматоидный артрит.
В начальном периоде болезни безукоризненные по качеству рентгенограммы неотличимы от таковых в норме, поэтому явное преимущество имеют другие лучевые методы исследования. Остеосцинтиграммы демонстрируют повышенное накопление РФП в области пораженных суставов. Сонограммы отражают утолщение синовиальной оболочки, появление жидкости в суставе, изменения суставного хряща, развитие синовиальных кист, степень периартикулярного отека .
Позднее появляются рентгенологические симптомы ревматоидного артрита. Прежде всего это припухание мягких тканей сустава, остеопороз и небольшое сужение суставной щели. Затем к этому добавляются эрозии (мелкие краевые дефекты в суставных концах костей) и округлые кистевидные просветления в эпифизах. По мере прогрессирования процесса наблюдаются дальнейшее сужение суставной щели, значительное увеличение выраженности остеопороза и новые очаги разрушения в костной ткани эпифизов, в результате чего может развиться тяжелая деструкция с подвывихами и уродливой деформацией суставных концов костей.
|
|
|
В отсутствие ревматоидного фактора говорят о серонегативных артритах, к которым относят многие поражения суставов. Одни из них возникают как местное проявление системного заболевания соединительной ткани (системная красная волчанка, узелковый периартериит, склеродермия и др) осложнение заболеваний печени и кишечника, мочекислого диатеза (подагра) Другие представляют собой особые нозологические формы: синдром Рейтера, псориатический артрит, анкилозирующий спондилоартрит.
Рентгенограмма, выполненная с прямым увеличением изображения. Поражение костей и суставов кисти при ревматоидном артрите. Остеопороз, сужение суставных щелей, подвывих в 3-м пястно-фаланговом суставе, кистовидные просветления в суставных концах костей. (болезнь Бехтерева). Их распознавание и нелегкая подчас дифференциальная диагностика базируются на совокупности клинических, лабораторных и рентгенологических данных. Важно отметить, что чаще всего наиболее значимые симптомы выявляют при рентгенографии пораженного сустава, а также мелких суставов кистей и стоп, крестцово-подвздошных сочленений и позвоночника
|
|
|
Признаки:
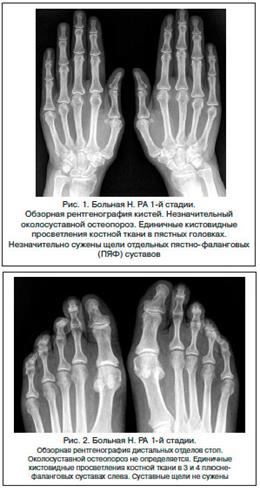 Неровность контуров,узурация контуров суст.поверхностей,разрежение костной ткани,размытые уплотнения в субхондр. /субкорт. зоне( т.к. отек ККМ)+
Неровность контуров,узурация контуров суст.поверхностей,разрежение костной ткани,размытые уплотнения в субхондр. /субкорт. зоне( т.к. отек ККМ)+
При подагре- тофусы, при псориазтическом- острые дист. фаланги(+узурация)
Могут быть кисты,ограничеснные ободком склероза.
Асептический артрит-на фоне артроза---артрозоартрит.
18. Основные рентгенологические симптомы переломов костей.
Основные рентгенологические признаки перелома трубчатых и плоских костей общеизвестны — это линия (щель) перелома и смещение (расхождение) отломков, нарушение целостности кортикальной пластинки.
Линия, или щель, перелома представляет собой светлую полоску с неровными и нередко зазубренными краями. Классическим примером такой линии является трещина в одной из костей свода черепа. Линия перелома более четко вырисовывается в кортикальном слое кости, затем пересекает ее в различном направлении. Если она не достигает противоположного края кости, то говорят о неполном переломе. В этих случаях не возникает заметного смещения отломков. При полном переломе смещение отломков наблюдается как правило. Оно обусловлено как самой травмой, так и тягой мышц.
|
|
|
Характер смещения отломков определяют по снимкам в двух взаимно перпендикулярных проекциях. Различают смещение по длине (продольное, которое может происходить с захождением, вклинением или расхождением отломков), по ширине (боковое), по оси (угловое) и по периферии, т.е. с поворотом одного из отломков вокруг своей продольной оси. Величину продольного или бокового смещения указывают в сантиметрах, а углового и по периферии — в градусах. По рентгенограммам необходимо обязательно проследить, не проходит ли линия перелома через суставную поверхность кости, т.е. не является ли перелом внутрисуставным. Кроме того, следует обратить внимание на состояние костной ткани вокруг щели перелома, чтобы исключить патологический перелом, т.е. повреждение, возникшее в уже пораженной кости (в частности, в области развития опухоли). В детском возрасте изредка наблюдается эпифизеолиз — травматическое отделение эпифиза кости от метафиза. Линия перелома при этом проходит по ростковому хрящу, но обычно слегка загибается на метафиз, от которого отламывается небольшой костный фрагмент. У детей сравнительно часто наблюдаются неполные и поднадкостничные переломы трубчатых костей. При них линия перелома не всегда видна и основным симптомом является угловой изгиб наружного контура кортикального слоя. Для того чтобы уловить этот признак, нужно скрупулезно рассмотреть контур кости на всем протяжении. Переломы огнестрельного происхождения имеют ряд особенностей. В костях свода черепа, таза и других плоских костях они преимущественно дырчатые и сопровождаются многочисленными радиальными трещинами. Сходные повреждения наблюдаются в метафизах и эпифизах. В диафизах чаще возникают оскольчатые переломы с множественными осколками и трещинами. Огнестрельные повреждения нередко сопровождаются проникновением инородных тел в кости и мягкие ткани. Металлические инородные тела обнаруживают по рентгенограммам, тогда как неконтрастные к рентгеновскому излучению инородные тела выявляют с помощью сонографии.
|
|
|
Таким образом, в подавляющем большинстве случаев обычные рентгеновские снимки позволяют установить характер повреждения кости. Однако бывают ситуации, когда смещение отломков отсутствует, а линия перелома видна неотчетливо или ее не удается отличить от нормальных анатомических образований, например при переломах отдельных костей свода и основания черепа, лицевого черепа, дуг и отростков позвонков, повреждения крупных суставов. В этих случаях приходится дополнительно применять линейную или компьютерную томографию. Достоверным вспомогательным способом диагностики служит радионуклидное исследование -остеосцинтиграфия. Сцинтиграммы дают возможность установить перелом, так как в области повреждения РФП накапливается в большем количестве, чем в окружающей кости
19. Рентгеновские признаки и сроки заживления перелома кости.
В последующем рентгенограммы производят для оценки состояния костной мозоли между отломками. При нормальном ходе заживления у взрослых первые островки извести определяются в мозоли лишь через I мес после травмы (у детей - в более ранний срок). В первую декаду после повреждения щель перелома видна особенно отчетливо вследствие рассасывания поврежденных костных балок в концах отломков. В этот период отломки связаны соединительнотканной мозолью. Во вторую декаду она превращается в остеоидную. Последняя по строению похожа на костную, но не содержит извести и не выделяется на снимках. В это время рентгенолог по-прежнему улавливает линию перелома и к тому же отмечает наступающую перестройку кости — остеопороз. В третьей декаде врач может прощупать плотную мозоль, фиксирующую отломки, но на рентгенограммах эта мозоль все еще не отображается. Полное обызвествление мозоли происходит за 2—5 мес, а ее функциональная перестройка продолжается весьма длительное время.
К нарушениям заживления переломов относится замедленное образование костной мозоли, но его не нужно смешивать с несращением перелома и формированием ложного сустава. Отсутствие костной мозоли не является доказательством развития ложного сустава. О нем свидетельствует заращение костномозгового канала в концах отломков и образование по их краю замыкающей костной пластинки
20. Рентген-признаки опухолевых заболеваний костей, критерии доброкачественности процесса.
По Труфанову:
Дифференциально-диагностические признаки различных опухолей.
1. Локализация (для каждой опухоли типична определенная локализация).
2. Границы опухоли. Злокачественные опухоли имеют неровные, бугристые контуры без четкой границы, распространенную переходную зону с нарушенной структурой кости. Доброкачественные опухоли, как правило, имеют четкие, ровные контуры.
3. Структура злокачественных опухолей беспорядочная, неоднородная; структура доброкачественных опухолей более упорядоченная.
4. Изменения окружающей костной ткани при злокачественных опухолях деструктивные; доброкачественные новообразования, как правило, оттесняют окружающую ткань без ее разрушения.
5. При злокачественных опухолях резко выражена реакция периоста - возникают спикулы, из-за разрушения надкостницы появляются периостальные козырьки. Периостальная реакция при доброкачественных опухолях отсутствует.
6. При злокачественных опухолях, как правило, происходят разрушение поверхности кости и распространение опухоли на мягкие ткани.
Доброкачественные опухоли (остеомы, хондромы, остеохондромы и др.)
Рентгенография, КТ: четкая отграниченность от прилегающих тканей; гладкость и резкость очертаний; характерная структура опухолевого образования; отсутствие реактивных изменений окружающей костной ткани и надкостницы (см.рис. 7.38).
МРТ позволяет подтвердить отсутствие патологических изменений кости, надкостницы и мягких тканей, прилежащих к опухоли. МР-сигнал доброкачественной опухоли зависит от ее строения. Остеоидная структура дает гипоинтенсивный сигнал и на Т1-ВИ и на Т2-ВИ.

Рис. 7.38. Остеохондрома бедренной кости: а) рентгенограмма коленного сустава: опухоль с четкими контурами, связанная с костью; б) МР-томограмма: гипоинтенсивное образование, прилежащее к кости с наличием внутрикостного компонента с четкими ровными контурами (стрелка)
По Линденбратену:
К часто наблюдаемым очаговым поражениям скелета относятся опухоли костей. Условно их разделяют на д о б р о к а ч е с т в е н н ы е и з л о к а ч е с т в е н н ы е, хотя доброкачественные новообразования почти всегда представляют собой не истинные опухоли, а локальные пороки развития.
В зависимости от строения и тканевого состава среди доброкачественных опухолей выделяют образования из костной ткани (остеомы), соединительной ткани (фибромы), хряща (хондромы), хрящевой и костной ткани (остеохондромы), сосудов (гемангиомы, лимфангиомы).
Общими признаками всех этих опухолей являются их медленное развитие, относительно резкие контуры и четкая отграниченность от окружающих тканей (отсутствие инфильтративного роста), правильный структурный рисунок. Опухоль не разрушает, а замещает костное вещество. Она может привести к деформации кости с увеличением ее объема.
Рентгенологическое распознавание доброкачественных опухолей редко
наталкивается н а серьезные препятствия. К о м п а к т н а я о с т е о м а
четко выделяется на снимках как плотное бесструктурное образование.
Г у б ч а т а я о с т е о м а сохраняет структуру пластинчатой кости. Остеома
может располагаться в глубине кости или на ее поверхности. Ф и б р о м ы и
х о н д р о м ы обусловливают дефект в кости — светлый участок с резкими очертаниями, причем при хондроме на фоне дефекта могут вырисовываться
 крапчатые тени известковых и костных включений (рис. 111.242, III.243). Пожалуй, наиболее демонстративна о с т е о х о н д р о м а : она имеет широкое основание или ножку и растет в сторону от кости (рис. III.244). Хрящевые участки видны как просветления в изображении опухоли, а костные балки образуют расходящиеся стропила. Гемангиома также обусловливает дефект костной ткани, но в нем нередко заметен кружевной костный рисунок или радиарно расходящиеся костные пластинки. В своде черепа гемангиомы образуются довольно часто. Опухоль вызывает округлый дефект, отграниченный от окружающей кости узкой полоской склероза. Края дефекта четкие, могут быть слегка волнистыми. В теле позвонка гемангиомы обусловливают многочисленные просветления, разделенные грубыми вертикально идущими костными балками. Тело позвонка вздуто. Мелкие просветления и змеевидные полоски могут определяться и в дуге пораженного позвонка. В этих случаях очень важны компьютерные и магнитно-резонансные томограммы, так как они дают возможность обнаружить внекостное развитие сосудистой сети (в частности, в позвоночном канале).
крапчатые тени известковых и костных включений (рис. 111.242, III.243). Пожалуй, наиболее демонстративна о с т е о х о н д р о м а : она имеет широкое основание или ножку и растет в сторону от кости (рис. III.244). Хрящевые участки видны как просветления в изображении опухоли, а костные балки образуют расходящиеся стропила. Гемангиома также обусловливает дефект костной ткани, но в нем нередко заметен кружевной костный рисунок или радиарно расходящиеся костные пластинки. В своде черепа гемангиомы образуются довольно часто. Опухоль вызывает округлый дефект, отграниченный от окружающей кости узкой полоской склероза. Края дефекта четкие, могут быть слегка волнистыми. В теле позвонка гемангиомы обусловливают многочисленные просветления, разделенные грубыми вертикально идущими костными балками. Тело позвонка вздуто. Мелкие просветления и змеевидные полоски могут определяться и в дуге пораженного позвонка. В этих случаях очень важны компьютерные и магнитно-резонансные томограммы, так как они дают возможность обнаружить внекостное развитие сосудистой сети (в частности, в позвоночном канале).
21. Рентгенологические признаки остеомиелита.
Во время развития остеомиелита рентгенологическое исследование выполняется для того, чтобы установить окончательный диагноз, а также уточнить распространенность патологического процесса и проконтролировать динамику заболевания.
 Остеомиелит на рентгеновском снимке
Остеомиелит на рентгеновском снимке
На снимке, выполненном на начальных стадиях заболевания, нельзя локализовать межмышечные и фасциальные перегородки, которые видны в норме у здоровых людей. При патологическом процессе исчезает грань между мышечной структурой и подкожной клетчаткой, также увеличивается насыщенность и объем мягкотканных структур.
Дата добавления: 2019-03-09; просмотров: 224; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
