Показания к ортодонтическому лечению
Ранняя диагностика зубочелюстных аномалий и их своевременное лечение предупреждают стойкие нарушения прикуса и изменения лица, а также общие расстройства организма. В связи с взаимообусловленностью местных и общих нарушений органима следует применять комплексы лечебных мероприятий, показанные в различных возрастных периодах. Они должны включать методы лечения, направленные на устранение как причин развития морфологических, функциональных и эстетических нарушений в зубочелюстной системе, так и самих нарушений.
После установления диагноза определяют возрастные показания или противопоказания к ортодонтическому лечению. При этом нужно дать ответ на следующие вопросы.
1. Является ли зубочелюстная аномалия у данного больного в настоящее время болезнью или нет? Если в результате зубочелюстной аномалии отклонения в физическом и психическом состоянии здоровья пациента привели к нарушению равновесия организма с окружающей средой и послужили причиной обращения за медицинской помощью, такое состояние расценивают как болезнь.
2. Является ли зубочелюстная аномалия у данного больного в настоящее время состоянием компенсации? Возникновение зубочелюстных аномалий не случайно и до определенного времени может рассматриваться как проявление защитных сил организма при его стрмлении приспособиться к неблагоприятным условиям внутренней и внешней среды. Если возникшие морфологические отклонения не привели к значительным функциональным и эстетическим нарушениям, то такое состояние можно рассматривать как компенсаторно-приспособительное. Показания к ортодонтическому лечению относительные.
|
|
|
3. Каковы перспективы дальнейшего развития зубочелюст
ной аномалии с возрастом и возможна ли саморегуляция
нарушений? Если имеющаяся аномалия — результат непра
вильного роста и формирования зубочелюстной системы и лица,
то, исходя из закономерностей их развития, следует решить,
возможна ли саморегуляция нарушений, в каком объеме и в
240
241
 какие сроки. От этого зависят показания или противопоказания к ортодонтическому лечению и его объем. При определении возрастных показаний к лечению следует обращать внимание не только на паспортный возраст пациента, но также на возраст как показатель зрелости организма и его потенциальных возможностей дальнейшего роста и формирования зубочелюстной системы. Важно сопоставить соматический, зубной, костный и хронологический возраст.
какие сроки. От этого зависят показания или противопоказания к ортодонтическому лечению и его объем. При определении возрастных показаний к лечению следует обращать внимание не только на паспортный возраст пациента, но также на возраст как показатель зрелости организма и его потенциальных возможностей дальнейшего роста и формирования зубочелюстной системы. Важно сопоставить соматический, зубной, костный и хронологический возраст.
Раннее ортодонтическое лечение можно рекомендовать с учетом соматической, психической зрелости организма пациента, а также периодов активного роста зубочелюстной системы. От этого же зависит выбор ортодонтических средств. Например, миотерапевтические упражнения показаны в возрасте старше 4 лет, когда ребенок в состоянии понять, что от него требуется, и может выполнить соответствующие задания. В этом возрасте он еще недостаточно разумен для установления контакта с врачом, но уже достаточно силен, чтобы сопротивляться проведению ортодонтических мероприятий. Вмешательство в периодах активного роста челюстей позволяет по показаниям стимулировать или задерживать их рост, избирая соответствующие конструкции ортодонтических аппаратов.
|
|
|
При определении показаний к ортодонтическому лечению важно учитывать тенденции развития зубочелюстной системы и лица, способствовать их нормальному развитию, управлять им. При этом по окончании лечения можно рассчитывать на устойчивость достигнутых результатов. Неблагоприятные тенденции роста и формирования зубочелюстной системы приводят к рецидиву зубочелюстной аномалии.
4. Каково состояние больного перед устранением местных и общих нарушений организма? Показания или противопоказания к лечению зубочелюстных аномалий зависят от состояния зубочелюстной системы и организма в целом. Оценивают состояние зубов, избираемых в качестве опоры для ортодонтических аппаратов в периоде сменного прикуса, учитывают наличие стоматологических и общих заболеваний. При множественной адентии, обусловленной ангидротической эктодер-мальной дисплазией, как правило, имеются зубочелюстные аномалии. Однако перемещение отдельных зубов не всегда возможно, так как сопряжено с риском их потери. Показания к ортодонтическому лечению ограничены при ряде соматических и психических заболеваний, например костном туберкулезе, болезни Дауна, эпилепсии и др.
|
|
|
5. Каковы перспективы ортодонтического лечения? Эффективность ортодонтического лечения зависит от многих факторов: врожденной или приобретенной зубочелюстной аномалии или деформации, их разновидностей, степени выраженности
242
морфологических и функциональных нарушений зубочелюстной системы, наличия общих нарушений организма, конституции пациента, его возраста, избираемых методов лечения, качества выполненных ортодонтических аппаратов и взаимоотношения пациента с лечащим врачом, родителями и др.
Возрастные показания к ортодонтическому лечению зависят от причин нарушений, их вида, степени выраженности и т. д. В связи с этим рекомендации должны быть индивидуальными. При определении показаний или противопоказаний к ортодонтическому лечению прогнозируют его эффективность с учетом перечисленных выше факторов. Определяют, какой метод лечения аномалий прикуса должен быть ведущим: ортодонтичес-кий, хирургический, протетический, сочетанный и др. Для прогнозирования лечения важно также учитывать преемственность различных методов.
|
|
|
Минимальным порогом эффективности лечения зубочелюстных аномалий можно считать достижение состояния компенсации, однако следует стремиться к морфологическому, функциональному и эстетическому оптимуму зубочелюстной системы. Максимальным порогом является достижение идеальной нормы.
9.2. Задачи ортодонта при лечении детей с кариесом зубов, заболеваниями краевого пародонта и плохим гигиеническим состоянием полости рта
Высокая распространенность основных стоматологических заболеваний обусловливает ситуацию, при которой лечение аномалий прикуса проводится у детей с кариесом или гингивитом и, как правило, при недостаточно хорошем гигиеническом состоянии полости рта. Поданным Е. Б. Ростокиной (1979), у детей с зубочелюстными аномалиями частота декомпенсиро-ванной формы кариеса составляет 22,4±2,4%, в то время как удетей без аномалий — 11,7+1,8%. У детей с аномалиями формы зубных рядов и аномалиями положения зубов из-за наличия атипичных ретенционных пунктов на 13,8% возрастает частота поражения зубов за счет увеличения числа кариозных полостей. По данным В. Ю. Курляндского (1957), X. А. Каламкарова (1967), Г. Ю. Пакалнса (1970), Е. Б. Растокиной (1979) и др., при аномалиях прикуса значительно увеличивается число случаев заболеваний краевого пародонта. Если у детей без аномалий гингивит диагностируется в 10,7% случаев в возрасте 3— 7 лет и в 33,5% в 8—12 лет, то при наличии аномалий прикуса
| 243 |
| | |
в те же возрастные периоды частота гингивитов соответственно возрастает до 26,8 и 42,3% [Ростокина Е. Б., 1979].

 Гигиена полости рта ухудшается, если аномалиям прикуса сопутствуют кариес и заболевания краевого пародонта.
Гигиена полости рта ухудшается, если аномалиям прикуса сопутствуют кариес и заболевания краевого пародонта.
Кариес зубов рассматривают как хронический патологический процесс, характеризующийся очаговой деминерализацией и разрушением неорганического и органического веществ с образованием дефекта тканей — кариозной полости. Числовым выражением интенсивности кариеса являются индексы КПУ, кп и КПУ + кп, где постоянные зубы К — кариозные, П — пломбированные; У — удаленные и временные зубы: к — кариозные, п — пломбированные. Индекс кп — сумма кариозных и пломбированных временных зубов; удаленные зубы не учитываются. Индекс КПУ применяется для постоянных зубов с учетом удаленных.
Различают три степени активности кариеса. Основой для такого распределения являются показатель индекса КПУ и его отклонения от среднего значения (М) для определенной возрастной группы. Кариес I степени активности, или компенсированная форма, — интенсивность, равная среднему значению (М) или меньшая. Кариес II степени активности, или субком-пенсированная форма, — интенсивность выше среднего значения на 3, т. е. М+3. Если показатель еще выше, кариозные полости не имеют тенденции к ограничению, локализуются в области иммунных зон, — это кариес III степени активности, или декомпенсированная форма.
Наряду с методом клинической оценки интенсивности кариозного процесса существуют лабораторные, позволяющие определить активность кариеса, а также прогнозировать устойчивость тканей зуба к кариесу на ближайшее время.
При выборе метода ортодонтического лечения особое внимание обращают на сочетание аномалий прикуса с декомпен-сированной формой кариеса и очаговой деминерализацией.
По данным Г. Н. Пахомова (1974), Е. В. Боровского и П. А. Леуса (1979), В. К.Леонтьева (1977) и др., очаговая деминерализация тканей зуба рассматривается как патологический процесс в тканях зуба в ранних стадиях кариеса. Очаговая деминерализация проходит три стадии и может иметь медленное и быстрое течение. Интенсивному развитию кариеса способствуют плохое гигиеническое состояние полости рта, остатки пищи на зубах и заболевания краевого пародонта.
Для диагностики очаговой деминерализации Л. А. Аксамит (1976) рекомендует использовать метод прижизненной (витальной) окраски поверхности зуба 2% водным раствором мети-ленового синего. Метод основан на способности красителя проникать в пораженную эмаль и фиксироваться в ней.
Заболевания краевого пародонта. Катаральный и гипертрофический гингивиты составляют 83% заболеваний
244
краевого пародонта, регистрируемых у детей. Заболевания в виде локализованного пародонтита или генерализованного пародонтоза, являющегося пародонтальным синдромом ряда общих заболеваний (диабет, нейтропения, анемия, гистиоцитоз X, кератодермия и др.), составляют 17%. Большинство публикаций свидетельствует о высоком проценте гингивитов, диагностируемых у детей с зубочелюстными аномалиями. При специальном изучении прикуса Н. Г. Снагина и Л. А. Гагуа (1980) установили его нарушение у 87% детей, страдающих гингивитом и
пародонтитом.
С помощью пробы Шиллера — Писарева (окрашивание десен раствором следующего состава: йода 1 г, йодида калия 2 г, дистиллированной воды 40 мл) определяют распространенность воспалительного процесса в тканях десны. Наиболее интенсивное окрашивание ее наблюдают в участках хронического воспаления за счет прижизненной окраски гликогена, содержание которого в десне увеличивается при воспалительных процессах.
Степень воспаления десны устанавливают с помощью индекса гингивита РМА (папиллярно-маргинально-альвеолярный индекс). Воспаление сосочка (Р) оценивается в 1 балл, воспаление края десны (М) — в 2 балла, воспаление альвеолярной десны (А) — в 3 балла. В модификации Парма этот индекс выглядит так:
= Сумма РМА • 100 3 (число зубов) Сумму РМА определяют при сложении всех наивысших оценок состояния маргинального пародонта у каждого зуба. При этом за число зубов в возрасте от 6 до 11 лет принимают 24, от 12 до 14 лет — 28, от 15 лет и старше — 30.
Для диагностики дистрофических изменений в кости альвеолярного отростка производят рентгенологическое исследование.
Отечественные, а также зарубежные исследователи в последние годы с большой убедительностью доказали роль негигиенического состояния полости рта для развития кариеса и заболеваний краевого пародонта. Первичную информацию о гигиеническом состоянии полости рта можно получить, применяя метод окрашивания зубного налета йодсодержащими растворами и выражая интенсивность плохого гигиенического состояния индексом ИГПР (индекс гигиены полости рта).
Индекс ИГПР предложен в 1964 г. и включен ВОЗ в перечень основных методов стоматологических исследований. Оценка количества налета осуществляется по трехбалльной системе: 0 — отсутствие налета и его окрашивания; 1 балл — мягкий налет покрывает менее '/3 поверхности коронки зуба; 2 балла — налет
245



 покрывает более '/3> но не более 2/3 поверхности зуба; 3 балла — налет покрывает более 2/3 поверхности зуба. Количество баллов складывают и делят общую сумму на 6 (число исследуемых зубов). По количеству выявленного налета на поверхости зубов можно различать четыре степени гигиенического состояния полости рта: хорошее (0—1 балл), удовлетворительное (1,1— 1,5 балла), среднее (1,6—2 балла) и плохое (2,1—3 балла).
покрывает более '/3> но не более 2/3 поверхности зуба; 3 балла — налет покрывает более 2/3 поверхности зуба. Количество баллов складывают и делят общую сумму на 6 (число исследуемых зубов). По количеству выявленного налета на поверхости зубов можно различать четыре степени гигиенического состояния полости рта: хорошее (0—1 балл), удовлетворительное (1,1— 1,5 балла), среднее (1,6—2 балла) и плохое (2,1—3 балла).
У детей с зубочелюстными аномалиями, сочетающимися с кариесом и гингивитом, преобладает плохое гигиеническое состояние полости рта: ИГПР больше 2 баллов. Отмечают высокую обсемененность микробной флорой поверхностей зубов (мягкий налет) и ортодонтических аппаратов. В процессе ортодонтического лечения с помощью съемных и особенно несъемных аппаратов наряду со значительным ухудшением показателей гигиены полости рта претерпевает изменения микрофлора, размножающаяся главным образом в мягком налете на зубах, в межзубных промежутках, а также в местах фиксации ортодонтических деталей и на поверхности ортодонтических аппаратов. Эти изменения выражаются в явлениях дисбактериоза и появлении не типичных для полости рта микроорганизмов.
Последовательность и содержание исследования зубов, па-родонта и гигиенического состояния полости рта ребенка в связи с определением конструкции ортодонтического аппарата должны быть следующими. Методом визуального исследования и подсчета индексов КПУ, кп, КПУ + кп устанавливают степень активности кариеса. После этого все поверхности зубов и дес-невой край смазывают йодсодержащим раствором, в результате чего происходит окраска мягкого налета на зубах и представляется возможным подсчитать ИГПР и определить гигиеническое состояние зубов в местах их тесного, аномального расположения. Под влиянием йодсодержащего раствора десна окрашивается. По локализации воспаления и интенсивности окрашивания устанавливают индекс РМА и оценивают состояние пародонта. Затем при помощи маленького ватного тампона отмывают темный налет на зубах; из межзубных промежутков его удаляют турундами и шелковой нитью. Очищенные поверхности зубов высушивают и осматривают с целью выявления меловидных пятен, т. е. очаговой деминерализации тканей зуба. При обнаружении пятен их окрашивают 3% водным раствором метиленового синего. Интенсивно окрашиваются пятна с активно протекающими в них явлениями деструкции и деминерализации тканей зуба.
В случаях выявления зуба с большими пломбами, свидетельствующими о возможной его девитализации, зуба с деформированной коронкой (системная или очаговая гипоплазия тка-
246
ней), а также атрофии краевого пародонта и выраженного очагового или диффузного его воспаления ребенка направляют на рентгенологическое исследование. На основании проведенного исследования в диагнозе должны найти отражение следующие положения:
1) степень активности кариеса (I, II и III, т. е. компенсированная, суб- или декомпенсированная), состояние пародонта и глубина его поражения (катаральный гингивит легкий, средней тяжести или тяжелый — гипертрофический и атрофический пародонтит, пародонтоз и степень атрофии альвеолярного отростка);
2) при обнаружении очагов деминерализации — учет трех степеней ее тяжести;
3) при гипоплазии тканей в области коронок — описание состояния корней;
4) при наличии леченых, депульпированных зубов — указание на деструктивные изменения в кости и степень распространения процесса на зачаток постоянного зуба.
На основании оценки данных комплексных исследований ортодонт определяет стоматологический статус и учитывает его при составлении плана ортодонтического лечения на месяцы и годы, предусматривая помощь стоматолога-терапевта, а также средства профилактики стоматологических заболеваний. Стоматологические заболевания могут обостриться в процессе применения ортодонтических аппаратов, в связи с чем в план лечения пациента с аномалией зубочелюстной системы включают комплекс мероприятий, направленных на оздоровление полости рта: санацию ее, лечение заболеваний пародонта, ре-минерализующую терапию, а также рекомендации по уходу за полостью рта и аппаратом в периоде ортодонтического лечения. Наряду с этим принимают меры, повышающие реактивность организма (витаминотерапия, занятия физическими упражнениями, пребывание на свежем воздухе, закаливание, разнообразное сбалансированное питание). С целью нормализации жевания, создания условий для самоочищения полости рта и улучшения ее гигиенического состояния необходимо включать в рацион жесткую пишу.
Задачами лечения аномалий прикуса у детей при интактных зубах или компенсированной форме кариеса и здоровом паро-донте являются:
1. Определение гигиенического состояния полости рта, обучение правилам гигиены и рекомендации чистить зубы жесткой щеткой утром и перед сном (3—5 мин). Больные должны полоскать рот после еды, применять гигиенические пасты «Ягодка», «Мойдодыр», «С добрым утром», «Буратино», «Ну, погоди», «Чипполино» и др., гигиени-
247

 ческие эликсиры -- «Мятный», «Идеал», «Флора» и др. (10—15 капель на полстакана кипяченой воды).
ческие эликсиры -- «Мятный», «Идеал», «Флора» и др. (10—15 капель на полстакана кипяченой воды).
2. Осмотр у стоматолога-терапевта и санация полости рта, при показаниях, один раз в году.
3. Применение любого ортодонтического аппарата.
4. Чистка съемного аппарата утром и перед сном щеткой и пастой, промывание водой после еды. Стерилизация аппарата должна производиться в поликлинике в растворе диоцида или хлорамина.
5. Профессиональная гигиеническая обработка полости рта в случае применения ортодонтического аппарата несъемной конструкции при каждом его активировании.
Задачи ортодонтического лечения ребенка с субкомпенси-рованной формой кариеса (II степень активности):
1. Санация полости рта стоматологом-терапевтом 2 раза в году.
2. Обучение правилам гигиены: рекомендации чистить зубы утром и вечером перед сном, полоскать рот после приема пищи, применять лечебно-профилактические пасты («Жемчуг», «Бальзам», «Белорозовая», «Мери»), фторсо-держащие пасты, эликсир «Специальный» (30—40 капель на полстакана кипяченой воды; предварительно следует определить рН слюны).
3. Реминерализующая терапия при санации полости рта (2 раза в год), применение фторсодержащего лака. Запись о проведении реминерализующей терапии в направлении на ортодонтическое лечение с указанием сроков повторной реминерализации.
4. Выбор конструкции ортодонтических аппаратов с учетом предупреждения поражения твердых тканей зубов (тщательная полировка аппарата, смена лигатур на несъемных аппаратах и туалет полости рта не реже одного раза в неделю). Контроль за состоянием твердых тканей зубов в местах прилегания аппарата к их коронкам и в кариес-восприимчивых зонах не реже одного раза в месяц (по методике оценки состояния твердых тканей зубов с использованием красителей).
5. Общеукрепляющая терапия: поливитамины, физкультура, пребывание на свежем воздухе, закаливание, разнообразная качественная пища с ограничением сладких и мучных блюд.
Задачи ортодонтического лечения ребенка с декомпенсиро-ванной формой кариеса (III степень активности):
1. Санация полости рта у стоматолога-терапевта 3 раза в год.
2. Обучение правилам гигиены и тщательный контроль за их соблюдением. Рекомендации по уходу за полостью рта:
248
применение лечебно-профилактических паст и эликсиров, двукратная чистка зубов и аппаратов, полоскание рта после еды, при пользовании несъемными аппаратами — чистка зубов щеткой без пасты после приема пищи, использование зубочисток, шелковой нити.
3. Реминерализующая терапия или обработка зубов фторсо-держащим лаком перед фиксацией аппарата (направление к стоматологу-терапевту или самостоятельное проведение).
4. Общеукрепляющая терапия.
5. Выбор конструкции ортодонтического аппарата с учетом состояния твердых тканей зубов (укрепление коронок на зубы, расположенные под съемным капповым аппаратом, коронок или колец на зубы, подтягиваемые лигатурой, коронок или колец на передние зубы, служащие опорой для вестибулярной назубной дуги съемного аппарата, или изоляция проволочной дуги мягкими трубками-футлярами; периодическое регулирование высоты расположения вестибулярной дуги с целью предупреждения очаговой деминерализации эмали в месте ее прилегания к коронкам зубов; использование методов ускоренного лечения). Контроль за состоянием твердых тканей зубов и соблюдением правил гигиены полости рта.
Задачи ортодонтического лечения ребенка с заболеваниями краевого пародонта:
1. Клиническое обследование, консультации специалистов (педиатр, эндокринолог, рентгенолог, стоматолог-терапевт и др.), наблюдение за течением пубертатного периода, ведение менструального календаря, лабораторные исследования и т. д.
2. Комплексное лечение: общее (лечение общесоматической патологии) и местное (антисептическая и противовоспалительная терапия, физиотерапия, пластика уздечек, мелкого преддверия рта и др.).
3. Обучение правилам гигиены. Рекомендация средств ухода за полостью рта: противовоспалительных лечебно-профилактических паст «Лесная», «Ромашка», «Аира», «Новая», «Экстра», «Хвойная» и др., противовоспалительных эликсиров и настоек — зверобоя, мяты, шалфея (30—40 капель на полстакана воды). Применение мягкой щетки до устранения воспалительных явлений. Назначение жесткой пищи после ликвидации воспалительных явлений с целью улучшения самоочищения и самомассажа десен.
4. Проведение туалета полости рта и противовоспалительной терапии (обработка зубодесневых карманов, применение противовоспалительных мазей и паст) во время снятия
249

 несъемных аппаратов, назубных дуг и лигатур. Применение для удаления трудно снимаемых зубных бляшек специальных средств: резиновых дисков, механических щеток, абразивного очищающего материала (зубной порошок, зубные пасты), растворов трипсина, хемотрип-сина и др. При наличии деструктивных изменений в челюстях ортодон-тическое лечение следует проводить с осторожностью, под контролем реографии и рентгенографии. Применение малых сил и дозированной нагрузки на зубы, создание правильных артикуляционных соотношений зубных рядов, выравнивание окклюзионных контактов путем сошлифовывания бугров отдельных зубов и устранения локальной перегрузки, при недогрузке зубов — назначение откусывания твердой пищи, устранение тесного расположения зубов.
несъемных аппаратов, назубных дуг и лигатур. Применение для удаления трудно снимаемых зубных бляшек специальных средств: резиновых дисков, механических щеток, абразивного очищающего материала (зубной порошок, зубные пасты), растворов трипсина, хемотрип-сина и др. При наличии деструктивных изменений в челюстях ортодон-тическое лечение следует проводить с осторожностью, под контролем реографии и рентгенографии. Применение малых сил и дозированной нагрузки на зубы, создание правильных артикуляционных соотношений зубных рядов, выравнивание окклюзионных контактов путем сошлифовывания бугров отдельных зубов и устранения локальной перегрузки, при недогрузке зубов — назначение откусывания твердой пищи, устранение тесного расположения зубов.
Такой подход к комплексному лечению детей с аномалиями зубочелюстной системы позволяет достигнуть условий для снижения поражения зубов кариесом, заболеваний пародонта и очаговой деминерализации зубов. Проведение перечисленных мероприятий уменьшает опасность проявлений дисбактериоза в полости рта и возникновения обусловленных им патологических процессов.
9.3. Определение степени выраженности
морфологических и функциональных нарушений в зубочелюстной системе и трудности их лечения
Аномалии зубочелюстной системы вариабельны по проявлениям, степени выраженности нарушений и прогнозу лечения. Для выбора плана лечения недостаточно диагностировать и классифицировать заболевание. Целесообразно также определить степень выраженности нарушений и трудности их устранения. С этой целью может быть применен метод пятибалльной оценки по Зиберту — Малыгину (1973). Сущность метода состоит в том, что оценивают степень выраженности морфологических и функциональных нарушений и трудности их устранения (см. табл. 1.1, 1.2), т.е. объем лечебных мероприятий для: 1) нормализации формы верхнего зубного ряда и нижнего зубного ряда;
2) установления нижней челюсти в правильное положение;
3) восстановления функций зубочелюстной системы.
Степень трудности лечения каждого больного представляет
собой сумму баллов. Различают четыре степени трудности лечения: I- простое лечение (до 27 баллов), II— лечение средней трудности (28—40 баллов), III — трудное лечение (41—54 балла), IV степень — очень трудное лечение (55 баллов и более).
По таблице определяют объем лечебных мероприятий для нормализации формы каждого зубного ряда, исправления прикуса, нормализации функций зубочелюстной системы. Этот метод может быть применен для характеристики любой зубочелюстной аномалии.
Если при определении степени выраженности морфологических и функциональных нарушений и трудности их устранения на этапах лечения установлено уменьшение количества баллов, то больных переводят в группу более легкого ортодон-тического лечения. Благодаря выделению четырех степеней трудности лечения можно более точно определить его среднюю продолжительность и прогноз. Применение данного метода способствует решению вопросов организации и планирования ортодонтической помощи.
9.4. Планирование ортодонтического лечения с учетом контакта больного с врачом
Ортодонтическому лечению должна предшествовать психологическая подготовка пациента. Учет индивидуальных особенностей физического и психического развития важен еще и потому, что 70% больных поступают к ортодонтам в возрасте от 8 до 12 лет, т. е. во время активного роста и развития детского организма. В психологическом аспекте у больных с зубочелю-стными аномалиями имеются различия, обусловленные возрастом, социальным положением, уровнем культурного развития, местом проживания, типом высшей нервной деятельности, темпераментом, умственным развитием и другими факторами.
Следует завоевать доверие больного, что является залогом дальнейшего активного контакта, учитывать своеобразие характера пациента, специфику окружающей среды и привлекать родителей к контролю за пользованием детьми ортодонтичес-кими аппаратами и успешностью лечения. С послушным и понятливым ребенком, живущим в благополучной семье, легче установить хороший контакт, что является обязательным условием успешного лечения. Это нужно еще и потому, что орто-донтическое лечение при резко выраженных зубочелюстных аномалиях бывает длительным. Однако не каждого ребенка удается убедить в необходимости такого лечения. Некоторые больные прекращают его преждевременно, что нередко является причиной рецидивов зубочелюстных аномалий.
В нашей стране ортодонтическое лечение бесплатное, поэтому вопросы ответственности за его эффективность актуальны. Для успешного контакта немаловажное значение имеет поведение ребенка в коллективе, что важно для правильного выбора
250
251

 плана лечения зубочелюстных аномалий и конструкций орто-донтических аппаратов. Психологи различают поведение индивидуума, «приспособленное» и «неприспособленное» к условиям внешней среды. Оно может быть вызвано «зависимыми» или «независимыми» действиями индивидуума.
плана лечения зубочелюстных аномалий и конструкций орто-донтических аппаратов. Психологи различают поведение индивидуума, «приспособленное» и «неприспособленное» к условиям внешней среды. Оно может быть вызвано «зависимыми» или «независимыми» действиями индивидуума.
В зависимости от поведения Р. Неггеп и соавт. (1965) различают четыре типа пациентов.
Первый тип. Хорошо приспособляющийся — самостоятельный: уверен в себе, уравновешен, с хорошей интуицией и четкой мотивацией действий, поведение независимое, честолюбие здоровое. Такой ребенок освоит любую конструкцию ортодонтического аппарата и будет пользоваться им круглосуточно. Он нуждается в небольшом надзоре родителей в периоде лечения.
Второй тип. Неприспособляющийся — несамостоятельный: не обладает самостоятельностью, основанной на понимании, не приспособляется, зависим по натуре, не проявляет активной враждебности по отношению к окружающим, забывчив, рассеян, безответствен. От такого пациента нельзя ожидать самостоятельного пользования съемными аппаратами. Родители не имеют у него должного авторитета, строгий надзор бесполезен: ребенок уклоняется от лечения, сопротивляется и нерегулярно посещает врача.
Для лечения можно рекомендовать несъемные механически-действующие аппараты. Съемные аппараты следует назначать лишь при постоянном контроле родителей. Блоковые и функционально-действующие двучелюстные аппараты применять не рекомендуется.
Третий тип. Хорошо приспособляющийся — несамостоятельный: беззаботен, ненадежен, уклончив, забывчив, слабоволен, понятлив, очень послушен, находится под влиянием авторитета родителей, учителей, товарищей. Неприспособляю-щеесЯ поведение возникает, если отсутствует достаточное руководство старших. Строгое наблюдение приводит к приспособляющемуся поведению, так как ребенок уступчив.
Для лечения рекомендуются несъемные или съемные механически-действующие дуговые, каппово-пластиночные аппараты, при более строгом контроле — функционально-направляющие одночелюстные аппараты межчелюстного действия, как съемные, так и несъемные, при повышенном контроле — съемные функционально-действующие вестибулярные аппараты, блоковые аппараты сочетанного действия, внеротовые. Ребенок осваивает аппараты при хорошем надзоре, глубоком уважении к врачу и родителям. Однако во сне такой пациент нередко бессознательно вынимает съемный ортодонтический аппарат из полости рта. Считают, что в отсутствие объективных
252
причин это происходит потому, что ослабевают контролирующее действие коры головного мозга и, следовательно, влияние «авторитета», в то время как самостоятельная воля слаба. При достаточном контроле родителей ребенок может пользоваться ортодонтическими аппаратами, однако применение функционально-действующих аппаратов должно быть ограничено. Рекомендуется психотерапия: укрепление в пациенте чувства ответственности и уверенности в себе, воспитание волевых качеств, развитие здорового честолюбия.
Четвертый тип. Неприспособляющийся — самостоятельный: открыто неповинующийся, упрямый, непокорный, активно враждебный к требованиям окружающих, злобный, умышленно саботирующий лечение. Пациент самостоятелен в действиях, настроен критически, честолюбив, нередко властолюбив («вожак» в детском коллективе), тип «проблемного ребенка».
Рекомендуется терпеливое убеждение в необходимости ортодонтического лечения и хорошего контакта с врачом. Следует демонстрировать такому ребенку малейшие положительные сдвиги в его лечении и результаты у других пациентов, чтобы переубедить его и достигнуть хорошего контакта. При достижении авторитета врача можно рассчитывать на хорошее сотрудничество и расширить показания к применению съемных, двучелюстных, функционально-действующих ортодонтических
аппаратов.
Можно применить несъемные механически-действующие аппараты. Следует отдавать предпочтение удалению отдельных зубов по ортодонтическим показаниям, которые расширяют в надежде на саморегуляцию имеющихся нарушений.
Для уточнения поведения ребенка в коллективе целесообразно беседовать с родителями, воспитателями, учителями. Учет особенностей этого поведения позволяет избежать ошибок при выборе плана лечения. Пациенту, его родителям и близким родственникам необходимо объяснить цель и задачи ортодонтического лечения и важность контакта с врачом.
Ю. А. Гиоева (1988) оценивает отношение пациентов к ортодонтическому лечению по коэффициенту сотрудничества. За 1 принято активно отрицательное отношение к лечению, за 5 — активно положительное; коэффициенты 2, 3 и 4 соответствуют переходным формам. В периоде смешанного прикуса коэффициент сотрудничества равен 3,33±1,12, в периоде постоянного — 4,03±0,14. Для лечения пациентов с коэффициентом сотрудничества, равным 1 и 2, отдают предпочтение аппаратам, которыми больные пользуются во время сна (активаторы различных конструкций). Для лечения пациентов с коэффициентом сотрудничества, равным 3, применяют по
253

 показаниям несъемные аппараты. При коэффициенте 5, положительные результаты получают после круглосуточного применения функционально-действующих аппаратов.
показаниям несъемные аппараты. При коэффициенте 5, положительные результаты получают после круглосуточного применения функционально-действующих аппаратов.
9.5. Медико-генетическое консультирование
Наследственное предрасположение к аномалиям числа зубов (адентии, сверхкомплектным зубам), их величины (макро-, мик-родентия), аномалиям размеров челюстей (макро- и микрогна-тия), аномалиям их положения в черепе (анте- и ретрополо-жение) следует учитывать при планировании профилактических и лечебных ортодонтических мероприятий. Однако, кроме перечисленных нарушений, наследственно обусловленными нередко являются резко выраженные пороки развития черепа, лица, челюстей, других органов и тканей организма, которые уродуют лицо и иногда сочетаются с умственной отсталостью.
В последние десятилетия вопросам изучения аномалий зубов, челюстей, лицевого и мозгового черепа с генетических позиций стали уделять особое внимание. В связи с этим были открыты медико-генетические кабинеты, работающие под научно-методическим руководством Медико-генетического центра при Институте медицинской генетики АМН СССР.
Молодым людям целесообразно получать в нем консультацию до заключения брака или после его заключения, но до зачатия ребенка. Это позволит избежать несчастья или уменьшить его опасность.
В процессе оплодотворения яйцеклетки сперматозоидом происходит слияние половых клеток и образуется зигота с удвоенным числом хромосом. Происходит передача генетической информации от родителей их потомству. Гомозиготный организм развивается из пары идентичных генов по исследуемому признаку, например здоровых генов родителей, гетерозиготный — из пары неидентичных генов от здорового и больного родителей.
Учитывают доминантный и рецессивный тип наследования. При доминантном типе наследования признака происходит его передача из поколения в поколение, при рецессивном типе — необходимо исследование сибсов — родственников пробанда (родных братьев и сестер, двоюродных братьев и сестер). Кроме того, обследованию подлежат дяди, тети, племянники, двоюродные дяди и тети пробанда. Важно собрать подробный генео-логический анамнез. Риск повторения болезни, определенный путем медицинской статистики, при каждой беременности равен 25%. Передачу признаков по наследству установить нелегко, поскольку родители больных детей нередко бывают здоровыми, однако являются носителями патологического гена. Большин-
254
ство нарушений, входящих в эту категорию, связано с биохимическими (метаболическими) расстройствами.
Известно, что врожденные пороки могут быть следствием брака, заключенного близкими родственниками. Врожденный черепно-ключичный дизостоз нередко является семейным заболеванием [Колесов А. А., Рогинский В. В., 1976].
Отдельные виды эктодермальной дисплазии и ангидротичес-кая эктодермальная дисплазия — это заболевания с симпто-мокомплексом врожденной гипоплазии кожных желез, волосяных фолликулов, желез слизистых оболочек и аплазии большинства зубных зачатков. Тип наследования рецессивный, сцепленный с полом. Полное клиническое проявление синдрома обнаруживается главным образом у мужчин. У женщин, являющихся гомозиготными носителями гена, нередко развиваются отдельные, слабовыраженные симптомы заболевания. Однако встречаются женщины и с полным проявлением этого синдрома [Суворова К. Н., Хорошилкина Ф. Я., 1977].
Пальценебно-ушной синдром — тоже генетически обусловленное нарушение, при котором у ребенка наблюдаются необычная форма бровей, носа, расщелина неба, вытянутое лицо, расширение концевых фаланг на руках и ногах. Физическое и умственное развитие таких детей замедлено.
На передачу по наследству аномалий величины, формы, структуры зубов, величины челюстей, врожденных несращений в челюстно-лицевой области указывают Л. В. Ильина-Маркосян (1951), Н. М. Чупрынина и Л. С. Москвина (1965), В. Ю. Кур-ляндский (1970), Л. Е. Фролова (1976), Ф. Я. Хорошилкина (1982), D. Eismann (1960), R. Frankel (1967), Н. G. Gerlach (1978).
Особое внимание обращают на микропризнаки аномалий, в частности при адентии отдельных или всех зубов у пробанда — на уменьшение размеров зубов по сравнению с данными средней нормы у сибсов и других родственников с оценкой формы лица [Хорошилкина Ф. Я., ЗубковаЛ. П., 1977; Агаджа-нянС. X., 1984].
Однако следует учитывать, что аналогичные нарушения в зубочелюстно-лицевой области могут развиваться у родителей и детей без генетической основы. Их клиническое проявление может быть аналогичным, а причины различные, полиэтиоло-гичные.
Цель медико-генетического консультирования — обмен информацией между врачом и будущими родителями. Важно оповестить будущих родителей об имеющихся в их распоряжении возможностях выбора тех или иных решений, оказать помощь заинтересованным членам семьи советами при решении их проблем, в преодолении возможных страданий, определении путей, помогающих супругам выполнить принятое решение.
255
 В процессе медико-генетического консультирования устанавливают:
В процессе медико-генетического консультирования устанавливают:
1) болен ли обратившийся за консультацией какой-либо наследственной болезнью, не является ли он носителем заболевания;
2) имеется ли риск иметь ребенка с наследственным пороком развития в челюстно-лицевой и других областях;
3) какие осложнения, вызываемые наследственной болезнью, имеются у одного из партнеров, собирающихся вступить в брак, или у супругов, собирающихся иметь ребенка, каков прогноз риска повторения таких нарушений у потомства;
4) какую помощь могут получить родители при выборе решения после установления пренатального диагноза;
5) какую профилактическую и лечебную помощь можно оказать родившемуся ребенку при наличии генетически обусловленного порока развития; где может быть оказана необходимая помощь, в какой последовательности и в какие возрастные периоды.
Для современного медико-генетического консультирования характерна доступность различных способов исследования, в том числе пренатальная диагностика. Его цель не в решении вопросов за супругов, а лишь в разъяснении им ситуации, в предотвращении случаев проявления тяжелых наследственных болезней.
Медико-генетическое консультирование позволяет определить степень риска рождения ребенка с врожденной патологией, аналогичной той, которая имеется у родителей или родственников. Эти сведения важны для определения возможности профилактики аномалий у детей и сибсов, а также особенностей комплексного лечения, включающего проведение профилактических ортодонтических, миотерапевтических, хирургических и других мероприятий в определенные возрастные периоды и в определенной последовательности для предупреждения стойких нарушений прикуса и деформаций лица.
Глава 10
КОНСТРУИРОВАНИЕ АППАРАТОВ И ОСНОВЫ ОРТОДОНТИЧЕСКОГО ЛЕЧЕНИЯ
10.1. Условия, необходимые для исправления зубочелюстных аномалий
В процессе ортодонтического лечения в зубочелюстной системе происходят сложные морфологические и функциональные изменения одновременно с ее естественным ростом и формированием.
Конструкцию ортодонтических аппаратов и приспособлений
следует выбирать с учетом:
1) анатомо-физиологических особенностей зубочелюстной
системы;
2) силы, используемой для успешного перемещения зуба в
желаемом направлении;
3) стабильной опоры для аппарата и надежной ее фиксации;
4) данных оценки наличия места в зубном ряду для неправильно расположенного зуба и возможности его беспрепятственного перемещения;
5) состояния твердых тканей зубов, пародонта, степени формирования корней постоянных зубов и рассасывания корней молочных зубов;
6) общего состояния здоровья пациента.
Сила механически действующих аппаратов обусловлена ак-тивнодействующими элементами: тягой дуги, металлической лигатуры, резинового кольца, винта, пружины и др. Источником силы при применении функционально-направляющих ортодонтических аппаратов является сила сокращения жевательных мышц, которая передается на перемещаемые зубы через наклонную плоскость, накусочную площадку, окклюзионные накладки, направляющие петли и другие элементы аппарата. Такие аппараты незначительно изменяют функции зубочелюстной системы. Функционально-действующими называют аппараты, создающие условия для нормализации функции дыхания, глотания, речи, жевания и восстановления миодинамического равновесия в челюстно-лицевой области. Они обеспечивают условия для нормализации роста челюстей, формирования зубных рядов, исправления прикуса и функций зубочелюстной системы.
При конструировании аппаратов важно учитывать не только силу, прилагаемую к перемещаемым зубам и называемую
257
9—1376

 активной силой действия, но также силу отдачи, называемую силой противодействия, т. е. реактивной. Активная и реактивная силы могут быть направлены навстречу друг другу или в противоположные стороны, что зависит от конструкции ортодон-тического аппарата. Если эти силы развиваются в пределах одной челюсти, то такие аппараты оказывают одночелюстное действие. Наличие в конструкциях одночелюстных аппаратов наклонной плоскости и других приспособлений, передающих активную или реактивную силу на другую челюсть, позволяет выделить их в группу одночелюстных аппаратов межчелюстного действия. При двухчелюстном действии (дуговые аппараты Энгла с межчелюстной тягой, активатор Андрезена — Хойпля и др.) активная сила передается на одну челюсть, а реактивная — на противоположную, что способствует исправлению аномалии прикуса. В случае применения внеротовых аппаратов активная сила воздействует на зубы и челюсть, реактивная — на опорные ткани головы или шеи.
активной силой действия, но также силу отдачи, называемую силой противодействия, т. е. реактивной. Активная и реактивная силы могут быть направлены навстречу друг другу или в противоположные стороны, что зависит от конструкции ортодон-тического аппарата. Если эти силы развиваются в пределах одной челюсти, то такие аппараты оказывают одночелюстное действие. Наличие в конструкциях одночелюстных аппаратов наклонной плоскости и других приспособлений, передающих активную или реактивную силу на другую челюсть, позволяет выделить их в группу одночелюстных аппаратов межчелюстного действия. При двухчелюстном действии (дуговые аппараты Энгла с межчелюстной тягой, активатор Андрезена — Хойпля и др.) активная сила передается на одну челюсть, а реактивная — на противоположную, что способствует исправлению аномалии прикуса. В случае применения внеротовых аппаратов активная сила воздействует на зубы и челюсть, реактивная — на опорные ткани головы или шеи.
Часть аппарата, перемещающая зубы, называется мобильной, другая, неподвижная часть — опорно-фиксирующей. По закону Ньютона эти силы равны, поэтому при конструировании аппаратов важно правильно выбрать опору. Различают два вида опоры: взаимодействующую (реципрокную) и стационарную. Взаимодействующей называется опора, при которой сила противодействия используется для лучшей фиксации аппарата и перемещения зубов, например опора и фиксация двух половин расширяющей пластинки при раскручивании винта. Стационарной является опора, при которой фиксирующая часть аппарата остается неподвижной и, следовательно, не вызывает смещения зубов. Увеличение опоры уменьшает силу противодействия, приходящуюся на каждый из опорных зубов, что обеспечивает неизменность их расположения. Например, дуга Энгла, прикрепленная ко всем зубам, представляет собой аппарат со стационарной опорой: при раскручивании гайки на одном конце дуги она перемещает дистально лишь один опорный зуб, в который упирается. При этом реактивная сила не вызывает перемещения остальных зубов.
При выборе конструкции аппарата с тем или иным видом опоры следует учитывать общее состояние пациента, стадию формирования прикуса, количество имеющихся зубов, их качество и состояние тканей пародонта.
В зависимости от места расположения аппаратов их называют внутриротовыми или внеротовыми. Аппараты с внутри-ротовой опорой могут находиться на небной или язычной поверхности альвеолярных отростков, в области преддверия полости рта, на отдельных зубах или зубных рядах, с внеро-товой опорой — в области верхней или нижней губы, подбо-
258
родка, углов нижней челюсти и опираться на голову (в лобной, . теменной, затылочной области) или шею.
Другим важным моментом конструирования аппаратов является достижение их надежной фиксации, без которой невозможна полноценная передача активной и реактивной сил на перемещаемые и опорные зубы. По виду фиксации различают аппараты несъемные и съемные. В несъемных конструкциях имеются опорно-фиксирующие детали в виде колец, коронок или капп с припаянными или приваренными к ним трубками, винтами, рычагами, крючками, штангами, кнопками и различными замковыми приспособлениями. Кольца, коронки, каппы укрепляют на зубах с помощью висфат-цемента и других материалов. Специальные стоматологические композиции, разработанные в последние годы, позволяют укреплять детали опорно-фиксирующих приспособлений непосредственно на эмали зубов без применения дополнительных колец или коронок. Такие детали служат для передачи на зубы давления, развиваемого назубными дугами, лигатурами, пружинами.
В ортодонтической практике широко применяют съемные конструкции аппаратов. Однако их надежной фиксации не всегда уделяется должное внимание. Иногда применяют бескламмер-ные пластиночные аппараты, которые плохо фиксируются в полости рта и смещаются в процессе их действия. Это приводит к удлинению срока лечения, необходимости удерживания аппарата языком, развитию вредной привычки неправильного расположения языка.
Для фиксации съемных аппаратов применяют механические приспособления: кламмеры, дуги, каппы, пелоты, зубонадес-невые накладки. Кроме того, используют анатомическую ретенцию, адгезию. Анатомическая ретенция достигается использованием формы скатов альвеолярных отростков, бугров верхней челюсти, свода неба, коронок зубов (особенно при их наклоне), промежутков между ними и др. Адгезия — силы сцепления, возникающие между двумя плотно соприкасающимися увлажненными поверхностями, например между слизистой оболочкой полости рта и ортодонтической пластинкой. Однако использование анатомической ретенции и адгезии недостаточно для надежного укрепления съемных аппаратов. После активирования винта или растяжения расширяющей пружины площадь съемного расширяющего аппарата увеличивается. Рассчитывать на улучшение его фиксации в результате усиления давления на зубы в отсутствие фиксирующих приспособлений не следует. Такой аппарат смещается в более широкую часть свода неба или в сторону дна полости рта, что уменьшает его давление на альвеолярный отросток. В случаях резкого язычного наклона нижних боковых зубов бескламмерная пластинка сме-
9* 259

|
щается в сторону дна полости рта и травмирует слизистую оболочку. Этого можно избежать путем применения фиксирующих приспособлений и изготовления пластинки, базис которой укорочен и прилегает только к коронкам зубов, подлежащих перемещению.
При использовании съемной пластинки для удлинения верхнего или нижнего зубного ряда без фиксирующих приспособлений после активирования винта или пружины площадь аппарата увеличивается. Происходит смещение его бескламмер-ной опорной части в дистальном направлении, т. е. в сторону более широкой части зубного ряда, уменьшается давление на перемещаемые зубы и замедляется их перемещение. При пользовании съемной одночелюстной пластинкой межчелюстного действия в результате давления передними зубами на наклонную плоскость пластинка смещается кзади в более широкую часть зубной дуги и отстает от свода неба в дистальных участках. Применение фиксирующих приспособлений предотвращает такое смещение и обеспечивает надежную фиксацию аппарата.
Чтобы исправить аномальное положение зубов, следует освободить для них место в зубной дуге путем смещения соседних зубов, расширения или удлинения зубного ряда, удаления отдельных зубов по ортодонтическим показаниям. Попытка исправить положение зуба, для которого нет места в зубном ряду или его недостаточно, может привести к осложнениям: кровоизлиянию в пульпе, изменению окраски коронки, возникновению травматического периодонтита, рассасыванию верхушки корня и др.
В процессе перемещения отдельных зубов или их групп необходимо устранить препятствие на пути их перемещения, т. е. разобщить по показаниям прикус, сошлифовать пластмассу аппарата, препятствующую перемещению зубов, и т. д.
10.2. Классификация ортодонтических аппаратов
Разнообразие зубочелюстных аномалий привело к появлению многочисленных ортодонтических аппаратов для их устранения. Нами суммированы и классифицированы основные конструкции аппаратов с учетом биофизических принципов их действия и конструктивных особенностей [Хорошилкина Ф. Я., Малыгин Ю. М., 1977] (рис. 10.1).
По принципу действия различают четыре группы аппаратов: механически-действующие, функционально-направляющие, функционально-действующие, сочетанного действия.
По способу и месту действия: одночелюстные, од-ночелюстные межчелюстного действия, двучелюстные, внеро-товые, сочетанные.
| \ |
260
Рис. 10.1. Классификация ортодонтических аппаратов (схема).
По виду опоры: взаимодействующие (реципрокные),
стационарные.
По месту расположения: внутриротовые — оральные (небные, язычные), вестибулярные, внеротовые — головные (лобно-затылочные, теменно-затылочные, сочетанные), шейные, челюстные (верхненагубные, нижненагубные, подбородочные, подчелюстные, угловые), сочетанные.
| 261 |
По способу фиксации: несъемные, съемные, сочетанные.
 По виду конструкции: дуговые, капповые, пластиночные, блоковые, каркасные.
По виду конструкции: дуговые, капповые, пластиночные, блоковые, каркасные.
Характеристика любого ортодонтического аппарата или его модификации складывается из его признаков по указанной схеме.
Приведем несколько примеров. Расширяющая пластинка — механически-действующий, одночелюстной, оральный, съемный, пластиночный аппарат. При добавлении наклонной плоскости, накусочной площадки или окклюзионных накладок становится аппаратом сочетанного действия. Аппарат Энгла — механически-действующий, одночелюстной, назубный, несъемный, дуговой аппарат с реципрокной или стационарной опорой. Если к дугам Энгла, укрепленным на верхнем и нижнем зубных рядах, присоединить пружины или резиновые кольца для межчелюстной тяги, такой двухчелюстной аппарат будет оказывать межчелюстное действие. Регулятор функций Френкеля — функционально-действующий, двухчелюстной, вестибулярный, съемный, каркасный аппарат с реципрокной опорой. Лицевая дуга — механически-действующий, внеротовой, съемный, дуговой аппарат со стационарной опорой.
Ортодонтический аппарат представляет собой сочетание активнодействующих, функционально-направляющих и опор-но-фиксирующих элементов. В связи с этим конструирование различных аппаратов заключается в рациональном сочетании этих элементов в зависимости от целей лечения и имеющихся клинических и лабораторных условий. Описанная систематизация ортодонтических аппаратов позволяет охарактеризовать не только известные их конструкции, но и те, которые будут разработаны в дальнейшем.
10.3. Биомеханика ортодонтического перемещения зубов
В процессе лечения возникает необходимость перемещать зубы в трех взаимно перпендикулярных направлениях. В связи с анатомическими особенностями зубочелюстной системы нужное давление и тягу можно оказывать в основном на коронку зуба. Его корень, который примерно в 2 раза длиннее коронки, находится в альвеоле. Под воздействием горизонтально направленной силы, приложенной к коронке зуба, происходит его наклон, а не поступательное (корпусное) перемещение.
Основываясь на третьем законе Ньютона, при конструировании ортодонтического аппарата следует определять направление и величину его действующей силы, обозначаемой как активная сила F, а также направление и величину противодействующей силы, обозначаемой как реактивная сила R (рис. 10.2).
262
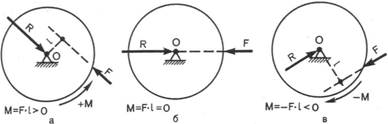
Рис. 10.2. Направление активной (F) и реактивной (R) сил и их влияние на поступательное или вращательное перемещение тела. Объяснение в тексте.
Известно, что любое сложное движение тела по плоскости представляет собой сумму двух простых движений: поступательного, возникающего при совпадении линий действия активной и реактивной сил, и вращательного, возникающего при несовпадении линий действия этих сил. Следует учитывать, что сила характеризуется тремя параметрами — величиной, линией действия и его направлением. Рассмотрим движение тела, вращающегося вокруг неподвижной оси или центра вращения, каким является, например, маховое колесо на неподвижном стержне. Поскольку центр вращения колеса О фиксирован, то при действии активной силы F колесо будет вращаться. Для определения направления вращения колеса из его центра опускают перпендикуляр L на продолжение линии действия активной силы F. Маховое колесо вращается по часовой стрелке —М (см. рис. 10.2, в) или против нее +М (см. рис. 10.2, а). При совпадении линий действия активной силы F и реактивной R и их прохождений через центр махового колеса оно вращаться не будет (см. рис. 10.2, б). Вращение колеса произойдет, если активная сила F, линия действия которой не проходит через центр вращения колеса О, вызовет появление пары сил. Эта пара состоит из активной силы F и реактивной R, возникающих в центре вращения колеса О; последняя всегда параллельна силе F, равна ей по величине и направлена в противоположную сторону. Суммарная величина вращающего момента (М), возникающего при данной паре сил, может быть вычислена по формуле:
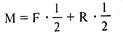
при равнозначной ей формуле М = F • L, так как F = R. Из последней формулы видно, что величина вращающего момента М прямо пропорциональна величине активной силы F и длине перпендикуляра L. Следовательно, чем дальше проходит линия
263

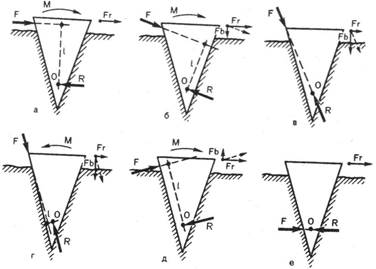
Рис. 10.3. Механизм воздействия активной силы (F) на жесткое клиновидное тело с нефиксированным центром вращения, частично погруженное в густую, вязкую среду. Объяснение в тексте.
действия силы от центра вращения колеса, т. е. чем больше L, тем больше вращающий момент для той же величины силы F.
А. М. Schwarz (1929) сравнил движение зуба в альвеоле с движением твердого тела в вязкой среде. Опираясь на законы механики и поведение твердого тела в упругой среде (закон Гусса), он математически определил центр вращения перемещаемого зуба с учетом длины его корня, а также удаленности точки приложения одной горизонтальной силы от шейки зуба. По данным А. М. Schwarz, центр вращения перемещаемого зуба расположен между верхушечной и средней третями корня; иногда он может смещаться в сторону середины корня, но не достигает ее.
На местоположение центра вращения перемещаемого однокорневого зуба влияет форма его корня [Камышева Л. И., 1969; Schwarz A. M., 1928, 1929; MarkorzA, 1962].
Рассмотрим механизм воздействия активной силы на жесткое клиновидное тело, частично погруженное в густую вязкую среду, с нефиксированным центром вращения. Примером может служить кол, вбитый в землю. На рис. 10.3 представлены возможные варианты воздействия активной силы F на такой кол:
а) только вправо, вращение по часовой стрелке;
б) вправо и вниз, вращение по часовой стрелке;
264
в) вправо и вниз, без вращения;
г) влево и вниз, вращение против часовой стрелки;
д) вправо и вверх, вращение по часовой стрелке.
Результат перемещения кола зависит от направления действующей силы, точки ее приложения, положения центра вращения кола в почве и противодействующих сил среды, в которой находится кол. В случаях, иллюстрируемых рисунком, действующая сила направлена вправо, но под разными углами. В связи с этим появляется компонент силы, направленный вниз, который стремится погрузить кол в землю (см. рис. 10.3, б, в) или направленный вверх и стремящийся вытянуть кол из земли (см. рис. 10.3, д). Компонент, направленный по вертикали, отсутствует (см. рис. 10.3, а). Согласно принципу вращения махового колеса, кол будет вращаться по часовой стрелке (см. рис. 10.3, а, б, д), против нее (см. рис. 10.3, г) или вращения не будет (см. рис. 10.3, в). Если можно было бы приложить силу в горизонтальном направлении через центр вращения, то кол переместился бы поступательно (см. рис. 10.3, е).
Корень зуба, расположенный в альвеоле, можно сравнить с колом, вбитым в землю. Подобно такому колу, под действием приложенной силы зуб может совершать поступательное и
вращательное движения.
На рис. 10.4 схематично представлено действие в дистальном направлении активной силы F на первый постоянный моляр. Центр вращения зуба обычно находится на границе между средней и апикальной третью корня. В зависимости от его расположения и направления активной силы F возможны следующие варианты перемещения моляра:
а) сила F направлена перпендикулярно вертикальной оси
зуба, линия ее действия проходит ниже центра его вра
щения; результат — дистальное перемещение зуба с его
дистальным наклоном;
б) сила F направлена дистально и вверх, линия ее действия
проходит ниже центра вращения зуба, результат — ди
стальное перемещение зуба с дистальным наклоном его
коронки и зубоальвеолярным укорочением;
в) сила F направлена дистально и вверх, линия ее действия
проходит через центр вращения зуба, результат — дис
тальное перемещение зуба с зубоальвеолярным укороче
нием, но без наклона;
г) сила F направлена дистально и вверх, линия ее действия
проходит выше центра вращения зуба, результат — ди-
стальный наклон корней зуба с мезиальным наклоном
его коронки и зубоальвеолярным укорочением;
| 265 |
д) сила F направлена дистально и вниз, линия ее действия
проходит ниже центра вращения зуба, результат — ди-

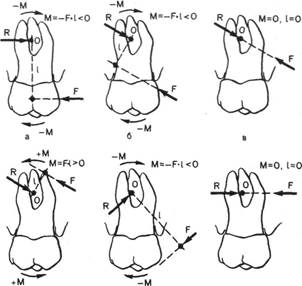
Г д е
Рис. 10.4. Виды воздействия активной силы F на верхний первый постоянный моляр.
О— центр вращения зуба; F — активная (действующая) сила; R — реактивная (противодействующая) сила; L — длина перпендикуляра, опущенного из центра вращения зуба на линию дейстия силы F; М — момент вращения (прямыми стрелками обозначено направление силы, вызывающей поступательное перемещение зуба, дугообразными — вращательное). Направлению воздействия по часовой стрелке соответствует дистальный наклон зуба, против часовой стрелки — мезиальный.
стальное перемещение зуба с дистальным наклоном его коронки и зубоальвеолярным удлинением; е) сила F направлена дистально и перпендикулярно вертикальной оси зуба, линия ее действия проходит на уровне центра вращения; результат — поступательное перемещение зуба. Анализируя представленные на схеме варианты силового воздействия на зуб, можно констатировать, что в зависимости от направления линии действия активной силы F и ее отношения к центру вращения зуба он может перемещаться в дистальном направлении с дистальным или мезиальным наклоном коронки, поступательно; одновременно может происходить зубоальвеолярное удлинение или укорочение. Для достижения поступательного (корпусного) перемещения зуба с помощью одной силы необходимо исключить вращательный момент путем максимального смещения центра вращения зуба
266
за его пределы. При показаниях' к перемещению корня зуба без значительного смещения его коронки силу нужно приложить в области середины корня. Для предупреждения наклона перемещаемого зуба сочетают прямолинейное воздействие на него с воздействием обратной пары сил, т. е. с вращательным воздействием. Поступательного перемещения зуба достигают при оптимальном соотношении между названными силовыми воздействиями.
10.4. Физиологические изменения в зубочелюстной системе при воздействии ортодонтических аппаратов
Стоматологические вмешательства связаны со значительными психоэмоциональными и рефлекторными реакциями центральной нервной системы (страх перед неизвестностью, ожидание боли и т. д), возникающими при непосредственном раздражении рецепторов слизистой оболочки полости рта.
Механизм привыкания к ортодонтическим аппаратам и зубным протезам. По вопросу о механизме привыкания к аппаратам высказаны противоположные точки зрения. По мнению В. Ю. Курляндского (1939), привыкание к протезам зависит от механизма коркового торможения. И. С. Рубинов (1958) пришел к выводу, что в основе привыкания к протезам лежит выработка новых условных двигательных рефлексов, которые постепенно закрепляются, а старые угасают.
Ортодонтическое лечение следует рассматривать как воздействие на весь организм, поскольку аппараты являются раздражителями длительного действия. Происходит раздражение рефлексогенного поля не только тактильных, но и болевых рецепторов, баро-, проприорецепторов, изменяются взаимоотношения зубов, челюстей, перестраивается функция жевания. В ряде случаев дети прекращают ортодонтическое лечение, не завершив его, что можно объяснить типологическими особенностями их центральной нервной системы.
Чтобы проследить некоторые физиологические реакции, происходящие в организме ребенка при лечении, целесообразно использовать классическую физиологическую методику Н. И. Красногорского (1958). Она позволяет изучить изменение условных и безусловных секреторных и двигательных пищевых рефлексов как в количественном, так и в качественном отношении при непосредственном раздражении рецепторов полости рта.
Характер жевания. У больных, пользующихся орто-донтическими аппаратами, характер жевания изменяется. Ис-
267

 следование условных и безусловных пищевых рефлексов свидетельствует, что при введении ортодонтического аппарата в полость рта нарушается привычный динамический стереотип акта еды. При изучении индивидуальных изменений условных и безусловных двигательных и секреторных пищевых рефлексов у больных отмечены два типа реакции.
следование условных и безусловных пищевых рефлексов свидетельствует, что при введении ортодонтического аппарата в полость рта нарушается привычный динамический стереотип акта еды. При изучении индивидуальных изменений условных и безусловных двигательных и секреторных пищевых рефлексов у больных отмечены два типа реакции.
У одних фиксация аппарата вызывает ориентировочную реакцию, которая тормозит развитие не только условных, но и безусловных пищевых рефлексов (скрытый период рефлексов увеличивается, а секреция слюны уменьшается). Лишь после ослабления ориентировочной реакции они нормализуются, а иногда и повышаются. При введении аппарата жевательная функция изменяется — удлиняется время жевания, увеличивается количество жевательных движений, ухудшается характер движений. Они становятся разной амплитуды, неритмичными, малоэффективными. Затем функция жевания начинает постепенно улучшаться, количество жевательных движений уменьшается, их полноценность увеличивается, время жевания сокращается. Безусловно, слюноотделение нормализуется. Восстанавливаются условные рефлексы. Возникает адаптация к орто-донтическому аппарату.
У других больных раздражение при пользовании ортодон-тическим аппаратом повышает возбудимость центральных нервных элементов в результате суммации раздражений. Условный и безусловный рефлекторные ответы возникают быстрее (скрытый период укорачивается, а секреция слюны усиливается). Увеличивается также количество жевательных движений, появляются неполноценные движения. Постепенно они угасают, полноценные движения закрепляются, ортодонтический аппарат перестает мешать разжевыванию пищи, не ощущается как инородное тело. Влияние дополнительного раздражения уменьшается, вырабатывается охранительное торможение, возникает адаптация.
При использовании съемного механически-действующего аппарата с расширяющей пружиной его размер и форма изменяются после активирования пружины. Давление аппарата на зубы усиливается при каждом активировании пружины. Привыкание к аппарату достигается быстро, пока он пассивен, но как только активируют пружину, привыкание нарушается. Более глубокое нарушение пищевых рефлексов отмечается при лечении несъемным аппаратом Энгла, поскольку, кроме постоянной тяги, развиваемой дугой, присоединяется раздражение проволочными лигатурами болевых рецепторов десны. Активирование аппарата вызывает повышение раздражения, что приводит к временному исчезновению адаптации.
При лечении функционально-направляющими аппаратами 268
| Р |
х форма резко изменяет функцию жевания, привычное вза-моотношение мышц и элементов височно-нижнечелюстных суставов, а также соотношение зубов. Увеличивается количество жевательных движений, уменьшается их эффективность, нарушается привычный динамический стереотип приема пищи. Постепенно неполноценные жевательные движения угасают, а полноценные закрепляются. Возникает нервный путь, объединяющий систему двигательных и секреторных рефлексов -— возникает новый динамический стереотип приема пищи. Больные перестают ощущать аппарат во рту как инородное тело. Привыкание к функционально-действующим аппаратам складывается из возникновения охранительного торможения к аппарату как к инородному телу и выработки нового динамического стереотипа, позволяющего осуществлять полноценный прием пищи. Для привыкания к аппарату имеют значение типологические особенности высшей нервной деятельности
больного.
При лечении различными конструкциями механически- или функционально-действующих аппаратов меньше нарушений возникает у пациентов с уравновешенными нервными процессами. У больных сильного типа, но с преобладанием торможения, а также у детей сильного типа, но повышенно возбудимых, неуравновешенных под влиянием сильного раздражителя (воздействие ортодонтических аппаратов) преобладают процессы торможения или возбуждения, нарушаются пищевые рефлексы. Такие пациенты медленнее привыкают к ортодонтическим
аппаратам.
Качественный состав слюны. Припасовываниеортодонтических аппаратов и исправление ими аномалий прикуса не только отражаются на количественных показателях жевания, но и приводят к статистически значимому изменению качественного состава слюны. Исследования процессов истощения и восстановления в слюнной железе показали, что полноценность ее функции можно охарактеризовать содержанием в слюне органических веществ (Г. В. Фольборт и др.). Основные закономерности в эксперименте на собаках в дальнейшем были подтверждены в клинической практике (Д. А. Бирюков, А. И. Махтингер и др.). На изменение качественного состава слюны влияют также типологические особенности высшей нервной деятельности пациентов.
Изучение изменений органической части слюны (амилаза, азот), ее вязкости, а также концентрации в ней ионов водорода дают возможность судить о работоспособности слюнных желез. При пользовании механически-действующими аппаратами у всех больных величина секреции через 30 дней лечения не достигает исходного уровня. Содержание общего азота в слюне у больных
269
 сильного типа с преобладанием процесса торможения снижается и не восстанавливается в течение 30 дней. У возбудимых больных (сильного типа, неуравновешенных, с преобладанием процессов возбуждения) оно повышается и не нормализуется в течение 30 дней. Только у инертных больных (сильного типа, уравновешенных, медлительных, с инертными нервными процессами) не отмечается заметных изменений.
сильного типа с преобладанием процесса торможения снижается и не восстанавливается в течение 30 дней. У возбудимых больных (сильного типа, неуравновешенных, с преобладанием процессов возбуждения) оно повышается и не нормализуется в течение 30 дней. Только у инертных больных (сильного типа, уравновешенных, медлительных, с инертными нервными процессами) не отмечается заметных изменений.
При лечении функционально-направляющими ортодонти-ческими аппаратами и регуляторами функции Френкеля у всех больных секреция через 30 дней становится близкой к исходному уровню. Содержание общего азота в слюне при пользовании аппаратом резко падает у больных с преобладанием процессов торможения, но затем в течение 30 дней постепенно восстанавливается, приближаясь к исходному уровню. У больных с инертными нервными процессами небольшие изменения наблюдаются через день после начала пользования аппаратом; если же преобладает процесс возбуждения, то колебания содержания азота в слюне во время лечения невелики.
Изменения содержания амилазы слюны, ее вязкости и рН подчиняются тем же закономерностям, но вязкость слюны при увеличении слюноотделения уменьшается, а при его снижении возрастает; рН слюны при уменьшении слюноотделения становится более кислым, а при его увеличении — щелочным.
Сочетанные ортодонтические аппараты действуют одновременно как функциональные и как механические. По характеру вызываемых ими изменений их можно отнести к аппаратам, развивающим большие силы, чем обычные съемные аппараты механического действия. Они также изменяют жевательную функцию. Увеличивается время жевания и количество жевательных движений, но сила их уменьшается, так как тонус жевательных мышц понижается. Изменения величины слюноотделения и качественного состава слюны при лечении аппаратами сочетанного действия показаны на рис. 10.5.
Адаптация к ортодонтическим аппаратам. Ортодонтическое лечение является не только местным вмешательством. В связи с этим необходимо подходить к нему с позиции общей реакции организма ребенка, т. е. лечить не аномалию прикуса, а больного. По показаниям следует шире применять функционально-действующие аппараты. При пользовании съемными аппаратами механического действия нужно советовать больным снимать их во время еды; при пользовании функционально-направляющими аппаратами можно принимать пищу, не снимая их, однако с осторожностью.
При ортодонтическом лечении аппаратами различных конструкций, особенно механического действия, ослабляется регулирующее влияние центральной нервной системы вследствие
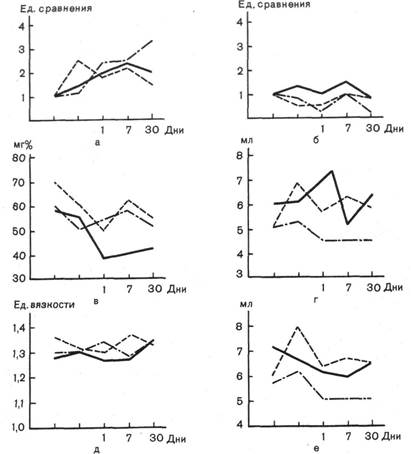
Рис. 10.5. Средние данные изменений величины секреции, ферментативной активности амилазы, содержания общего азота и вязкости слюны при комплексном лечении детей.
а — изменение активности амилазы; б — изменение величины секреции; в — изменение содержания общего азота; г — изменение величины секреции; д — изменение вязкости; е — изменение величины секреции. Сплошная линия — лечение съемными пластинками, пунктирная — аппаратами механического действия, штрихпунктирная — аппаратами функционального действия.
нарушения уравновешенности основных нервных процессов. Настойчивое лечение больных, у которых преобладают процессы возбуждения или торможения, без учета ответной реакции организма нередко заканчивается прекращением лечения самим больным или может привести к возникновению невроза. При исправлении аномалий прикуса целесообразно применять комплексную терапию:
270
271

 1. Общеукрепляющее лечение: общеоздоровительные мероприятия (утренняя зарядка, водные процедуры, пребывание на свежем воздухе, подвижные игры, купание), определенный диетический режим (калорийная мясная пища, сырые фрукты и овощи, богатые витаминами), ежедневно не менее одного желтка в сыром виде (лецитин) и глицерофосфат кальция по 0,1—0,2 г 3 раза в день. 2. Психотерапевтические мероприятия — подготовка к ор-тодонтическому лечению: больному разъясняют важность своевременного исправления аномалий прикуса, показывают конструкцию аппарата, сообщают о длительности лечения, врачебных манипуляциях, неприятных ощущениях в начальном периоде пользования аппаратом, которые постепенно проходят. Во время беседы присутствие родителей обязательно, чтобы они знали о плане лечения и могли дома оказывать воспитательное воздействие на ребенка.
1. Общеукрепляющее лечение: общеоздоровительные мероприятия (утренняя зарядка, водные процедуры, пребывание на свежем воздухе, подвижные игры, купание), определенный диетический режим (калорийная мясная пища, сырые фрукты и овощи, богатые витаминами), ежедневно не менее одного желтка в сыром виде (лецитин) и глицерофосфат кальция по 0,1—0,2 г 3 раза в день. 2. Психотерапевтические мероприятия — подготовка к ор-тодонтическому лечению: больному разъясняют важность своевременного исправления аномалий прикуса, показывают конструкцию аппарата, сообщают о длительности лечения, врачебных манипуляциях, неприятных ощущениях в начальном периоде пользования аппаратом, которые постепенно проходят. Во время беседы присутствие родителей обязательно, чтобы они знали о плане лечения и могли дома оказывать воспитательное воздействие на ребенка.
3. Применение 2% раствора бромида натрия по 1 столовой
ложке 2 раза в день позволяет усилить тормозной про
цесс, уравновесить процесс возбуждения, нормализовать
подвижность нервных процессов.
4. Выбор конструкции ортодонтического аппарата.
Целесообразность комплексного лечения больных установлена на основании изучения безусловных сосудистых рефлексов методом плетизмографии, тонуса жевательных мышц и двигательных пищевых рефлексов, а также безусловных слюнных рефлексов в количественном и качественном отношении. Важно провести лечение с наименьшими нарушениями некоторых физиологических реакций и наилучшими субъективными ощущениями у больных.
10.5. Биоморфологические изменения в зубочелюстной системе при воздействии ортодонтических аппаратов
Костная ткань благодаря своему строению способна воспринять большую нагрузку, если ее структурные элементы соответствуют направлению функциональной нагрузки. На изменение условий нагрузки костная ткань реагирует перестройкой микроструктур. Сложная система связи остёоцитов создает непрерывный плазмоидальный остов кости. Остеоциты и их отростки имеют оболочки, непосредственно соприкасающиеся с кристаллами гидрооксиапатита. Оболочки обладают двусторонней ферментативной активностью. Они «пропускают» минеральные соли в органическую матрицу кости и способствуют построению кристаллов оксиапатита или же, наоборот, «извлекают»
272
соли из органической матрицы, обогащая ими сыворотку крови. Скорость реактивной перестройки костной ткани определяется содержанием воды в костях. С возрастом объем, занимаемый водой, и скорость диффузии ионов минеральных солей снижаются. В связи с этим в молодом возрасте перекристаллизация минеральных компонентов, определяющих стабильность новой формы, происходит быстрее.
Стабильность созданной формы костной структуры зависит от биологического равновесия между структурными элементами кости и силой, действующей на данную область. Если расположение костных структур изменяется (например, смещение отломков при переломе), то стабильность формы костной структуры наступает не после сращения в области перелома, а после глубокой перестройки всех элементов (мышцы, связки, эпифизы и др.), находящихся в данной области.
Основной целью лечебных мероприятий, проводимых ортодонтом при нарушениях гармонии в зубочелюстной системе, является создание новой стабильной формы, соответствующей общепринятой эстетической норме. С помощью ортодонтических аппаратов оказывают воздействие на пародонт перемещаемых зубов шовные соединения, височно-нижнечелюстные
суставы.
Морфологические изменения пародонт а. При перемещении зубов в пародонте возникают зоны сдавления и зоны натяжения тканей. Зоны сдавления и натяжения располагаются в зависимости от места приложения и направления силы, а также от числа и формы корней перемещаемого зуба. При воздействии силы на коронку зуба происходит его наклон, в пришеечной области возникает зона сдавления, в которой периодонтальная щель сужается, с противоположной стороны — зона натяжения. Аналогичная картина, но в противоположных направлениях наблюдается в области верхушки корня зуба. Сдавливаются кровеносные и лимфатические сосуды, пе-риодонтальные волокна, клеточные элементы и нервные окончания. По данным экспериментальных исследований вследствие изменения трофических процессов в течение суток в первую очередь разрушаются нервные окончания, поэтому в дальнейшем давление, оказываемое на зуб, не вызывает болезненных
ощущений.
Изучение гистологических препаратов свидетельствует, что в течение 10—14 дней в периодонте в участке сдавления заметных реактивных изменений не происходит. Основные изменения развиваются в костной ткани. В костномозговых полостях на 3-й сутки появляется большое число лимфоцитов, активизируются клетки эндоста, возникают многоядерные остеокласты, которые располагаются на поверхности, обращенной к
273

 участку непосредственного сдавления. Резорбируется кость со стороны костномозговых полостей в направлении участка ее сдавления.
участку непосредственного сдавления. Резорбируется кость со стороны костномозговых полостей в направлении участка ее сдавления.
На 5—6-е сутки в периодонте вокруг участка непосредственного сдавления тканей образуются остеокласты. Возникают костные ниши, которые постепенно углубляются, сливаясь в полости. Участок непосредственного сдавления тканей оказывается окруженным полостями, возникшими в результате резорбции костной ткани. После их соединения обычно на 12— 14-е сутки зуб значительно смещается в направлении действующей силы. Затем появляются новые участки непосредственного сдавления и новые места активной резорбции костной ткани. В связи с этим зуб перемещается неравномерно. Мнение, что резорбция кости происходит в том участке, где поверхность зуба прилежит к стенке лунки, ошибочно. Увеличенное давление нарушает функцию остеокластов и создает большую зону микронапряжения в кости и соответственно большую площадь морфологической перестройки.
В зоне натяжения под влиянием силы, приложенной к зубу, происходит натяжение периодонтальных волокон. Смещение зуба происходит в основном за счет распрямления волокон не более чем на 0,1 мм. Их натяжение приводит к сдавлению проходящих между ними сосудов. Трофические процессы нарушаются. В течение суток структура коллагена, находясь в состоянии постоянного напряжения, изменяется. Волокна растягиваются и зуб перемещается до упора в кость на противоположной стороне. Растяжение волокон и приостановка перемещения зуба позволяют расшириться кровеносным и лимфатическим сосудам, и трофика участка непосредственного натяжения тканей нормализуется. По истечении 3—5 дней на гистологических препаратах в этих участках видно, что среди коллагеновых волокон увеличивается количество фиброблас-тов, активизируется деятельность остеобластов. На 7—8-е сутки заметна небольшая полоса остеоида — органической матрицы кости. Последующее построение кости происходит путем оппозиционного наслоения.
Сдавление или натяжение тканей должно быть таким, чтобы оно немного превышало капиллярное давление в периодонте, затрудняло ток крови и являлось причиной направленной перестройки формы лунки зуба. А. М. Schwarz (1932) отмечал, что при наклонном перемещении зуба сила давления на него не должна превышать 20 г, а при корпусном — 40—50 г на 1 см2. В клинической практике трудно точно рассчитать направление действующей силы с учетом возраста ребенка, степени формирования корня, особенностей кровоснабжения, топографии лунки и других факторов. Надо, однако, стремиться к
274
применению малых сил при ортодонтическом лечении, что является гарантией успеха.
Морфологические изменения шовных соединений. Кости висцеральной части головы соединяются главным образом с помощью зубчатых и плоских швов. Гистологическое строение швов имеет следующие особенности. По краям соприкасающихся костей располагаются узкие полоски надкостницы, в которую вплетаются коллагеновые волокна, связывающие между собой отдельные кости. Среди волокон располагаются в небольшом количестве остеобласты. В срединной зоне шва коллагеновые волокна проходят в разных направлениях, что обусловлено функциональным смещением костей. В центре срединной зоны шва, где волокна располагаются менее плотно, имеются мелкие кровеносные сосуды с хорошо выраженной адвентициальной оболочкой.
Швы обеспечивают прочную связь костей в единый функциональный комплекс. Прочность соединения костей зависит от величины поверхностей их соприкосновения; она наибольшая у зубчатых швов. Рост в местах швов — явление вторичное. Создавая оптимальное натяжение или сдавление в швах, можно стимулировать или замедлять функциональную деятельность остеобластов. Швы являются своеобразными амортизаторами, воспринимающими и перераспределяющими давление, особенно в области контрфорсов лицевого скелета. Они постоянно перестраиваются при изменении функциональной нагрузки.
Более 100 лет назад Е. Н. Angle, перемещая боковые зубы, высказал мнение о возможности раскрытия срединного небного шва. Проведены экспериментальные исследования, позволяющие считать возможным стимулирование роста в швах на границе висцерального и церебрального отделов головы [Ва-рес Э. Я., Саллаудин М., 1979] и перемещение среднего участка лица с целью ортодонтического лечения при недоразвитии верхней челюсти. На швы можно оказать два вида воздействия — сжатие и растяжение. Поверхности соединения костей, как правило, таковы, что при любом воздействии возникает множество участков сдавления и натяжения коллагеновых волокон. Происходящие при этом морфологические изменения в принципе не отличаются от описанных при сдавлении и натяжении пародонта.
В участках сдавления уменьшается просвет кровеносных и лимфатических сосудов, изменяется структура коллагеновых волокон, гибнут нервные окончания. Спустя 2 сут кровообращение нормализуется, на 4—5-е сутки на гистологических препаратах можно видеть активизацию остеокластов. В участках натяжения на границе соприкосновения костей остеобласты «строят» органическую матрицу, которая, минерализуясь,
275

 превращается в зрелую кость. При сдавлении швов наблюдается медленная резорбция кости, так как швы приспособлены противостоять сдавлению; при натяжении, наоборот, построение кости происходит быстрее, так как швы приспособлены к ее построению при натяжении коллагеновых структур. Скорость раскрытия швов зависит от прилагаемой силы, ширины соединительнотканной прослойки и выраженности зубцов.
превращается в зрелую кость. При сдавлении швов наблюдается медленная резорбция кости, так как швы приспособлены противостоять сдавлению; при натяжении, наоборот, построение кости происходит быстрее, так как швы приспособлены к ее построению при натяжении коллагеновых структур. Скорость раскрытия швов зависит от прилагаемой силы, ширины соединительнотканной прослойки и выраженности зубцов.
Морфологические изменения височно-нижнече-люстных суставов. Височно-нижнечелюстные суставы являются зоной активного роста нижней челюсти. Закономерности построения кости перестройки в этих суставах сходны с процессами построения трубчатых костей в участках эпифизарных хрящевых пластинок. С помощью ортодонтических аппаратов можно сместить нижнюю челюсть в сторону, вверх, вниз, вперед или назад. При этом возникают морфологические изменения в височно-нижнечелюстных суставах. Наиболее часто нижнюю челюсть выдвигают; при этом ее суставные головки перемещаются по скатам суставных бугорков. В начальном периоде ор-тодонтического лечения заметных изменений не происходит, так как сдавливаются хрящевые п-ластинки, выстилающие суставные ямки и покрывающие суставные головки. По данным В. П. Воробьева (1932), хрящ сопротивляется давлению в 10 раз сильнее, чем тяге.
Спустя 5—7 сут в кости суставных бугорков начинаются процессы перестройки. Расширяются кровеносные сосуды, увеличивается число клеточных элементов внутри костмномозго-вых полостей, становятся заметными увеличенные в размерах остеоциты, позднее появляются остеобласты и кость резорби-руется. Перестройка кости происходит не только в участке сдавления суставных бугорков, но и на поверхности суставных головок. Значительные изменения наступают в суставных дисках. В участках, где диск не испытывает давления, он увеличивается в 2—3 раза. При этом хрящевые клетки становятся крупнее и, округляясь, теряют звездчатую форму. Нередко они располагаются по 3—4 в ряд в виде короткой цепочки. Расширяясь, диск заполняет пространство, возникающее в ди-стальном участке суставов вследствие перемещения суставных головок вперед и вниз, в участках сдавления диска уменьшается число коллагеновых волокон и клеточных элементов. Синовиальная оболочка реагирует усилением функциональной деятельности ее элементов. Увеличивается количество синовиальной жидкости. Там, где внутрисуставной диск соединяется с капсулой, разрастаются сосочки синовиальной оболочки, а иногда происходит их сглаживание. В оболочке появляются отчетливо выраженные кровеносные сосуды. В норме этого не происходит.
276
Наблюдаются изменения и в мышцах, имеющих непосредственное отношение к суставу. В процесс перестройки вовлекаются участки ветвей нижней челюсти, расположенные ниже шейки суставной головки. После окончания активного перемещения нижней челюсти имевшие место процессы перестройки в суставе постепенно нормализуются. В кости, являющейся основой суставной ямки', между коллагеновыми волокнами располагаются рядами крупные клетки остеобласты и возникает новая костная основа.
Результаты обобщенных экспериментальных наблюдений позволяют считать, что».лри ортодонтическом перемещении нижней челюсти в мезиальном направлении в пределах, соответствующих ее функциональному перемещению, на передней поверхности суставных головок происходит резорбция, а остальная часть головок растет вверх и дистально путем энхон-дрального построения кости [Шубина А. Г., 1978].
Активный рост кости отмечен и у свода суставных ямок, т. е. в участках, где обычно происходит построение кости. Наименьший рост наблюдается на поверхности суставных ямок и у их наружных краев, где построение кости происходит путем оппозиции. Суставные диски наиболее быстро реагируют на перемещение нижней челюсти. Гиалиновый хрящ, покрывающий суставные головки, обеспечивает увеличение размеров нижней челюсти (рост) и изменение направления роста в соответствии с условиями функциональной нагрузки. Пластинки хряща, выстилающие суставные ямки, меньше подвергаются морфологической перестройке. По-видимому, это объясняется тем, что суставные ямки расположены у основания черепа в области жизненно важных центров.
В результате ортодонтического лечения можно достигнуть соответствующей перестройки элементов височно-нижнечелюстных суставов и стабильных результатов лечения, гарантирующих нормальную их функцию в новых условиях. Характер морфологической перестройки находится в прямой зависимости от степени перемещения нижней челюсти.
Реактивные изменения слизистой о б о л о ч-к и. Через слизистую оболочку полости рта проникают лейкоциты, которые выполняют защитную роль; кроме того, разрушаясь, они выделяют активные ферменты, необходимые для пищеварения. Слизистая оболочка рта содержит большое количество нервных окончаний, составляющих основу рецепторно-го поля пищеварительного тракта. При приеме пищи информация через рецепторы поступает в нижележащие отделы тракта, регулирующие ферментативную деятельность желез пищеварительной системы.
После фиксации ортодонтических аппаратов, прилегающих
277
 к слизистой оболочке, повышается слущиваемость эпителиальных клеток на ее поверхности. Под воздействием ортодонти-ческих аппаратов сдавливаются кровеносные сосуды в подлежащей соединительной ткани, нарушаются трофика эпителиальных клеток, защитные процессы в слизистой оболочке и ферментативное равновесие. Изменяется характер рефлекторных реакций. Вследствие механического воздействия аппарата задерживается размножение клеток базального слоя слизистой оболочки. Такие изменения в значительной степени компенсируются благодаря высокой регенерационной способности слизистой оболочки.
к слизистой оболочке, повышается слущиваемость эпителиальных клеток на ее поверхности. Под воздействием ортодонти-ческих аппаратов сдавливаются кровеносные сосуды в подлежащей соединительной ткани, нарушаются трофика эпителиальных клеток, защитные процессы в слизистой оболочке и ферментативное равновесие. Изменяется характер рефлекторных реакций. Вследствие механического воздействия аппарата задерживается размножение клеток базального слоя слизистой оболочки. Такие изменения в значительной степени компенсируются благодаря высокой регенерационной способности слизистой оболочки.
У большинства больных, пользующихся съемными ортодон-тическими аппаратами, резко выраженных патологических изменений не наступает. Однако ортодонт, определяя конструкцию аппарата и соответствующий план лечения, должен принимать меры, обеспечивающие минимальное давление аппаратов на слизистую оболочку.
Общие закономерности морфологической перестройки. Ортодонтические аппараты по характеру и времени воздействия на окружающие ткани могут быть подразделены на аппараты постоянного и перемежающего действия. Постоянное действие оказывают, например, резиновые кольца, перемежающее — винты и наклонные плоскости. При изучении морфологических изменений в тканях под действием постоянной и перемежающей сил принципиального различия в морфологической перестройке тканей не установлено. Большинство исследователей склонны отдать предпочтение действию перемежающей силы. Основываясь на периодичности фаз напряжения и отдыха, на экспериментальных и клинических данных о построении кости (Г. А. Илизаров и др.), следует считать, что целесообразнее использовать силу периодического воздействия.
Посредством ортодонтического лечения с помощью аппаратов достигают изменения формы в зубочелюстно-лицевой области. После окончания активного лечения морфологическая перестройка продолжается до тех пор, пока не будет достигнута стабильная форма. Наступление равновесия в морфологических структурах относят к ретенционному периоду, который для каждого больного индивидуален.
10.6. Особенности гистологического строения твердых и мягких тканей зубов при зубочелюстных аномалиях
В твердых и мягких тканях зубов, недостаточно участвующих в жевании или не участвующих в нем вследствие неправильного положения или нарушений прикуса, наблюдаются изменения.
На недекальцинированных тонких шлифах таких зубов, полученных вместе с пульпой [Демнер Л. М., 1967], обнаруживаются изменения эмали, дентина, цемента и пульпы.
В эмали зубов наблюдается гипокальцинация, на месте нарушения ее структуры четкие полосы Гюнтера—Шредера, рельефно выделяющиеся в поляризованном свете. Выявляются неровная поверхность эмали, резкая исчерченность эмалевых призм и линий Ретциуса, фестончатая форма эмалево-дентин-ной границы и широкий слой интерглобулярного дентина.
В пульпе зубов при их гипо- или дисфункции возникают сетчатая атрофия, кистозное перерождение и вакуолизация, т. е. склонность к атрофии и дегенеративным явлениям. Через год после прорезывания зуба вне зубной дуги выявляют резко выраженную атрофию его пульпы; в нормально функционирующих зубах взрослых людей таких изменений не наблюдается [Дубив-ко С. А., 1967]. Происходят изменения в виде огрубения нервных волокон, варикозного расширения и неровностей их контуров, дегенеративных изменений — фрагментации и зернистого распада нервных волокон. Множество пристеночных и свободных дентиклей в пульпе подтверждают мнение Я. М. Приказчико-вой (1934), Л. И.Фалина (1963), С. А. Дубивко (1964) и др. о том, что гипофункция может быть причиной петрификации пульпы в связи с понижением ее жизнедеятельности. При гипофункции зубов, обусловленной аномалиями их положения, дентиклей больше в коронковой части пульпы. Форма их разнообразна.
При функциональной перегрузке зубов X. А. Каламкаров (1959), Д. А. Калвелис (1964) и др. наблюдали резорбцию цемента. В области верхушек корней зубов, не участвующих в акте жевания, отмечается гиперцементоз [Пономарева В. А., 1964; Щербаков А. С, 1966; Гаврилов Е. И., 1969]. На шлифах таких постоянных зубов видны очаги поверхностной резорбции вторичного цемента и его регенерации. В корневой части пульпы образуются пристеночные истинные и ложные дентикли. В толстом слое гиперпластического цемента имеется большое количество цементоцитов, между которыми определяются отверстия поперечно и продольно срезанных канальцев. Вплотную к некоторым канальцам подходят или входят в них протоплаз-матические отростки цементных клеток. Обнаружение во вторичном цементе канальцев и их связь с цементными клетками подтверждают сообщения Е. И. Гаврилова (1951) о том, что пульпа зуба не является единственным источником питания дентина и эмали. Перицемент принимает участие в этом процессе, о чем свидетельствуют анастомозы дентинных канальцев с цементными клетками и цементных клеток с периодонтом [Демнер Л. М., 1972].
278
279

 Изменение функции зубов в связи с аномалиями их положения и нарушениями прикуса влияет на состояние периодон-та в периоде формирования зубов и в дальнейшем [Гаври-лов Е. И., 1969]. В периодонте зубов отмечено уплотнение пучков соединительной ткани, расширение сосудов, а иногда их запустение [Дубивко С. А., 1967]. Мякотные и безмякотные нервные волокна периодонта находятся в состоянии реактивного изменения (варикозные расширения, утолщения, аргирофи-лия), часть волокон — в стадии дегенерации (большие наплывы нейроплазмы по ходу нервного волокна, нарушения контур-ности, иногда фрагментация осевого цилиндра и распад ми-елиновой оболочки).
Изменение функции зубов в связи с аномалиями их положения и нарушениями прикуса влияет на состояние периодон-та в периоде формирования зубов и в дальнейшем [Гаври-лов Е. И., 1969]. В периодонте зубов отмечено уплотнение пучков соединительной ткани, расширение сосудов, а иногда их запустение [Дубивко С. А., 1967]. Мякотные и безмякотные нервные волокна периодонта находятся в состоянии реактивного изменения (варикозные расширения, утолщения, аргирофи-лия), часть волокон — в стадии дегенерации (большие наплывы нейроплазмы по ходу нервного волокна, нарушения контур-ности, иногда фрагментация осевого цилиндра и распад ми-елиновой оболочки).
Изменения в твердых и мягких тканях зубов, расположенных аномально, свидетельствуют о необходимости раннего лечения зубочелюстных аномалий для предупреждения деструктивных изменений. Поскольку гипофункция и дисфункция зубов являются одними из причин образования дентиклей, необходимо как можно раньше установить зубы в правильное положение, обеспечить их функциональную нагрузку, предупредить петрификацию и сохранить их полноценную жизнедеятельность.
Глава 11
ОРТОДОНТИЧЕСКАЯ ЛАБОРАТОРНАЯ ТЕХНИКА
В последние годы предложены новые конструкции ортодонти-ческих аппаратов. Для их правильного изготовления и клинического применения необходимо знание основ ортодонтичес-кой лабораторной техники.
Современная ортодонтическая зуботехническая лаборатория должна включать помещения, в которых выполняют различные виды работ: моделировочные, гипсовочные, штамповочно-прессовочные, полимеризационные, паяльно-сварочные, литейные, отделочно-полировочные, подсобные. Кроме оборудования, инструментов, приспособлений и материалов, которые используют зубные техники-ортопеды, для техника-ортодонта
необходимы:
1) формирователи цоколя диагностических моделей челю
стей — металлические Коркхауза или Грота, резиновые
и др.;
2) ортодонтическая проволока разного диаметра (от 0,1 до 3 мм) и различной упругости для изготовления пружин с целью перемещения зубов и расширения зубных рядов, изготовления назубных дуг (вестибулярных, лингваль-ных), кламмеров для фиксации съемных ортодонтичес-ких аппаратов — круглых, рамочных, стреловидных Шварца, кламмеров Адамса, Дуизингса и др.;
3) приспособления для изготовления стандартных проволочных пружин по Володкину, Иванову, Кирияку, Тсо-уканелис и др.;
4) стандартные дуги Энгла с трубками и крючками, стандартные заготовки назубных проволочных дуг, кламмеров;
5) щипцы для изгибания проволоки — крампонные, плоскогубцы, выпукло-вогнутые, щипцы Адерера, Твида и др., щипцы для изгибания кламмеров Адамса, стреловидных кламмеров Шварца и др., щипцы для изгибания назубных проволочных дуг — круглых, четырехгранных, щипцы для изгибания стопоров и петель на вестибулярных и лингвальных дугах (круглых или че-
281


 тырехгранных), щипцы для изготовления металлических колец на передние и боковые зубы (для обжимания металлической ленты, соединения ее концов, конту-рирования колец, удаления складок и др.);
тырехгранных), щипцы для изготовления металлических колец на передние и боковые зубы (для обжимания металлической ленты, соединения ее концов, конту-рирования колец, удаления складок и др.);
6) стандартные кольца, бандажные ленты для изготовления сварных и паяных ортодонтических колец;
7) аппараты для электросварки и электропайки бандажных лент, колец, ортодонтической проволоки, замковых приспособлений и др.;
8) приспособления для штамповки металлических капп;
9) винты для перемещения отдельных зубов или их групп, нормализации формы зубного ряда — его расширения, сужения, удлинения, укорочения; нормализации прикуса;
10) универсальный автоматический прибор для формовки пластмассы под давлением («Друфомат»), прибор Ва-реса, пневматический или гидростатический полимеризаторы самотвердеющей пластмассы под давлением в горячей или холодной воде, предложенные Ю. М. Малыгиным, С. М. Эйдиновым и Н. В. Игонькиным, или суховоздушный полимеризатор для этой же цели, созданные М. А. Нападовым, Л. Л.Соловейчиком и др.
11.1. Детали внутриротовых несъемных ортодонтических аппаратов и технология их изготовления
Опора и фиксация несъемных аппаратов. Для опоры и фиксации на зубах несъемных частей ортодонтических аппаратов используют металлические коронки или кольца, к которым приваривают трубки или замковые приспособления.
Индивидуальные штампованные коронки, кольца и каппы изготавливают из стандартных металлических гильз толщиной 0,2 мм путем штамповки. Применяют три основных метода штамповки коронок: наружный, внутренний или сочетанный.
Стандартные штампованные кольца и корон-к и разных размеров для передних и боковых зубов готовят заводским путем из нержавеющей стали. Их наружная поверхность отполирована, внутренняя — матовая для наилучшей прилипаемости цемента к кольцам. К ним припаивают или приваривают различные ортодонтические детали. Кроме таких стандартных колец, выпускают также кольца с приваренными замковыми приспособлениями.
Коронки применяют при показаниях к повышению прикуса или как временные профилактические протезы после травма-
тического повреждения зубов или кариозного разрушения их коронок.
Индивидуальные сварные кольца готовят из мягкой бандажной хромоникелевой ленты толщиной 0,15—0,2 мм и шириной 3,2—6 мм. Ее припасовывают к зубам в полости рта или устанавливают между зубами сепарационные прокладки и получают оттиск зубного ряда. В зуботехнической лаборатории после отливки его модели удаляют прокладки и готовят сварные ортодонтические кольца. Стандартные заготовки для изготовления сварных колец предствляют собой металлические полосы, изогнутые соответственно форме вестибулярной поверхности зубов, что облегчает их изготовление.
Фиксирующие приспособления для дуговых ортодонтических аппаратов. Предложены разнообразные замковые приспособления для укрепления ортодонтических дуг. Цель конструирования таких приспособлений — обеспечить надежную фиксацию дуг, исключить необходимость применения лигатур, которые травмируют твердые ткани зуба и окружающие его мягкие ткани.
Опорные трубки припаивают или приваривают к вестибулярной поверхности колец, чаще на моляры, отступя 1,5 мм от шейки зуба. При этом дуги по показаниям либо прилегают к зубам, либо не прилегают. Применяют круглые, горизонтально или вертикально расположенные трубки, овальные и четырехгранные.
Замковые приспособления для вестибулярных и лингвальных дуг. Приспособления для четырехгранных дуг — эджуайзы используют для фиксации дуг в системе Энгла (рис. 11.1, 1,2). Их пазы прямоугольной формы, имеют косое или прямое направление к опорной площадке (угол 7, 14, 17, 22°). Пазы соответствуют размерам стандартных четырехгранных дуг. Опорные площадки замковых приспособлений приваривают к вестибулярной поверхности колец. На выступах площадок укрепляют лигатуру для фиксации дуги или концы пружин для поворота зубов по оси (рис. 11.2).
Приспособления для сдвоенных дуг — замковые приспособления для системы Джонсона бывают нескольких разновидностей (рис. 11.3). Чаще применяют скобу с двойным каналом, размеры которого соответствуют диаметру двух круглых дуг. Их фиксируют в канале с помощью проволочной лигатуры или крышки.
Приспособления для тонких, легких, пружинящих дуг для системы Бегга представляют собой штампованные четырехгранные вертикальные трубки с опорными площадками. На одном конце замков имеется горизонтальная прорезь, в которую вставляют круглую ортодонтичес-
282
283

Рис. 11.1. Аппарат Энгла сложной конструкции (эджуайз-техника).
1—7 — замковые приспособления с прямой (1, 5, 7) и косой (6) прорезями и расположение круглых и четырехгранных дуг в замковых приспособлениях (1, 2, 4, 7); 8—10 — расположение дуги для перемещения отдельных зубов; 11 — 12 — форма и положение дуги для зубоальвеолярного удлинения (11) и укорочения (12); 13—16 — форма и расположение конца дуги в опорной трубке на моляре.
|
|
Рис. 11.2. Эджуайз-техника, укрепленная на зубах, верхней
челюсти.
Рис. 11.3. Аппарат Джонсона.
1 — скоба для фиксации двойной дуги; 2 — пеналовидный замок; 3 — скрученная дуга; 4 — изгибание стопора на дуге после запрессовывания ее концов в трубки; 5 — приспособление для гофрирования концов дуг и втягивания их в трубки; 6 — расположение аппарата на зубах.
кую дугу. Ее закрепляют с помощью шплинтов, вставляемых в трубки вертикально так, чтобы их крючкообразная головка упиралась в дугу. Свободный конец шплинта загибают щипцами, и он может выполнять роль крючка для наложения резиновой тяги. В зависимости от величины прорези в нее вводят одну или две дуги (рис. 11.4).
Универсальные фиксирующие приспособления для вестибулярных дуг представляют собой модификации описанных замковых приспособлений, так же как универсальные замки для фиксации различных дуг: круглых, двойных, квадратных, прямоугольных, плоских. Это защелки-
285
 |  |
|

Рис. 11.4. Бегг-техника.
1, 2, 3 — замковые приспособления с горизонтальной прорезью для круглых дуг и шплинты; 4 — пружины для поворота зубов и их фиксации в замковых приспособлениях; 5, б — формы зубной дуги для перемещения зубов.
вающиися ортодонтический замок RM с ввинчивающимся болтом и др.
Для укрепления ортодонтических дуг Ю. М. Малыгиным, Л. М. Тышковским и А. П. Егоровым (1974) предложены универсальные замковые приспособления и штампы для их изготовления. Их готовят из листовой хромоникелевой стали толщиной 0,2 мм. Они представляют собой гибкую пластину с Н-образной опорной площадкой и двумя петлями, расположенными одна против другой. С помощью этих петель закрепляют ортодонтические дуги (одну—три), зацепляют металлические лигатуры, пружины и резиновые кольца. Размеры фиксирующего элемента замка позволяют использовать стандартную дугу Энгла. Большая опорная площадка обеспечивает надежную опору
Рис. 11.5. Аппарат «Унорт», укрепленный на зубах верхней челюсти.
фиксирующего элемента при приварке или припайке к металлическому кольцу: а также при его приклеивании непосредственно к эмали зуба (рис. 11.5).
Приспособления для лингвальных дуг— специальные замки, которые припаивают или приваривают к опорным кольцам обычно на первые постоянные моляры. Наиболее простой конструкцией являются полукруглые лин-гвальные замки. При введении конца дуги полукруглый захват замка слегка отгибают, затем он принимает прежнее положение и удерживает дугу. Другие конструкции сложных замков (замки Мершона, Шторка) состоят из одной или двух вертикальных трубок с опорной площадкой. На концах лингвальной дуги делают направляющие или фиксирующие отростки, которые вставляют в замок, где их зажимают с помощью откидной петли или других дополнительных элементов.
Дополнительные опорные и фиксирующие приспособления. Упоры на кольцах используют для наилучшего припа-совывания их к зубам при примерке и цементировании. Они препятствуют соскальзыванию лигатур и пружин с перемещаемых зубов, а также щипцов или коронкоснимателя при снятии колец.
Крючки (круглые, плоские, одинарные, двойные и др.), петли, кнопки применяют для закрепления проволочной или резиновой лигатуры на кольце, укрепленном на перемещаемом зубе.
Язычная штанга (касательная) представляет собой отрезок проволоки диаметром 0,8—1,2 мм, припаянный к язычной поверхности кольца для опорного зуба, передающий и распределяющий давление на зубы, к которым он прилегает (например, в аппарате Айнсворта). Штангу используют также для ретенции положения зубов после их выведения из небного положения или поворота по оси.
Рычаги применяют для мезиодистального наклона и корпусного перемещения зубов. Их делают из проволоки ди-
286
287



 аметром 1 — 1,2 мм, длиной 15—20 мм, которую расплющивают и контурируют по форме вестибулярной поверхности зуба и альвеолярного отростка.
аметром 1 — 1,2 мм, длиной 15—20 мм, которую расплющивают и контурируют по форме вестибулярной поверхности зуба и альвеолярного отростка.
Распорки используют для сохранения места в зубном ряду после ранней потери зубов или для установления в правильное положение зубов, сместившихся в сторону дефекта. Изготовляют распорку из проволоки диаметром 0,9—1,2 мм в виде П-образной скобы, длина которой должна соответствовать длине дефекта зубной дуги. Концы распорки припаивают к кольцу для опорного зуба.
Направляющие штифты препятствуют нежелательному наклону перемещаемых зубов. Они могут быть самостоятельной деталью либо частью другой детали ортодонтического аппарата (распорки, лингвальной дуги и др.).
Б ю г е л и — опорные детали некоторых ортодонтических аппаратов и зубочелюстных протезов. Их делают гнутыми из. проволоки или литыми.
Упор для языка применяют с целью устранения вредной привычки прокладывания его между зубными рядами. Упор изгибают из ортодонтической проволоки диаметром 0,7—0,8 мм по форме язычной поверхности переднего участка зубных дуг, чтобы он не препятствовал смыканию зубов и не травмировал слизистую оболочку подъязычной области. Упор припаивают к опорной небной дуге или укрепляют в базисе съемной пластинки.
Наклонные плоскости являются действующими деталями функционально-направляющих ортодонтических аппаратов, служащими для исправления положения зубов или перемещения нижней челюсти. Они могут быть гнутыми, литыми, съемными или несъемными.
Дуги и пружины для несъемных аппаратов. Вестибулярные и лингвальные дуги являются действующей частью несъемных ортодонтических аппаратов. Их изгибают из стальной нержавеющей проволоки различных диаметров и форм: круглой, квадратной, прямоугольной, плоской. Дуги делают гладкими или с дополнительными изгибами в виде петель, крючков, выступов. К ним могут быть припаяны или приварены пружины, крючки, рычаги, решетки и другие детали.
Гладкая вестибулярная дуга изгибается по форме зубного ряда и свободно входит в опорные трубки. Ее помещают на уровне вершин десневых сосочков, концы вводят в трубки и фиксируют к зубам с помощью проволочных лигатур. Если имеются замковые приспособления, то дугу припасовывают к ним. Концы дуги располагают на уровне дистальных краев опорных трубок, делают их длиннее, если в плане лечения предусмотрено ее выдвижение, или короче на 1 мм, если
288
намечено ее перемещение внутрь опорных трубок, что предотвращает травму щек в процессе лечения.
К дуге по показаниям припаивают или приваривают крючки из проволоки диаметром 0,6—0,8 мм. Для межчелюстной тяги их укрепляют обычно на одной дуге в области дистальной поверхности коронок клыков, на другой — в области вторых
премоляров.
Четырехгранные дуги для сложного аппарата Энгла делают из проволоки сечением 0,45*0,63 мм, 0,55х0,63 мм, 0,55x0,71 мм. При изгибании таких дуг требуется точность, чтобы обеспечить их попадание в пазы замковых приспособлений (брекеты). Дополнительные приспособления (крючки, стопорные петли и др.) изгибают на дуге или присоединяют к ней посредством точечной сварки.
Двойные дуги для аппарата Джонсона делают из тонкой, хорошо пружинящей стальной проволоки диаметром до 0,3 мм. Берут два одинаковых отрезка проволоки, с помощью специального приспособления гофрируют их концы и втягивают в трубки. Длина этих трубок 28,6 мм, внутренний диаметр 0,6 мм, наружный — 0,9 мм. На такой трубке укреплен крючок для межчелюстной резиновой тяги. Стопорные петли изгибают с помощью щипцов Руффа.
Лингвальную дугу изгибают из круглой проволоки диаметром 1,2—1,5 мм. Она прилегает к язычной поверхности зубов в области их экваторов. Концы дуги уплощают и припаивают к язычной поверхности опорных коронок или колец. В зависимости от показаний к лингвальной дуге приваривают пружины, крючки и другие детали.
Лингвальные дуги могут являться опорной частью ортодонтического аппарата или активно действующим элементом. Съемные дуги укрепляют с помощью ортодонтических замков. Пружины применяют для перемещения зубов и исправления соотношения зубных дуг с помощью несъемных ортодонтических аппаратов.
Пружина Кислинга показана для мезиодистального наклона зубов. Ее изготавливают из проволоки диаметром 0,35 мм, которой придают форму английской булавки. Один ее конец изгибают в виде крючка для укрепления на дуге. На другом конце делают изгиб штыкообразной или другой формы, что позволяет закрепить пружину в замковом приспособлении. Сила действия пружины передается на зуб и наклоняет его. Пружины Броуссарда Т-образной формы предназначены для вестибулярного или орального наклона корней зубов. Выступ пружины вводят в вертикальную прорезь замка, а крючки оттягивают вперед и с напряжением зацепляют за дугу. Под давлением вертикального выступа зуб поворачивается вокруг
289
10—1376

 дуги. Перечисленные выше пружины могут быть подобраны из стандартных заготовок.
дуги. Перечисленные выше пружины могут быть подобраны из стандартных заготовок.
Ретенционный шарнир Гербста состоит из направляющей трубки с пружиной и фиксирующим винтом, гладкой штанги, находящейся внутри трубки, и второго фиксирующего винта. С помощью винтов шарнир привинчивают к гайкам, приваренным к кольцам для верхних и нижних опорных зубов. При открывании рта в этом телескопическом шарнире выдвигается штанга, сжимающая пружину, которая при закрывании рта разжимается и через шарнир оказывает межчелюстную тягу на зубные ряды, что способствует исправлению прикуса.
Методы соединения и обработки металлических деталей. М е -тод пайки остается основным для соединения металлических деталей ортодонтических аппаратов, несмотря на существенные недостатки: трудоемкость процесса, потерю упругих свойств спаиваемых деталей и возможность деформации в результате сильного разогрева и последующего охлаждения, необходимость обработки и полировки деталей после пайки.
Метод контактной электросварки сопротивлением. Возможен благодаря большой силе тока в точке сварки. В результате сопротивления материалы быстро разогреваются в области прохождения через них электрического тока. Расплавленный металл диффундирует из одной детали в другую, что обеспечивает их прочное соединение. Сварка осуществляется с помощью электросварочных аппаратов. В зависимости от конфигурации свариваемых деталей, их толщины применяют различные электроды.
Метод контактной электропайки. Аппарат для контактной сварки сопротивлением пригоден также для электропайки металлических деталей ортодонтических аппаратов. Для этой цели изменяют режим его работы и заменяют медные электроды графитовыми. С их помощью достигают локального разогрева спаиваемых деталей и расплавления припоя.
Термическая обработка деталей аппаратов, их отделка и полировка. Физико-механические свойства металлических деталей ортодонтических аппаратов изменяются при их термообработке — отжиге или закалке. Управляемый нагрев ограниченных участков деталей можно осуществить с помощью приставки к электросварочному аппарату. Металлические детали аппаратов после пайки отбеливают путем кипячения в смеси кислот. Полировка этих деталей осуществляется механическим или электрохимическим способом. Электролитический способ полировки в 20% растворе азотной кислоты позволяет восстановить защитную, антикоррозийную, блестящую пленку.
Дата добавления: 2018-11-24; просмотров: 617; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!