Телерентгенографическое исследование кистей рук
Степень нарушения темпа роста челюстей, обусловленного несвоевременной оссификацией скелета, может быть причиной развития аномалии прикуса. Для уточнения возможности роста челюстей, выбора оптимального метода лечения и уточнения прогноза целесообразно определять степень оссификации скелета и ее соответствие возрасту. В связи с этим важно оценить соотношения хронологического, костного и зубного возрастов как показателей общего роста и развития организма и степени формирования зубочелюстной системы.
Исследования, посвященные костному возрасту, впервые были проведены педиатрами. В ортодонтии первыми стали изучать рентгенограммы кистей рук Т. W. Todd (1937), W. W. Greulich и S. I. Pyle (1950), Н. Deplagne (1962), затем A. Bjork и S. Helm (1967), Т. Rakosi и соавт. (1993).
Изучают рентгенограммы кистей рук (фаланги пальцев, кости пясти и запястья, эпифизы лучевой и локтевой костей), поскольку имеются возрастные различия в степени окостенения (рис. 6.15). Известен порядок появления каждой кости и стадий костного созревания, при которых каждая кость изменяется по форме и размеру, особенно эпифизы и соответствующие им
диафизы.
На рентгенограммах кистей рук определяют по Бьорку степень формирования эпифизов и диафизов фаланг I, II и III пальцев, соединение эпифизов и диафизов, период появления сесамовидных костей. Уточняют стадию формирования кистей
рук:
1-я стадия — РР,— эпифиз первой фаланги II пальца равен
|
|
|
ширине ее диафиза.
2-я стадия — МР3 — эпифиз второй фаланги III пальца равен
ширине ее диафиза.
3-я стадия — S — стадия появления сесамовидных костей,
195
7*

|
Рис. 6.15. Периоды формирования зубочелюстной системы и скелета и их соответствие хронологическому возрасту и полу.
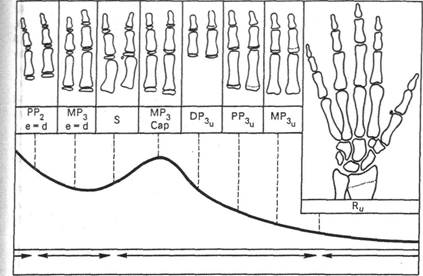
Рис. 6.16. Стадии формирования кистей рук по Бьорку.
которая соответствует приближению периода интенсивного роста скелета, в том числе челюстей.
4-я стадия — МР3Сар — эпифиз второй фаланги Шпальца шире ее диафиза, происходит прилив.
5-я стадия — DP3ll — соединение эпифиза третьей фаланги III пальца с диафизом.
6-я стадия — PPJu — соединение эпифиза первой фаланги III пальца с диафизом.
7-я стадия — МР3и — соединение эпифиза второй фаланги III пальца с диафизом (рис. 6.16).
В ортодонтической практике важно определять стадии роста пациентов, особенно в период полового созревания, чтобы предвидеть периоды активного роста челюстей — так называемые пики роста. Интерпретация данных анализа рентгенограмм кистей рук зависит от квалификации исследователя.
Особое внимание уделяют началу минерализации сесамовид-ных костей, располагающихся в области межфалангового сочленения I пальца в толще сухожилий мышц. Их выявление свидетельствует о приближении периода интенсивного роста скелета, в частности челюстей, предшествующего периоду наступления половой зрелости. Учет этого признака важен для прогноза ортодонтического лечения аномалий прикуса, сочетающихся с недоразвитием или чрезмерным развитием челюстей.
|
|
|
S. M. Chapman различает четыре стадии формирования се-самовидных костей. Отсутствие этих костей свидетельствует о
197
 стадии минимального роста, их появление — о стадии активного роста. В стадии МР3 рост верхней челюсти заканчивается, а нижней — продолжается. В стадии RU рост тела человека в длину заканчивается, а рост нижней челюсти может завершиться на 12—18 мес позже.
стадии минимального роста, их появление — о стадии активного роста. В стадии МР3 рост верхней челюсти заканчивается, а нижней — продолжается. В стадии RU рост тела человека в длину заканчивается, а рост нижней челюсти может завершиться на 12—18 мес позже.
D. Woodside (1969) изучил рост у 114 обследованных мужского пола и 104 — женского в возрасте от 3 до 20 лет и выявил следующие пики роста: 1) в возрасте 3 лет; его протяженность значительна до 6 лет; 2) в возрасте 6—7 лет у девочек и 7— 9 лет у мальчиков; 3) пик половой зрелости: у девочек в 11— 12 лет, у мальчиков в 14—15 лет. Рост происходит в основном в четыре этапа.
Первый, инфантильный, этап роста, по мнению A. Bjork соответствует 2,5 года, по мнению D. Woodside, — 3 годам. У новорожденных голова составляет '/4 длины тела, у трехлетних — '/5, у взрослых — '/7.
|
|
|
Второй, юношеский, этап роста начинается в конечном периоде временного прикуса при прорезывании первых постоянных зубов. Происходит неактивный рост с минимальной скоростью. Этот пик роста происходит у мальчиков позже, чем у девочек, на 1—2 года. A. Bjork и S. Helm различают на этом этапе роста два периода.
Третий, зрелый, этап роста начинается приблизительно за 2 года до максимального пика зрелого роста; выражается в увеличении длины конечностей, особенно нижних. A. Bjork и S. Helm различают эту фазу роста по появлению сесамовидных костей. Они появляются раньше пика роста на 9+1,4 мес у мальчиков и 12±2,1 мес у девочек. Эта фаза может наблюдаться у девочек в 8,5 и 9 лет или с опозданием (иногда до 15 лет).
На четвертом этапе половой зрелости: считают, что появление менструации у девочек взаимосвязано с максимальным пиком роста. По мнению A. Bjork, менструация наступает через 4±2,5 мес после максимального пика роста, что соответствует 12—13 годам у девочек и 14—15 годам полового созревания у мальчиков.
A. Bjork и S. Helm (1968) начали прогнозировать костный возраст с учетом максимального роста тела в длину. В дальнейшем их предложения стали широко использовать ортодонты. Для установления зрелого пика роста тела и прогнозирования роста лица стали измерять длину тела.
|
|
|
С целью определения различных показателей нормального, общесоматического роста, развития и формирования ребенка в зависимости от его возраста Ф. Я. Хорошилкина, Ю. М. Малыгин, Э. А. Вольский и В. Ф. Квасов (1987) разработали новое диагностическое приспособление—антропохронодентомер. Он состоит из трех дисков (двух неподвижных и одного вращаю-
щегося) на одной оси. На вращающемся диске с двух его сторон размещена вся цифровая информация. На неподвижных дисках имеются секторальные окна, в которых при вращении подвижного диска и установлении возраста обследуемого появляется искомая информация. На лицевой стороне приспособления находится графическое изображение формулы зубов, как временных, так и постоянных.
С помощью антропохронодентомера можно определять:
1) средние сроки прорезывания временных зубов;
2) сроки формирования корней временных зубов;
3) сроки рассасывания корней временных зубов;
4) средние сроки закладки фолликулов постоянных зубов;
5) начало минерализации корней постоянных зубов;
6) сроки прорезывания постоянных зубов;
7) сроки формирования корней постоянных зубов;
8) возраст ребенка и количество зубов, имеющихся и прорезывающихся в данном возрасте, а также массу тела и рост от рождения до 17 лет;
9) периоды наиболее интенсивного роста челюстей и прорезывания зубов.
198

 Глава 7
Глава 7
ФУНКЦИОНАЛЬНАЯ ДИАГНОСТИКА
Мягкие ткани зубочелюстной системы состоят из кожи, подкожной жировой клетчатки, слизистой оболочки полости рта, подслизистого слоя, жевательных и мимических мышц, связок, сосудисто-нервных пучков.
7.1. Исследование кожи, слизистой оболочки и пародонта
Исследования проводят в условиях диагностической лаборатории.
Гипопластические и дистрофические изменения кожи и слизистых оболочек наблюдаются у больных с ангидротической и другими разновидностями эктодермальных дисплазий, сочетающихся с частичной или множественной врожденной адентией, а также у лиц с врожденной расщелиной в челюстно-лицевой области. Нарушения выявляются при исследовании дерматогли-фов, а также проб на потоотделение и терморегуляцию.
Исследование дерматоглифов проводят по специальной методике. Получают отпечатки кожи ладоней и пальцев рук обследуемого, затем расшифровывают дерматоглифи-ческий рисунок. На основании анализа полученных данных судят об этиологии нарушения и степени его выраженности.
Пробы на потоотделение и терморегуляцию применяют для выявления ангидроза, который наблюдается у больных с ангидротической эктодермальной дисплазией. К числу таких проб относят подсчет потовых желез, калориметрические пробы (Минора, Южелевского, Ауборта), содержание хлоридов пота (по методике Швахмана и Гама), весовые методы, изучение электросопротивляемости кожи.
Микроскопия волос позволяет при ангидротической эктодермальной дисплазий выявить истончение их стержня, веретеновидные утолщения и сужения, а также отсутствие пигмента и мозгового слоя (пушковоподобные волосы).
Пробу на салоотделение проводят для определения недоразвития сальных желез кожи при эктодермальной дисплазий,
200
эчетающейся с частичной или полной адентией. Другие при-лакп врожденного нарушения морфогенеза кожи выявляют с омощью гистологического исследования. Нарушения пародонта изучают клинически и с помощью
абораторных методов.
Проба Роттера позволяет установить степень насыщения тканей аскорбиновой кислотой при заболеваниях пародон-i и слизистой оболочки полости рта.
Проба Шиллер а—П и с а р е в а применяется для определения гликогена десны. При хроническом воспалении десны годержание гликогена резко увеличивается. Проба прижизненной окраски десны после ее смазывания раствором (йода 1 г, йодида калия 2 г, дистиллированной воды 40 мл) может быть применена самостоятельно или с последующим использованием стоматоскопа, дающим увеличение в 20 раз.
Полярография позволяет определить в динамике напряжение кислорода (Ро2), углекислоты (Рсо2), окислительно-восстановительный показатель (ОВП), а также содержание электролитов (К, Na) в тканях и биологических жидкостях (кровь, слюна). С этой целью используют полярографы ПА-2, ПА-3 и
Др.
Выносливость пародонта к нагрузке отражает
чувствительность опорно-связочного аппарата зуба к давлению
в горизонтальном и вертикальном направлениях. Ее определяют
динамическими и статическими методами.
Подвижность зубов характеризует состояние пародонта. Физиологическая подвижность зуба в горизонтальном направлении незначительна, однако при ортодонтическом лечении она усиливается. Патологическая подвижность зубов наблюдается при заболеваниях пародонта (воспалительных, травматических, в том числе при их перегрузке). Ее определяют пальпаторно и с помощью динамометра. По циферблату индикатора выявляют линейное отклонение зуба. Оказывают давле-■ ние на зуб до появления боли. Физиологическая подвижность зубов равна 0,01—0,025 мм [Есенова 3. Г. и др., 1967].
Гнатодинамометрия. Сконструирован механический гнатодинамометр с длинными щечками, которые обследуемый сжимает зубами. Определяют в килограммах силу сжатия для каждой пары антагонирующих зубов. Д. П. Конюшко составил таблицу выносливости пародонта к нагрузке в зависимости от вида зубов. Кроме механических гнатодинамометров, предложены следующие их конструкции: гидравлический [Бусыгин А. Т., Миллер М. Р., 1958], электронный [Перзаш-кевичЛ. М., 1960], электронный пародонтодинамометр [Конюшко Д. П., 1950], универсальный электронный динамометр [Курляндский В. Ю. и др., 1970].
201
 Пародонтография — графическая регистрация данных о мощности зубных рядов и их опорного аппарата, предложена В. Ю. Курляндским (1956). Сведения о состоянии пародонта получают после анализа рентгенограмм и измерения глубины зубодесневых карманов. Полученные данные заносят в пародонтограмму, затем оценивают остаточную мощность пародонта каждого зуба и функциональное состояние зубоче-люстной системы, что особенно важно при выборе конструкций ортодонтических аппаратов и зубочелюстных протезов в процессе лечения детей с синдромом Лефевра—Папийона, а также при лечении подростков и взрослых с заболеванием тканей пародонта. При разработке пародонтограммы использованы не анатомо-топографические особенности зубов, а гнатодинамо-метрические данные. Эти данные, характерные для мужчин и женщин, приведены к одинаковым условным коэффициентам. За единицу принята выносливость к нагрузке пародонта верхнего бокового резца. После сложения групповых коэффициентов судят об остаточной мощности передних или боковых зубов, а при сложении всех коэффициентов анализируют выносливость пародонта каждого зубного ряда и зубочелюстной системы в целом.
Пародонтография — графическая регистрация данных о мощности зубных рядов и их опорного аппарата, предложена В. Ю. Курляндским (1956). Сведения о состоянии пародонта получают после анализа рентгенограмм и измерения глубины зубодесневых карманов. Полученные данные заносят в пародонтограмму, затем оценивают остаточную мощность пародонта каждого зуба и функциональное состояние зубоче-люстной системы, что особенно важно при выборе конструкций ортодонтических аппаратов и зубочелюстных протезов в процессе лечения детей с синдромом Лефевра—Папийона, а также при лечении подростков и взрослых с заболеванием тканей пародонта. При разработке пародонтограммы использованы не анатомо-топографические особенности зубов, а гнатодинамо-метрические данные. Эти данные, характерные для мужчин и женщин, приведены к одинаковым условным коэффициентам. За единицу принята выносливость к нагрузке пародонта верхнего бокового резца. После сложения групповых коэффициентов судят об остаточной мощности передних или боковых зубов, а при сложении всех коэффициентов анализируют выносливость пародонта каждого зубного ряда и зубочелюстной системы в целом.
Графическая регистрация функционального состояния пародонта, по мнению Я. М. Збаржа и Б. А. Мартынека, характеризует состояние зубных рядов и пародонта с учетом вида прикуса, состояния зубов, уровня расположения десневого края и альвеолярного отростка.
7.2. Исследование мышц зубочелюстной системы
С функциональной точки зрения мышцы зубочелюстной системы условно делят на околоротовые и внутриротовые. A. Frankel рассматривает мышцы с ортодонтической точки зрения в виде трех функциональных кругов: мимические, жевательные, мышцы языка. От их синхронизированной функции зависят сохранение динамического равновесия в зубочелюстной системе, форма и размеры челюстей и зубоальвеолярных дуг.
Миотонометрия — запись тонуса мышц, чаще жевательных. Об их тонусе судят по затрачиваемой силе, которую необходимо приложить, чтобы погрузить щуп миотонометра на необходимую глубину в области расположения изучаемой мышцы. Применяют механические, электрические, полупроводниковые миотонометры. Данные миотонометрии позволяют судить о тонусе исследуемых мышц при различных состояниях, о перестройке миотатических рефлексов в процессе ортодонтического лечения, адаптационных возможностях мышц.
Миография — запись сократительной способности мышц,
202
чаще собственно жевательных, височных. Регистрируют их функцию в различных фазах сокращений. Пальпаторно определяют эпицентр мышцы при ее максимальном напряжении и подводят к нему датчик, который соединен с записывающей частью аппарата. Для регистрации сократительной способности мышц применяют различные приборы: усовершенствованный мастикациограф Рубинова, комплексную тензометрическую аппаратуру Рубинова, миотонодинамометрограф конструкции В. Ю. Курляндского, И. Садыкова и С. И. Яковлева.
Электромиография — запись биопотенциалов мышц с целью изучения их электрофизиологической активности. Определяют нарушение функции жевательных и мимических мышц в покое, при напряжении и движениях нижней челюсти, характерное для разновидностей аномалий прикуса. Для исследования можно использовать многоканальный электромиограф «Diza» (Франция) и др. ЭМГ записывают на перфорированной фотопленке со скоростью вращения 5 мм в секунду, на перфорированной фотобумаге для осциллографа шириной 10 см — со скоростью 20 мм в секунду или на бумажной ленте.
Для изучения состояния мышц применяют поверхностные или игольные электроды. Поверхностные электроды располагают на моторной площади регистрируемой мышцы. Идентичность электромиографических исследований достигается наложением электродов на одинаковом расстоянии между ними. С этой целью электроды помещают в специальные приспособления из эластичной пластмассы или другого материала. Их накладывают на одни и те же участки кожи, что обеспечивает идентичность отвода биотоков при повторных исследованиях в процессе ортодонтического лечения и при проверке его отдаленных результатов. Для соблюдения этого условия при исследовании собственно жевательных мышц можно применять предложенное Б. А. Перегудовым (1967) приспособление по типу угломера для определения величины нижнечелюстных углов. К горизонтальной пластинке угломера под прямым углом присоединяют прозрачную линейку с движком. После пальпатор-ного определения эпицентра сокращения мышцы на коже лица отмечают двигательную точку. К углу нижней челюсти прикладывают угломер и на его шкале определяют расположение отмеченной на лице точки в горизонтальном и вертикальном направлениях. Полученные координаты записывают в карту обследования и учитывают в дальнейшем.
При исследовании височной мышцы электроды можно накладывать на переднюю, среднюю или заднюю часть правой и левой мышц, при исследовании круговой мышцы рта — на средний участок верхней или нижней губы, при исследовании подбородочной мышцы — на область подбородка. Перед нало-
203


 жением электродов соответствующие участки кожи тщательно протирают этиловым спиртом и наносят на них специальную пасту.
жением электродов соответствующие участки кожи тщательно протирают этиловым спиртом и наносят на них специальную пасту.
Активность парных мышц желательно регистрировать в физиологическом покое, при напряжении, в том числе при сжатии зубных рядов, различных движениях нижней челюсти. Кроме того, представляет интерес изучение электроактивности этих мышц при жевании, произвольном глотании и глотании по заданию. Чтобы определить степень участия в этих актах круговой мышцы рта, подбородочной мышцы, собственно жевательной мышцы и др., следует получать ЭМГ одновременно по нескольким каналам.
Исследование нужно проводить в специально оборудованной комнате в положении обследуемых сидя. Чтобы снять общее напряжение и успокоить больных, особенно детей, с ними и их родителями проводят беседу. Затем получают контрольную запись у одного из больных в присутствии остальных. До записи дети должны неоднократно повторить необходимые в ходе исследования движения. После такой тренировки можно приступить к записи. Анализ ЭМГ производят, оценивая общую структуру осциллограмм, частоту колебаний и величину их амплитуды. Сравнивают ЭМГ, полученные при исследовании одних и тех же мышц.
При ортогнатическом прикусе ЭМГ жевательной мышцы, зарегистрированная в физиологическом покое, обычно отражает слабовыраженную электроактивность с наличием низковольтных колебаний. Такая запись представляет почти ровную линию.
Повышение биоэлектрической активности круговой мышцы рта в покое чаще выявляют у больных с аномалиями прикуса, у которых губы не сомкнуты в результате дыхания ртом, вредных привычек сосания губ, пальцев, каких-либо предметов и др.
Биоэлектрическая активность подбородочной мышцы в покое нередко бывает повышена у больных с дистальным или мези-альным прикусом. Наибольшая амплитуда колебаний биопотенциалов подбородочной мышцы в покое отмечается при наличии между передними зубами сагиттальной или вертикальной щели. Постоянное давление подбородочной мышцы на область апикального базиса нижнего зубного ряда способствует ретру-зии альвеолярного отростка, изменению формы подбородка в поперечном сечении. При таком нарушении наблюдается также несоответствие в расположении кожной (pg)n костной (Pg) точек подбородка, что выявляется при анализе боковых ТРГ головы. Степень нарушения прикуса зависит от плотности контактов между зубами и зубными рядами, от смещения нижней
204
челюсти в покое по сравнению с ее положением в окклюзии, а также от других факторов.
Собственно жевательные мышцы и передние пучки височных мышц при аномалиях прикуса в покое обычно проявляют слабовыраженную электрическую активность. Биоэлектрическая активность задних пучков височных мышц в покое повышена у больных с дистальным прикусом. Анализ ЭМГ и сопоставление полученных данных с результатами изучения диагностических моделей челюстей и боковых ТРГ головы позволяют предположить, что тоническое напряжение той или иной мышцы в покое может возникать вследствие неправильного положения зубов и их смыкания при движениях нижней челюсти.
Диагностика нарушения акта глотания имеет большое значение для эффективности лечения аномалий прикуса. Отклонения в прикусе, форме и расположении губ взаимосвязаны с изменением активности круговой мышцы рта. При нормальном глотании губы смыкаются в результате совместной функции круговой мышцы рта, подбородочной и других мимических мышц. При неправильном глотании наблюдается повышение биопотенциалов круговой мышцы рта, что обычно сочетается с протрузией верхних передних зубов и дистальным прикусом или с их ретрузией и мезиальным прикусом. Нормальное глотание происходит при смыкании зубов и характеризуется повышением биопотенциалов собственно жевательных и передних пучков височных мышц.
Электроактивность круговой мышцы рта зависит от особенностей строения губ, высоты нижней части лица и степени его выпуклости или вогнутости.
При сжатии зубов у больных с дистальным прикусом в ряде случаев отмечается сочетание высокой амплитуды колебаний биопотенциалов собственно жевательных мышц и задних пучков височных мышц. При этом сила сокращения собственно жевательных мышц воздействует на боковые зубы в косом направлении, а именно вертикально и вперед. Сила сокращения задних пучков височных мышц направлена вверх и назад, что должно уравновешивать силы, развиваемые собственно жевательными мышцами. Высокая электрическая активность передних пучков височных мышц наблюдается при мезиальном прикусе, особенно сочетающимся со смещением нижней челюсти вперед при привычной окклюзии по сравнению с ее положением в покое.
После исправления мезиального прикуса биопотенциалы этих
мышц нормализуются.
При движениях нижней челюсти вперед и назад собственно жевательные и височные мышцы не всегда принимают одина-
205
 ковое участие. В ряде случаев отмечается более высокая амплитуда колебаний биопотенциалов при движении вперед, чем при сжатии зубов. Это можно объяснить различным направлением тяги собственно жевательных мышц у разных людей, связанным с вариантами расположения мест прикрепления этих мышц. Направление тяги отчасти зависит от величины базаль-ного угла, формы ветвей нижней челюсти, а также величины и расположения ее углов.
ковое участие. В ряде случаев отмечается более высокая амплитуда колебаний биопотенциалов при движении вперед, чем при сжатии зубов. Это можно объяснить различным направлением тяги собственно жевательных мышц у разных людей, связанным с вариантами расположения мест прикрепления этих мышц. Направление тяги отчасти зависит от величины базаль-ного угла, формы ветвей нижней челюсти, а также величины и расположения ее углов.
При перемещении нижней челюсти кзади при дистальном прикусе чаще наблюдается слабая биоэлектрическая активность собственно жевательных мышц. Повышение ее при этом движении сочетается с повышением биоэлектрической активности височных мышц, что можно объяснить стремлением сжать зубы при смещении нижней челюсти кзади. Биопотенциалы, отведенные от задних пучков височных мышц, указывают на их высокую электрическую активность.
Изучение биоэлектрической активности мышц, окружающих зубные ряды, позволяет выяснить влияние их функции на рост челюстей и формирование прикуса. Известно, что собственно жевательные мышцы имеют сравнительно короткие волокна и большую массу. В результате сокращения этих мышц нижняя челюсть перемещается вверх и вперед. Височные мышцы в основном поднимают нижнюю челюсть, хотя передние и задние их пучки имеют разное направление и отведенные от них биопотенциалы также нередко бывают неодинаковыми. Преобладание функции одной из этих двух пар мышц во время жевания (массетерный или темпоральный тип жевания) обусловливает до некоторой степени направление роста нижней челюсти. По мнению А. М. Schwarz, если преобладает функция собственно жевательных мышц, то нижняя челюсть хорошо развита. Преобладание функции собственно жевательных мышц наблюдается при мезиальном прикусе, височных мышц — при дистальном. Гипотонус мышц, поднимающих нижнюю челюсть, обычно сочетается со значительным разобщением зубных рядов во время физиологического покоя (более 3 мм), а при гипертонусе этих мышц разобщение незначительно. Следовательно, тонус мышц влияет на степень разобщения зубов в физиологическом покое.
Длительное сознательное повышение тонуса мышц и удерживание нижней челюсти в определенном положении, т. е. тренировка мышц, приводят к иному положению нижней челюсти в состоянии физиологического покоя. После устранения вредных привычек и причин, вызывающих дыхание ртом, пациент должен научиться удерживать нижнюю челюсть в правильном положении; в результате этого тонус мышц постепенно повышается. Тренировкой мышц и соответствующей
лечебной гимнастикой пациент должен заниматься до тех пор, пока правильное положение нижней челюсти не станет привычным, т. е. пока не выработается соответствующий рефлекс.
7.3. Исследование движений нижней челюсти
Взаимоотношения зубоальвеолярных дуг оценивают при различных видах артикуляции и окклюзии, так как одной из задач ортодонтического лечения является достижение артикуляционного равновесия, обеспечивающего оптимальную функцию.
Гнатодинамография относится к методам изучения движений нижней челюсти. Для определения суставного, сагиттального и бокового путей суставных головок нижней челюсти применяют лицевую дугу Гизи. Ее внутриротовую часть укрепляют на зубах нижней челюсти соответственно направлению окклюзионной плоскости, а наружную часть, параллельную внутренней, располагают вне полости рта. На концах внерото-вой дуги на уровне суставных головок укрепляют карандаш. При перемещении нижней челюсти вперед карандаш рисует на бумаге путь перемещения суставных головок. Угол его составляет 20— 40° по отношению к окклюзионной плоскости. Изменяя направление карандашей и регистрационной бумаги и смещая нижнюю челюсть в сторону, записывают боковой суставной путь, угол которого равен 15—17°.
Для изучения суставного и резцового путей предложены артикуляторы Бонвиля, Гизи, Ганау, Хаита, Сорокина и др. Их применяют для конструирования зубных протезов с учетом индивидуальных особенностей движений нижней челюсти. В ортодонтической практике с их помощью изучают движения нижней челюсти в норме и при различных зубочелюстных аномалиях, причины рецидивов зубочелюстных аномалий.
Представляют интерес методики исследования артикуляционных соотношений, ориентированных диагностических моделей челюстей, например гнатостатических или гнатофоричес-ких, предложенных V. Andresen. Гнатостатические модели челюстей получают в индивидуальном суставном артикуляре, верхняя поверхность которого соответствует франкфуртской горизонтальной плоскости, передняя — орбитальной. Эти плоскости и срединную плоскость маркируют на моделях челюстей. Прикусной шаблон позволяет установить переднее и заднее положение нижней челюсти, определить общий суставной путь, а также путь справа и слева. Затем определяют резцовый путь в сагиттальном и трансверсальном направлениях. Полученные результаты также отмечают на цоколе моделей челюстей. Гнатофорическая методика изучения моделей челюстей позволяет воспроизвести взаимоположение зубных рядов
206
207
 |  |  |  |  |
|
в пространстве черепа в состоянии физиологического покоя, определить индивидуальные и возрастные особенности артикуляции зубов, сравнить артикуляцию зубов при различных видах зубочелюстных аномалий с нормальной.
Осциллография жевательных движений нижней челюсти предложена Е. И. Гавриловым и Н. И. Карпенко (1962). Авторы применили трехканальный электрокардиограф «Визо-корд» для одновременной записи движений нижней челюсти, величины кровяного давления и ритма сердечных сокращений.
Мастикациография — разработанный И. С. Рубиновым метод определения функционального состояния зубочелю-стной системы и регистрации движений нижней челюсти с помощью мастикациографа. Он состоит из резинового баллона в пластмассовом футляре. Перо капсулы записывает на кимографе кривые движения нижней челюсти во время жевания, глотания, сосания, речи. О продолжительности отдельных жевательных волн судят по данным отметчика времени. Анализ мастикациограмм позволяет получить представление о ритме и размахе движений нижней челюсти во время жевания, об интенсивности жевания и об имеющихся отклонениях при различных видах прикуса. Недостатки мастикациографии связаны с конструктивными недостатками механических мастикацио-графов, изменением естественных условий функционирования нижней челюсти и др.
С целью усовершенствования мастикациографии М. С. Тис-сенбаум (1958) предложил гидропневматический прибор, состоящий из миометра, волнометра, гнатодинамометра и капсулы Марея. С помощью такого аппарата регистрируют изменения жевательных мышц и судят о жевательной эффективности.
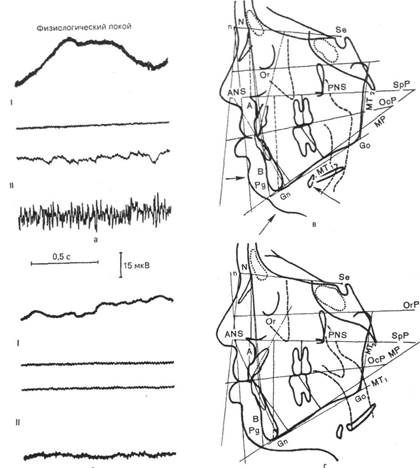
Электромиомастикациография предложена И. С. Рубиновым. При помощи мастикациографа регистрируют движения нижней челюсти, электромиографа — биопотенциалы жевательных мышц. Изучают процессы возбуждения в мышцах в различные фазы периода жевания (рис. 7.1).
Миоартрография — одновременная регистрация сокращений собственно жевательных мышц и движений суставных головок нижней челюсти в височно-нижнечелюстных суставах с помощью электронного миоартрографа (В. Ю. Курлян-дский, С. Д. Федоров). Смещение суставных головок и изменение объема мышц при их сокращении и расслаблении приводят к деформации пластинок, прилегающих к коже лица в изучаемых участках, изменению сопротивления тензодатчика. Измененный электрический импульс усиливают и записывают на фотопленку. Миоартрография позволяет различать волны сокращения мышц и волны, возникающие при движениях нижней челюсти.
208
Рис. 7.1. Электромиограммы круговой (а, I; б, I) и подбородочной (а и б II) мышц рта. Контуры твердых и мягких тканей (в, г) ско пированные с боковых телерентгенограмм лица больной П. до (а, в) и после (б, г) лечения.
Артрофонография- метод аускультации височно-нижнечелюстных суставов для выявления в них шума, хруста, щелканья и дифференциальной диагностики функциональных и морфологических нарушений.
7.4. Исследование функций зубочелюстной системы
Функция жевания. Сосание как способ приема пищи грудными детьми сопровождается перестройкой височно-нижнечелюстных суставов, что обеспечивает возможность перехода к дру-
209
 гому способу обработки пищи — жеванию. Жевание является основной функцией зубочелюстной системы. Оно влияет на желудочно-кишечное пищеварение, обеспечивая механическую, химическую и рефлекторную фазы, стимулирует основной обмен веществ, влияет на рост челюстей и формирование лица в целом. Жевание состоит из двух фаз — откусывания пищи резцами и отрыва клыками, разжевывания премолярами и молярами. С возрастом вырабатывается жевание с преобладанием дробя-ще-размалывающих движений нижней челюсти.
гому способу обработки пищи — жеванию. Жевание является основной функцией зубочелюстной системы. Оно влияет на желудочно-кишечное пищеварение, обеспечивая механическую, химическую и рефлекторную фазы, стимулирует основной обмен веществ, влияет на рост челюстей и формирование лица в целом. Жевание состоит из двух фаз — откусывания пищи резцами и отрыва клыками, разжевывания премолярами и молярами. С возрастом вырабатывается жевание с преобладанием дробя-ще-размалывающих движений нижней челюсти.
На основании оценки анатомо-топографических особенностей каждого зуба разработаны методики оценки жевательной эффективности в баллах (Н. И. Агапов, И. М. Оксман и др.). Учитывают расстояние от каждого зуба до места прикрепления жевательных мышц, величину режущей или жевательной поверхности зубов, число бугров, корней, а также удаленность зубов от углов нижней челюсти. За единицу измерения принята функциональная способность боковых резцов как более слабых в функциональном отношении. Эта способность зубочелюстной системы представляет собой сумму жевательных коэффициентов всех зубов.
Н. И. Агапов предложил принять жевательную эффективность за 100%; при этом коэффициент каждого зуба он выразил в процентах. Недостаток методики в том, что в оценку не включены 8-е зубы и не учтено состояние пародонта. И. М. Оксман, используя те же принципы, предложил коэффициенты с учетом третьих постоянных моляров (зубов мудрости), анатомо-топографических особенностей зубов, их функционального состояния, в том числе подвижности. Зубы с подвижностью I степени он считал нормальными (100%), II степени — с ограниченной подвижностью (50%), III степени — отсутствующими.
Фагодинамометрия — метод изучения усилий, развиваемых для дробления пищи с различными физическими свойствами. С этой целью применяют фагодинамометры или миотонодинамометрографы Колонтарова, Курляндского, Бле-ка и др. С помощью моделей зубочелюстной системы изучают величину сил, затрачиваемых при дроблении пищи с учетом ее твердости, вязкости и величины пищевого комка.
Функциональная жевательная проба основана на изучении способности обследуемого за определенное время измельчать пищу соответствующих размеров, массы и консистенции. Степень измельчения лесного ореха по Христиансену в результате пережевывания позволяет судить об эффективности жевания. С. Е. Гельман (1932) предложил вместо лесного ореха применять миндаль, поскольку он лучше отвечает предъявляемым требованиям, и обнаружил, что при нормальной зубочелюстной системе за 50 с жевания измельчают 5 г миндаля
210
до размера частиц, просеиваемых через сито с отверстиями диаметром 2,4 мм. Для обследуемых моложе 9 лет при проведении жевательной пробы количество миндаля уменьшают до 2,5 г. И. С. Рубинов (1957) считал, что для разжевывания 5 г миндаля требуется большая нагрузка, чем при обычных условиях. Обследуемому предлагают разжевать 800 мг миндаля, что равно примерно массе одного ядра. Его разжевывают до появления рефлекса глотания, затем собирают в чашку, в которую для дезинфекции добавляют 5—10 капель 5% раствора дихло-рида ртути, процеживают, остаток высушивают на водяной бане, просеивают и взвешивают. Время жевания определяют по секундомеру. Эта проба позволяет установить процент разжеванной пищи и время ее пережевывания. При ортогнатическом прикусе и интактных зубных рядах ядро миндаля пережевывают
за 14 с.
Е. М. Тер-Погосян (1968) выявила особенности функции жевания у детей в периоде временного прикуса путем физиологических проб и мастикациографии по Рубинову. Навыки пережевывания пищи улучшаются с возрастом. Степень измельчения пищи и число окклюзионных зубных пунктов уменьшаются от нейтрального прикуса к дистальному на 10—15% и к мезиальному — на 35%.
По данным 3. Ф. Василевской (1964), у детей от 6 до 15 лет при дистальном прикусе жевательная эффективность снижена на 15—20%, при мезиальном — на 15—30%, при открытом — на 16—66,4%, при сформированном глубоком — на 24—54%.
Функция глотания. Инфантильный тип глотания наблюдается от рождения до 2—3 лет. В этом периоде ребенок не жует, а сосет, поэтому во время глотания язык отталкивается от сомкнутых губ. С возрастом акт глотания совершенствуется. Соматический тип глотания в норме появляется в возрасте от 2,5 года до 3 лет, т. е. после установления молочных зубов в прикусе. В этом периоде ребенок переходит от сосания к жеванию, поэтому во время глотания язык отталкивается от сомкнутых зубных рядов и небного свода. Глотание обеспечивает перемещение пищевого комка из полости рта через пищевод в желудок. Акт глотания делится на три фазы: 1) произвольную и осознаваемую, когда пища подводится к ротоглотке; 2) слабо осознаваемая, в которой возможно при желании вернуть пищевой комок в полость рта; 3) непроизвольную, когда пища проходит верхний отдел пищевода и устремляется в желудок [Straub W. Т., 1951]. Если сохраняется инфантильный тип глотания, то в результате неправильного положения языка и губ деформируются зубоальвеоляр-ные дуги и нарушается формирование прикуса.
Изучают положение языка, губ, щек, подъязычной кости в разные фазы глотания. Основным методом статической оценки
211
является боковая телерентгенография головы, при которой выявляют гипертрофированные аденоиды и небные миндалины, способствующие переднему расположению языка, неправильной артикуляции его кончика с окружающими органами и тканями, что обусловливает нарушение функции глотания [Окушко В. П., 1965; Хорошилкина Ф. Я., 1970; Frankel R., 1961, и др.].
Морфологические нарушения в строении и расположении твердых и мягких тканей челюстно-лицевой области позволяют судить о функциональных расстройствах околоротовых и внутри-ротовых мышц.
При телерентгенокинематографическом изучении положения языка во время глотания его спинку покрывают контрастным веществом. При просмотре киноленты, пользуясь стоп-кадром, измеряют на боковой ТРГ головы расстояние между разными участками языка и твердым небом при различных физиологических состояниях (покой, глотание). По графической методике, предложенной Т. Rakosi (1964), производят семь измерений. На основании полученных данных строят график положения языка.
Функциональная глотательная проба основана на изучении способности обследуемого проглатывать пищевой комок или жидкость за определенное время непроизвольно или по команде. При нормальном глотании губы и зубы сомкнуты, мыщцы лица не напряжены, отмечается перистальтика мышц подъязычной области. Время нормального глотания 0,2— 0,5 с (жидкой пищи 0,2 с, твердой — 0,5 с). При неправильном глотании зубы не сомкнуты, язык контактирует с губами и щеками. Это можно увидеть, если быстро раздвинуть губы пальцами. При затрудненном глотании возникает компенсаторное напряжение мимических мышц в области углов рта, подбородка, иногда дрожат и смыкаются веки, вытягивается шея и наклоняется голова. Заметно характерное напряжение мимических мышц — точечные углубления на коже в области углов рта, подбородка (симптом наперстка), всасывание губ, щек, нередко видны толчок кончиком языка и последующее выбухание губы.
Клиническая функциональная проба по Френкелю предназначена для определения нарушений положения спинки языка и изменений его расположения в процессе ортодонтического лечения и при проверке достигнутых и отдаленных результатов. Пробу выполняют со специально изогнутыми проволочными петлями. Их делают из прокаленной над пламенем горелки проволоки диаметром 0,8 мм. Для определения положения спинки языка в переднем участке неба изготовляют петлю меньшего размера, в заднем участке — большего.
 Рис. 7.2. Проволочное приспособление для определения расположения спинки языка в полости рта.
Рис. 7.2. Проволочное приспособление для определения расположения спинки языка в полости рта.
Проволочные петли изгибают и припасовывают к модели верхней челюсти. При изготовлении петли меньшего размера ее круглый участок располагают по средней линии неба на уровне первых премоляров, большего размера — на уровне первых моляров. Концы проволоки скручивают и располагают скрученную проволоку, повторяя контур ската альвеолярного отростка. Затем выводят в преддверие полости рта между первым премоляром и клыком. Примеряют приспособление в полости рта, конец выводят изо рта в области его угла, изгибают ручку параллельно окклюзионной поверхности зубных рядов так, чтобы ее передний конец был вдвое короче заднего. После введения готовой проволочной петли в полость рта просят больного сидеть спокойно и следят за тем, чтобы ручка не прикасалась к мягким тканям лица; регистрируют ее расположение до и после проглатывания слюны (рис. 7.2). По изменению положения ручки судят о соприкосновении спинки языка с твердым небом или отсутствии навыков его подъема. Успех ортодонтического лечения и достижение его устойчивых результатов в значительной степени определяются нормализацией положения спинки языка.
Исследованиями, проведенными F. Falk (1975), подтверждена необходимость неоднократного выполнения такой клинической пробы в процессе лечения резко выраженных зубоче-люстных аномалий. Данные, свидетельствующие о положении языка, служат показателем времени возможного прекращения лечения с надеждой на устойчивость достигнутых результатов.
Лингводинамометрия — определение внутрирото-вого мышечного давления языка на зубные ряды с помощью специальных приборов. При глотании сила давления языка на зубные ряды по Виндерсу вариабельна: на передние зубы — 41—709 г/см2, на твердое небо — 37—240 г/см2, на первые моляры — 264 г/см2. Давление языка на окружающие ткани при глотании по команде в 2 раза больше, чем при самопроизволь-
212
213

|
ном. От распределения давления языка на свод неба зависит его форма.
Электромиография позволяет установить участие в акте глотания мимических и жевательных мышц. В норме амплитуда волн биопотенциалов при сокращениях круговой мышцы рта незначительна, а при сокращениях собственно жевательных мышц — значительна. При неправильном глотании наблюдается обратная картина. Сделаны
Рис. 7.3. Укороченная уздечка язы- попытки электромиографичес-
ка кого исследования языка при
глотании [Кожокару М. П., 1973]. Для изучения глотания используют также мастикациографию, миографию, миотономет-рию и другие методы.
Функция речи. В процессе роста и формирования детского организма происходит становление речи; ребенка обучают родители, родственники, окружающие. Дети подражают манере разговора родителей. Шепелявость (сигматизм) рассматривается как функциональное нарушение, которое может быть связано со следующими особенностями: укороченной уздечкой языка, недостатком слуха, нервно-мышечным или психогенным фактором, подражанием, ранним прорезыванием сверхкомплектных зубов или потерей резцов (рис. 7.3).
Зубочелюстные аномалии и деформации нередко приводят к неправильной артикуляции языка и губ. Однако произношение звуков речи нарушено не всегда. Около 30% детей с зу-бочелюстными аномалиями говорят правильно. Адаптация происходит за счет усиленной функции отдельных мышц или их групп. Наибольшие нарушения речи — гнусавость и косноязычие — наблюдаются у детей с врожденной расщелиной неба, а также сквозной одно- и двусторонней расщелиной губы, альвеолярного отростка и неба.
Палатография — регистрация места контакта языка с небным сводом при произношении звуковых фонем [Василевская 3. Ф., 1975; Дорошенко С. И., 1975, и др.]. С этой целью применяют так называемое искусственное небо, которое готовят на модели верхней челюсти из различных материалов: пластмассы, стенса, воска, целлулоида. Поверхность пластинки, обращенную к языку, покрывают черным лаком и исполь-
зуют для покрытия (припудривания) окрашенного искусственного неба такой индифферентный порошок, как тальк, а не сахарную пудру, которая во время исследования может вызвать нежелательную гиперсаливацию.
Применяют две методики палатографии: прямую (окрашенный язык оставляет отпечатки на небе и наоборот) и непрямую, или косвенную, палатографию (отпечатки артикуляционных зон изучают на окрашенном искусственном небе). С этой целью пластинку (искусственное небо) вводят в полость рта. Обследуемый произносит предлагаемый звук. При этом язык касается соответствующих участков неба. Затем пластинку выводят из полости рта, изучают отпечатки языка, зарисовывают и фотографируют их. С этой целью искусственное небо помещают на модель верхней челюсти. Применяют фотостатическую методику съемки для воспроизведения идентичных снимков до начала ортодонтического лечения, в процессе его, после окончания лечения и логопедического обучения. На негатоскопе срисовывают схему на кальку. Затем сопоставляют схемы идентичных палатограмм и анализируют полученные результаты.
По данным Л. Н. Чучалиной (1978), у 24,3% обследованных с зубочелюстными аномалиями звукопроизношение соответствует общепринятым фонетическим нормам, но артикуляционный уклад языка неправильный, чаще при произношении свистящих и верхнезубных фонем. Такое произношение называют приспособительным, или адаптационным; артикуляция языка нарушается в результате изменения формы и площади неба. Артикуляционный фокус смещается к переднему участку зубных дуг в связи с выдвижением языка.
Функциональная речевая проба — один из функциональных методов (тестов), позволяющий контролировать правильность звукопроизношения. Обследуемому предлагают произнести несколько звуков («о», «и», «с», «з», «п», «ф») или слогов и следят за степенью разобщения прикуса и положением кончика языка.
Для изучения физиологических аспектов речи применяют также мастикациографию, электромиографию, электромиома-стикациографию, рентгенокинематографию, фонографию.
Функция дыхания. Различают носовое, ротовое и смешанное дыхание. При повышенной физической нагрузке возможно физиологическое дыхание через рот. В остальных случаях наличие ротового дыхания указывает на нарушение этой функции. Для ротового дыхания характерны несмыкание губ, исчезновение отрицательного давления в полости рта. Клинически это проявляется отвисанием нижней челюсти и образованием «двойного подбородка», что указывает на глосоптоз, т. е. опускание
214
215
 языка. «Аденоидное» выражение лица свидетельствует о наличии ротового или смешанного дыхания. Оно характеризуется широкой спинкой носа, сглаженностью носогубных складок, вялыми крыльями носа, апатичным взглядом и слегка опущенным, принужденным положением головы. Клиническое и рентгенологическое исследования позволяют обнаружить механические препятствия для носового дыхания: искривление носовой перегородки, гипертрофию носовых раковин, глоточной миндалины, небных миндалин и др. При деформации верхней челюсти и готическом небе уменьшается объем полости носа. Нарушается пневматизация воздухоносных пазух черепа. При этом воздушная струя слабо увлажняется и обогревается, что приводит к недостаточному бактериостатичес-кому и бактерицидному действию слизистой оболочки полости носа. Такие больные чаще страдают трахеитом и хроническим бронхитом.
языка. «Аденоидное» выражение лица свидетельствует о наличии ротового или смешанного дыхания. Оно характеризуется широкой спинкой носа, сглаженностью носогубных складок, вялыми крыльями носа, апатичным взглядом и слегка опущенным, принужденным положением головы. Клиническое и рентгенологическое исследования позволяют обнаружить механические препятствия для носового дыхания: искривление носовой перегородки, гипертрофию носовых раковин, глоточной миндалины, небных миндалин и др. При деформации верхней челюсти и готическом небе уменьшается объем полости носа. Нарушается пневматизация воздухоносных пазух черепа. При этом воздушная струя слабо увлажняется и обогревается, что приводит к недостаточному бактериостатичес-кому и бактерицидному действию слизистой оболочки полости носа. Такие больные чаще страдают трахеитом и хроническим бронхитом.
Нарушение функций зубочелюстной системы, речи изменяет тонус мышц, удерживающих нижнюю челюсть в состоянии физиологического покоя. Изменение мышечного равновесия в челюстно-лицевой области отражается на формировании лицевого скелета, развитии и тонусе мышц шеи. При зубочелюстных аномалиях в результате перераспределения нагрузки нередко нарушается осанка, происходит искривление позвоночника, особенно выраженное на уровне III—IV шейного позвонка. Изменяется расположение подъязычной кости, может также меняться положение черепа по отношению к позвоночнику, а иногда форма позвоночного столба и грудной клетки [Хорошилкина Ф. Я., 1970; DuyzingsJ., 1963; Frankel R., 1967]. Нарушенная осанка в свою очередь создает условия для затрудненного развития грудной клетки и функции легких.
Верхние дыхательные пути, пневматизированные кости черепа и легкие образуют с функциональной точки зрения единое целое. Нарушение этой функциональной целостности характеризуется как слабость легочной системы и называется синусо-бронхопневмопатией. Для ее распознавания нередко требуется комплексное исследование, проводимое ортодонтом, оториноларингологом, педиатром-ортопедом и др.
Динамические методы изучения функции дыхания направлены на определение способности организма задерживать дыхание и жизненной емкости легких (ЖЕЛ) при различных физиологических состояниях.
При сагиттальных аномалиях прикуса ЖЕЛ снижается по сравнению с должной жизненной емкостью (ДЖЕЛ) в среднем на 500 мл. У 50% больных с резко выраженными сагиттальными аномалиями прикуса ЖЕЛ снижена по сравнению с ДЖЕЛ на
200 мл и больше, с дистальным прикусом — в среднем на
600+200 мл (21,3±7%).
У больных с мезиальным прикусом, в частности обусловленным врожденной односторонней сквозной расщелиной верхней губы и неба, ЖЕЛ меньше ДЖЕЛ на 430±150 мл (19,65%) [Хорошилкина Ф. Я., 1970].
Функциональная дыхательная проба заключается в выявлении ротового дыхания. С этой целью к каждой ноздре подносят ворсинки ваты и следят за их движением. При затрудненном носовом дыхании экскурсия ваты минимальная или отсутствует. Кроме того, рекомендуют набрать в рот воду и удержать ее максимальное время. При резком затруднении носового дыхания больной вынужден проглотить воду, чтобы
дышать ртом.
Пробы на задержку дыхания после максимального вдоха (проба Штанге) или после максимального выдоха (проба Генча). Обследуемому предлагают сделать глубокий вдох или выдох и задержать дыхание, сжав крылья носа и губы. Время задержки дыхания определяют по секундомеру. В связи с прекращением артери-ализации крови в организме накапливаются продукты окисления, в том числе углекислота. Усиливается возбуждение дыхательного центра, что приводит к снижению способности задерживать дыхание. В норме без специальной тренировки задерживают дыхание на вдохе — 30—60 с, на выдохе — 20—30 с. У 63,6% больных с сагиттальными аномалиями прикуса время задержки дыхания меньше нормы на вдохе: при дистальном прикусе 23,18+1,7 с, при мезиальном — 20,1±1,1 с, на выдохе при дистальном прикусе 14,3+1,0 с, при мезиальном — 11,5±0,7 с [Хорошилкина Ф. Я. и др., 1970].
Спирометрия позволяет изучить функциональную способность легочной системы. Предложены различные приборы для спирометрического и спирографического изучения функции дыхания. Методика исследования зависит от их разновидности.
Цель исследования — определение ЖЕЛ: максимальной, остаточной, в состоянии физиологического покоя и после динамических нагрузок. Полученные результаты сравнивают с данными средней нормы с учетом пола, возраста, роста, соматического развития обследуемого и других факторов.
Обзорная рентгенография грудной клетки при синусо-бронхопневмопатии позволяет определить изменения в легких, которые выражаются главным образом в диффузном усилении, обогащении и локализованном обеднении легочного рисунка. Это связано с перибронхиально-периваскулярной
217
 инфильтрацией и проявлением эмфиземы. У детей старше 12 лет такие изменения выражены особенно четко. В некоторых случаях их расценивают как проявление хронической пневмонии.
инфильтрацией и проявлением эмфиземы. У детей старше 12 лет такие изменения выражены особенно четко. В некоторых случаях их расценивают как проявление хронической пневмонии.
Дыхательная недостаточность при ротовом дыхании у больных с сагиттальными аномалиями прикуса нередко приводит к усилению сокращений миокарда и увеличению правых полостей сердца [МасагуА., 1957, и др.]. Недостаточное поступление кислорода в организм и нарушение окислительно-восстановительных процессов в результате уменьшения ЖЕЛ могут вызвать задержку соматического и психического развития ребенка.
Глава 8
РАЗВИТИЕ ОРТОДОНТИЧЕСКОЙ ДИАГНОСТИКИ
8.1. Основные этапы развития представления о норме и патологии в ортодонтии
Развитие диагностики подчиняется общим законам гносеологии — науке о познании. При разработке ортодонтической диагностики исследователи пытались сформулировать понятия нормы и патологии развития, строения и функционирования зубочелюстной системы. Этот процесс познания состоял из следующих основных стадий: накопление фактов, их логическое осмысление; абстрактное мышление и выдвижение гипотез или теорий; проверка на практике теоретических рассуждений и гипотез. Информация о больном, получаемая с помощью клинических и лабораторных методов диагностики, объективна по источнику получения и содержанию, но субъективна по форме и интерпретации врачом, устанавливающим диагноз. Рациональное ортодонтическое лечение возможно только после дифференциальной диагностики, поэтому важно, чтобы субъективность мышления врача не повлияла отрицательно на постановку диагноза. Знание законов и категорий диалектического материализма врач может использовать в качестве методологии, т. е. «инструмента» познания истины. Ортодонтическая диагностика в своем развитии прошла несколько этапов.
Первый этап — определение понятия «норма». Стадия «живого созерцания» характеризовалась накоплением данных о строении организма человека в целом и его зубочелюстной системы. На основании абстрактного мышления стремились обобщить накопленные данные и выдвинуть гипотезу о закономерностях строения зубочелюстной системы. Для этого требовалось принять определенный стандарт ее строения, т. е. норму. Ведущим симптомом для характеристики нормы стал морфологический признак — вид смыкания зубных рядов, т. е. прикус. За норму принят наиболее часто встречающийся ортогнатичес-кий прикус, при котором обеспечивается оптимальное функционирование зубочелюстной системы.
Общая концепция о гармоничной пропорциональности между отдельными частями тела, заимствованная ортодонтами из анатомии, искусства и архитектуры, нашла выражение в гипотезе о пропорциональном строении отдельных сегментов
219
 зубочелюстной системы. Эта гипотеза явилась фундаментом для разработки методов ортодонтической диагностики. Практика, с одной стороны, подтверждала правомерность выдвинутой гипотезы, с другой — отрицала ее. С диалектической точки зрения в этом не было необычного, так как присущие материи двойственность и противоречивость в конечном итоге являются источником развития.
зубочелюстной системы. Эта гипотеза явилась фундаментом для разработки методов ортодонтической диагностики. Практика, с одной стороны, подтверждала правомерность выдвинутой гипотезы, с другой — отрицала ее. С диалектической точки зрения в этом не было необычного, так как присущие материи двойственность и противоречивость в конечном итоге являются источником развития.
Второй этап — определение понятия «средняя норма». Трехдименсионное изучение головы в декартовой системе координат (начатое Van Loon и развитое P. W. Simon) было логичным и правильным путем в создании фундамента для развития теории о пропорциональности и взаимозависимости размеров частей лица. Разработка инструментальных методов исследования позволила поднять на достаточный уровень метрическое изучение частей лица, без которого немыслимо привлечение для анализа математических методов исследования. Абстрактное мышление было направлено на разработку представления «средняя норма», т. е. эталона для сравнения с данными, полученными при зубочелюстно-лицевых аномалиях.
Практическое использование среднестатистических данных позволило выявить различие строения зубочелюстной системы в норме и при патологии. Это было существенным шагом в разработке дифференциальной ортодонтической диагностики. Однако надежды исследователей на то, что с появлением среднестатистических сведений удастся получить надежный «инструмент» для дифференциальной диагностики, не оправдались. Причина этого скрыта в единстве и противоречивости таких философских категорий, как «единичное» и «общее».
Третий этап — определение понятия «средняя индивидуальная норма» — был новым «витком» в спирали познания. Лавинообразно увеличивалось число среднестатистических данных о норме и патологии в зависимости от специфики изучаемого материала с учетом возраста, пола, расы и т. д. Сторонники абстрактного мышления стремились к доказательству реально существующей взаимозависимости, а не внешне наглядной взаимосвязи между изучаемыми пропорциями лицевого скелета и зубочелюстной системы, к разработке понятия «коррелятивная норма» или, как ее называют в настоящее время, «средняя индивидуализированная норма».
Инструментом доказательства снова стали математико-ста-тистические методы, такие как корреляционный и регрессионный анализ. На основании этих исследований созданы диагностические таблицы, графики, номограммы, ортометры и др., по которым стало возможным индивидуализировать «среднюю норму» в зависимости от размеров исходных параметров
220
зубочелюстной системы у конкретного больного. Практическая ценность этих дифференциально-диагностических методов неоспорима. Однако при таком подходе сохраняются недостатки, свойственные среднестатистическим данным.
Четвертый этап — определение понятия «целостная норма». Лицевой череп, так же как вся голова, должен рассматриваться как целое, как конструктивное единство с учетом расовой, семейной и индивидуальной вариабельности. Такую «целостную норму» G. Korkhaus и др. противопоставляли «биометрической норме». Развивая понятие «целостная норма», исследователи искали суть имеющихся зубочелюстных аномалий. А. Я. Катц в 1939 г. предложил понятие «функциональная норма зубных рядов». Под этим он подразумевал исправление патологической функции до перехода количественных изменений в качественные и образования взаимообусловленности между формой и функцией в зубочелюстной системе. При изучении местоположения зубочелюстной системы в лицевом черепе следовало ответить на вопросы: приспосабливается ли эта система к функционально-статическим условиям, имеется ли при этом эстетическая гармония и могут ли существовать уравновешенные отклонения? Большая заслуга принадлежит V. Andresen, который отверг статистическое представление о норме и выдвинул концепцию о нормальном расположении зубочелюстной системы в лицевом черепе как «функциональном и эстетическом оптимуме». При этом норма является наивысшей величиной этого оптимума.
Пятый этап — определение понятия «оптимальная индивидуальная норма». Научно-техническая революция приблизила новый этап развития ортодонтической диагностики. Продолжалось накопление информации, наметилась унификация методов диагностического исследования. Главное направление — комплексность методов исследования. Абстрактное мышление направлено на пересмотр прежних представлений о норме как об идеале. В связи с этим большее значение приобретает уточнение понятия морфологического, функционального и эстетического оптимума строения и функционирования зубочелюстной системы. При формулировке такого понятия пытаются найти компромиссное решение и оценить состояние здоровья обследуемого на основе представлений об идеальной норме.
Понятие «норма» продолжает развиваться. В его основу положено представление об «оптимальной индивидуальной норме», т. е. о состоянии достаточно гарантированного во времени морфологического, функционального и эстетического равновесия в зубочелюстной системе и лицевом скелете в целом, к которому следует стремиться в процессе ортодонтического лечения [Малыгин Ю. М, 1979].
221

 Шестой этап — определение понятия «болезнь» в ор-тодонтии. Установление ортодонтического диагноза — сложный процесс, поскольку между здоровьем и болезнью нередко трудно провести границу. P. W. Simon (1925) писал, что теоретически невозможно найти норму, но на нее ориентируются в практической работе. Следовательно, норма — не что иное, как проведение границ с патологией.
Шестой этап — определение понятия «болезнь» в ор-тодонтии. Установление ортодонтического диагноза — сложный процесс, поскольку между здоровьем и болезнью нередко трудно провести границу. P. W. Simon (1925) писал, что теоретически невозможно найти норму, но на нее ориентируются в практической работе. Следовательно, норма — не что иное, как проведение границ с патологией.
Дискутируется вопрос о зубочелюстных аномалиях — болезнь это или нет? Ответ на поставленный вопрос можно найти в основополагающих трудах ведущих теоретиков медицины. Рассматривая зубочелюстные аномалии в свете современного понятия «болезнь», можно констатировать, что они:
1) возникают под воздействием чрезвычайных раздражителей внешней или внутренней среды;
2) характеризуются понижением приспособляемости зубочелюстной системы к внешней среде;
3) на определенных этапах развития представляют собой проявление мобилизации защитных сил организма;
4) являются следствием нарушения равновесия организма с окружающей средой.
Таким образом, целостное представление о зубочелюстных аномалиях соответствует современному понятию «болезнь». Под целостным представлением следует понимать не только морфологические признаки проявления зубочелюстной аномалии, но также функциональные и эстетические нарушения. Ведущее значение имеет оценка нарушения функций, что позволяет установить, находится ли зубочелюстная система в компенсированном состоянии (мобилизация ее защитных сил, проявившаяся в морфологических отклонениях, позволила сохранить динамическое равновесие с окружающей средой) или в декомпенсированном, когда защитные силы исчерпаны, но адаптация сохраняется. Увеличившиеся морфологические отклонения взаимосвязаны с функциональными нарушениями. Вместе они обусловливают значительные эстетические нарушения лица. Возникает порочный круг, который приводит к нарушению биологического и социологического равновесия организма с окружающей средой, т. е. возникает болезнь, по поводу которой пациент обращается в ортодонтичес-кую клинику за медицинской помощью.
8.2. Основные этапы разработки классификаций зубочелюстных аномалий
За рубежом предложены классификации зубочелюстных аномалий, построенные в основном на учете морфологических отклонений, функциональных нарушений, этиологических факторов или их сочетаниях.
В доэнгелевском периоде развития классификаций зубочелюстных аномалий первые попытки классифицировать их относятся к XIX в.: было описано неправильное расположение передних зубов. Более поздние классификации были основаны также на определении соотношений передних зубов, что отражало уровень развития ортодонтии того времени. В дальнейшем были систематизированы нормальные виды прикусов и разновидности их нарушений. По Штернфельду различают физиологический и патологический прикус, нормальный прикус он назвал ортогнатией, охарактеризовал физиологическую и патологическую прогнатию и прогению в зависимости от глубины перекрытия передних зубов и наличия между ними сагиттальной щели. Предложенные им термины (ортогнатия, прогнатия, прогения) применяют до настоящего времени.
В энгелевском периоде накопление клинических данных об этиологии и патогенезе зубочелюстных аномалий, выявление вариантов строения зубочелюстной системы позволило акцентировать внимание на соотношениях не только передних, но и боковых зубов при нормальной и патологической окклюзии.
Классификация Энгла [Angle E. Н., 1889]. Автор различал семь разновидностей аномального положения зубов. Соотношение зубных рядов определял по мезиодистальному соотношению коронок верхних и нижних первых постоянных моляров, верхние первые постоянные моляры назвал «ключом окклюзии». По этому признаку он распределил аномалии прикуса на три основных класса. Классификация Энгла не отвечает современным требованиям науки и практики, однако благодаря простоте стала господствующей. Она имеет следующие недостатки:
1) является морфологической, в ней не учитываются причины возникновения зубочелюстных аномалий и связанные с ними функциональные нарушения. Дальнейшими исследованиями не подтвержден основной принцип классификации о неизменности положения верхних первых постоянных моляров;
2) ее нельзя признать универсальной, поскольку она отражает основные разновидности аномалий прикуса не в трех взаимно перпендикулярных плоскостях, а лишь в сагиттальной;
3) не отражает аномалий молочного прикуса.
В симоновском периоде разработки классификаций зубочелюстных аномалий имело место накопление сведений о строении зубочелюстной системы, разновидностях ее аномалий, а также критика утверждений о стабильности положения верхних первых постоянных моляров, что способствовало изысканию новых, более надежных ориентиров для построения мор-
222
223


 фологической диагностики в ортодонтии [Van Loon, 1916; Korbitz A., Simon P. W., 1921, и др.]. Принципиально новой была классификация, предложенная P. W. Simon.
фологической диагностики в ортодонтии [Van Loon, 1916; Korbitz A., Simon P. W., 1921, и др.]. Принципиально новой была классификация, предложенная P. W. Simon.
Классификация Симона [Simon P. W., 1919]. Она построена на изучении пространственного расположения зубов, зубных рядов и челюстей по отношению к лицевому скелету в трех взаимно перпендикулярных плоскостях: орбитальной, франкфуртской и сагиттальной. Аномалии положения зубов и аномалии прикуса рассмотрены в декартовой системе координат. По классификации Симона можно охарактеризовать отклонения в положении отдельных зубов, групп зубов или всех зубов одной или обеих челюстей, а также отклонения в величине альвеолярных отростков и челюстей. Однако в ней не учтены нарушения функций зубочелюстной системы и эстетики лица. Терминология сложна. Требуется лабораторная ортодон-тическая диагностика, в частности изучение гнатостатических моделей челюстей.
Классификация Андрезена [Andresen V., 1936]. Идеи P. W. Simon нашли дальнейшее развитие в эстетико-морфоло-гической классификации Андрезена, который разработал метод «гнатофизиогнометрии» и систематизировал типичные формы профиля лица в норме и при сагиттальных дисгнатиях. В зависимости от расположения точек назион и гнатион относительно точки «централе», т. е. центральной точки, избранной для ориентации фотостатических снимков лица и гнатостатических моделей челюстей, определяют вариант формы лица. V. Andresen исходил из представления о норме как функциональном и эстетическом оптимуме, что позволило различать три основных типичных гнатофизиогномических варианта в норме и при патологии.
В классификации Андрезена систематизированы профили лица при сагиттальных аномалиях прикуса, однако автор предложил обращать внимание и на вертикальные пропорции лица. Как указал G. Izard, точка ссылки «централе» вариабельна. Несмотря на недостатки этой классификации, ее появление ознаменовало шаг вперед в дифференциальной ортодонтической диагностике, поскольку была сделана попытка отразить взаимосвязь формы лица и вида прикуса для учета эстетических нарушений.
Следующим был боннский период развития классификаций зубочелюстных аномалий. Применение классификации Симона в практической работе было затруднено. Автор различал 24 основные разновидности зубочелюстных аномалий, в то время как число их возможных сочетаний велико, а определение сложно. Требовался новый теоретический подход для преодоления возникших трудностей. Он был разработан
основоположниками боннской школы. Для более глубокого понимания этиологии и патогенеза зубочелюстных аномалий был выдвинут биогенетический принцип их классификаций (A. Kantorowicz, G. Korkhaus, A. M. Schwarz).
Классификация Канторовича [Kantorowicz A., 1932]. По этиологическим признакам автор различал: 1) эндогенные аномалии, обусловленные преимущественно наследственными причинами (прогения, глубокий прикус, диастема); 2) экзогенные аномалии, обусловленные главным образом неблагоприятным влиянием окружающей среды (сужение, искривление альвеолярного отростка, искривление тела челюсти, задержка роста челюсти в связи с потерей зубов и др.); 3) дистальный прикус, обусловленный дистальной установкой первых постоянных моляров при их прорезывании или дисталь-ным положением нижней челюсти.
Классификация Коркхауза [KorkhausG., 1939]. Биогенетический метод нашел дальнейшее развитие в генетическом подразделении аномалий прикуса, сделанном G. Korkhaus. Предложения A. Kantorowicz, G. Korkhaus и А. М. Schwarz были объединены в так называемую Боннскую классификацию зубочелюстных аномалий. Распределение зубочелюстных аномалий по этиологическому признаку не нашло повсеместного признания, так как этиологию установить не всегда возможно. Зубочелюстные аномалии могут быть следствием ряда причин, как эндогенных, так и экзогенных, сочетающихся друг с другом. Устранение причин, вызвавших нарушение, не всегда приводит к нормализации зубочелюстной системы. В то же время лечение может быть успешным и в тех случаях, когда этиология аномалии не установлена. Диагностическая система, основанная на учете этиологических факторов, не полностью удовлетворяла клиницистов.
В шварцевском периоде достижения ортодонтии в разработке лабораторных методов диагностики, особенно телерентгенографии, позволили продолжить систематизацию зубочелюстных аномалий по морфологическим признакам. Фундаментом для создания таких классификаций послужили исследования А. М. Schwarz (1951). Существенным недостатком большинства предшествующих классификаций была нечеткость их при разрешении вопросов дифференциальной диагностики. Сходная клиническая картина при сагиттальных, вертикальных и трансверсальных аномалиях прикуса может быть следствием нарушения размеров и расположения зубов, размеров и формы зубных дуг, величины их апикального базиса, размеров и соотношения базисов челюстей, расположения челюстей в черепе, смещения нижней челюсти. Для клинической практики требовалось суммировать и систематизировать ортодонтическую
224
8—1376
225
 информацию с учетом ее ценности для дифференциальной диагностики.
информацию с учетом ее ценности для дифференциальной диагностики.
А. М. Schwarz на основании телерентгенографического исследования головы в профиль предложил оценивать строение зубочелюстной системы и ее местоположение в лицевом скелете после анализа данных кранио-, гнато- и профилометрии. Краниометрия позволяла выяснить тип лица обследуемого, присущий данному индивидууму, что важно для последующего представления о местоположении зубочелюстной системы в лицевом скелете. Гнатометрия давала возможность охарактеризовать морфологические особенности зубочелюстной системы. Профилометрия позволяла оценить эстетику профиля лица и рассчитать его форму, которую можно получить в результате лечения. Таким образом, появилась возможность морфоэстети-ческой дифференциальной диагностики зубочелюстных аномалий с их распределением на зубоальвеолярные, гнатические и сочетанные формы.
Классификация Агапова (1928). Автор, опираясь на основные диагностические положения Е. Н. Angle, предложил различать девять основных видов зубочелюстных аномалий. Каждый из них имеет несколько форм:аномалии зубов — формы, структуры твердых тканей, величины, числа, прорезывания, положения, цвета; аномалии строения челюстей; аномалии прикуса. Классификация Н. И. Агапова полнее, чем классификация Энгла, отразила многообразие клинических проявлений зубочелюстных аномалий, но она громоздка и имеет сходные недостатки.
Классификация Катца (1939). Автор взял за основу морфологическую классификацию Энгла, однако считал, что морфологическая характеристика зубочелюстных аномалий недостаточна, поэтому дополнил ее оценкой функциональных нарушений. Классификация Катца с морфологической точки зрения имела те же недостатки, что и классификация Энгла. Предложенная А. Я. Катцем «функциональная норма зубных рядов» способствовала развитию функциональной диагностики. Зубочелюстные аномалии охарактеризованы с позиций их морфологического и функционального единства в динамике. Теоретические положения были основаны на эмпирических умозаключениях, так как в том периоде методики изучения функции отдельных мышц не были разработаны.
Классификация Бетель мана (1956). Явилась дальнейшим творческим развитием систематизации зубочелюстных аномалий. В ней углублено понятие «норма» в ортодонтии. А. И. Бетельман считал, что делить виды прикуса с точки зрения морфологии на нормальные и патологические не следует;лучше положить в основу их распределения вместо морфологической
нормы полноценность функции — физиологический или патологический прикусы. Автор рассмотрел аномалии положения зубов и аномалии прикуса в трех направлениях — сагиттальном, вертикальном и трансверсальном. Достоинство этой классификации в том, что она облегчает дифференциальную ортодон-тическую диагностику. На основании изучения симптоматики сагиттальных аномалий прикуса упорядочена терминология: общие понятия «дистальный» и «мезиальный» прикусы расчленены на формы, что позволило уточнить дифференциальный диагноз. Недостатки классификации Бетельмана сходны с имеющимися в ранее предложенных классификациях Катца и Симона, в частности в ней недостаточно отражена этиология зубочелюстных аномалий.
Классификация Калвелиса (1957) основана на учете морфологических изменений, касающихся зубов, зубных рядов и прикуса, а также данных этиологии. Зубочелюстные аномалии распределены на три группы: аномалии отдельных зубов, аномалии зубных рядов и аномалии прикуса. Признаки аномалий учтены с точки зрения значения для практики, чтобы ортодонт мог из большого их количества выделить наиболее важные и направить на них воздействие. Недостаток этой классификации состоит в недоучете функциональных нарушений в зубочелюстной системе.
Классификация Курляндского (1957). Автор указал, что при наличии взаимозависимости между формой и функцией достаточно охарактеризовать тип аномалий на основе одного из этих двух факторов. В основу его классификации положен учет морфологических изменений как более доступных для выявления в практической работе. По классификации Курляндского, зубочелюстные аномалии распределены на:
1) аномалии формы и расположения зубов (симптомы, характеризующие атипичность величины, количества и расположения зубов);
2) аномалии зубного ряда (симптомы, характеризующие нарушение формирования и прорезывания зубов, аномалии строения зубного ряда, альвеолярного отростка);
3) аномалии соотношения зубных рядов (оценены по признаку недоразвития или чрезмерного развития челюстей и их сочетаний с нормальным развитием).
В первой и второй группах зубочелюстных аномалий представлены зубоальвеолярные формы, в третьей — гнатические формы. Основные формы аномалий могут сочетаться с аномалиями формы и положения отдельных зубов или нарушениями в соотношении отдельных участков зубных дуг. Наряду с положительным целостным подходом к изучению величины и расположения отдельных участков зубочелюстной системы эта
226
8*
227
 классификация имеет и недостатки. В ней не нашли отражения аномалии, обусловленные мезиодистальным смещением зубов и зубных дуг, а также смещением нижней челюсти, что затрудняет дифференциальную диагностику нарушений размеров челюстей, зубоальвеолярных отклонений и сочетанных форм. Не нашли отражения этиологические факторы развития зубо-челюстных аномалий.
классификация имеет и недостатки. В ней не нашли отражения аномалии, обусловленные мезиодистальным смещением зубов и зубных дуг, а также смещением нижней челюсти, что затрудняет дифференциальную диагностику нарушений размеров челюстей, зубоальвеолярных отклонений и сочетанных форм. Не нашли отражения этиологические факторы развития зубо-челюстных аномалий.
Классификация И л ь и н о й-М а р к о с я н (1967). Основана на учете смещения нижней челюсти при привычной окклюзии. Морфологическая характеристика включает три группы аномалий прикуса — сагиттальные, трансверсальные и вертикальные. Вместо терминов «дистальный» и «мезиальный» прикус предложены термины «постериальный» и «антериаль-ный». В каждой из этих групп аномалии прикуса подразделены на аномалии без смещения нижней челюсти (группа А) и со смещением нижней челюсти (группа Б). К группе В отнесены сочетанные аномалии, при которых имеются признаки первой и второй групп. Функциональная характеристика зубочелюст-ных аномалий в данной классификации углублена. Эта классификация явилась развитием классификации прогении, предложенной Л. В. Ильиной-Маркосян в 1955 г., в которой учет локального признака смещения нижней челюсти был целесообразным для построения дифференциального диагноза. Однако классифицировать постериальный (дистальный) прикус на основании признака смещения нижней челюсти недостаточно: при рассмотрении вертикальных аномалий прикуса учтены смещения нижней челюсти не в вертикальном, а в сагиттальном и трансверсальном направлениях.
Классификация Каламкарова (1972). Автор предложил клинико-морфологическую классификацию, в которой были использованы предложения Е. Н. Angle (1889), Н. И.Агапова (1928), G. Korkhaus (1939), А. М. Schwarz (1951), Д. А. Кал-велиса (1957), В. Ю. Курляндского (1957), Л. В. Ильиной-Мар-косян (1967), Ф. Я. Хорошилкиной (1969), Ю. М. Малыгина (1970). В классификации представлены аномалии развития зубов, челюстей и сочетанные аномалии развития зубов'и челюстей. Мы согласны с мнением автора, что адентию, сверхкомплектные зубы, ретенцию нельзя относить к аномалиям зубного ряда. Однако отказ от выделения аномалий зубных рядов обедняет характеристику зубоальвеолярных форм аномалий. Выделение врожденных пороков развития (по этиологическому признаку) не вносит ясности. Не показаны различия между положением челюсти и смещением челюсти.
Классификация Аникиенко и Камышевой (1982) — анатомо-топографическая классификация аномалий прикуса, в которой нарушения прикуса с учетом их направ-
228
ления (сагиттальные, вертикальные, трансверсальные) разделены на три группы:
1) нарушения прикуса в одном направлении;
2) нарушения прикуса в двух направлениях;
3) нарушения прикуса в трех направлениях. Авторы подчеркнули, что каждый вид нарушения прикуса
может отмечаться на всем протяжении смыкания зубных рядов или в отдельных участках (отдельные пары антагонистов). Ими выделено 12 сочетаний аномалий прикуса по двум направлениям и 8 — по трем. В сумме с 6 аномалиями прикуса в одном направлении они составляют 26 разновидностей аномалий прикуса. Для их характеристики использованы следующие термины: в сагиттальном направлении — прогнатический, проге-нический, в трансверсальном — латерогнатический, латероге-нический, в вертикальном — открытый, глубокий.
В приведенной анатомо-топографической классификации не нашли достаточного отражения аномалии зубов: их числа, величины, особенности формирования, срока прорезывания, ретенции, аномалии положения, а также зубоальвеолярные аномалии. Примененная терминология аномалий прикуса включает лишь гнатические нарушения (прогнатический, прогени-ческий, латерогнатический, латерогенический), в то время как такие нарушения нередко обусловлены лишь аномальным расположением отдельных зубов или их групп, а следовательно, зубоальвеолярными изменениями. Избранная терминология отражает лишь частные случаи причин нарушения смыкания
зубных рядов.
Классификация Малыгина (1982). Системный подход позволяет установить, что причиной аномалий прикуса являются зубоальвеолярные, гнатические или сочетанные формы аномалий. Гнатическая часть лицевого скелета образована верхней и нижней челюстями, каждую из которых условно делят на зубоальвеоляр-ную и базальную дуги. Они могут занимать различную позицию, что определяет вид прикуса. Позиция представляет собой суммарный результат, обусловленный изменением размера и местоположения названных выше морфологических структур. Опираясь на системный анализ, можно составить иерархию зубоальвеолярных и гнатических форм аномалий прикуса.
Нарушение прикуса — ведущий симптом, при наличии которого больной обращается к врачу или его направляют на лечение. Он отражает различные морфологические отклонения в строении зубочелюстной системы и лицевого скелета.
Определение вида прикуса является первой попыткой постановки диагноза. Однако следует помнить, что это предварительный, общий (симптоматический) диагноз. Его ценность сохраняется до тех пор, пока не выявлены этиологические,
229
 патогенетические, морфологические, функциональные и эстетические факторы, которые привели к данному виду прикуса. После установления дифференциального, а затем окончательного диагноза вид прикуса оценивают как симптом, отражающий пространственное взаимоположение зубных дуг. Условно за мало изменяющиеся принимают верхнюю челюсть и ее зубную дугу, по отношению к которой характеризуют позицию нижней челюсти и ее зубной дуги. Вид прикуса определяют по смыканию зубных дуг в трех взаимно перпендикулярных направлениях.
патогенетические, морфологические, функциональные и эстетические факторы, которые привели к данному виду прикуса. После установления дифференциального, а затем окончательного диагноза вид прикуса оценивают как симптом, отражающий пространственное взаимоположение зубных дуг. Условно за мало изменяющиеся принимают верхнюю челюсть и ее зубную дугу, по отношению к которой характеризуют позицию нижней челюсти и ее зубной дуги. Вид прикуса определяют по смыканию зубных дуг в трех взаимно перпендикулярных направлениях.
Трехдименсионный анализ морфологии лицевого скелета может быть своеобразным ключом для составления иерархии дифференциальных ортодонтических диагнозов. Например, вид прикуса определяют по трем признакам, каждый из которых может иметь три различных значения, т. е. З3 составляют 27 симптоматических диагнозов.
В табл. 8.1 приведено 27 симптоматических диагнозов без учета правой и левой сторон смыкания зубных рядов. Возможны различные виды смыкания зубных рядов справа и слева, в связи с чем количество вариантов симптоматических диагнозов возрастает. Для установления дифференциального диагноза изучают:
1) позицию верхних и нижних зубов, которую определяют по положению зубов относительно друг друга и базиса соответствующей челюсти; эта позиция является следствием их размера и местоположения;
2) позицию зубных дуг, которая обусловлена позицией зубов. Ее определяют по положению зубов относительно друг друга, апикальной и базальной дуги соответствующей челюсти;
3) позицию альвеолярных дуг, которая отражает размер и местоположение зубов, зубных дуг и их апикального базиса. Ее определяют по положению зубов относительно друг друга и по отношению к основанию соответствующей челюсти;
4) позицию челюстных дуг, которая отражает размер и местоположение базальных дуг. Она указывает на взаимоположение челюстей относительно друг друга, краниальной части лицевого скелета, а также мозгового черепа.
Каждая из названных дуг характеризуется:
1) размером, по которому возможны три значения — макро-, нормо- и микро-;
2) статическим местоположением в трех плоскостях (сагиттальной, вертикальной и горизонтальной), где возможны три значения признака в трех направлениях, а также ин-клинацией (наклон);
3) динамическим местоположением, т. е. смещением, которое относится к нижней челюсти.
230
Таблица 8.1. Характеристика прикуса в трех взаимно перпендикулярных направлениях для постановки симптоматического диагноза
| № | Смыкание зубных дуг в направлении | Лекси- Цифровая | |||
| п/п | сагитталь- | вертикаль- | трансвер- | ческая за | основу |
| ном | ном | сальном | запись | взята | |
| по классифика-первой ция Энгла | |||||
| букве слова | |||||
| 1 | Нормальное | Нормальное | Нормальное | ННН I, | I, I |
| 2 | » | » | Сужение | ННС I, | I, II |
| 3 | » | » | Расширение | ННР I, | I, III |
| 4 | » | Глубокое | Нормальное | НГН I, | II, I |
| 5 | » | » | Сужение | НГС I, | II, II |
| 6 | » | » | Расширение | НГР I, | II, III |
| 7 | » | Открытое | Нормальное | НОН I, | III, I |
| 8 | » | » | Сужение | НОС I, | III, II |
| 9 | » | » | Расширение | НОР I, | III, III |
| 10 | Ди стальное | Нормальное | Нормальное | днн и, | I, I |
| 11 | » | » | Сужение | дне и, | I, II |
| 12 | » | » | Расширение | ДНР II, | I, III |
| 13 | » | Глубокое | Нормальное | ДГН II, | II, I |
| 14 | » | » | Сужение | ДГС II, | И, II |
| 15 | » | » | Расширение | ДГР II, | II, III |
| 16 | » | Открытое | Нормальное | ДОН II, | III, I |
| 17 | » | » | Сужение | ДОС II, | III, II |
| 18 | » | » | Расширение | дор и, | III, III |
| 19 | Мезиальное | Нормальное | Нормальное | МНН III | 1, 1 |
| 20 | » | » | Сужение | МНС III | I, II |
| 21 | » | » | Расширение | МНР III | I, III |
| 22 | » | Глубокое | Нормальное | МГН III | II, I |
| 23 | » | » | Сужение | МГС III | II, II |
| 24 | » | » | Расширение | МГР III | II, III |
| 25 | » | Открытое | Нормальное | МОН III | III, I |
| 26 | » | » | Сужение | мое ш | III, II |
| 27 | » | » | Расширение | МОР III | III, III |
Гнатические формы аномалий прикуса развиваются в результате нарушений размеров одной или обеих челюстей (например, верхнечелюстная микрогнатия) или неправильного положения относительно других костей лицевого скелета (например, нижнечелюстная прогнатия). В том и в другом случае изменяется позиция челюстей в черепе. В связи с этим определение позиции является промежуточным дифференциальным диагнозом. Затем уточняют, является ли нижнечелюстная прогнатия симптомом макрогнатии или имеется переднее расположение нижней челюсти в результате увеличения костей, к
231


 которым она прилегает. Следовательно, ведущим является размер челюсти или размер пограничных костей, а вторичным — их местоположение.
которым она прилегает. Следовательно, ведущим является размер челюсти или размер пограничных костей, а вторичным — их местоположение.
Результаты, полученные каким-либо одним методом диагностики, могут доказать нарушение позиции. Например, расположение верхних клыков впереди орбитальной плоскости Симона указывает на протракцию верхней зубной дуги в пространстве черепа, однако этого недостаточно для установления причины нарушения позиции — увеличения размера верхней зубной дуги вследствие макродентии или мезиального перемещения зубов. Системный анализ предусматривает логичное постепенное включение в диагностический поиск новых методов исследования в зависимости от информации, которую они могут дать, чтобы путем сравнения и противопоставления диагностических данных достигнуть однозначного решения.
В ортодонтической диагностике учитывают взаимообусловленность формы и функции. Описание клиники аномалии должно включать характеристику аномалий мягких тканей полости рта и лица и выраженность нарушений функции зубочелюстной системы. Данные об этих нарушениях получают при клиническом и лабораторном исследованиях. Как и при изучении морфологии твердых тканей, системный подход используют для целостного представления, а системный анализ — для выяснения причинно-следственных взаимосвязей отдельных условно выделенных частей зубочелюстной системы и лица. Это позволяет обогатить дифференциальный диагноз.
После установления основного заболевания в диагноз должны быть внесены сопутствующие заболевания — общие и местные, которые следует учитывать в процессе ортодонтичес-кого лечения. Сопутствующие заболевания должны лечить специалисты соответствующих профилей медицины. На основании суммарных данных, полученных в ходе диагностического процесса, формулируют окончательный диагноз.
Приведенные классификации зубочелюстных аномалий полностью не удовлетворяют ортодонтическую науку и практику. Попытка унифицировать классификацию сделана в Международной классификации болезней, изданной ВОЗ (Женева, 1968, т. 1), а также в схеме построения ортодонтической терминологии (номенклатура принята Международной федерацией дантистов и французским обществом ортодонтов (1969). Последняя отражает современное развитие ортодонтической науки. В ней использованы корни и прилагательные, преимущественно латинские и греческие, которые применяются в ортодонтической практике. Корень слова отражает позицию, т. е. положение зуба или группы зубов, мягких тканей лица
232
относительно друг друга и относительно черепа. Приставка показывает направление, в котором произошло перемещение: про — вперед, ретро — назад и т. д. Она также показывает объем изучаемой ткани: макро — много, микро — мало. Прилагательное к слову «гнатия» (греч. gnatos — челюсть, верхняя или нижняя) позволяет уточнить особенности нарушений. Кроме того, прилагательное означает сторону нарушения.
Таким образом, терминологическая характеристика диагноза складывается из корня, приставки и прилагательных, например верхняя макрогнатия — чрезмерное увеличение верхней челюсти, верхняя прогнатия — переднее расположение верхней челюсти в черепе при нормальной или нарушенной ее длине. Пропозиция — положение верхней челюсти может быть следствием как макро-, так и прогнатии, поэтому является дифференциальным, но не окончательным диагнозом.
Постановка диагноза
Для широкой ортодонтической практики Ф. Я. Хорошилкиной (1986) разработана алгоритмическая схема установления орто-донтического диагноза, ориентация на которую позволяет ортодонту выработать логико-динамический стереотип мышления. Ортодонтический диагноз должен отражать морфологические, функциональные и эстетические нарушения в зубочелю-стно-лицевой области. При диагностике следует учитывать также данные о влиянии зубочелюстных аномалий или деформаций на состояние смежных органов и всего организма в целом, а также этиологический фактор в тех случаях, когда он может
быть выявлен.
Аномалии зубов. Данные аномалии характеризуются изменением количества, величины и положения зубов:
1) аномалии количества зубов — врожденная адентия, ги-пердентия; аномалии сроков прорезывания зубов — раннее, запоздалое; ретенция (клинические данные уточняют при рентгенологическом исследовании);
2) аномалии величины зубов (макро- или микродонтия), их формы, цвета, твердых тканей — гипоплазия эмали (с указанием групповой принадлежности каждого зуба), неправильная форма коронки, корня зуба (описывают форму зуба, в том числе слившегося со сверхкомплектным);
3) аномалии положения (позиции) зубов — экзо- и эндо-позиция, дисто- и мезиопозиция, супра- и инфрапози-ция (по отношению к окклюзионной плоскости), торто-позиция (в каждом направлении и на сколько градусов), транспозиция (перемещение на место рядом расположенного зуба).
233
 При последней аномалии указывают место расположения, например правого клыка верхней челюсти между премоля-рами с вестибулярной стороны альвеолярного отростка.
При последней аномалии указывают место расположения, например правого клыка верхней челюсти между премоля-рами с вестибулярной стороны альвеолярного отростка.
Аномалии зубных рядов. Эти аномалии характеризуются изменением размеров и формы зубных рядов в трех взаимно перпендикулярных направлениях:
1) сагиттальном — удлиненный или укороченный зубной ряд (по данным клинического обследования пациента и измерения диагностических моделей его челюстей);
2) вертикальном — деформированный зубной ряд в результате зубоальвеолярного удлинения или укорочения в определенных участках зубных дуг (например, зубоальве-олярное удлинение в боковых участках верхней зубной дуги и зубоальвеолярное укорочение в переднем участке верхней зубной дуги), супра- или инфрапозиция группы зубов по отношению к окклюзионной плоскости;
3) трансверсальном — симметрично или асимметрично суженный или расширенный зубной ряд (по данным клинического обследования пациента и измерения диагностических моделей его челюстей).
Аномалии прикуса (окклюзии).
1. Прикус в сагиттальном направлении в области клыков и моляров с обеих сторон может быть охарактеризован следующими соотношениями: нейтроокклюзия, дистоокклюзия, мезиоокклюзия (расположение зубов нижней челюсти по отношению к зубам верхней челюсти). Степень выраженности сагиттальных аномалий прикуса определяют в миллиметрах (дистоокклюзия в области первых постоянных моляров слева равна 5 мм) или по отношению к величине бугров моляров (например, дистальная ступень в области первых постоянных моляров равна величине бугра моляра). Величину сагиттальной щели между резцами выражают в миллиметрах.
2. Смыкание зубных рядов в вертикальном направлении может быть при супра- либо инфрапозиции передних или боковых зубов:
1) глубокий прикус с различной степенью резцового перекрытия в миллиметрах (например, расстояние по вертикали между режущими краями верхних и нижних резцов равно 8 мм) или по отношению к высоте коронок нижних резцов (например, на '/2, 2/3, 3/4 или на полную высоту коронок и более). Характеристика вертикальных аномалий прикуса может отражать динамику процесса. Если режущие края резцов одной челюсти соскальзывают с дентальных бугров противостоящих зубов, вызывая одновременно отклонение осей резцов, то ставить диагноз «глубокий травмирующий прикус» можно в тех случаях,
234
когда режущие края резцов упираются в слизистую оболочку десневого края или альвеолярного отростка;
2) открытый прикус рассматривают в переднем и боковых участках зубных дуг (односторонний, двусторонний). Выделяют симметричный и асимметричный открытый прикус. Характеризуют его протяженность (например, открытый прикус в переднем участке зубных дуг до первых премоляров справа и вторых премоляров слева) и величину вертикальной щели между режущими краями центральных резцов (открытый прикус, равный 8 мм);
3) изменение смыкания зубных рядов в трансверсальном направлении с одной или обеих сторон, именуемое перекрестным прикусом (эндо- или экзоокклюзия) — положение нижних зубов по отношению к верхним при смыкании зубов. Степень выраженности перекрестного прикуса характеризуют в миллиметрах или по отношению к величине бугров зубов (перекрестный прикус справа в области вторых премоляров, первых и вторых моляров, равный 5 мм или величине бугров зубов-антагонистов).
Аномалии мягких тканей. Принято различать аномалии прикрепления уздечки верхней или нижней губы либо аномалий-ную ее величину (широкая, короткая и др.). Наблюдаются аномалии формы и прикрепления щечных тяжей слизистой оболочки, длины и прикрепления уздечки языка (один из пяти видов по Хорошилкиной), величины, формы плотности и подвижности языка, величины небно-глоточных миндалин, выраженности подъязычных желез.
Кроме того, определяют наличие и локализацию врожденного несращения губы и мягкого неба.
Аномалии твердых тканей. Различают:
1) наличие торуса различной степени выраженности и протяженности, экзостозы разной локализации, врожденное несращение альвеолярного отростка верхней челюсти, твердого неба или альвеолярного отростка и неба;
2) аномалии величины тела челюстей (макро- и микрогна-тия) и расположения челюстей (про- и ретрогнатия);
3) наклоны (инклинация) гнатической части лицевого черепа по отношению к переднему участку основания мозгового черепа (анте- или ретроинклинация), аномалии величины ветвей и углов нижней челюсти;
4) размеры верхнего, среднего и нижнего отделов лица и соотношений этих рамеров.
Функциональные нарушения. Могут наблюдаться: 1) нарушенное носовое или ротовое дыхание (степень нарушения и его причины уточняют по заключению оториноларинголога), несмыкание губ;
235
2) 

 нарушенное произношение звуковых фонем, неправильная артикуляция вследствие изменения положения языка (например, межрезцовое расположение его кончика при произнесении звуков);
нарушенное произношение звуковых фонем, неправильная артикуляция вследствие изменения положения языка (например, межрезцовое расположение его кончика при произнесении звуков);
3) неправильное глотание (инфантильное) в возрасте старше 3 лет;
4) нарушения функции жевания (быстрое, медленное);
5) вредные привычки: сосание или прикусывание губ, щек, языка, различных предметов;
6) парафункция губ, щек, языка, жевательных мышц — брук-сизм;
7) смещение нижней челюсти при широком открывании рта или смыкании зубных рядов в центральной окклюзии (направление смещения и его степень);
8) нарушения функции височно-нижнечелюстных суставов;
9) функциональная перегрузка пародонта в области отдельных зубов или их групп.
Эстетические особенности. Описывают:
1) форму лица анфас (одна из шести разновидностей по Шварцу), размеры верхней, средней и нижней частей лица и их соотношения (укорочение или удлинение нижней части лица), фациальный морфологический индекс по Изару (определение лепто-, мезо- или долихопрозопного типа лица), уплощение или выраженность носогубных складок, супраментальной борозды, двойной подбородок, асимметрию лица (сторона нарушения и степень выраженности);
2) форму лица в профиль — выпуклое, прямое или вогнутое (по Дрейфусу или Донсу), форму носа, расположение его корня в биометрическом профильном поле Дрейфуса, форму губ, подбородка и др.
Состояние смежных органов и систем. Оценивают состояние носоглотки (по результатам клинического обследования и заключению оториноларинголога, а также данным, полученным при рентгенологическом исследовании), нарушения зрения. Выясняют наличие или отсутствие синусобронхопневмопатии, заболеваний сердечно-сосудистой системы, желудочно-кишечного тракта, нарушений осанки.
Классификация в ортодонтии, как и в любой другой области медицины, отражает определенный уровень знаний, в связи с чем она не может быть неизменной. Накапливаются противоречия между формально-логическим аппаратом классификации, новым уровнем знаний и возможностями практики. Подвергаются ревизии принципы классификаций и терминология, которая их отражает. Это один из источников развития научной ортодонтии.
236
Дата добавления: 2018-11-24; просмотров: 356; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!