Виписування, зберігання та облік ліків
Виписуванням ліків у відділенні займається старша медична сестра.
1. Лікар записує призначення до листка призначень.
2. Щодня палатна медична сестра складає заявки на необхідні лікарські препарати та віддає їх старшій медичній сестрі.
3. Старша медична сестра на підставі цих заявок складає спеціальну заявку за підписом завідуючого відділенням і направляє її до аптеки. Корінець цієї заявки залишається в неї.
Треба пам'ятати, що-наркотичні, отруйні препарати, спирти виписують на окремих заявках.
4. На підставі поданих заявок аптека видає необхідні лікарські препарати.
5. Старша медична сестра перевіряє відповідність виданих лікарських препаратів заявці, наявність етикеток, їх відповідність назві препарату, його дозі. Ретельно перевіряє термін придатності препарату.
Якщо у старшої медичної сестри виникає сумнів з приводу якихось ліків або скінчився термін реалізації якогось препарату, вона повертає ці ліки до аптеки.
6. Придатні до застосування ліки старша медична сестра віддає на пост чергової медичної сестри.
Різні лікарські препарати потребують різних умов зберігання. Так, мікстури, відвари, вакцини, краплі для очей швидко псуються, тому їх треба зберігати в холодильнику. Інші лікарські форми зберігають у сухому прохолодному місці.
Зберігати ліки необхідно у відповідному посуді: настої, мікстури — в літрових та півлітрових банках; краплі - в маленьких пляшках; мазі - в маленьких банках.
|
|
|
Медична сестра самостійно не може змінювати упаковку на ліках, переливати ліки з одного посуду в інший.
Категорично забороняється зривати етикетки або закреслювати написи на них, наклеювати нестандартні етикетки, складати в один пакет різні таблетки та порошки.
Для зберігання ліків відводять спеціальні шафи, що мають систему шухляд, які маркуються та закриваються. Окремо виділяють 2 шухляди:
· для отруйних та наркотичних речовин (наркотики, атропін тощо) — група А;
· для сильнодіючих речовин (адреналін, кофеїн тощо) — група Б.
Шухляди закривають на ключ, який постійно знаходиться у медичної сестри на посту. На внутрішньому боці дверцят прикріплюють список препаратів, які знаходяться у шафі.
У шафі є окремі полички для препаратів, які вводять внутрішньовенно, стерильних розчинів, речовин для зовнішнього застосування, з сильним запахом, легкозаймистих речовин (спирт, ефір), перев'язних матеріалів.
Необхідно слідкувати за терміном зберігання ліків. Мікстури зберігають у холодильнику протягом 5 діб, відвари - 3 доби, розчин пеніциліну - до однієї доби, краплі для очей - до 3 діб, стерильні розчини в закритих пляшках - 10 діб.
|
|
|
Облік медикаментів веде старша медична сестра, в якої знаходиться зошит обліку лікарських препаратів, підписаний головним лікарем.
Коли старша медична сестра видає ліки палатній медичній сестрі, вона реєструє кількість ліків, вказує прізвище хворого, номер історії хвороби.
На посту медичної сестри є книга обліку наркотиків. Вона прошнурована, пронумерована, підписана головним лікарем і скріплена печаткою. Чергова медична сестра веде облік використаних наркотиків, відмічає в зошиті номер історії хвороби, прізвище хворого, кількість витрачених ліків.
Не зменшуючи значущості методів інструментальної та функціональної діагностики, слід зауважити, що 70-80% об'єктивної діагностичної інформації лікар отримує на основі лабораторних аналізів, а стан деяких систем, зокрема імунної, системи згортання систем крові, можна визначити лише за допомогою лабораторних методів. Крім того, деякі лабораторні дослідження дозволяють виявити патологічний процес на доклінічній стадії, коли жодних суб'єктивних відчуттів і виражених змін органів і тканин немає, а також оцінити ступінь ризику розвитку того чи іншого захворювання для здорової людини.
Підготовка до здачі аналізу крові.Здавати кров бажано в ранкові години натщесерце: відповідно коли між останнім прийняттям їжі та забором крові минає не менше 8 год., у деяких випадках – 12 год. Натщесерце необхідно здавати кров для визначення ліпідного статусу: холестерину, ліпопротеїдів високої та низької щільності, тригліцеридів. Також бажано за 1-2 дні до обстеження виключити з раціону жирні страви, смажене та спиртні напої. За годину до здачі крові слід утриматися від паління. У разі забору крові з вени необхідно враховувати, що фізичне та емоційне навантаження за 10-15 хв. до здачі крові безпосередньо впливає на деякі результати досліджень.
|
|
|
Для визначення загального аналізу крові можна використовувати капілярну й венозну кров. Доцільне використання венозної крові, оскільки у випадку взяття з вени клітини крові менш схильні до механічного впливу і виключається потрапляння сторонніх домішок. Загальний аналіз крові включає підрахунок усіх видів клітин крові (еритроцитів, лейкоцитів, тромбоцитів), визначення їх параметрів (розміри клітин та ін.), диференціювання лейкоцитарних клітин, вимірювання рівня гемоглобіну, визначення співвідношення клітинної маси і плазми (гематокрит).
ТЕХНІКА ТА МЕТОДИКА ПІДШКІРНИХ ІН’ЄКЦІЙ
|
|
|
Оснащення:
1. Стерильні шприци з голками довжиною 3-4 см.
2. Вата.
3. Спирт.
4. Стерильні розчини для ін’єкцій.
| Назва заходу | Послідовність дій |
| 1. 1. Обробка рук медсестри | 1.1. Вимити руки з милом та протерти їх спиртом. |
| 2. Підготовка шприца | 2.1. Достати шприц, одіти голку, протерти шийку ампули спиртом, відламати голівку ампули та набрати ліки, випустити повітря з шприца. |
| 3. Підготовка хворого | 3.1. Найбільш зручними ділянками для підшкірних ін’єкцій є зовнішня поверхня плеча або променевий край передпліччя, підлопатковий простір, передньо-зовнішня поверхня стегна, бокова поверхня черевної стінки, нижня частина пахової області. 3.2. Протерти шкіру хворого спиртом. |
4. Техніка підшкірних ін’єкцій
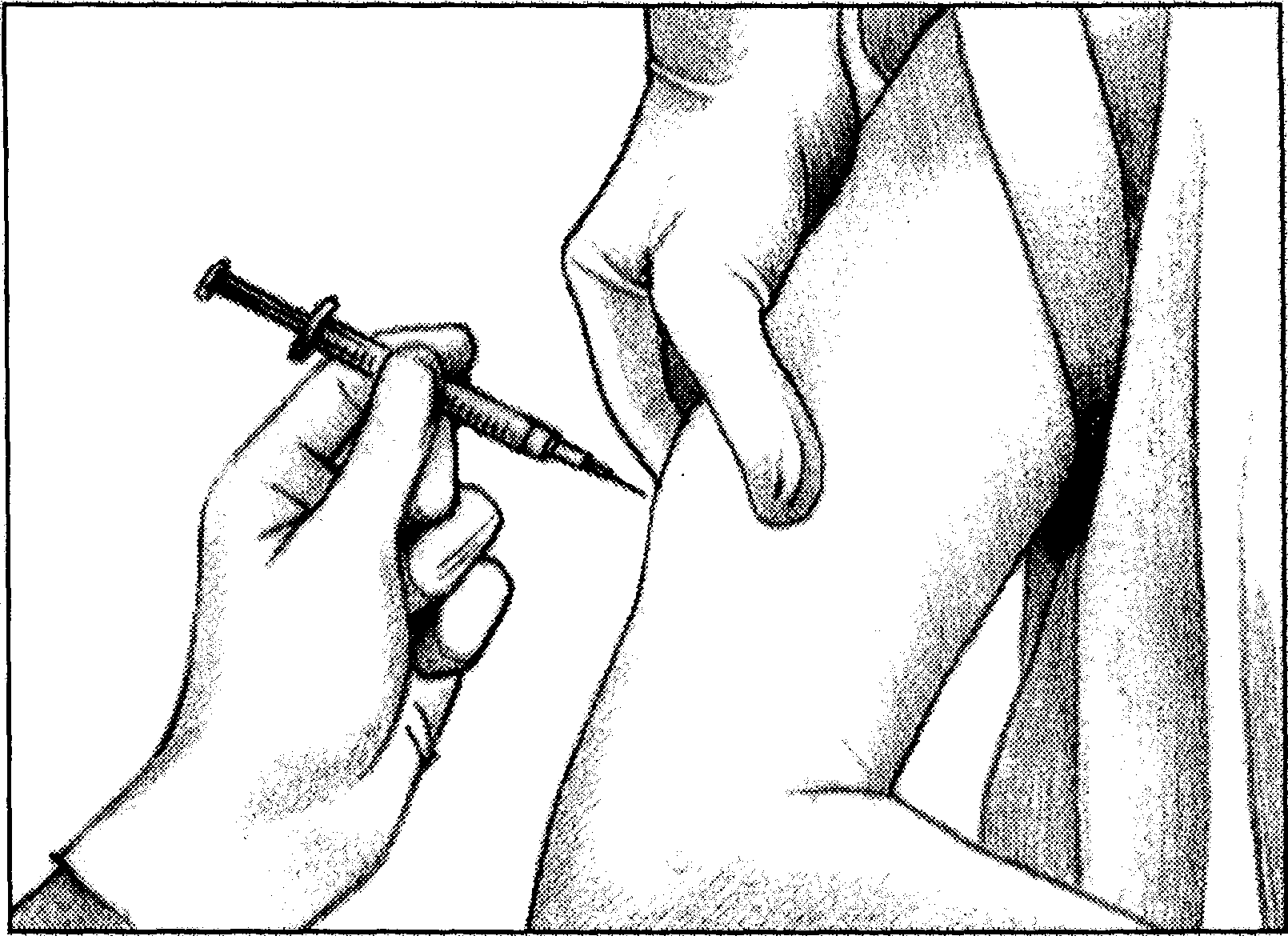
| 4.1. Лівою рукою шкіру збирають у складку трикутної форми основою донизу. 4.2. У праву руку взяти шприц так, щоб другий палець підтримував муфту голки, п’ятий - поршень, інші пальці - циліндр шприца. 4.3. Швидким рухом вводять голку у основу трикутника під кутом 45о на глибину 1-2 см між першим і другим пальцями лівої руки, які тримають шкіру. 4.4. Відпустивши складку шкіри, повільно вводять розчин у підшкірну жирову клітковину. 4.5. Коли увесь розчин введено, швидким рухом виймають голку. 4.6. Місце ін’єкції обробляють спиртом та на короткий час притискують стерильним ватним тампоном, змоченим спиртом. |
ТЕХНІКА ТА МЕТОДИКА ВНУТРІШНЬОМ’ЯЗОВИХ ІН’ЄКЦІЙ
Оснащення:
1. Шприц (1; 2,5; 10 мл)
2. Голки для внутрішньом’язевих ін’єкцій - довжина 5-6 см, просвіт 0,8-1 мм.
3. Вата, спирт, стерильний лоток.
| Назва заходу | Послідовність дій |
| 1. Обробка рук медсестри | 1.1. Ретельно вимити руки з милом, протерти спиртом, кінцеві фаланги обробити спиртом, йодом. |
| 2. Підготовка шприца | 2.1. Підготувати шприц з розчином для введення, стерильний лоток, ватні кульки, спирт. |
| 3. Підготовка хворого | 3.1. Хворого покласти на живіт. 3.2. Обробити двічі шкіру верхнього латерального квадранта сідниці спиртом. |
4. Проведення внутрішньом’язевих ін’єкцій.

| 4.1. Взяти шприц у праву руку так, щоб другий палець притримував поршень, 5-й знаходився на муфті голки, інші тримали циліндр шприца. 4.2. Лівою рукою розтягнути шкіру на місці ін’єкції. 4.3. Рішучим рухом, тримаючи шприц строго перпендикулярно до шкіри, ввести голку на 5 см, залишаючи 1 см її над шкірою. 4.4. Лівою рукою підтягнути поршень до себе і, якщо в циліндрі шприца не з’явилася кров, увести ліки у м’яз. 4.5. Швидким рухом витягти голку, притискаючи до шкіри ватний тампон, змочений спиртом. 4.6. При введенні лікарських речовин у зовнішню поверхню стегна хворого покласти на спину, шприц тримати як олівець, вводити голку під кутом до шкіри, щоб не пошкодити окістя. Внутрішньом’язево вводити не більше 15-20 мл розчину. |
РОЗВЕДЕННЯ АНТИБІОТИКІВ
Оснащення:
1. Стерильний ізотонічний розчин хлориду натрію, або дистильована вода, або 0,5 % розчин новокаїну.
2. Стерильний шприц з голкою (довжина 6-8 см).
3. Флакон з антибіотиками.
4. Спирт.
5. Вата.
| Назва заходу | Послідовність дій |
| 1. Техніка виконання процедури | 1.1. З флакона знімають металевий кружок. 1.2. Гумову пробку протирають спиртом. 1.3. Набирають у шприц один з розчинів, із розрахунку 1 мл на 100000 од. 1.4. Проколюють гумову пробку флакона, поступово вводячи у нього розчин. 1.5. Флакон перевертають і необхідну кількість рідини набирають у шприц. |
Примітки:
Не можна нагрівати антибіотики. У розведеному вигляді антибіотики зберігають не більше доби; йод руйнує антибіотики, тому йодну настоянку для обробки гумової пробки флаконів і шкіри не використовують.
МОНТАЖ ОДНОРАЗОВОЇ СИСТЕМИ ДЛЯ КРАПЕЛЬНОГО ВЛИВАННЯ ТА ЗАПОВНЕННЯ ЇЇ ТРАНСФУЗІЙНИМ РОЗЧИНОМ
Оснащення:
1. Пакет з стерильною одноразовою системою.
2. Флакон з стерильними лікувальними розчинами.
3. Пінцет.
4. Ватні тампони.
5. Спирт.
6. Штатив, лейкопластир.
| Назва заходу | Послідовність дій |
| 1. Перевірити придатність інфузійного розчину до застосування. | 1.1. На флаконі перевірити назву розчину, його строк придатності, колір, прозорість (або групу крові, фізичний стан крові тощо). |
| 2. Перевірити придатність системи одноразового використання. | 2.1. Перевірити герметичність пакета та строк придатності системи. |
| 3. Обробка рук медсестри. | 3.1. Ретельно вимити руки з милом, протерти їх спиртом. |
| 4. Монтаж системи для крапельного введення ліків (проводиться на робочому столі). | 4.1. Розкрити пакет та дістати систему. 4.2. Зняти ковпачок з голки повітропроводу та ввести голку у пробку флакона. 4.3. Закрити гвинтовий затиск на довгій трубці системи. Зняти ковпачок з голки, яка підключається до флакону та ввести її на 2/3 довжини у флакон. 4.4. Перевернути флакон і закріпити його на штативі. 4.5. Перевернути крапельницю у горизонтальне положення, відпустити затиск і повільно заповнити її на1/2 вмісту лікувальним розчином. 4.6. Закрити затиск, фільтр повинен бути повністю зануреним у розчин. 4.7. Відкрити затиск і повільно заповнити систему до повного витиснення повітря і з’явлення розчину з голки для ін’єкції. 4.8. Перевірте відсутність бульбашок повітря в довгій трубці системи. |
ВНУТРІШНЬОВЕННІ ВЛИВАННЯ СТРУМЕНЕВИМ ТА КРАПЕЛЬНИМ СПОСОБОМ
Оснащення:
1. Система для внутрішньовенного вливання, заповнена лікарським розчином.
2. Гумовий джгут.
3. Вата, стерильна серветка.
4. Спирт.
5. Лейкопластир.
6. Підкладна подушка, обшита клейонкою.
| Назва заходу | Послідовність дій |
| 1. Обробка рук медсестри | 1.1. Ретельно вимити руки з милом та протерти спиртом, нігтьові фаланги обробити розчином йоду. |
| 2. Підготовка хворого | 2.1. Хворий лежить, його рука максимально розігнута в ліктьовому суглобі. Для чого під лікоть підкладається подушка, обшита клейонкою. 2.2. На середню третину плеча накладається джгут так, щоб викликати набухання вен. Для підсилення венозного застою хворому пропонують декілька разів стиснути та розтулити кулак або перед накладанням джгута опустити руку. 2.3. Місце передбачуваної пункції ретельно обробляють спиртом, при цьому кінцями пальців лівої руки досліджують вени ліктьового суглоба та вибирають вену яка найменше зміщується. 2.4. Пальцями лівої руки натягують шкіру ліктьового суглобу так, щоб добре фіксувати вену. |
| 3. Проведення пункції | 3.1. Проколювання вени можна проводити у 2 етапи або одномоментно. Початківцям краще користуватися двохмоментним способом: голку тримати правою рукою зрізом доверху, паралельно вибраній вені та під гострим кутом до шкіри. 3.2. Проколюють шкіру - голка опиниться біля вени і паралельно до неї. 3.3. Збоку проколюють вену. При цьому виникає відчуття «попадання в порожнечу». Якщо голка знаходиться у вені, піде кров. Якщо крові немає, то, не витягуючи голки з шкіри, слід повторити проколювання. 3.4. Як тільки з канюлі голки з’явиться кров, треба просунути голку у вену на кілька міліметрів і правою рукою зафіксувати її у цьому стані, щоб утримати вену на місці. Систему з’єднують з голкою, знявши затиск перед канюлею та джгут. |
| 4. Крапельне введення ліків, крові | 4.1. Для крапельного введення рідини гвинтовим затиском крапельниці встановлюють швидкість витікання рідини (звичайно 40-60 крапель на хвилину). 4.2. Голку фіксують клейким пластирем (пластир накладають на ділянку канюлі або трохи вище). 4.3. Ділянку пункції накривають стерильною серветкою. |
| 5. Струменеве введення рідини | 5.1. Для струменевого введення рідини гвинтовий затиск вище крапельниці не ставлять. У таких випадках вводять не більше 500 мл рідини. |
| 6. Зміна флакона з рідиною | 6.1. Систему перетискають біля голки. З пробки флакона витягують голки та вводять у пробку другого. Продовжують вливання. |
| 7. Внутрішньовенне струменеве вливання за допомогою шприца | 7.1. Для проведення ін’єкції шприц взяти у праву руку так, щоб вказівний палець фіксував канюлю голки, а останні пальці тримали циліндр зверху. 7.2. Перевірити прохідність голки та відсутність повітря у шприці. 7.3. Не змінюючи положення шприца у руці, тримаючи голку зрізом до верху, проводять. 7.4. Лівою рукою натискують на поршень шприца і повільно вводять лікарський розчин, залишаючи у шприці 0,5-1,0 мл. 7.5. Притискуючи до місця ін’єкції ватний тампон, змочений спиртом, швидким рухом витягнути голку; хворий повинен 3-5хвилин тримати руку зігнутою в лікті. |
Передстерилізаційне очищення інструментарію. Контроль якості передстерилізаційного очищення інструментарію щодо наявності крові та миючих засобів. Стерилізація інструментарію для багаторазового використання.
Оснащення:
1. Стерилізатор.
2. Дистильована вода.
3. Миючий засіб («Лотос», «Астра», «Прогрес» чи інш.)
4. Шприци, голки,
5. Розчин для проб на приховану кров та залишки миючих засобів (кристали бензидину, 50% р-н льодової оцтової кислоти, 1% розчин фенолфталеїну, 3% р-н перекису водню).
| Назва заходу | Послідовність дій |
| 1. Підготовка шприців та голок | 1.1. Шприци перевіряють на герметичність. 1.2. Шприци та голки промивають у проточній воді на протязі однієї хвилини. 1.3. Промиті шприци ті голки поміщають на 15 хв. при цілковитому зануренні у миючий розчин, підігрітий до 15оС (суміш 1-6% перекису водню і 0,5% розчину синтетичного миючого засобу у рівній кількості). |
| 2. Миття шприців та голок | 2.1. Шприци та голки, вийняті з розчину, ретельно промивають у проточній воді до цілковитого усунення залишків миючого розчину. 2.2. Проводять пробу на приховану кров і залишки миючих засобів. |
| 3. Проведення проб на приховану кров (бензидинова) та залишки миючих засобів (фенолфталеїнова). | 3.1. У стерильну мензурку помістити декілька кристалів бензидину, добавити 1,0 мл 3% розчину перекису водню. 3.2. Приготовлений реактив (3.1) піпеткою нанести на шприц, а через нього в голку. Відсутність зеленого забарвлення свідчить про відсутність залишків крові. 3.3. 1% р-н фенолфталеїну наносять на вимиті деталі шприцу та голку. Відсутність рожевого забарвлення свідчить про відсутність залишків миючих засобів. |
| 4. Стерилізація кип’ятінням | 4.1. Шприци розбирають, циліндри обгортають марлевою серветкою і укладають на сітку стерилізатора, де також лежить марля. Голки кладуть з мандренами. 4.2. Стерилізатор заливають дистильованою водою, щільно закривають кришкою, вмикають в електромережу. Чекають до джерельного кипіння. Кип’ятять 45 хвилин. |
| 5.Стерилізація централізованим методом у сухожаровій шафі | 5.1. Підготовка шприців та голок (див. п. 1-3). 5.2. Шприци висушують. 5.3. Шприц у розібраному вигляді вміщують у паперовий мішечок з особливого силікатного паперу і передають до стерилізаційної. |
Дата добавления: 2018-05-12; просмотров: 2331; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
