ИССЕЧЕНИЕ ПОПЕРЕЧНОЙ ПЕРЕГОРОДКИ
ВЛАГАЛИЩА
Поперечная перегородка обычно находится на границе между верхней '/3 и нижними 2/3 влагалища. Это является дополнительным свидетельством того, что верхняя '/3 влагалища формируется из мюллеровых протоков, а нижние 2/3 — из урогенитального синуса. Перегородка может быть полной или частичной. Если она полная, то с появлением менархе возникают симптомы непроходимости влагалища, так как кровь, не имея выхода наружу, скапливается выше перегородки. Если перегородка частичная, ее можно обнаружить при обычном гинекологическом обследовании или исходя из жалоб пациентки на диспареунию. Цель операции заключается в удалении перегородки, но без значительного последующего укорочения влагалища.
МЕТОДИКА:
| 1 |
Показано типичное расположение поперечной перегородки на границе верхней 1\3 и нижних 2\3 влагалища. М.П. — мочевой пузырь. П.К. — прямая кишка.
| 2 |
Пациентка лежит на спине в положении для камнесечения. Промежность обработана и накрыта. Влагалище широко раскрывают для хорошего обзора перегородки, которая в данном случае является неполной. Вначале перегородку захватывают зажимом и вертикальным разрезом разделяют на две половины.
Физиологические последствия:1) свободный отток менструальной крови наружу; 2) нормально функционирующее влагалище.
Предупреждение.При полной перегородке и наличии гематометры или гемотокольпоса нецелесообразно проводить хирургическую коррекцию одновременно с устранением обструкции. Операцией выбора является рассечение и дренирование гематометры или гематокольпо-са сотсрочкой самой реконструктивной операции на 6—8 недель, до полного заживления тканей. Не следует удалять слишком много слизистой, чтобы не вызвать нежелательного укорочения влагалища.
|
|
|
| 3 |
Перегородку отводят и скальпелем отсекают от слизистой влагалища.
| 4 |
Слизистую влагалища соединяют по всей окружности отдельными синтетическими рассасывающимися швами нитью 0.
| 5 |
На сагиттальном разрезе показано ушивание дефекта слизистой.
66

67
КОРРЕКЦИЯ УДВОЕНИЯ ВЛАГАЛИЩА
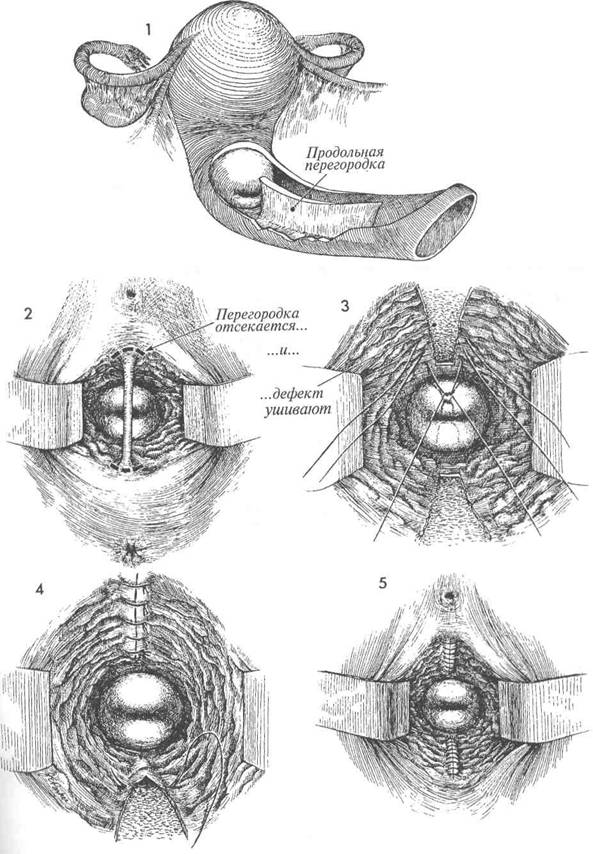
Известно, что мюллеровы протоки, сливаясь воедино, дают начало верхней трети влагалища. Если полного слияния не происходит, то влагалищный канал остается с продольной горизонтальной перегородкой, которая может простираться от самого верха влагалища до самого выхода. Это состояние, известное как «удвоение влагалища», часто не замечается самой пациенткой и обнаруживается при первом гинекологическом обследовании или при первых родах. Оно требует дополнительного обследования для обнаружения возможных аномалий других структур, также формирующихся из мюл-леровых протоков. Следует указать, что у паци-
|
|
|
МЕТОДИКА:
1 В разрезе влагалища показана продольная перегородка.
| 2 |
Пациентка лежит на спине в положении для камнесечения; вульва и влагалище обработаны и укрыты операционным бельем; мочевой пузырь опорожнен катетером. С помощью боковых ретракторов обеспечивается хороший обзор обоих каналов влагалища. Продольную перегородку захватывают зажимом или щипцами и слегка натягивают. Следует избегать сильного натяжения, чтобы не втянуть подлежащие ткани уретры и мочевого пузыря в область иссечения. Перегородку ножницами отсекают от стенок влагалища в местах ее соединения со слизистой. Образующийся на передней и задней стенках влагалища дефект не должен быть глубже лон-но-пузырной шеечной фасции спереди и пе-риректальной фасции сзади.
енток с данной патологией могут встречаться сопутствующие аномалии мочевыводящих путей, и поэтому для их диагностики необходимо производить внутривенную урографию.
Наилучшая корригирующая операция — это иссечение перегородки. Цель операции — создать одно влагалище и одновременно избежать появления диспареунии.
|
|
|
Физиологические последствия.Сформированное нормальное влагалище.
Предупреждение. Хирург должен проявлять осторожность, чтобы не удалить избыточное количество слизистой влагалища.
| 3 |
Дефект слизистой ушивают узловыми швами синтетической рассасывающейся нитью 2/0.
| 4 |
Аналогично ушивают дефект задней стенки влагалища.
| 5 |
Пластика завершена. Ни влагалищных тампонов, ни катетеризации мочевого пузыря не требуется. Пациентку можно выписать через 1—2 дня после операции. Половую жизнь разрешают спустя месяц с момента операции.
68
69
Дата добавления: 2018-05-12; просмотров: 400; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
