Классификация инфекционных эндокардитов.
I . По течению:
1. Острый септический эндокардит (возникающий как осложнение сепсиса — хирургического, гинекологического, урологического, криптогенного, а также осложнение инъекций, инвазивных диагностических манипуляций).
2. Подострый септический (инфекционный) эндокардит (обусловлен наличием внутрисердечного или прилежащего к артериальным сосудам инфекционного очага, приводящего к рецидивирующей септицемии, эмболиям).
3. Затяжной септический эндокардит (вызываемый зеленящим стрептококком или близкими ему штаммами, с отсутствием гнойных метастазов, преобладанием иммунопатологических проявлений).
II . В зависимости от предшествующего состояния клапанного аппарата все ИЭ делят на две группы:
- Первичные, возникающие на неизмененных клапанах.
- Вторичные, возникающие на измененных клапанах.
Случаи заболевания длительностью до 2 мес. относят к острому, свыше этого срока — к подострому ИЭ.
III . По степени активности.
Клинические и лабораторные критерии активности
инфекционного эндокардита
| Критерии | Степень активности | ||
| I (минимальная) | II (умеренная) | III (высокая) | |
| Температура | 36,5-37,5 0С | 37,6-38 0С | 38,1-40 0С |
| Ознобы | Отсутствуют | Познабливание | Потрясающие |
| Потливость | Отсутствует | Повышенная | Профузная |
| Формирование порока сердца | Медленное | Медленное | Быстрое |
| Гломерулонефрит | Очаговый | Очаговый | Диффузный |
| Миокардит | Очаговый | Очаговый | Очаговый |
| Эмболии и инфаркты | Отсутствуют | Могут быть | Частые |
| Гемоглобин, г/л | 120-150 | 119-110 | 109-90 |
| СОЭ, мм/ч | 10-20 | 19-40 | Более 40 |
| Глобулиновая фракция, % | 20-22 | 23-25 | 26-35 |
| Фибриноген, мкмоль/л | 11,7-14,6 | 14,7-16,9 | 17,0-29,3 |
| Иммуноглобулины А мкмоль/л | 12,5-16,2 | 16,3-19,4 | 19,5-25,0 |
| Иммуноглобулины М мкмоль/л | 1,27-1,61 | 1,62-2,03 | 2,04-2,63 |
| Иммуноглобулины G мкмоль/л | 71,2-86,3 | 86,4-106,5 | 106,6-151,2 |
IV . Классификация ИЭ применительно к врожденным порокам сердца разработана в клинике сердечно-сосудистой хирургии МОНИКИ им. М.Ф. Владимирского (Францев В.И., Селиваненко В.Т.). Данная классификация основана на клинических и морфологических проявлениях ИЭ с учетом стадийности, формы и характера течения эндокардита:
|
|
|
Классификация бактериальных эндокардитов, осложняющих
врожденные пороки сердца
| Стадия | Форма | Характер течения | |
| Клинически | Морфологически | ||
| Начальная | Мукоидный отек эндокарда | Типичная | Острое, подострое, рецидивирующее |
| Активная II — микросимптомов | Бородавчатый эндокардит | Стертая | Хроническое |
| Неактивная III — септических проявлений | Тромбоязвенный эндокардит | Атипичная | Латентное |
V . По морфологии:
|
|
|
I — начальная стадия, характеризующаяся макроскопически некоторым утолщением и отеком клапанов, гистологически — мукоидным набуханием межуточной субстанции эндокарда, нерезко выраженной лимфоклеточной инфильтрацией с пролиферацией фибробластов, умеренным очаговым склерозом.
II — стадия бородавчатых изменений, характеризующаяся наличием бородавок по линии смыкания клапанов или на пристеночном эндокарде. В зависимости от времени их образования бородавки могут быть нежными, рыхлыми или плотными, трудно снимающимися с поверхности клапана или пристеночного эндокарда. Гистологически при этом определяются изменения в соединительной ткани по типу фибриноидных превращений, отек и разволокнение соединительнотканной стромы сердца, периваскулярные кровоизлияния, очаговый межуточный миокардит.
III — стадия бородавчатополипозных изменений с изъязвлением и наличием бактерий на клапанах.
Дифференциальный диагноз.
В отличие от первичного ИЭ, при острой ревматической лихорадке (ОРЛ) прослеживается хронологическая связь с А–стрептококковой инфекцией глотки (что подтверждается микробиологическими и серологическими исследованиями), полиартрит имеет симметричный и мигрирующий характер, отмечается преимущественное поражение митрального клапана сердца с более медленным формированием порока, высокая подвижность и быстрое обратное развитие клинических и лабораторных симптомов на фоне противовоспалительной терапии.
|
|
|
Наличие в ближайшем анамнезе медицинских манипуляций, сопровождающихся бактериемией (главным образом, стоматологических), ознобы даже при субфебрильной температуре тела, быстрое формирование нового порока сердца (или усугубление уже имеющегося) с преобладанием клапанной регургитации и развитием застойной недостаточности кровообращения, появление петехий на коже и слизистых, увеличение селезенки, высокие лабораторные параметры воспалительной активности, отсутствие эффекта от противовоспалительной терапии – все это заставляет заподозрить наличие вторичного ИЭ (в отличие от повторной ОРЛ на фоне приобретенного порока сердца) у больного ребенка еще до получения данных ЭхоКГ и исследования на гемокультуру.
Для установления диагноза системной красной волчанки у детей и подростков большое значение имеют женский пол, усиленное выпадение волос, эритема на щеках и над скуловыми дугами, фотосенсибилизация, язвы в полости рта или носа. Наиболее частым симптомом поражения сердца при этом заболевании является перикардит; клапанная патология (эндокардит Либмана–Сакса) развивается значительно позднее и относится к категории признаков высокой активности болезни. Возможно развитие вторичного ИЭ и на фоне эндокардита Либмана–Сакса, что встречается примерно в 7 % случаев. Антинуклеарный фактор и антитела к нативной ДНК могут выявляться и при ИЭ, однако повторное обнаружение данных показателей в высоких титрах более характерно для СКВ.
|
|
|
Системный вариант ювенильного идиопатического артрита (болезнь Стилла) может начинаться с пятнисто– папулезных кожных высыпаний, локализующихся на груди, животе, руках и ногах и сопровождающихся лимфаденопатией и гепатоспленомегалией, выраженность которых коррелирует с воспалительной активностью заболевания. Характерны перикардит и выпотной плеврит. Развитие суставного синдрома с выраженным синовитом и вовлечением в процесс шейного отдела позвоночника существенно облегчает диагностический процесс.
Антифосфолипидный синдром характеризуется наличием артериальных и/или венозных тромбозов различной локализации, тромбоцитопенией и другими разнообразными неврологическими, кардиологическими, кожными почечными и гематологическими расстройствами. Возможно быстрое развитие тяжелой клапанной патологии, обусловленной тромботическими вегетациями, не отличающимися от ИЭ. При этом решающую дифференциально–диагностическую роль играет повторно выделенная гемокультура.
Определенные проблемы (в частности, у представителей монголоидной расы) могут возникнуть при разграничении ИЭ с болезнью Кавасаки, протекающей с вальвулитом и формированием клапанной недостаточности. Основные симптомы болезни Кавасаки следующие:
– резистентная к антибиотикам лихорадка в течение 5 дней и более;
– двусторонний конъюнктивит;
– типичные изменения губ и полости рта (гиперемия, отечность, сухость губ, малиновый язык, диффузное поражение слизистой полости рта и глотки);
– острое негнойное увеличение лимфоузлов шеи;
– полиморфная сыпь, преимущественно на туловище;
– изменения кистей и стоп (эритема ладоней и подошв; в острой стадии отечность кистей и стоп; шелушение кожи пальцев кистей и стоп в период реконвалесценции).
Диагноз болезни Кавасаки правомочен при выявлении у больного 5 из 6 вышеуказанных симптомов или сочетании 4 симптомов с аневризмами венечных артерий (по данным двухмерной ЭхоКГ или коронарографии).
К типичным начальным проявлениям болезни Шенлейна– Геноха относят поражение кожи по типу геморрагической пурпуры, сочетающейся с суставным синдромом, В отличие от ИЭ при этом заболевании не наблюдается клапанная патология сердца и позитивная гемокультура.
Необходимо помнить, что ИЭ обязательно должен быть включен в алгоритм диагностического поиска при лихорадке неясного генеза у больных детей и подростков.
Лечение.
При лечении ИЭ необходимо соблюдать следующие основные принципы:
- Раннее начало лечения.
- Применение антибиотиков с учетом чувствительности возбудителя.
- Внутривенное или внутримышечное введение антибиотиков.
- Достаточно высокие дозировки антибиотиков.
- Курс лечения не менее 4-6 недель.
- Применение антибиотиков бактерицидного механизма действия.
- Применение препаратов, обладающих синергическим действием.
Ведущий принцип лечения инфекционного эндокардита — ранняя, массивная и длительная (не менее 4-6 нед.) антибактериальная терапия с учетом чувствительности выделенного возбудителя к антибиотикам. Следует применять антибиотики, оказывающие бактерицидное действие.
Вопрос о назначении эмпирической антибиотикотерапии требует безотлагательного решения, которое зависит от характера течения ИЭ — острый, подострый или неопределенный. Такой подход является важным, поскольку острый ИЭ нуждается в немедленной терапии, в то время как лечение подострого ИЭ может быть отсрочено на 24-48 ч, пока проводится диагностическое обследование и, исключаются другие возможные заболевания.
При остромИЭ терапия должна быть назначена немедленно, так как наиболее вероятным возбудителем является золотистый стафилококк, способный вызывать септический шок, метастатические очаги инфекции и быстрое разрушение сердечных клапанов.
Острое течение ИЭ, возникновение или прогрессирование аортальной недостаточности, нахождение больного на хроническом гемодиализе, хирургические вмешательства на сердце и сосудах в анамнезе или употребление внутривенных наркотиков косвенно свидетельствуют об ИЭ, вызванном золотистым стафилококком, грамотрицательной микрофлорой или грибами. В этом случае антибактериальная химиотерапия проводится как при ИЭ неизвестной этиологии:пенициллинами или цефалоспоринами в сочетании с аминогликозидами с последующей ее коррекцией после получения результатов микробиологического исследования.
Подострый ИЭ также характеризуется тяжелым течением, но лечение может быть отложено на некоторое время, так как возбудителем обычно является низковирулентный комменсал, который редко вызывает септицемию или шок. Однако тяжелые осложнения могут возникнуть и при подостром ИЭ.
Некоторая отсрочка начала лечения при подостром ИЭ объясняется стремлением получить в течение 2 сут необходимые для этиотропной химиотерапии данные, а немедленное эмпирическое применение антибиотиков значительно снижает вероятность выделения в последующих гемокультурах этиологически значимого микроорганизма.
Если клиническое течение ИЭ представляется нетяжелым, то предполагается маловирулентная инфекция, например, зеленящие стрептококки. В этом случае начинают противострептококковую терапию с последующей коррекцией после исследования гемокультур.
Общие принципы ведения ИЭ заключаются в следующем. При остром ИЭ антибиотики должны быть назначены в максимально ранние сроки. Очень важными являются клинический мониторинг с серийными ЭхоКГ-исследованиями и выбором оптимального времени для хирургического вмешательства. Целью операции, если она необходима, является удаление инфицированных и некротических тканей клапанного аппарата путем радикального иссечения и реконструкции сердца.
Антибиотикотерапия ИЭ в начале лечения чаще носит эмпирический характер, особенно при остром ИЭ. где промедление с назначением антибиотиков быстро приводит к развитию осложнений и в конечном итоге к летальному исходу. При подостром течении ИЭ без сердечной недостаточности можно дождаться результатов посевов крови, чтобы назначить оптимальную терапию.
Таблица 12
Алгоритмы антимикробной терапии инфекционного эндокардита
естественных клапанов
| Дополнительные условия | Стандартная терапия | Альтернативная терапия |
| До выделения возбудителя | Бензилпенициллин 20 млн ЕД/день (или ампициллин 12 г/день) в/в непрерывно или дозированно каждые 4 ч + оксациллин 2 г каждые 4 ч в/в + гентамицин 1 мг/кг каждые 8 ч в/м, в/в | Ванкомицин 15 мг/кг* каждые 12 ч в/в (не более 2 г/день) + гентамицин 1 мг/кг* каждые 8 ч в/м или в/в |
| S.viridans, S.bovis, пенициллин (S) | Бензилпенициллин 12-18 млн ЕД/день в/в + гентамицин в/в (дозы см. выше) 2 нед., или бензилпенициллин 18 млн ЕД/день в/в 4 нед., или цефтриаксон 2 г/день в/в 4 нед. | Цефтриаксон 2 г/день в/в + гентамицин в/в (дозы см. выше) 2 нед. При аллергии на пенициллин и цефтриаксон — ванкомицин (дозы см. выше) 4 нед. |
| S.viridans, S.bovis, пенициллин (I) | Бензилпенициллин 18 млн ЕД/день в/в 4 нед. + гентамицин в/в 2 нед. | Ванкомицин (дозы см. выше) 4 нед. |
| Enterococcus, пенициллин (S), гентамицин (S) | Бензилпенициллин 18 млн ЕД/день (или ампициллин 12 г/день) в/в + гентамицин в/в 4-6 нед. | Ванкомицин + гентамицин 4-6 нед. |
| Enterococcus, пенициллин (S), гентамицин (R) | Бензилпенициллин 18-30 млн ЕД/день в/в 8-12 нед. или ампициллин 12 г/день в/в 8-12 нед. (излечение в 50 % случаев) | При неэффективности пенициллинотерапии проводят хирургическое лечение |
| Enterococcus, пенициллин (R), гентамицин (S) | Ванкомицин 15 мг/кг* каждые 12 ч в/в (не более 2 г/день) + гентамицин 1 мг/кг* каждые 8 ч в/в 4-6 нед. | |
| S.aureus (MS) | Оксациллин 2 г каждые 4 ч в/в х 4-6 нед. + гентамицин в/в 3-5 дней (у наркоманов 2 нед.) | Цефазолин 2 г каждые 8 ч в/в 4-6 нед. + гентамицин в/в 3-5 дней, или ванкомицин (дозы см. выше) 4-6 нед. |
| S.aureus (MR) | Ванкомицин (дозы см. выше) 4-6 нед. Добавление рифампицина не имеет преимуществ перед монотерапией ванкомицином (Arch. Intern. Med. 1991; 115:674) | |
| HACEK | Цефтриаксон 2 г/день в/в 4 нед. | Ампициллин 12 г/день в/в (непрерывно или дозированно каждые 4 ч) + гентамицин в/в, в/м (дозы см. выше) 4 нед. |
Примечание. *Под контролем клиренса креатинина ( 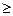 80 мл/мин); (S) — чувствительные; (I) — слабочувствительные; (R) — резистентные; (MS) — метициллинчувствительные; (MR) — метициллинрезистентные; НАСЕК, H. parainfluenzae, H. aphrophilus, Actinobacillus, Cardiobacterium, Eikenella, Kingella.
80 мл/мин); (S) — чувствительные; (I) — слабочувствительные; (R) — резистентные; (MS) — метициллинчувствительные; (MR) — метициллинрезистентные; НАСЕК, H. parainfluenzae, H. aphrophilus, Actinobacillus, Cardiobacterium, Eikenella, Kingella.
Таблица 13
Алгоритмы антимикробной терапии инфекционного эндокардита
искусственных клапанов
| Дополнительные условия | Стандартная терапия | Альтернативная терапия | |
| До выделения возбудителя | Ванкомицин 15 мг/кг каждые 12 ч в/в (не более 2 г/день) + рифампицин 600 мг внутрь | При нарастании сердечной недостаточности решать вопрос о хирургическом лечении | |
| S.epidermidis | Ванкомицин (дозы см. выше) + рифампицин 300 мг каждые 8 ч внутрь 6 нед. + гентамицин 1 мг/кг каждые 8 ч в/в 2 нед. | Если in vitro стафилококк чувствителен к метициллину, ванкомицин заменяют на оксациллин (2 г каждые 4 ч в/в) | |
| S.aureus (MS) | Оксациллин 2 г каждые 4 ч в/в + рифампицин 300 мг каждые 8 ч внутрь 6 нед. + гентамицин 1 мг/кг каждые 8 ч в/в 2 нед. | ||
| S.aureus (MR) | Ванкомицин в/в + рифампицин внутрь 6 нед. + гентамицин в/в 2 нед, (дозы см. выше) | ||
| S.viridans, Enferococcus | См. таблицу 12 | ||
| Enterobacteriacea | В/в аминогликозиды1 + антисинегнойные пенициллины или цефтриаксон 2 г/сут, или ципрофлоксацин 400 мг каждые 12 ч, или тиенам (или меропенем) 0,5 г каждые 6 ч. Продолжительность лечения не менее 4-6 нед. | ||
| P.aeruginosa | В/в тобрамицин 2 мг/кг — ударная доза, затем 1,7 мг/кг каждые 8 ч (или до 7 мг/кг/день однократно) + цефтазидим (или цефепим) 2 г каждые 12 ч, или антисинегнойные пенициллины, или тиенам (или меропенем) 0,5 г каждые 6 ч. Антибиотикотерапию необходимо сочетать с хирургическим лечением | Теоретически возможна замена тобрамицина на ципрофлоксацин (400 мг каждые 12 ч в/в), однако клинических наблюдений недостаточно. Добавление рифампицина (600 мг каждые 8 ч внутрь, к комбинации тобрамицина с антисинегнойными пенициллинами усиливает синергический эффект (Antimicrob. Agents Chemother. 1992; 36: 620-5) | |
| Candida, Aspergillus | Амфотерицин В 0,6 мг/кг/день в/в 7 дней, затем 0,8 мг/кг/день 2 раза в нед. 6-10 нед. после операции) + флюконазол 200 мг/день в/в не менее 2 нед. | В связи с высокой смертностью показано хирургическое лечение |
1Гентамицин 2 мг/кг — ударная доза, затем 1,7 мг/кг каждые 8 ч (или 5,1 мг/кг/день однократно); нетилмицим 2 мг/кг/день каждые 8 ч (или 6,5 мг/кг/день однократно); амикацин 7,5 мг/кг/день каждые 12 ч (или 15 мг/кг/день однократно).
Длительность лечения основывается на клинических проявлениях. При подостром течении заболевания лечение лучше начинать после получения результатов посевов крови и определения чувствительности микроорганизма. В случае инфекционного эндокардита, сопровождающегося тяжелым состоянием ребенка, лечение должно быть начато немедленно, после взятия посевов крови, основываясь на эмпирическом опыте. При остром начале заболевания, наличии в анамнезе внутривенных вливаний, поражении неизмененных клапанов сердца возбудителем обычно является золотистый стафилококк. Лечение должно начинаться с использования пенициллиназа устойчивых полусинтетических пенициллинов: метициллин — Methicillinum - natrium (200 мг/кг/сутки, детям старше 12 лет — по 1 г каждые 4-6 ч.); ампициллин — Ampicillinum (100-200 мг/кг/сут); оксацимин — Oxacillinum - natrium (200-300 мг/кг в сутки) в сочетании с аминогликозидами.
При подостром течении заболевания, наличии в анамнезе манипуляций в полости рта и желудочно-кишечном тракте возбудителями обычно являются зеленящий стрептококк, энтерококк, большинство штаммов гр(-) бактерий. Лечение обычно начинают с применения пенициллина в сочетании с аминогликозидами — гентамицин — Gentamicin (4-6 мг/кг/сутки), бруломицин, амикацин — Amikacin (10-15 мг/кг/сутки), тобромицин — Tobramycin (6-8 мг/кг в сутки).
При послеоперационном инфекционном эндокардите высок риск поражения эпидермальным стафилококком, который, как правило, устойчив к метициллину и нафциллину, поэтому лечение рекомендуют начинать с ванкомицина ( Vancomycin — 40 мг/кг/сутки) или цефалоспоринов. Если нет клинического улучшения через несколько дней после начала лечения, необходимо взять повторные посевы крови и провести смену антибиотиков. После получения посевов крови терапия может быть скорригирована.
У детей более предпочтительно применение гентамщина, тобромицина, которые обладают меньшим ототоксическим действием.
При энтерококковых инфекционных эндокардитах длительное применение одного пенициллина малоэффективно. Это диктует необходимость использования синергического эффекта аминогликозидов. Предпочтение отдается комбинации пенициллина с гентамицином. Длительность лечения в этих случаях должна быть не менее 4-6 недель.
Ванкомицин применяется у пациентов с аллергией к пенициллину, а также в случаях, когда подразумеваются метициллинрезистентные возбудители. Его применение показано у пациентов с инфекционным эндокардитом, вызванным госпитальными штаммами эпидермального стафилококка. Бактерицидный эффект может быть усилен применением гентамицина.
При инфекционных эндокардитах, вызванных гр(-) бактериями, необходимо проводить индивидуальный подбор антибиотиков, основанный на определении чувствительности in vitro. Чаще предпочтение отдают ампициллину, применяя его не менее четырех недель в сочетании с аминогликозидами.
При высеве Clebsiella или Pseudomonas длительность лечения двумя или более антибиотиками должна быть 6-8 недель. В случае обнаружения устойчивых штаммов B . fragilis показано назначение метронидазола ( Metronidazol — внутривенно капельно детям до 12 лет по 7,5 мг/кг массы тела каждые 8 ч). При инфекционных эндокардитах, вызванных гр(-) бактериями, высока вероятность необходимости применения хирургического лечения.
При грибковых эндокардитах медикаментозное лечение малоэффективно. Несмотря на успехи в лечении данной нозологической формы, летальность составляет около 80 %. Летальность и осложнения связаны не только с тяжелым течением заболевания, но во многом обусловлены поздней диагностикой и поздним началом лечения из-за медленного роста посевов крови. При этом этиологию возбудителя без использования микроскопии и посевов аутопсийного материала удается установить лишь в 20-25 % случаев.
Общепринятым антигрибковым препаратом является амфотерицин В ( Amphoterricin В), внутривенно медленно в дозе 100 мгк/кг массы тела, однако оптимальная доза препарата не установлена. Эффект от лечения удетей ниже, чем у взрослых, так как появление токсических реакций на введение препарата в виде гипертермии, ознобов, флебитов, анемии, нефротоксического эффекта, почечного ацидоза, гипокальциемии, тромбоцитопении требует уменьшения терапевтической дозы. Амфотерицин В плохо проникает в вегетации и не уничтожает полностью грибковый возбудитель, который может метастазировать в другие органы, вызывая осложнения. Лечение обычно длится восемь недель, однако рецидив может возникнуть в любое время после его прекращения, поэтому больной требует наблюдения в течение не менее двух лет. Большинство авторов считают, что при грибковом инфекционном эндокардите показано сочетание медикаментозного и хирургического лечения.
У пациентов с «культуронегативным» эндокардитом назначение лечения основывается на эмпирическом опыте с учетом клинических проявлений. Длительность лечения — не менее шести недель с использованием двух или более антибиотиков.
Дата добавления: 2021-02-10; просмотров: 35; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
