Методы хирургического лечения аневризм селезеночной артерии
| Метод | Показания |
| Эмболизация селезеночной артерии | |
| Эмболизация аневризмы | |
| Лигирование аневризмы | |
| Резекция аневризмы | |
| Резекция аневризмы со спленэктомией |
16. Перечислите основные методы диагностики заболеваний и повреждений селезенки.
17. Укажите, что изображено на рисунке 1и 2:

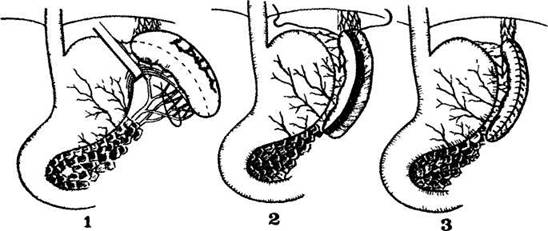
18. Укажите, что изображено на рисунке 1,2,3:
19. Эхинококкоз селезенки. Клиника. Диагностика. Лечение.
20. 1. Во время лапароскопической спленэктомии по поводу идиопатической тромбоцитопенической пурпуры оператор обнаружил в области хвоста поджелудочной железы добавочную селезенку размером 1 × 1 см.
Какова тактика хирурга?
21. У пациента, 25 лет, перенесшего брюшной тиф, появились боли в левой половине живота, усиливающиеся при движении, иногда после приема пищи. Отмечалась слабость и повышение температуры тела до 37,2–37,4 °С. При пальпации живота имелась болезненность в левом подреберье, селезенка не пальпировалась. При УЗИ наблюдалось небольшое увеличение селезенки и неоднородность ее структуры. Лабораторно отмечалось умеренное ускорение РОЭ. Назначена противовоспалительная 30 и симптоматическая терапия. Однако на фоне лечения в течение двух суток болевой синдром нарастал, температура тела повысилась до 38,5 °С и приобрела гектический характер. В левом подреберье сохранялась болезненность, появился дефанс. Перкуторно определялось увеличение селезенки. Появился лейкоцитоз со сдвигом лейкоцитарной формулы влево. На УЗИ в ткани селезенки регистрируются полостные структуры.
|
|
|
Каков ваш предварительный диагноз?
Какие еще исследования необходимо выполнить для уточнения диагноза?
Какова лечебная тактика?
Тема: «Травмы груди и живота».
I. Вопросы для проверки исходного (базового) уровня знаний
1. Анатомия органов грудной клетки.
2. Классификация открытых и закрытых травм груди.
3. Клиника заболеваний.
4. Диагностика.
5. Дифференциальная диагностика.
6. Методы консервативного и хирургического лечения.
7. Анатомия органов брюшной полости и забрюшинного пространства.
8. Классификация открытых и закрытых травм живота.
9. Клиника открытых и закрытых травм живота.
10. Диагностика.
11. Дифференциальная диагностика.
12. Методы консервативного и хирургического лечения.
12.
II. Целевые задачи:
| Студент должен знать: 1. Анатомия органов грудной клетки. 2. Классификация открытых и закрытых травм груди. 3. Клиника заболеваний. 4. Диагностика. 5. Дифференциальная диагностика. 6. Методы консервативного и хирургического лечения. 7. Анатомия органов брюшной полости и забрюшинного пространства. 8. Классификация открытых и закрытых травм живота. 9. Клиника заболеваний. 10. Диагностика. 11.Дифференциальная диагностика. 12.Методы консервативного и хирургического лечения. Студент должен уметь: 1. Проводить клиническое обследование больных с закрытыми и открытыми травмами груди и живота. 2. Обосновать конкретный план обследования больных с закрытыми и открытыми травмами груди и живота. 3. Правильно проводить опрос больных с закрытыми и открытыми травмами груди и живота. 4. Правильно интерпретировать результаты клинических, лабораторных, инструментальных и других методов обследования. 8. Аргументировать выбор оперативного метода лечения в каждом конкретном случае. 9. Ассистировать на операциях по поводу закрытых и открытых травм живота и груди. | Литература: Хирургические болезни, 2-е издание М.И. Кузин ред., Москва Издательство: Медицина. Год издания: 2008. Руководство по неотложной хирургии, В. С. Савельев Год издания: 2008. Хирургия повреждений груди, Вагнер Е.А., 1983 Повреждения живота при сочетанной травме Абакумов М.М., Лебедев Н.В., Малярчук В.И., 1985 |
|
|
|
III. Задания для самостоятельной работы по изучаемой теме
|
|
|
1.Классификация травм грудной клетки по Е.А.Вагнеру.
2.Пневмоторакс. Определение. Классификация. Клиника. Лечение.
.
3.Гемоторакс. Определение. Классификация. Клиника. Лечение.
4. Основные лечебные алгоритмы ТГ.
5. Укажите, что изображено на рисунке. Расставьте обозначения.
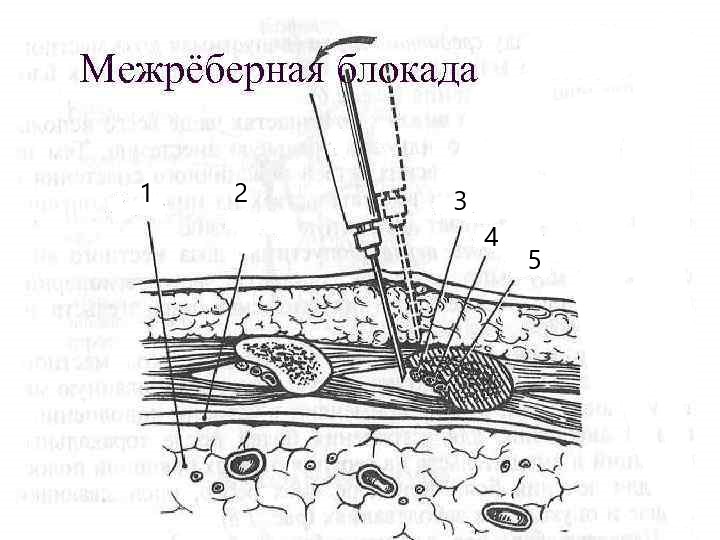
6. Техника дренирования плевральной полости по Бюлау (Bulau).
.
7. Способы пункции перикарда:
8. Синдром Клода Бернара-Горнера –
9.Ранения грудной клетки. Классификация. Диагностика. ПХО раны.
10. Характерные признаки проникающего ранения грудной клетки:
11.Огрнестрельные ранения груди. Классификация. Диагностика. Лечение.
12.Патоморфология огнестрельной раны.
13.Оперативное вмешательство при повреждении шейного отдела пищевода.
14. Оперативное вмешательство при повреждении грудного отдела пищевода.
15. Виды медиастинотомий
16.Классификация повреждений живота.
|
|
|
17.Особенности обследования при закрытых травмах живота.
18. Лечебные алгоритмы при открытых повреждениях живота, (повреждение печени, поджелудочной железы, селезенки)
19.Перечислите специальные методы исследования при травмах живота.
20.Техника выполнения лапароцентеза.
21. Техника выполнения лапароскопии ОБП. Противопоказания.
22. При проникающих ранениях брюшной полости следует обязательно выполнить:
1. а) ПХО раны;
2. б) лапароцентез;
3. в) рентгенографию брюшной полости;
4. г) лапаротомию;
5. д) ЭГДС.
23. При закрытой травме органов брюшной полости наиболее достоверным методом диагностики является:
1. а) диагностическая лапаротомия;
2. б) рентгенологическое исследование органов брюшной полости;
3. в) лапароцентез;
4. г) УЗИ брюшной полости;
5. д) лапароскопия.
24.Достоверными признаками проникающего ранения брюшной полости являются:
1. а) выпадение сальника из раны;
2. б) положительный симптом Щеткина - Блюмберга;
3. в) поступление крови из раны;
4. г) локализация раны в области передней брюшной стенки.
5. д) тахикардия
25. Показаниями для широкой торакотомии при проникающем ранении грудной клетки являются
1. а) пневмоторакс
2. б) гемоторакс
3. в) свернувшийся гемоторакс
4. г) продолжающееся кровотечение в плевральную полость
5. д) сам факт проникающего ранения
26. Оптимальным доступом для ушивания ранений сердца является
1. а) передне-боковая торакотомия на стороне ранения
2. б) передне-боковая торакотомия слева
3. в) стернотомия
4. г) задне-боковая торакотомия слева
5. д) левосторонняя торакотомия независимо от стороны ранения
27. Характерным признаком разрыва легкого является
1. а) кровохаркание
2. б) гемоторакс
3. в) пневмоторакс
4. г) затемнение легкого при рентгенологическом исследовании
5. д) гемо-пневмоторакс
28.Задача. Больной Б,. 46 лет, жалуется на сильные боли в правой половине грудной клетки, усиливающиеся при вдохе, одышку, общую слабость. Считает себя больным в течение 2 часов, когда был сбит грузовым автомобилем, после чего отметил появление боли в правой половине груди, затруднение вдоха, нехватку воздуха, резкое усиление боли при перемене положения, головокружение. Общее состояние больного тяжелое. Кожа и видимые слизистые бледные, цианотичные, кожа покрыта липким потом. Грудная клетка асимметричная, правая половина отстает в акте дыхания. Определяются множественные ссадины на правой боковой поверхности, визуально определяется смещение участка грудной стенки во время дыхания. Пальпация правой половины грудной клетки вызывает резкую болезненность, определяется костная крепитация в местах двойных переломов V-VIII ребер и подкожная крепитация в виде «хруста снега». Пальпация левой половины – без особенностей. При перкуссии справа в нижних отделах – укорочение и притупление перкуторного звука, выше – тимпанит, слева - легочный звук; границы сердца в пределах нормы. Аускультативно: тоны сердца приглушены, ритмичные, над левым легким - везикулярное дыхание, над правым – дыхание 43 практически не проводится. Пульс -128 ударов в 1 минуту, АД – 90/45 мм. рт. ст. Число дыхательных экскурсий – 36 в 1 минуту. На обзорной рентгенограмме ОГП справа определяются переломы Y – YI – YII – YIII ребер по передней и задней подмышечной линиям. Легкое коллабировано на ½, нижние отделы легочного поля справа гомогенно затемнены до уровня YI ребра с четкой горизонтальной границей. Дополнительные исследования. Анализ крови: Эритр.-3,0*1012/л, Нв - 86 г/л, Лейк. - 12,8*109 /л, П - 10%, Сегм. - 75%, Лимф. - 10%, Мон. -5%, СОЭ-4 мм/час. Сформулируйте диагноз. Определите лечебную тактику. Перечислите необходимые дополнительные исследования.
Тема: «Травмы груди и живота».
I. Вопросы для проверки исходного (базового) уровня знаний
13. Анатомия органов грудной клетки.
14. Классификация открытых и закрытых травм груди.
15. Клиника заболеваний.
16. Диагностика.
17. Дифференциальная диагностика.
18. Методы консервативного и хирургического лечения.
19. Анатомия органов брюшной полости и забрюшинного пространства.
20. Классификация открытых и закрытых травм живота.
21. Клиника открытых и закрытых травм живота.
22. Диагностика.
23. Дифференциальная диагностика.
24. Методы консервативного и хирургического лечения.
24.
II. Целевые задачи:
| Студент должен знать: 1. Анатомия органов грудной клетки. 2. Классификация открытых и закрытых травм груди. 3. Клиника заболеваний. 4. Диагностика. 5. Дифференциальная диагностика. 6. Методы консервативного и хирургического лечения. 7. Анатомия органов брюшной полости и забрюшинного пространства. 8. Классификация открытых и закрытых травм живота. 9. Клиника заболеваний. 10. Диагностика. 11.Дифференциальная диагностика. 12.Методы консервативного и хирургического лечения. Студент должен уметь: 1. Проводить клиническое обследование больных с закрытыми и открытыми травмами груди и живота. 2. Обосновать конкретный план обследования больных с закрытыми и открытыми травмами груди и живота. 3. Правильно проводить опрос больных с закрытыми и открытыми травмами груди и живота. 4. Правильно интерпретировать результаты клинических, лабораторных, инструментальных и других методов обследования. 8. Аргументировать выбор оперативного метода лечения в каждом конкретном случае. 9. Ассистировать на операциях по поводу закрытых и открытых травм живота и груди. | Литература: Хирургические болезни, 2-е издание М.И. Кузин ред., Москва Издательство: Медицина. Год издания: 2008. Руководство по неотложной хирургии, В. С. Савельев Год издания: 2008. Хирургия повреждений груди, Вагнер Е.А., 1983 Повреждения живота при сочетанной травме Абакумов М.М., Лебедев Н.В., Малярчук В.И., 1985 |
III. Задания для самостоятельной работы по изучаемой теме
1.Классификация травм грудной клетки по Е.А.Вагнеру.
2.Пневмоторакс. Определение. Классификация. Клиника. Лечение.
3.Гемоторакс. Определение. Классификация. Клиника. Лечение.
4. Основные лечебные алгоритмы ТГ.
5. Укажите, что изображено на рисунке. Расставьте обозначения.

6. Техника дренирования плевральной полости по Бюлау (Bulau).
7. Способы пункции перикарда:
8. Синдром Клода Бернара-Горнера –
9.Ранения грудной клетки. Классификация. Диагностика. ПХО раны.
10. Характерные признаки проникающего ранения грудной клетки:
11.Огрнестрельные ранения груди. Классификация. Диагностика. Лечение.
12.Патоморфология огнестрельной раны.
13.Оперативное вмешательство при повреждении шейного отдела пищевода.
14. Оперативное вмешательство при повреждении грудного отдела пищевода.
15. Виды медиастинотомий
16.Классификация повреждений живота.
17.Особенности обследования при закрытых травмах живота.
18. Лечебные алгоритмы при открытых повреждениях живота, (повреждение печени, поджелудочной железы, селезенки)
19.Перечислите специальные методы исследования при травмах живота.
20.Техника выполнения лапароцентеза.
21. Техника выполнения лапароскопии ОБП. Противопоказания.
22. При проникающих ранениях брюшной полости следует обязательно выполнить:
6. а) ПХО раны;
7. б) лапароцентез;
8. в) рентгенографию брюшной полости;
9. г) лапаротомию;
10. д) ЭГДС.
23. При закрытой травме органов брюшной полости наиболее достоверным методом диагностики является:
6. а) диагностическая лапаротомия;
7. б) рентгенологическое исследование органов брюшной полости;
8. в) лапароцентез;
9. г) УЗИ брюшной полости;
10. д) лапароскопия.
24.Достоверными признаками проникающего ранения брюшной полости являются:
6. а) выпадение сальника из раны;
7. б) положительный симптом Щеткина - Блюмберга;
8. в) поступление крови из раны;
9. г) локализация раны в области передней брюшной стенки.
10. д) тахикардия
25. Показаниями для широкой торакотомии при проникающем ранении грудной клетки являются
6. а) пневмоторакс
7. б) гемоторакс
8. в) свернувшийся гемоторакс
9. г) продолжающееся кровотечение в плевральную полость
10. д) сам факт проникающего ранения
26. Оптимальным доступом для ушивания ранений сердца является
6. а) передне-боковая торакотомия на стороне ранения
7. б) передне-боковая торакотомия слева
8. в) стернотомия
9. г) задне-боковая торакотомия слева
10. д) левосторонняя торакотомия независимо от стороны ранения
27. Характерным признаком разрыва легкого является
6. а) кровохаркание
7. б) гемоторакс
8. в) пневмоторакс
9. г) затемнение легкого при рентгенологическом исследовании
10. д) гемо-пневмоторакс
28. Задача. Больной Б,. 46 лет, жалуется на сильные боли в правой половине грудной клетки, усиливающиеся при вдохе, одышку, общую слабость. Считает себя больным в течение 2 часов, когда был сбит грузовым автомобилем, после чего отметил появление боли в правой половине груди, затруднение вдоха, нехватку воздуха, резкое усиление боли при перемене положения, головокружение. Общее состояние больного тяжелое. Кожа и видимые слизистые бледные, цианотичные, кожа покрыта липким потом. Грудная клетка асимметричная, правая половина отстает в акте дыхания. Определяются множественные ссадины на правой боковой поверхности, визуально определяется смещение участка грудной стенки во время дыхания. Пальпация правой половины грудной клетки вызывает резкую болезненность, определяется костная крепитация в местах двойных переломов V-VIII ребер и подкожная крепитация в виде «хруста снега». Пальпация левой половины – без особенностей. При перкуссии справа в нижних отделах – укорочение и притупление перкуторного звука, выше – тимпанит, слева - легочный звук; границы сердца в пределах нормы. Аускультативно: тоны сердца приглушены, ритмичные, над левым легким - везикулярное дыхание, над правым – дыхание 43 практически не проводится. Пульс -128 ударов в 1 минуту, АД – 90/45 мм. рт. ст. Число дыхательных экскурсий – 36 в 1 минуту. На обзорной рентгенограмме ОГП справа определяются переломы Y – YI – YII – YIII ребер по передней и задней подмышечной линиям. Легкое коллабировано на ½, нижние отделы легочного поля справа гомогенно затемнены до уровня YI ребра с четкой горизонтальной границей. Дополнительные исследования. Анализ крови: Эритр.-3,0*1012/л, Нв - 86 г/л, Лейк. - 12,8*109 /л, П - 10%, Сегм. - 75%, Лимф. - 10%, Мон. -5%, СОЭ-4 мм/час. Сформулируйте диагноз. Определите лечебную тактику. Перечислите необходимые дополнительные исследования.
2.Основные группы аппаратуры и инструментов, необходимые для выполнения любой видеолапароскопической операции.
3.Абсолютные противопоказания к выполнению лапароскопических операций.
4.Относительные противопоказания к выполнению лапароскопических операций.
5.Что представляет собой операция «Адгезиолизис»?
6.Перечислите специфические осложнения лапароскопических операций.
7.Отличие торакоскопических операций от лапароскопической методики.
8.Группы оперативных вмешательств, выполняемые с помощью интервенционной радиологии.
9.Объясните суть метода баллонной дилатации.
10.При каком заболевании используется имплантация Кава-фильтра?
11.Эндоскопически негативная ГЭРБ встречается в:
§ 15%
§ 45%
§ 60%
§ 70%
12.Перед колоноскопией премедикация включает:
§ Спазмолитики
§ Наркотики
§ Премедикация не требуется
13.Перед колоноскопией необходимо выполнить:
§ Ирригоскопию
§ Рентген брюшной полости
§ Ректороманоскопию
§ УЗИ брюшной полости
14.Осмотр ободочной кишки производится в положении:
§ Лёжа на живота
§ Лёжа на спине
§ На правом боку
§ На левом боку
15.Показаниями к жесткой бронхоскопии являются:
§ Бронхоэктатическая болезнь
§ Хронический бронхит
§ Стеноз трахеи
§ Статус астматикус
16. В последние годы малоинвазивная хирургия развивается по двум основным направлениям:
§ Видеоэндоскопическая хирургия
§ Видеолапароскопическая хирургия
§ Торакоскопическая хирургия
§ Интервенционная радиология
17.Оборудование для обеспечения доступа в брюшную полость:
§ Инсуффлятор газа
§ Троакары различного диаметра
§ Инструменты
18. Набор лапароскопических хирургических инструментов:
§ Зажимы
§ Диссектор
§ Крючок для рассечения и коагуляции тканей
§ Ножницы, атравматичные иглы и иглодержатель
19. Смысл паховой герниопластики заключается в укрытии:
§ Медиальной паховой ямки синтетической сеткой
§ Латеральной паховой ямки синтетической сеткой
§ Медиальной и латеральной паховых ямок синтетической сеткой
20.Перечислите варианты ваготомии:
§ Стволовая
§ Селективная проксимальная
§ Задняя стволовая в сочетании с передней серомиотомией
21.В хирургическое отделение стационара обратилась больная С. 38 лет, с жалобами на сильные боли в эпигастральной области, которые распространились на весь живот.Была однократная рвота, t 37.7’ C. При обзорной рентгенографии органов брюшной полости изменений не обнаружено.
Какой метод исследования должен назначить врач в первую очередь? Какова дальнейшая тактика врача?
22. Больной, 42 лет, обратился к врачу с жалобами на «тупые» боли в эпигастральной области и за грудиной, обычно возникающие после еды, а также при работе нагнувшись. На высоте болевого приступа иногда возникает рвота, чувство нехватки воздуха. Симптомы заболевания появились год назад, имеют тенденцию к прогрессированию.
При осмотре: Кожные покровы бледно-розовые, обычной влажности. В легких везикулярное дыхание, значительно ослаблено в нижних отделах левого легкого. Там же нечетко выслушиваются кишечные шумы. ЧДД - 16 в 1 минуту. Пульс - 73 в 1 минуту, ритмичный. АД- 130/85 мм. рт. ст. Тоны сердца приглушены, ритмичные. На передней брюшной стенке рубец от срединной лапаротомии, выполненной, со слов больного, год назад по поводу проникающего в брюшную полость ножевого ранения. Живот не вздут, мягкий, при пальпации безболезненный во всех отделах. Симптомов раздражения брюшины нет. Печень по краю реберной дуги. Селезенка не пальпируется. Стул регулярный, оформлен. Мочеиспускание свободное, безболезненное.
О каком заболевании можно думать?
Какие методы исследования подтвердят Ваш диагноз?
23. У больной 45 лет 7 месяцев назад появились жалобы на боли за грудиной в проекции нижней её трети, возникающие во время приема пищи и почти постоянное чувство жжения в пищеводе. Изредка наблюдались явления дисфагии.
Объективно: шея правильной формы, безболезненная при пальпации. Грудина без особенностей. Эпигастральная область обычной формы, безболезненная. При эзофагоскопии было установлено выпячивание левой стенки пищевода на уровне 33 см от резцов размерами 3 х 3 см с неизмененной слизистой и входом в него до 2 см. Больная ранее не лечилась, впервые обратилась к врачу.
Ваш диагноз?
Какие дополнительные методы исследования следует выполнить?
24. У больной 26 лет среди полного здоровья появилась дисфагия, возникли боли за грудиной после проглатывания пищи, срыгивание непереваренных кусков пищи. Нища лучше проходит после запивания её теплой водой, молоком или чаем. При резком откидывании головы и наклоне туловища назад больная иногда чувствовала, как пища « проваливалась» в желудок. Объективно: полость рта, шея, грудина, эпигастральная область без особенностей.
Ваш предварительный диагноз? Какие дополнительные методы исследования необходимо выполнить?
Дата добавления: 2020-12-22; просмотров: 257; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
