Рис, 26.3.5. Внешний ви д лицевого нерва (ствола и его ветвей) в операционной ране после проведения
Тотальной паротидэктомии.
После выделения ствола лицевого нерва проводят отсепарирование кожно - жирового лоскута с обнажением наружной доли околоушной железы. Отслоенный лоскут прошивают шелковой лигатурой - держалкой. На лоскут накладывают марлевую салфетку, смоченную теп- лым физиологическим раствором, для предотвращения его высыхания. Дальнейшее препари- рование лицевого нерва осуществляют по его ветвям. Известны разные варианты разветвле- ния лицевого нерва (рис. 26.3.1) в околоушной железе. Необходимо знать, что в направлении к периферии железы ветви нерва подходят ближе к поверхности железы, а у ее края лежат непо- средственно под фасцией. Заканчивают удаление опухоли (единым блоком вместе с железой) перевязкой и пересечением главного выводного протока. При проведении тотальной пароти- дэктомии лицевой нерв берут на держалки и приступают к удалению глубокой доли околоушной железы. Перевязывают наружную сонную артерию перед вступлением ее в ложе железы, у верхнего края заднего брюшка двубрюшной мышцы. Острым и тупым путем выделяют и удаляют глубокую долю околоушной железы. Гемостаз. Внешний вид операционной раны на заключительном этапе операции представлен на рис. 26.3.4 - 26.3.5. Кожно - жировой лоскут укладывают на место и зашивают непрерывным швом (можно одиночными швами). Рану не дренируют. На область послеоперационной раны накладывают асептическую давящую повязку на 5-6 дней. Если на следующий день после операции повязка промокает кровью насквозь, то делают перевязку с наложением асептической повязки.
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ, ИХ ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
Одним из наиболее часто встречающихся осложнений паротидэктомии является вре- менный парез мимической мускулатуры лица, который возникает вследствие развития по- сттравматического неврита лицевого нерва. Необходимость в восстановительном лечении больных с посттравматическим невритом лицевого нерва после паротидэктомии возникает не всегда. В некоторых случаях, парез мимической мускулатуры лица выражен нерезко и мало беспокоит больных. В данных случаях парез мышц исчезает самостоятельно в течение не- скольких недель после операции. Из 395 наблюдаемых в нашей клинике больных, которым проводили паротидэктомию по поводу новообразований околоушной железы, послеоперацион- ный посттравматический неврит лицевого нерва имелся у 281, что составило 71,3% (И.Б. Кинд- рась, 1987). Пол и возраст не оказывают влияния на частоту его возникновения. По данным ав- тора, в 49% случаев был парез всех мимических мышц на стороне операции (рис. 26.4.1), а в 51 % - одной или нескольких ветвей. Частота и тяжесть поражения зависит от вида оперативно- го вмешательства и его объема. Чаще всего посттравматический неврит развивается после то- тальной (100% больных) и субтотальной (67%) паротидэктомии. Частота осложнений после
661
26. ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
частичной паротидэктомии составляет 67%. При тотальной паротидэктомии, в большинстве случаев, в процесс вовлекаются все ветви лицевого нерва, тогда как при других паротидэкто- миях- отдельные его ветви.
Наиболее тягостным для больных является парез мышц, иннервируемых скуловыми вет- вями лицевого нерва (рис. 26.4.2). Больные жалуются на отсутствие смыкания век при морга- нии, невозможность сомкнуть веки при зажмуривании, слезотечение, быструю утомляемость при чтении или просмотре телевизионных передач. Пребывание на солнце или в условиях по- ниженной температуры приводит к появлению режущих болей в глазу, сопровождающихся обильным слезотечением. Больные вынуждены постоянно прикрывать глаз. При длительном существовании пареза перечисленные клинические симптомы усиливаются, развивается ксе- рофтальмия, кератоконъюктивиты, понижается зрение. По мере выздоровления появляется полное смыкание век при зажмуривании, но еще сохраняется отсутствие их смыкания при мор- гании (рис. 26.4.3-а,б). Выздоровление наступает в сроки от 2 до 5 месяцев. В редких случаях эти явления наблюдаются до года и более.
Может встречаться изолированное поражение щечных ветвей лицевого нерва. Больные жалуются на нарушение приема пищи, которая остается между слизистой оболочкой щеки и зу- бами, нарушение носового дыхания на стороне операции. При осмотре имеется сглаженность носо - губной складки и уплощение крыла носа, нарушение или полное отсутствие подвижности верхней губы и крыла носа. При улыбке, оскале зубов отмечается уплощение половины верх- ней губы и смещение ее в здоровую сторону (рис. 26.4.4).
Наиболее часто развивается парез мышц, иннервируемых шейно - лицевой группой вет- вей - краевой ветвью. В этом случае наблюдается нарушение подвижности угла рта, смещение средней линии рта в здоровую сторону, которое усиливается при оскале зубов (рис. 26.4.5). У больных нарушается акт жевания, жидкая пища не удерживается, затрудняется речь.
В ряде случаев причиной нарушения функции мимических мышц может быть ухудшение трофики лицевого нерва вследствие пересечения, в процессе операции, шилососцевидной ар- терии, являющейся ветвью задней ушной артерии, которая в свою очередь ответвляется от на- ружной сонной артерии. Характерным, для данной категории больных, явилось отсроченное появление клинических симптомов осложнения - на второй, третий день, реже через 6-12 часов после операции. При этом парез бывает маловыраженным, а восстановление функции проис- ходит в течение 2-3 недель. Подтверждением роли нарушения кровоснабжения нерва в возник- новении неврита служит тот факт, что после однотипных операций с препарированием лицево- го нерва (частичной, реже субтотальной паротидэктомии), при сохранении указанного сосуда, функция мимических мышц страдала меньше и быстрее приходила к норме. Отсроченное по- явление пареза и постепенное его нарастание объясняется влиянием послеоперационного оте- ка нерва и окружающих его тканей, что, естественно, усугубляет нарушение трофики нервных структур.
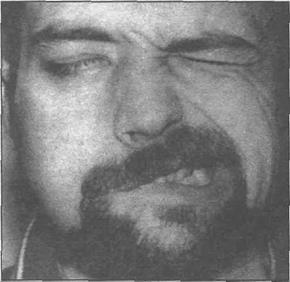

Рис . 26.4.1. Посттравматический неврит ли- Рис. 26.4.2. Посттравматический неврит ску- цевого нерва справа. Больному проведена ловой ветви лицевого нерва слева через 10 тотальная паротидэктомия справа. дней после субтотальной паротидэктомии.
662
26.4. Послеоперационные осложнения, их профилактика и лечение

Рис. 26.4.3. Посттравматический неврит скуловой ветви лицевого нерва справа через 2 месяца после частичной паротидэктомии по поводу доброкачественной опухоли околоушной железы:
а) полно е смыкани е век при зажмуривании; б ) отсутстви е смыкания век при моргании .

Рис . 26.4.4. Посттравматический неврит щеч- Рис. 26.4.5. Посттравматический неврит ных ветвей лицевого нерва слева через 4 краевой ветви лицевого нерва слева через 7 дня после субтотальной паротидэктомии. дней после субтотальной паротидэктомии.
Для профилактики возникновения нарушения функции мимических мышц в результате ухудшения питания лицевого нерва (при пересечении питающего его сосуда) необходимо щадящее отношение к шилососцевидной артерии, которая питает внечерепную часть лице- вого нерва.
Медикаментозное лечение и миогимнастика, при повреждении лицевого нерва, описаны в главе "Невриты лицевого нерва" данного Руководства. Помимо медикаментозного лечения и миогимнастики И.Б. Киндрась (1987) рекомендует в комплексном лечении применять миоэлек- тростимуляцию по 15-20 минут на сеанс (количество сеансов - 25-30). Электроды для стимуля- ции фиксируют под лейкопластырем в области двигательных зон мышц лица, куда за 30-40 ми- нут до начала процедуры вводят по 0,3 мл АТФ (всего 1,5 мл препарата). Миоэлектростимуля- ционное воздействие, помимо сочетания с активными и пассивными движениями, включают также одновременное использование "импульсной" гимнастики (рис. 26.4.6-а,б).
663
26. ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ

а) б )
Рис. 26.4.6. Послеоперационный неврит лицевого нерва. Больной проведена субтотальная паротидэктомия справа. Вид больной (наблюдение И.Б. Киндрась, 1987): а) через 6 дней после операции (при оскале зубов); б) через 2,5 месяца.

Рис. 26.4,7 . Очерчена область нарушения кожной чувствительности после субто- тальной паротидэктомии по поводу доб- рокачественной опухоли околоушной железы.
Рис. 26.4.8. Термическийожог(настольной лампой) мочки ушной раковины после частичной паротидэктомии.
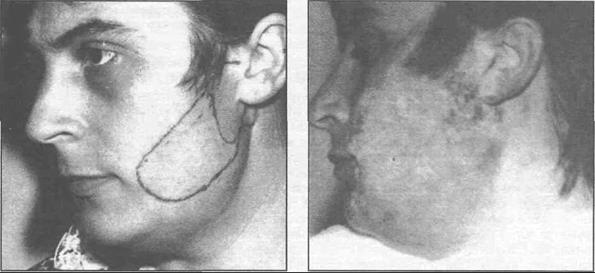
Нарушение чувствительности кожи околоушной области и ушной раковины наблю- дается у всех больных после паротидэктомии. Согласно исследованиям нашего сотрудника - И.Б. Киндрася (1987) ,чаще всего нарушенной оказывается чувствительность нижней половины ушной раковины и области отсепарирования кожного лоскута (рис. 26.4.7). В некоторых случаях после тотальной паротидэктомии имеется нарушение чувствительности кожи височной облас- ти. Осложнение возникает вследствие травмы большого ушного и ушно-височного нерва. Из-за полного отсутствия или резкого снижения чувствительности кожи ушной раковины и околоуш- ной области у больных появляются неприятные ощущения при прикосновении, умывании и т.д. В некоторых случаях может наблюдаться даже термический ожог (рис. 26.4.8). С течением вре- мени наблюдается постепенное восстановление чувствительности кожи. Профилактикой пол-
664
26.4. Послеоперационные осложнения, их профилактика и лечение

 ного нарушения чувствительности мочки уха является сохранение ушной ветви большого ушно- го нерва, идущего к мочке ушной раковины.
ного нарушения чувствительности мочки уха является сохранение ушной ветви большого ушно- го нерва, идущего к мочке ушной раковины.
Рис . 26.4.10. Краевой некро з кожного лоскута после проведения субтотальной паротидэктомии.
Рис . 26.4.9. С е ром а в области послеоперационной раны.
Слюнные свищи наблюдаются в 9% случаях после паротидэктомий. Чаще они развива- ются после частичной и реже - при субтотальной паротидэктомий. После тотальной паротидэк- томий слюнные свищи не возникают, т.к. при операции проводится удаление всей массы желе- зы. Характерной особенностью послеоперационных свищей является их нестойкость, в отличие от посттравматических слюнных свищей. Больных беспокоит истечение слюны из свищевого отверстия, усиливающееся при приеме пищи. Из-за раздражения кожи щеки и шеи вытекающей слюной может возникнуть экзема. Причина развития слюнных свищей - это травма паренхимы железы при сохранении большей ее части. Встречаются они наиболее часто после частичной паротидэктомий. Немаловажное значение имеет расположение линии операционного разреза, которая у большинства больных со свищами проходит над поврежденной, но продолжающей функционировать паренхимой железы.
А) б)
Рис. 26.4.11. Проявление аурикуло -темпорального синдрома у больной после субтотальной паротидэктомий:
а) очерчена область гиперемии;
б) темное окрашивание у этой же больной - область "вкусового потения", определенная йод - крахмальной пробой Минора (наблюдение И.Б. Киндрась, 1987).
665
 26. ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
26. ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
Рис. 26.4.12. Аурикуло -темпоральный синдром после паротидэктомий. Пробой Минора определяется "вкусовое потение" в области иннервации:
а) ушно - височного нерва;
б ) большого ушного нерва;
в) ушно - височного и большого ушного нервов.'
Лечение послеоперационных слюнных свищей консервативное, рольным назначается не- стимулирующая слюновыделение диета, теплые ванночки с КМпО4 (в разведении 1:4000 при температуре 37°С) в течение 15 минут с последующим ультрафиолетовым облучением в субэри- темных дозах на протяжении 7-10 дней. При длительно функционирующих слюнных свищах мож- но использовать его промывание 10% раствором натрия хлорида (гипертоническим раствором) с последующим наложением давящей повязки на несколько часов, а также ванночки с марганцово- кислым калием и содовым раствором с последующим кварцеванием. Вместо гипертонического раствора для промывания используется 60% раствор этилового спирта.
"Слюнные опухоли" - это ограниченное скопление слюны под кожным лоскутом, т.е. в области послеоперационного дефекта мягких тканей. Происхождение "слюнных опухолей" та- кое же, как и слюнных свищей. Различие заключается в том, что при слюнном свище слюна вы- деляется через кожную послеоперационную рану, а при "слюнной опухоли" - скапливается под кожей. Локализуются они чаще у переднего края околоушной железы, т.е. вдалеке от послеопе- рационного рубца. При ограниченном скоплении слюны вокруг нее образуется болезненная инфильтрация мягких тканей. Диагностируется "слюнная опухоль" не в первые дни после опе- рации, а через 7-10 дней, т.е. когда послеоперационный отек уменьшается и в толще мягких тканей пальпируется флюктуирующее образование с более или менее четкими границами, диаметром до 2-3 см. При первой пункции получают слюну с примесью крови, а в дальнейшем - разной степени вязкости слюну с осадком в виде хлопьев. Лечение "слюнных опухолей" прово- дится с использованием активного дренажа (см. лечение кист слюнных желез), промыванием гипертоническим раствором и наложением давящей повязки на 2-3 дня.
666
Г
26.4. Послеоперационные осложнения, их профилактика и лечение
Серома - это ограничение скопления серозной жидкости под кожным лоскутом. Распола- гается серома в позадичелюстной области (занижнечелюстной ямке). Выявляется чаще сразу же после снятия давящей повязки. Жалоб больные не предъявляют. Припухлость в виде купо- лообразного выпячивания в области заднего края кожного лоскута у линии швов. Кожа в этом месте гиперемированная с выраженным синюшным оттенком (рис. 24.4.9), пальпация безбо- лезненная, имеется флюктуация. При разведении краев раны выделяется серозная жидкость в количестве от 1,5 до 3 мл.
Серомы возникают при неправильном наложении давящей повязки, которая не обеспечи- ла равномерного прижатия кожного лоскута к ложу удаленной железы. Наблюдаются чаще при тотальной паротидэктомии.
После удаления серозной жидкости из-под кожного лоскута на рану накладывается да- вящая повязка на 2-3 дня.
Краевой некроз кожного лоскута (рис. 26.4.10) возникает после длительных оператив- ных вмешательств, сопровождающихся ранним отпрепарированием кожного лоскута больших размеров. Развитию краевого некроза способствует высыхание лоскута при операции (должен покрываться марлей, смоченной физиологическим раствором), неправильное наложение да- вящей повязки - сильное прижатие лоскута к сосцевидному отростку височной кости. Скопив- шаяся под лоскутом жидкость также ухудшает питание лоскута и способствует возникновению краевого некроза.
Если во время длительно проводимой операции наблюдается изменение цвета края кож- ного лоскута, т.е. он приобретает синюшную окраску, то этот участок кожного лоскута подлежит иссечению. Это делается с целью профилактики развития краевого некроза лоскута. Для про- филактики этого осложнения рекомендуется отпрепарировать кожно - жировой лоскут не на на- чальном этапе паротидэктомии, а только после обнаружения ствола лицевого нерва, т.е. после выполнения длительного и сложного этапа операции.
Аурикуло - темпоральный синдром является одним из самых частых осложнений по- сле проведения паротидэктомии. Согласно исследованиям, проводимым в нашей клинике, ау- рикуло - темпоральный синдром может встречаться после всех видов паротидэктомии: частич- ной паротидэктомии - в 27%, субтотальной - в 36%, тотальной - в 92% (И.Б. Киндрась, 1987). Возникает он в сроки от 1 месяца до 7 лет. Находится в прямой зависимости от объема опера- ции. Быстрее всего клиническая симптоматика проявляется после частичной паротидэктомии - в сроки от 1 до 12 месяцев. После субтотальной паротидэктомии - в период от 3 месяцев до 3 лет, а тотальной - от 1 года до 7 лет.
Больные жалуются на покалывание, чувство жара, жжение, боль, покраснение кожи и появление капель пота на ней, т.е. в околоушной области на стороне операции. Вся симпто- матика наиболее ярко проявляется во время приема острой, пряной или горячей пищи. При отсутствии аппетита интенсивность клинической симптоматики синдрома заметно снижается. Гиперемия кожи появляется через 15-25 секунд после начала приема пищи, а появление пота - через 30-45 секунд. При незначительной выраженности симптомов их проявление задержи- вается в 2-3 раза. "Вкусовое потение" прекращается сразу после окончания приема пищи, а гиперемия кожи сохраняется до 30-40 минут. Интенсивность гиперемии и "вкусового потения" может быть различной - от малозаметной до резко выраженной. У некоторых больных появ- ляются лишь несколько капель пота на коже (в виде росы), в других случаях - струйки пота стекают по щеке и увлажняют одежду. При длительном потении появляется мацерация кожи. Гиперемия кожи находится в проекции угла и тела нижней челюсти, распространяется на об- ласть щеки (рис. 26.4.11-а,б).
По этиологии аурикуло-темпорального синдрома И.Б. Киндрась (1987) выделяет три его разновидности, т.е. в одних случаях главную роль в возникновении синдрома играет ушно - височный нерв, а в других- большой ушной нерв, в третьих- оба эти нерва (рис. 26.4.12). Пре- имущественное развитие синдрома наблюдается у больных с послеоперационным нарушением функции мышц.
Лечение аурикуло-темпорального синдрома - это сложный вопрос, который до настояще- го времени не разрешен. Используются как консервативные (3% мазь скополамина гидрохло- рида, спиртовые блокады ушно - височного нерва, рентгенотерапия), так и хирургические мето- ды (пересечение нервов и т.д.). Однако стойкого излечения не наступает. Поэтому в последние годы были предприняты попытки предупредить его развитие. Чтобы препятствовать прораста- нию волокон ушно-височного нерва в потовые железы кожи оперированной области, под кожно - жировой лоскут интерпонируют широкую фасцию бедра (R.B. Sessions et al., 1976; Н.М. Baddour et al., 1980) или деэпидермизированный кожно - жировой лоскут (рис. 26.4.13), взятый в области ягодицы или на боковой поверхности грудной клетки больного (И.Б. Киндрась,1987).
667
26. ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ

Рис. 26.4.13. Паротидэктомия с пластикой послеоперационного дефекта деэпидермизированным кожно -жировым лоскутом:
а) вид операционной раны во время удаления опухоли единым блоком с околоушной железой (виден ствол и ветви лицевого нерва); 6) после паротидэктомии;
в) деэпидермизированный кожно - жировой лоскут уложен на область послеоперационного дефекта в околоушной области и фиксирован в ране кетгутовыми швами.
бва
26.4. Послеоперационные осложнения, и х профилактика и лечение
Среди ДРУГИХ осложнений, которые могут возникнуть после проведения паротидэктомии, выделяют: гематомы (при недостаточном гемостазе или неправильно наложенной давящей повязке), нагноение послеоперационной раны (нарушение асептики во время или после опе- рации), деформация мягких тканей (западение) в области послеоперационной раны, рециди- вы опухолей. При определении зависимости рецидивов от характера проведенной операции было установлено, что после энуклеации опухоли рецидивы возникают в 25-50% случаях, в то время, как после паротидэктомии они были единичными (А.И. Пачес,19б8; Л.П. Мальчикова, 1974; A.M. Солнцев и соавт., 1991; А.А. Тимофеев, И.Б. Киндрась, 1998 и др.). Причины рециди- вирования новообразований околоушной железы: технические погрешности (разрыв капсулы и др.), многоузелковость опухолей (развивающаяся после операции неудаленная опухоль не счита- ется рецидивом, а является продолжением роста первично существующего новообразования), неполноценность строения капсулы (через имеющиеся микроскопические отверстия опухолевая ткань проникает в паренхиму железы и образуются, так называемые, узелки - сателлиты).
КОНТРОЛЬНЫЕ ТЕСТЫ ОБУЧЕНИЯ
ответ;
1. Кака я из перечисленны х опухолей относится к эпителиальным?:
-лимфа нгиома;
+ аденома;
-гемангиома;
-невринома;
-фиброма;
-липома;
-хондрома.
2. Кака я из перечисленны х опухолей относится к не- эпителиальным?:
- плеоморфная аденома;
- светлоклеточная аденома;
- онкоцитома;
+ липома;
-аденолимфомэ,
- сально клеточная аденома.
3. Синоним плеоморфной аденомы:
- онкоцитома;
™липома;
-аденолимфома;
+ смешанная опухоль;
- мономорфная аденома;
- базальноклеточная аденома.
4. В какой железе наиболее часто образуется плео- морфная аденома?:
-малой слюнной железе;
- подъязычной железе;
-поднижнечелюстной железе;
+ околоушной железе.
5. Плеоморфная аденом а - это опухоль какого про- исхождения? :
+ эпителиального;
- неэпителиапьного;
- смешанного.
6. Рост плеоморфной аденомы околоушной железы:
- сопровождается сильной болью в области опухоли;
- сопровождается ноющей болью в области опухоли;
+ бессимптомный.
7. Может л и наблюдатьс я колебание размеров пле- оморфной аденомы слюнной железы по мере ее роста? :
- нет, не может;
+ может, но редко;
~ наблюдается всегда.
8. Может л и наблюдатьс я ускорение роста плео- морфной аденомы слюнной железы при доброкаче- ственном ее росте?:
- нет, не может;
• может.
" - неправильные ответы.
9. В плеоморфной аденоме околоушной железы мо- гут ли встречаться кистозные полости?:
+ могут;
- нет, не могут.
10. За счет чего происходит резкое увеличение раз- меров плеоморфной аденомы слюнной железы при доброкачественном ее росте?:
- за счет роста опухолевой ткани;
+ накопление секрета в кистозных полостях;
- за счет скопления слюны в железе;
-з а счет скопления крови при затруднении кровообра- щения.
11. Какой плотности на ощупь плеоморфная адено- ма околоушной железы?:
+ плотная;
- мягкая;
-тестовидная.
12. Бугристость плеоморфной аденомы слюнной железы:
- является признаком озлокачествления;
- является признаком рецидивирования;
+ не является признаком злокачественного роста.
13. Если плеоморфная аденома представлена мно- жественными узлами, то это указывает:
- на ее озлокачествление;
+ на рецидивирующие опухоли;
- ни на что не указывает.
14. Айсберг - опухолями называют плеоморфные аденомы, которые локализуются:
- в поднижнечелюстной железе;
- на твердом нёбе;
+ в позадичелюстной области;
-н а мягком нёбе;
- в ретромолярной области.
15. Функция околоушной железы при локализации в ней плеоморфной аденомы:
- резко уплетается;
- уменьшается, но не резко;
+ не изменяется.
16. На сиалограмме плеоморфная аденома около- ушной железы выявляется:
- в виде скопления контраста в центре опухоли;
- в виде скопления контраста в железе по периферии опухоли;
+ 8 виде ограниченного дефекта наполнения ацинусов и протоков железы;
- в виде деформации и расширения протоков железы вокруг локализации опухоли.
669
А.А . Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
КИСТЫ ЧЕЛЮСТЕЙ
| 27.1. РАДИКУЛЯРНЫЕ КИСТЫ | 676 |
| 27.2. ФОЛЛИКУЛЯРНЫЕ КИСТЫ | 664 |
| 27.3. ПАРАДЕНТАЛЬНЫЕ КИСТЫ | 686 |
| 27.4. ЭПИДЕРМОИДНЫЕ КИСТЫ | 688 |
| 27.5. НЕОДОНТОГЕННЫЕ КИСТЫ ЧЕЛЮСТЕЙ | 689 |
| 27.6. ЛЕЧЕНИЕ КИСТ ЧЕЛЮСТЕЙ | 691 |
Киста — это полостное образование доброкачественного характера, локализующееся в костных или мягких тканях, имеющее жидкое или полужидкое содержимое, стенка которого вы- стлана эпителием. Псевдокиста лишена эпителиальной выстелки.
Кисты челюстей могут быть одонтогенного и неодонтогенного происхождения. Одонто- генные кисты делятся на: радикулярные (апикальные, латеральные, субпериостальные, рези- дуальные), фолликулярные, парадентальные и эпидермоидные.
Неодонтогенные кисты подразделяются на: носонебные (резцового канала), глобуло- максиллярные (шаровидно-верхнечелюстные) и носоальвеолярные (носогубные).
РАДИКУЛЯРНЫЕ КИСТ Ы
Радикулярные кисты челюстей встречаются наиболее часто и возникают при развитии хронического воспалительного процесса вокруг корня зуба. При анализе собственных клиничес- ких наблюдений (1000 челюстных кист) выявлено, что радикулярные кисты встречались в 85% случаев. Почти одинаково часто они обнаруживаются как у мужчин, так и у женщин. Наиболь- шее число кист обнаруживается в возрасте от 20 до 45 лет. Это связано с тем, что в данном возрастном периоде зубы наиболее часто поражаются кариозным процессом, осложненным воспалительными изменениями в периапикальных тканях. Радикулярные кисты на верхней че- люсти встречаются несколько чаще, чем на нижней, соответственно: 56% (на верхней) и 44% (на нижней челюсти).
Радикулярные кисты возникают в результате наличия хронического воспалительного процесса в периодонте . Известно, что Маляссе (1885 г.) и Н.А. Астахов (1908 г.) на внутренней поверхности периодонта почти в каждом зубе обнаружили эпителиальные клеточные островки, которые сохраняются в течение всего периода жизни. В результате раздражающего воздейс- твия воспалительного процесса, в некоторых случаях, происходит пролиферация эпите- лиальных клеток, которые могут выстилать полость околокорневой гранулемы с последующим образованием кисты. В других же случаях, под влиянием химических веществ образующихся при воспалении, эпителиальные клетки размножаются и разрастаются, формируя микроско- пические полости. Последние постепенно наполняются кистозным содержимым, увеличиваются в размерах, лопаются и сливаются в единое кистозное образование.

А) б)
Рис. 27.1.1. Развитие радикулярной кисты. Стадия кистогранулемы (а, б).
Рост кисты происходит медленно, за счет увеличения объема кистозного содержимого, что вызывает давление на окружающую кость и приводит к атрофии последней (рис. 27.1.1). В челюсти может образоваться костный дефект и киста продолжает свой рост под надкостницей (субпериостальная киста). Киста растет за счет более высокого, чем в кости, давления кистоз- ной жидкости.
676
27.1. РАДИКУЛЯРНЫЕ КИСТЫ
 Рис . 27.1.2. Внешний вид больной с радикулярной кистой верхней челюсти слева.
Рис . 27.1.2. Внешний вид больной с радикулярной кистой верхней челюсти слева.
П атоморфология. Оболочка кисты представлена соединительной тканью, кото- рая непосредственно прилежит к окружающей кости, а изнутри она выстлана эпителием. Эпителиальная выстилка построена наиболее часто по типу многослойного плоского эпите- лия полости рта без полного его ороговения. В
редких случаях, кисты могут быть выстланы цилиндрическим, кубическим или мерцательным эпителием. В оболочке радикулярной кисты, микроскопически всегда можно выявить воспали- тельные изменения, которые выражены в той или иной степени. Воспалительные явления при- водят к эрозии эпителия с последующим некрозом части или всей оболочки. При морфологиче- ском изучении оболочки кисты, в некоторых случаях, удается обнаружить эпителиальную выс- тилку лишь на отдельных участках.
К характерным особенностям строения радикулярных кист следует отнести наличие в их содержимом и стенках холестерина. Его появление связывают с распадом клеточных структур, богатых липидами . При повторных обострениях (нагноении) кист, в окружающей кистозную оболочку кости, наблюдаются воспалительные изменения.
К линика. Жалобы больных при радикулярных кистах могут отсутствовать, т.к. протекают бессимптомно, а ее обнаружение — это нередко случайная находка при рентгенографии зубов во время их лечения. В других случаях жалобы сводятся к наличию деформации челюсти или свищей на альвеолярном отростке. При нагноении кист ухудшается общее состояние, появля- ются симптомы интоксикации и другие признаки воспалительного процесса (боли и т.п.). Поэто- му нередко кисты выявляются при нагноении. Сдавление сосудисто-нервного пучка на нижней челюсти может вызвать симптом Венсана (парестезию нижней губы).
Кисты челюстей редко вызывают деформацию лица. Во многом это зависит от их локали- зации. Чаще асимметрия лица может возникнуть при наличии кист во фронтальном отделе верхней и нижней челюстей. При прорастании кисты, развивающейся от центральных резцов верхней челюсти в сторону носовой полости, можно обнаружить валик Гербера — выпячивание в нижнем носовом ходу, выявляемое при риноскопии.
При осмотре полости рта определяется сглаженность или выбухание округлой формы передней стенки челюсти в области переходной складки. Пальпация деформации безболез- ненная, границы выбухания четкие. При развитии кисты от зуба, корень которого обращен в сторону неба (боковой резец, второй премоляр, первый моляр) наблюдается истончение, а ино- гда и рассасывание небной пластинки верхней челюсти. На небе пальпируется ограниченное полушаровидное выбухание (рис 27.1.2).
Кисты в области больших коренных зубов часто растут в сторону верхнечелюстной пазухи не вызывая видимой деформации челюсти. При локализации кист в области угла и ветви нижней челюсти деформация последней отмечается лишь при очень больших раз- мерах опухолеподобного образования. Если киста исходит от корней второго или третьего моляра нижней челюсти, то она может располагаться ближе к язычной поверхности, т.к. с другой стороны имеется мощный слой компактной и губчатой кости. Нервно-сосудистый пучок на нижней челюсти оттесняется кистой по мере ее роста, в патологический процесс не вовлекается.
При пальпации костная ткань над кистой может прогибаться и потрескивать при на- давливании, т.е. появляется «пергаментный хруст» (симптом Дюпюитрена). Обязатель- ным условием для его появления является наличие костного дефекта с противоположной стороны по отношению к надавливаемому участку кости. Симптом Дюпюитрена возможен при прорастании кисты в верхнечелюстную пазуху (полость носа). Жидкость, которая за- полняет кистозную полость при этом симптоме, должна изменить свой объем внутри кост- ной ткани, а это возможно только при ее смещении. Симптом «пергаментного хруста» описан Дюпюитреном как один из признаков костной саркомы. Он встречается не только при кистах, но и при кистозных формах доброкачественных опухолей челюстей (амелоб- ластоме, остеобластоме).
677
27. КИСТЫ ЧЕЛЮСТЕЙ

В ) Г )
Рис. 27.1.3. Рентгенограммы больных с радикулярными кистами, локализующимися на нижней челюсти (а, б, в, г).
При наличии дефекта кости челюсти под слизистой оболочкой пальпируется костное ок- но, а в его центре определяется флюктуация. Слизистая оболочка в области перфорированно- го участка кости в цвете не изменена. Причинный зуб обычно с кариозной полостью и омерт- вевшей пульпой. Может наблюдаться конвергенция (схождение, сближение) коронок рядом расположенных зубов. Другие зубы, находящиеся в зоне кисты, имеют пониженную электровоз- будимость. Во время лечения зуба пульпэкстрактор может проникнуть за пределы верхушки корня и через корневой канал выделяется прозрачная, соломенно-желтого цвета жидкость. При удалении зуба эта жидкость выделяется через лунку. Зондируя (пуговчатым зондом) послед- нюю врач проникает в полость кисты.

678
А) б)
Рис. 27.1.4. Рентгенограммы нижней челюсти детей
Дата добавления: 2018-11-24; просмотров: 343; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
