Секреция и циркуляция цереброспинальной жидкости
В норме секреция ЦСЖ совершается главным образом сосудистыми сплетениями, находящимися в желудочках мозга, со скоростью 20 мл/ч. В сутки продуцируется около 500 мл ЦСЖ. Объем секретируемой ЦСЖ может варьировать в зависимости от характера питания, водного режима, колебаний активности физиологических процессов. ЦСЖ, попадающая в подпаутинное (субарахноидаль-ное) пространство полости черепа через срединную и латеральные апертуры IV желудочка мозга, распространяется по базальным и конвекситальным его отделам, а также по спинальным субарахноидальным пространствам, достигая при этом конечной цистерны , расположенной в нижней части позвоночного канала, и затем перемещается в обратном направлении. В норме перемещение ЦСЖ из конечной цистерны в полость черепа происходит приблизительно в течение 1 ч.
Циркуляция ЦСЖ обусловлена перепадами гидростатического давления в ликворных путях, пульсацией внутричерепных артерий, изменениями венозного давления в связи с дыханием, положением тела в пространстве и пр. Из подпаутинного пространства ЦСЖ проникает в глубину щелевидных борозд мозга и в сопутствующие погружающимся в мозговое вещество сосудам периваскулярные и перикапиллярные пространства, а также перицеллюлярные щели, известные как межклеточные пространства Вирхова-Робена.
Попадающая в подоболочечные пространства ЦСЖ подвергается резорбции, которая совершается главным образом через арахноидальные ворсины пахионовых грануляций. Через пахионовы грануляции ЦСЖ перемещается в венозную систему головы.
|
|
|
Продукция ЦСЖ и ее резорбция в норме достаточно сбалансированы, что способствует поддержанию относительного постоянства объема ЦСЖ в ликворных путях. В норме общий объем ЦСЖ в полости черепа и позвоночного канала у взрослого человека - приблизительно 140 мл, 30 из которых находится в спинномозговом субарахноидальном пространстве, в частности в конечной цистерне.
Функции цереброспинальной жидкости
Физиологические функции ЦСЖ многообразны. ЦСЖ окружает головной и спинной мозг, обеспечивая механическую поддержку мозга и создание своеобразной амортизирующей системы, участвующей в его механической защите. ЦСЖ участвует в создании относительного постоянства внутричерепного, в частности внутрижелудочкового давления. ЦСЖ участвует в поддержании оптимального водно-электролитного баланса и других проявлений относительного гомеостаза в головном и спинном мозге, а также в выведении продуктов их метаболизма, в частности лактата и СО2
60. Менингеальный синдром: проявления, диагностика.
Менингеальный синдром наблюдается при заболевании или раздражении мозговых оболочек. Состоит из общемозговых симптомов, изменений со стороны черепных нервов, корешков спинного мозга, угнетения рефлексов и изменения спинномозговой жидкости. К менингеальному синдрому относятся и истинно менингеальные симптомы( поражением нервного аппарата, расположенного в мозговых оболочках головного мозга, большинство из которых относится к нервным волокнам тройничного, языкоглоточного, блуждающего нервов).
|
|
|
К истинно мениигеальным симптомам относятся головная боль, щечный симптом(поднимании плеч и сгибании предплечий при надавливании на щеку), Скуловой симптом Бехтерева (постукивание скуловой кости сопровождается усилением головной боли и тоническим сведением мышц лица (болевой гримасой) преимущественно на той же стороне), перкуторная болезненность черепа, тошнота, рвота и изменение пульса. Головная боль является основным признаком менингеального синдрома. Она носит диффузный характер и усиливается при движении головы, резких звуках и ярком свете, бывает очень интенсивной и нередко сопровождается рвотой. Обычно рвота мозгового происхождения внезапная, обильная, возникает без предварительной тошноты и не связана с приемом пищи. Отмечается гиперестезия кожи, органов чувств (кожная, оптическая, акустическая). Больные болезненно переносят прикосновение одежды или постельных принадлежностей. К числу характерных признаков относятся симптомы, выявляющие тоническое напряжение мышц конечностей и туловища (Н. И. Гращенков): ригидность мышц затылка, симптомы Кернига, Брудзинского, Лессажа, Левинсона, Гийена, симптом вставания, бульбо-фациальный тонический симптом Мондонези, синдром «ружейного курка» (характерная поза - голова запрокинута назад, туловище находится в положении переразгибания, нижние конечности приведены к животу). Нередко отмечаются менингеальные контрактуры.
|
|
|
Температура телапри менингите обычно повышена - при гнойных менингитах до 40°С и выше, при серозных и туберкулезных менингитах температурная реакция менее выражена, а при сифилитических менингитах температура нормальная.
Рвота - основной симптом, который обычно сопровождает головную боль, сочетаясь с головокружением. Возникает она без напряжения и тошноты вне приема пищи, имеет "фонтанирующий" характер. Наступает часто при перемене положения тела, при всасывании.
|
|
|
Рефлекторное тоническое напряжение мышц. Характерна поза больного, в положении лежа: запрокинутая голова, выгнутое туловище, "ладьевидный" втянутый живот, руки прижаты к груди, ноги подтянуты к животу (менингеальная поза, поза лягавой собаки, взведенного курка).
Симптом Кернига — ранний и характерный симптом раздражения оболочек. У лежащего на спине ребенка сгибают одну ногу в тазобедренном и коленном суставах, затем пытаются выпрямить ногу в коленном суставе. При положительном симптоме это сделать не удается.
Ригидность мышц затылка.Ребенку, лежащему на спине, врач левой рукой фиксирует грудь, слегка прижимая ее. Правую руку врач подводит под голову больного и совершает несколько пассивных сгибаний головы кпереди. Напряжение (ригидность) затылочных мышц затрудняет это движение и делает его болезненным.
Симптомы Брудзинского(верхний, средний, нижний). Исследуются в положении лежа на спине с вытянутыми конечностями. Верхний симптом заключается в том, что при пассивном сгибании головы ребенка спереди происходит рефлекторное сгибание ног происходит при надавливании в области лобка (средний симптом). Нижний симптом Брудзинского называется сильным пассивным сгибанием одной ноги в коленном и тазобедренном суставах. Ответная реакция выражается рефлекторным сгибанием другой ноги.
Симптом "подвешивания" Лесажа. Если ребенка взять подмышки и поднять над опорой, он подтягивает ноги к животу.
Определенное диагностическое значение у детей раннего возраста имеет симптом Флатау - расширение зрачка при быстром наклоне головы вперед. Следует помнить, что у новорожденных и детей первых месяцев жизни менингеальные симптомы трудно диагностируются из-за физиологического общего повышения тонуса мышц. В связи с этим важное значение приобретает состояние большого родничка (его напряжение или выбухание).
Изменения ликвора. Давление обычно повышено, при серозных менингитах оно может быть еще более высоки, чем при гнойном. Жидкость - мутная (при гнойных менингитах), слегка опалесцирующая (при туберкулезном менингите), прозрачная (при серозных менингитах). Выражением воспаления в оболочках является плеоцитоз(увеличение числа клеток) — увеличение нейтрофилов при гнойных процессах, лимфоцитов при серозных до нескольких сот и тысяч в 1 мкл, Количество белка увеличивается до 0,4 — 1 г/л и более.
61. Гипертензионный синдром: основные клинические и параклинические признаки. Дислокационный синдром. Лекарственная коррекция внутричерепной гипертензии.
Гипертензионный синдром является клиническим проявлением повышения внутричерепного давления. В возникновении и развитии внутричерепной гипертензии (ВЧГ) играют роль нарушения секреции, резорбции и циркуляции спинномозговой жидкости, венозный застой в полости черепа, увеличение объема мозга. Эти изменения возникают при различных патологических состояниях: воспалительных заболеваниях головного мозга и его оболочек (менингит, энцефалит, арахноидит), вирусной инфекции (грипп, корь, ветряная оспа, эпидемический паротит и др.), черепно-мозговых травмах, опухолях головного мозга, аномалиях развития головного мозга и ликворной системы (черепно-мозговая грыжа, гидроцефалия, микроцефалия, краниостеноз, внутричерепная аневризма) [1, 3]. Подъём внутричерепного давления (ВЧД) приводит к снижению церебральной перфузии, затруднению венозного дренирования и нарастанию дислокационных явлений с расстройством витальных функций. Поскольку уровень повышения ВЧД влияет на исход патологического процесса в головном мозге, его динамический контроль и своевременная диагностика приобретают важнейшее значение в медицине, особенно в педиатрии [2, 5]. Так же известно, что повышение внутричерепного давления приводит к нарушению вегетативного статуса, связанного с церебро-кардиальным влиянием, подтверждением чему является известная триада Кушинга, характеризующаяся вегетативным дисбалансом в виде артериальной гипертензии, нарушения дыхания и брадикардии, развивающихся при ишемии структур ствола головного мозга.
клинические и параклинические признаки
Лекарственная коррекция внутричерепной гипертензии 1) отек мозга (лечение - дегидратация, кортикостероиды, антагонисты альдостерона);
2) гиперемия мозга (лечение - контролируемая гипервентиляция, лечебный наркоз барбитуратами, ГОМК, гипотермия);
3) гиперосмолярность (лечение - регидратация, кортикостероиды);
4) сдавление мозга (хирургическое лечение).
Внечерепные причины интракраниальной гипертензии включают в себя:
1) нарушение проходимости дыхательных путей (лечение - интубация, муколитики, аспирация содержимого, бронхоскопия);
2) десинхронизация дыхания (устранение - гипервентиляция, седативные и наркотические средства);
3) “шоковое” легкое (лечение - увеличение экспираторного сопротивления, оксигенотерапия);
4) нарушение венозного оттока (лечение - постуральная венозная гипотония).
???????????????
Дислокационный синдром.
При нарастании ВЧД, особенно если оно обусловлено объемным процессом, увеличивается разница в давлении между различными пространствами черепа, разделенными отростками твердой мозговой оболочки, а так же между задней черепной ямкой и субарахноидальным пространством спинного мозга. Это приводит к смещению целых отделов мозга, и пространства с большим давлением направляются в пространства с меньшим давлением через отверстия, которые формируют образования твердой мозговой оболочки (серповидные отростки, мозжечковый намет) или костные структуры (большое затылочное отверстие). Этот процесс называется вклинением, при этом возникает ущемление вещества мозга.
Различают:
- тенториальное вклинение, при котором наблюдается смещение медиальной части височной доли в вырезку намета мозжечка и сдавление среднего мозга.
- мозжечковое вклинение, сопровождающееся смещением миндалин мозжечка в большое затылочное отверстие и сдавлением продолговатого мозга.
Вклинение мозга в тенториальное и большое затылочное отверстие приводит к опасным и часто смертельным осложнениям. За счет сдавления артерий и вен возникают кровоизлияния и очаги ишемии в стволе головного мозга. Еще больше нарушается отток цереброспинальной жидкости, явления дислокации усиливаются. Поэтому очень важно своевременно распознать эти осложнения.
Симптомы вклинения мозга в тенториальное отверстие.
Усиление головной боли, нарастание расстройств сознания, симптомы поражения четверохолмия (ограничение взора вверх, неравномерность зрачков, ослабление их реакции на свет, вертикальный нистагм, тонические судороги, нарушение дыхания). При латеральном смещении одним из начальных проявлений ущемления в тенториальном отверстии является парез глазодвигательного нерва (одноименного или противоположного), часто возникает при опухолях височных долей.
Симптомы вклинения мозга в большое затылочное отверстие.
Наблюдаются при объемных процессах задней черепной ямки. Характерны: резкая головная боль, ригидность затылочных мышц, вынужденное положение головы, нарушения глотания, нарушение дыхания, брадикардия, расстройства сознания.
Используют следующие методы диагностики: компьютерная томография, магнитно-резонансная томография.
Если признаки вклинения распознаны на ранней стадии – принимают срочные меры: дренирование желудочков, удаление гематомы, опухоли. На поздних стадиях вклинения поражение ствола мозга становится необратимым.
Заболевания нервной системы
1. Острый рассеянный энцефаломиелит: клиника, диагностика, лечение.
2. Классификация острых нарушений мозгового кровообращения. Ишемический инсульт: этиология, патогенез, клиника, диагностика, лечение.
3. Кровоизлияние в мозг: этиология, патогенез, клиника, диагностика, терапия и показания к хирургическому лечению. Субарахноидальное нетравматическое кровоизлияние: этиология, патогенез, клиника, диагностика, терапия и показания к хирургическому лечению.
4. Преходящие нарушения мозгового кровообращения (транзиторная ишемическая атака): этиология, патогенез, клиника, диагностика, лечение.
5. Нейробруцеллез: этиопатогенез, клиника, лечение и профилактика.
6. Острая воспалительная демиелинизирующаяполирадикулонейропатияГийена-Барре: этиология, клиника, диагностика, лечение.
7. Клиническая и нейровизуализационнаядифференциальная диагностика ишемического и геморрагического инсультов.
8. Менингиты: классификация по этиологическому фактору, по патогенезу. Менингококковый менингит: клиника, диагностика, лечение, профилактика.
9. Менингиты: классификация по этиологическому фактору, по патогенезу. Серозные менингиты: туберкулезный и сифилитический: клиника, диагностика, лечение, профилактика.
10. Сирингомиелия: клиника, диагностика, лечение.
11. Вертеброгенные неврологические заболевания. Дорсопатии: компрессионные и рефлекторные синдромы. Люмбоишиалгии и цервикобрахиалгии.
12. Острые энцефалиты: классификация по этиологическлму фактору. Герпетический энцефалит: клиника, диагностика, лечение.
13. Параинфекционные энцефалиты при кори, ветряной оспе, краснухе: клиника, диагностика, лечение.
14. Невралгия тройничного нерва: клиника, диагностика, лечение.
15. Нейропатия лицевого нерва: клиника, диагностика, лечение.
16. Мигрень: классификация, патогенез, клинические формы течение, диагноз. Лечение приступа мигрени. Профилактика приступов мигрени.
17. Боковой амиотрофический склероз: клиника, диагностика, лечение.
18. Рассеянный склероз: патогенез, клиника, диагностика, типы течения.
19. Расстройство деятельности надсегментарного отдела вегетативной нервной системы. Вегетативная дисфункция, этиология, патогенез, клиника, диагностика. Панические атаки.
20. Опоясывающий лишай (герпес): клиника, диагностика, лечение, профилактика.
21. Нейросифилис: клиника, диагностика, лечение.профилактика.
22. Нейропатия срединного, локтевого, лучевого, малоберцового, большеберцового нервов. Туннельные синдромы, консервативная терапия и показания к хирургическому лечению. Синдром карпального канала, кубитального канала.
23. Классификация эпилепсии и эпилептических припадков. Этиология и патогенез эпилепсии и эпилептического синдрома. Лечение эпилепсии.
24. Головная боль напряжения: патогенез, диагностика, лечение.
25. Болезнь Паркинсона: клиника, диагностика, прогноз.
26. Поражение нервной системы при СПИД: клиника, диагностика, лечение, профилактика.
27. Неврозы и неврозоподобные состояния. Клинические проявления, диагностика и лечение.
Нейрохирургия
1. Классификация закрытой черепно-мозговой травмы. Ушиб головного мозга.. Клиника, диагностика, врачебная тактика.
Закрытая ЧМТ
а. сотрясение ГМ
б. ушиб ГМ в. сдавление ГМ
в. Сдавление головного мозга на фоне его ушиба.
Г. Сдавление головного мозга без сопутствующего ушиба.
Д. Повреждения костей свода черепа и головного мозга (ушиб, сдавление).
По степени тяжести закрытые ЧМТ делятся на:
а) легкая степень: утрата сознания (первичная кома) 5-10 мин
б) средняя степень: утрата сознания 15-25 мин
в) тяжелая степень: утрата сознания более 30 мин
Ушиб головного мозга — черепно-мозговая травма, при которой происходит поражение непосредственно тканей головного мозга, всегда сопровождается наличием очага некроза нервной ткани.
Ушиб мозга отличается от сотрясения макроскопически обнаруживаемыми участками повреждения мозгового вещества.
Ушибы часто сопровождаются субарахноидальными кровоизлияниями, переломами костей свода и основания черепа. Наблюдается локальный и генерализованный отек мозга. Чаще всего повреждается выпуклая поверхность полушарий ГМ, при этом нарушается целостность мозговой ткани. Поврежденный участок имеет желтоватый цвет, местами очаги кровоизлияния и размягчения, покрытые неповрежденными оболочками мозга.
Для ушибов легкой степени характерно наличие локального отека, для ушибов средней тяжести – обширных зон геморрагического пропитывания, а для тяжелых – разложение участков мозга и образование мозгового детрита.
Ушиб ГМ может быть ограниченным или распространенным.
Клиника: очаговые + общемозговые симптомы, которые зависят от локализации, размера и тяжести ушиба
а) ушиб лобной доли: парезы и параличи конечностей (чаще моно-); моторная афазия; нарушение сочетанного поворота головы и глаз; лобная психика; хватательные рефлексы
б) ушиб теменной доли: расстройства чувствительности, схемы тела; апраксии; астероагнозия (утрата способности узнавать предметы на ощупь)
в) ушиб височной доли: сенсорная или амнестическая афазия
г) ушиб затылочной доли: зрительные расстройства (гемианопсия, зрительная агнозия)
д) ушиб основания мозга: расстройства сознания, дыхания, сердечной деятельности, терморегуляции
е) ушиб мозгового ствола: расстройства дыхания и сердечной деятельности
Общемозговые симптомы обусловлены сотрясением мозга (см. клинику сотрясений). Лечение ЧМТ:
1. Постельный режим
2. Анальгетики (цитрамон, седальгин, пентальгин, в тяжелых случаях – промедол), седативные и снотворные ЛС (седуксен, элениум).
NB! Седативные ЛС и нейролептики противопоказаны при подозрении на внутричерепную гематому.
3. Диуретики для борьбы с отеком мозга (фуросемид, маннитол)
4. Оксибутират натрия для повышения резистентности мозга к гипоксии
5. Профилактика кровотечения (викасол, аминокапроновая кислота)
6. При низком давлении ликвора – эндолюмбальнофизраствор.
7. Антибиотикотерапия для профилактики инфекционных осложнений
8. В восстановительном периоде – рассасывающая терапия (алоэ, ФИБС, стекловидное тело)
2. Классификация закрытой черепно-мозговой травмы. Сотрясение головного мозга. Клиника, диагностика, врачебная тактика.
Сотрясение ГМ – травматическое повреждение, характеризующееся симптомами диффузного поражения головного мозга с преобладанием в остром периоде стволового синдрома.
В основе сотрясения – механическое воздействие (удар), вызывающий изменение физико-химических свойств мозговой ткани, функционального состояния мембран и набухание синапсов, что приводит к нарушению связи между нейронами. Характерны изменения тонуса сосудистых стенок, способствующие пропотеванию плазмы в межклеточное пространство.
Клиника: характерно наличие общемозговых симптомов при отсутствии очаговых
а) сотрясение ГМ легкой степени: кратковременная потеря сознания (5-10 мин), после чего больной приходит в себя; общее состояние быстро нормализуется; больные жалуются на общую слабость, головокружение, шум в голове, небольшую головную боль, иногда рвоту; обычно эти явления исчезают в течение первой недели
б) сотрясение ГМ средней степени: потеря сознания 15-25 мин; брадикардия; рвота; ретроградная амнезия; снижение периостальных и сухожильных рефлексов; бледность кожных покровов; поверхностное тахипноэ; головокружение и головная боль
в) сотрясение ГМ тяжелой степени: потеря сознания более 30 мин; коматозное состояние; бради- или тахикардия; глоточный рефлекс отсутствует; все сухожильные и периостальные рефлексы угнетены; недержание мочи и кала; ретроградная амнезия; головная боль; нистагм; головокружение; расстройства сна; вначале больной заторможен, оглушен, затем раздражителен, вспыльчив, обидчив, плаксив.
Оказание первой помощи при ЧМТ:
1. На месте происшествия: положить больного на бок; устранить западение языка; освободить верхние дыхательные пути
2. Скорая помощь: очистить дыхательные пути от крови, слизи, рвотных масс; остановить кровотечение; при падении АД – гидрокортизон; при переломах – шины, анальгетики
3. Приемное отделение: аспирация содержимого верхних дыхательных путей, воздуховод, интубация или трахеостомия
Лечение ЧМТ:
1. Постельный режим
2. Анальгетики (цитрамон, седальгин, пентальгин, в тяжелых случаях – промедол), седативные и снотворные ЛС (седуксен, элениум).
NB! Седативные ЛС и нейролептики противопоказаны при подозрении на внутричерепную гематому.
3. Диуретики для борьбы с отеком мозга (фуросемид, маннитол)
4. Оксибутират натрия для повышения резистентности мозга к гипоксии
5. Профилактика кровотечения (викасол, аминокапроновая кислота)
6. При низком давлении ликвора – эндолюмбальнофизраствор.
7. Антибиотикотерапия для профилактики инфекционных осложнений
8. В восстановительном периоде – рассасывающая терапия (алоэ, ФИБС, стекловидное тело)
3. Классификация закрытой черепно-мозговой травмы. Внутричерепные травматические гематомы. Клиника, диагностика, врачебная тактика.
4. Классификация закрытой черепно-мозговой травмы. Диффузное аксональное повреждение.


5. Оценка тяжести черепно-мозговой травмы. Критерии. Распределения типов повреждения головного мозга по степеням тяжести ЧМТ.????



6. Понятие о травматической компрессии головного мозга (причины, клиника, лечебная тактика).
?????????????
Сдавление головного мозга (СГМ) — прогрессирующий патологический процесс в полости черепа, возникающий в результате травмы (внутричерепные гематомы, субдуральныегигромы, очаги ушиба или размозжения, вдавленные переломы, пневмоцефалия) приводящий, по заполнении ёмкости резервных пространств черепа и истощении компенсаторных механизмов, к дислокации и/или ущемлению ствола мозга с развитием угрожающего жизни состояния.
В зависимости от тяжести повреждения и других факторов, приведших к сдавлению головного мозга, нарастание симптоматики может быть быстрым (непосредственно после травмы), либо отсроченным во времени.
Симптоматикаскладывается из: общемозговых (различные виды нарушений сознания, головная боль, многократная рвота, психомоторное возбуждение); очаговых (появление/углубление гемипареза, одностороннего мидриаза, парциальных эпилептических припадков); стволовых симптомов (появление/углубление брадикардии, повышение АД, ограничение взора вверх, тонический спонтанный нистагм, двухсторонние патологические знаки);
Всем больным с сдавление необходима срочная операция, удаление гематомы головного мозга.
7. Эпидуральная гематома – клиника, диагностика и лечение.
Эпидуральна гематома чаще всего обусловлен разрывом сосудистой спинальной мальформации. Проявляется резко локальной болью в ни ниточнике, присоединением корешковых болей, медленно нараста-

Располагаются между твердой мозговой оболочкой и костью.
Этиология: разрыв ветвей средней оболочечной артерии при трещинах височной кости; кровотечения из синусов твердой мозговой оболочки; кровотечения из диплоических сосудов.
Патогенез: излившаяся кровь отслаивает твердую мозговую оболочку от костей черепа, образуя эпидуральную гематому, которая распространяется на височную, теменную и отчасти лобную области.
Клиника: 5 клинических периодов:
А) Светлый промежуток– больной в сознании, головная боль постоянного характера, связана с первичной травмой; могут быть неврологические отклонения очагового характера; пульс, АД в норме
Б) Период ранних клинических симптомов– больной в сознании, но оглушен; головная боль приступообразная; у немногих – очаговые неврологические симптомы; брадикардия, увеличение АД на 10-15 мм рт. ст.
В) Сопорозное состояние– больной резко заторможен, сонлив, периодически наблюдается психомоторное возбуждение (двигательное, речевое); у многих – очаговые неврологические симптомы (гиперрефлексия, парезы, параличи на противоположной стороне); поражение глазодвигательного нерва на стороне поражения; у многих – брадикардия, дальнейшее повышение АД; дыхание не нарушено
Г) Коматозное состояние– без сознания; у половины больных отсутствует реакция зрачков на свет; очаговые симптомы у меньшего числа больных; сохранена двигательная реакция на болевой раздражитель; брадикардия у меньшего числа больных; АД 150-160/100-105 мм рт. ст.; тахипноэ, нередко дыхание затруднено
Д) Глубокое коматозное состояние – глубокое бессознательное состояние; очаговые симптомы не выявляются; зрачки широкие, не реагируют на свет; отсутствует спонтанная активность и тонус мышц конечностей; угашены все виды рефлексов; резко снижена реакция на болевой раздражитель; пульс частый, АД очень высокое; дыхание возможно только при интубации трахеи или трахеостомии. В терминальном состоянии происходит остановка дыхание и падение АД.

8. 8.Субдуральная гематома - классификация, клиника, диагностика и лечение.
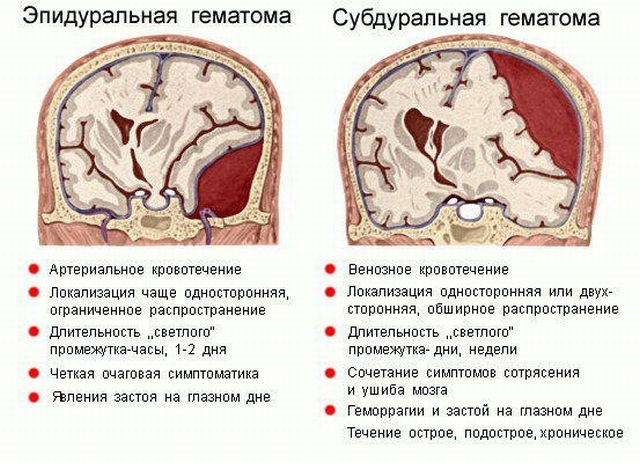
Располагается между твердой мозговой оболочкой и поверхностью мозга.
Этиология: повреждение вен парасагиттальной области; кровотечения из синусов и сосудов мозга в результате травмы, контузии
Различают острую, подострую и хроническую субдуральные гематомы.
Клиника: головная боль, психомоторное возбуждение, патологическая сонливость, затем сопор, кома; кожа и видимые слизистые гиперемированы; тахи- или брадикардия; температура тела повышена; повышение ВЧД с развитием отека ГМ; признаки смещения и ущемления участков мозга; вторичный стволовой синдром (расстройства витальных функций); очаговые симптомы отсутствуют или слабо выражены; менингеальные симптомы; примесь крови в ликворе
Особенности различных форм:
а) острая – возникает при тяжелой ЧМТ; развивается на фоне утраты сознания, симптомов массивного поражения мозга; светлый промежуток часто отсутствует;
б) подострая– развивается в течение 4-14 суток после травмы, обусловлена мало интенсивным кровотечением; характерны симптомы нарастающего сдавления мозга в тот период, когда острые проявления ЧМТ начинают стихать, сознание больного проясняется и начинают исчезать очаговые симптомы.
в) хроническая – отличительный признак – наличие ограничительной капсулы; диагностируется спустя недели-месяцы после перенесенной травмы; головные боли, психические нарушения (изменения характера, неадекватное поведение), симптомы локального повреждения мозга (гемипарез, афазия)
Диагностика: краниография, КТ, МРТ, эхоэнцефалография, ангиография.
Лечение: удаление гематомы путем трепанации черепа
9. Перелом костей основания черепа – клиника, диагностика, лечение.
Бывают комбинированные переломы основания и свода черепа и собственно переломы основания черепа. Локализуются в средней (чаще), передней и задней черепной ямках.
Клиника: зависит от тяжести ЧМТ и локализации перелома; складывается из симптомов сотрясения и ушиба мозга средней и тяжелой степени, выраженных стволовых нарушений, поражения нервов основания мозга, оболочечных синдромов, ликвореи и кровотечения из ушей и носа; при тяжелых ушибах базально-диэнцефальных отделов мозга и задней черепной ямки больные умирают в ближайшие сутки после травмы.
Кровотечение из наружного слухового прохода наблюдается при переломе пирамиды в сочетании с разрывом барабанной перепонки, из носа – при переломе решетчатой кости, рта и глотки – при переломе клиновидной кости. Кровотечение из носа и ушей приобретает диагностическое значение лишь тогда, когда оно сочетается с неврологическими симптомами.
Ликворея или кровотечение с ликвореей из ушей и носа является безусловным признаком перелома основания черепа с разрывом твердой мозговой оболочки.
При переломах передней черепной ямки нередко возникают кровоподтеки в веках и окологлазничной клетчатке (симптом "очков"). При переломе в области средней черепной ямки возможно образование под височной мышцей гематом. При переломах в области задней черепной ямки характерны кровоподтеки в области сосцевидного отростка.
При повреждении основания черепа чаще возникает поражение лицевого и слухового нервов, реже глазодвигательного, отводящего и блокового, обонятельного, зрительного и тройничного.
Лечение: в острой стадии – консервативное (повторные люмбальные пункции, дегидратационная терапия, профилактическое применение антибиотиков), в восстановительном периоде – хирургическое (для удаления ликворных фистул, гематом и т.д.)
10. Понятие о травматической компрессии головного мозга (причины, клиника, лечебная тактика)
Сдавление мозга могут вызывать:
· внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые, внутрижелудочковые, множественные);
· вдавленные переломы костей свода черепа;
· очаги размозжения с перифокальным отеком;
· субдуральныегигромы;
· пневмоцефалия.
Клиника: сдавление мозга, независимо от причины, характеризуется неуклонным нарастанием общемозговых и очаговых симптомов; характерен период мнимого благополучия (время между травмой и первыми признаками внутричерепной гипертензии), который длится мин-часы, состояние больного в это время удовлетворительное; светлый промежуток может быть развернутым, стертым или отсутствовать; после светлого промежутка нарастает степень расстройства сознания, контралатеральный гемипарез, брадикардия и диспноэ, анизокория с мидриазом на стороне гематомы, приступы джексоновской эпилепсии в противоположных конечностях, признаки застоя на глазном дне.
Подозрение на внутричерепную травматическую гематому является основанием для срочного выполнения магнитно-резонансной или компьютерной томографии, а при их отсутствии – каротидной ангиографии.
Лечение: при выявлении внутричерепной гематомы как причины сдавления ГМ показана неотложная операция (костно-пластическая или резекционная трепанация черепа).
При субдуральных гематомах в трепанационном окне видна синюшная напряженная непульсирующая твердая мозговая оболочка. Она вскрывается и из субдурального пространства удаляется кровь и сгустки, затем проводится гемостаз, ушивается твердая мозговая оболочка и укладывается костный лоскут, после чего восстанавливаются покровы черепа. На сутки в ране оставляется дренаж.
При внутримозговых гематомах показана трепанация черепа с рассечением вещества мозга и опорожнением гематомы.
Остальной объем лечения – см. вопрос 110.
11. Последствия черепно-мозговой травмы.
Все осложнения, возникающие при черепно-мозговых травмах, условно делят на:
· Ранние – появляются в течение месяца после ранения. К ним относятся:
o менингит – появление этого осложнения черепно-мозговой травмы характерно для открытого типа повреждения. Развитие патологии провоцирует несвоевременная или неправильная обработка раны;
o энцефалит – развивается как при открытой, так и при закрытой ЧМТ. В первом случае он возникает по причине инфицирования раны, проявляется через 1-2 недели после повреждения. При травме головы закрытого типа болезнь является следствием распространения инфекции из имеющихся в организме гнойных очагов (возможно при заболеваниях ЛОР-органов). Такие энцефалиты развиваются намного позже;
o пролапс, протрузия или абсцесс мозга;
o массовые внутричерепные кровоизлияния – последствия закрытой черепно-мозговой травмы;
o гематома;
o вытекание ликвора наружу;
o кома;
o шок.
· Поздние – проявляются в период от 1 года до 3 лет после получения травмы. К ним относятся:
арахноидит, арахноэнцефалит;
паркинсонизм;
окклюзионная гидроцефалия;
эпилепсия;
неврозы;
остеомиелит.
Травмы головы приводят не только к развитию патологий мозга, но и других систем. Через некоторое время после ее получения могут возникнуть такие осложнения: кровотечение желудочно-кишечного тракта, пневмония, ДВС-синдром (у взрослых), острая сердечная недостаточность.
Отдаленные последствия черепно-мозговой травмы могут быть такими:
Дисфункции нервной системы:
покалывание, онемение в разных частях тела;
чувство жжения в руках и ногах;
бессонница;
хроническая головная боль;
чрезмерная раздражительность;
эпилептические припадки, судороги.
Психические расстройства при черепно-мозговых травмах проявляются в виде:
Приступы агрессиидепрессии;
приступов агрессии;
плача без видимой на то причины;
психозов, сопровождающихся бредом и галлюцинациями;
неадекватной эйфории.
Психические нарушения при черепно-мозговых травмах серьезно усугубляют состояние пациента и требуют не меньшего внимания, чем физиологические нарушения.
Утрата некоторых речевых навыков. Последствиями травмы средней и тяжелой степени могут стать:
нечленораздельность речи;
потеря способности говорить.
Астенический синдром. Для него характерно:
повышенная утомляемость;
слабость мышц, невозможность вынести даже небольшие физические нагрузки;
переменчивость настроения.
12. Опухоли головного мозга: классификация, клиника, диагностика; суб- и супратенториальные опухоли, особенности течения.
Дата добавления: 2018-08-06; просмотров: 396; Мы поможем в написании вашей работы! |

Мы поможем в написании ваших работ!
